Питание при дисплазии тазобедренных суставов
Дисплазия тазобедренных суставов у детей — опасная «не болезнь»
Само понятие «дисплазия тазобедренных суставов» — отнюдь не означает наличие у вашего крохи какой-то серьезной патологии или болезни. Тем не менее все медики окажутся правы, когда скажут вам, что дисплазия у детей, которая осталась без внимания родителей и врачей на первом году жизни малыша, может уже к двум-трем годам сформировать у ребенка тяжелейшие воспалительные процессы, болезненный вывих бедра и в будущем — хромоту на всю жизнь.
Такой вот парадокс: дисплазия тазобедренных суставов — по сути не болезнь, и «лечится» она элементарно просто. Однако оставленная вовсе без внимания, эта «не болезнь» оборачивается в будущем серьезным уроном для здоровья ребенка — хроническим вывихом сустава, постоянными болями и хромотой.
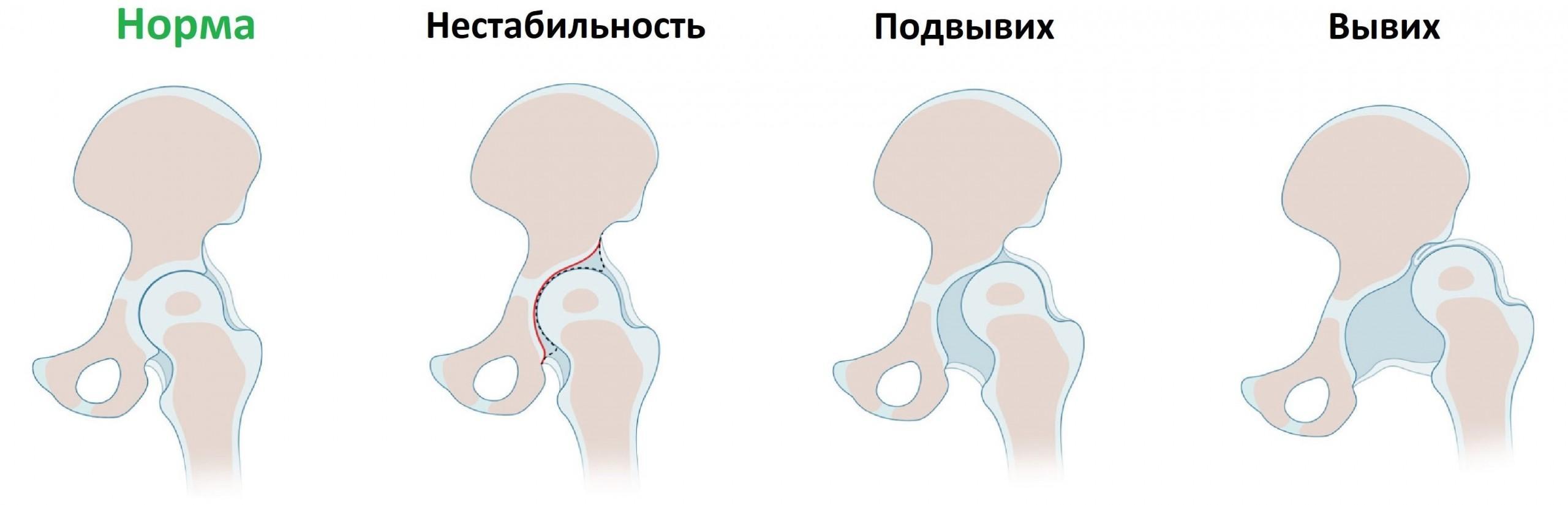
Когда речь идет о новорожденных и младенцах, то под дисплазией следует понимать неправильно сформированный тазобедренный сустав. В случае с новорожденными крохами точнее было бы даже говорить — «недо-формированный» тазобедренный сустав. Либо за счет того, что головка бедренной кости занимает не должное место в суставной (иными словами — в вертлужной) впадине, либо за счет того, что держится она там некрепко и при каждом «удобном» случае норовит выскочить в сторону.
Нередко дисплазия тазобедренных суставов у новорожденных и детей до года объясняется тем, что головка бедренной кости (чаще всего — левая) вообще не находится в суставной сумке, а расположена значительно выше, тогда как сама вертлужная впадина, «осиротевшая» и опустевшая, постепенно начинает заполняться жировой тканью.
На этапе первого года жизни такие недо-формирования тазобедренного сустава у младенцев считаются вполне физиологическими (то бишь — нормальными!), и требуют не серьезного лечения, а скорее разумной плановой, хоть и довольно длительной, корректировки. Которая (повторимся для пущего успокоения всех мам и пап) может бесследно и навсегда избавить ребенка от самой дисплазии тазобедренных суставов и ее негативных последствий.
Только не теряйте времени! Если дисплазию распознали у ребенка в возрасте до полугода и провели надлежащие меры лечения, то очень велики шансы, что уже к полутора годам его жизни вы забудете о том, что она вообще у крохи была. Если дисплазию нашли уже во втором полугодии жизни младенца — корректировка может занять аж несколько лет, но при этом быть весьма успешной. А вот если вы или ваш ортопед повели себя халатно, махнув рукой на опасную ситуацию, и «очнулись» лишь тогда, когда малыш уже пошел — вполне вероятно, что проблемы с тазобедренным суставом у вашего ребенка приобретут хроническую форму.
Почему у моей Лялечки дисплазия есть, а у соседского Митьки — нет?
Существуют несколько факторов, которые определяют своего рода группу риску по дисплазии тазобедренных суставов. Но прежде чем рассказывать о них, имеет смысл сообщить о том, почему вообще возникает такой феномен, как дисплазия у детей, и конкретно — у новорожденных.
Наука в настоящее время выдвигает несколько теорий относительно причин возникновения дисплазии у новорожденных, одна из которых выглядит намного правдоподобнее и логичнее других.
Суть в том, что за некоторое время до родов в организме женщины начинает усиленно вырабатываться гормон релаксин — он отвечает за то, чтобы бедренно-крестцовые суставы сделались к моменту родов максимально мягкими и эластичными. Этот же гормон делает и тазовые кости будущей мамы подвижными. Но гормон не работает избирательно — воздействуя на кости мамы, он размягчает их и у ее малыша.
Но если мама, имея крепкие, давно сформированные связки, не рискует заполучить вывих тазобедренной кости во время и после родов, то вот новорожденный ребенок — наоборот: мягкая головка бедренной косточки легко вылетает из суставной впадины, не имея возможности вернуться обратно из-за отсутствие связок.
Статистика утверждает: до 30 % новорожденных ребятишек имеют ту или иную форму дисплазии тазобедренных суставов, иными словами — рождаются с подвывихами. В большинстве случаев под постоянным наблюдением ортопеда суставы самостоятельно «дорастают» и приходят в анатомическую норму. В остальных — им просто нужно немного помочь.
Два слова о группе риска. К наиболее значительным факторам, которые увы, увеличивают ваши шансы родить ребенка с дисплазией тазобедренных суставов, относятся:
- Первые роды. При первичном акте рождения малыша организм женщины «старается» максимально облегчить ей задачу — поэтому никогда больше ее организм не будет вырабатывать так много релаксина, как во время первых родов.
- Крупный плод (предполагаемый вес больше 3 500 г). Чем крупнее плод — тем более сильное давление испытывают на себе тазобедренные суставы в утробе матери. Причем так уж повелось, что, как правило, левый сустав малыша страдает чаще и сильнее правого.
- Вы ждете девочку. Природой задумано, что женская кость заведомо более пластична, чем мужская. И под действием гормона релаксина кости девочки размягчаются сильнее, чем кости плода мужского пола.
По статистике на одного мальчика с дисплазией тазобедренных суставов приходится в среднем 7 девочек с этим же диагнозом.
- Тазовое предлежание плода (и ягодичные роды). Когда малыш рождается не головкой вперед, а совсем наоборот — попой, то эта самая попа испытывает более сильные «перегрузки». Учитывая, что кости таза при этом у ребенка пребывают в размягченном состоянии, не удивительно, что в итоге головка бедренной кости далеко не всегда находит свое анатомически верное место в вертлужной впадине сустава.
- Наследственность. Причем по женской линии. Тут объяснять нечего, тут сама за себя говорит статистика: если у кого-то из ваших родственников-дам наблюдалась (или наблюдается) дисплазия тазобедренных суставов — то вероятность ее «проявления» в младенческом возрасте ваших детей повышается в 4 раза.
Конечно, всегда есть возможность свести риски к минимуму: например, если вы ждете своего первенца, причем — девочку, и доктора вам ставят вероятность ягодичных родов, то тут имеются все основания подумать о том, чтобы провести операцию кесарева сечения — в этом случае гормон релаксин не успеет воздействовать на кости, и малышка избежит того давления на суставы, которое она получит при прохождении через родовые пути.
Симптомы дисплазии у детей, которые может увидеть мама
Сами по себе симптомы и признаки дисплазии тазобедренных суставов у детей можно условно разделить на две категории: те, что доступны лишь «взору» опытного детского ортопеда (например, определенные углы, под которыми расположены кости на рентгеновском снимке малыша и т.п.) и те, что могут насторожить родителей, даже не подкованных в вопросах педиатрии.
Конечно, делать выводы о наличии дисплазии у ребенка по тем симптомам, что доступны визуально, невозможно — достоверной информации маловато. Но для того, чтобы собрать малыша в кулек и отнести на прием к ортопеду — этого вполне хватит.
Итак, вы должны (не откладывая!!) показать свое чадо детскому ортопеду, если при осмотре своего ребенка вы обнаружите:
Асимметрию ягодичных, паховых и бедренных складочек. А именно: положите малыша на спину или на животик, аккуратно выпрямите его ножки и приглядитесь к тому, как расположены складки кожи у него в паху, на бедрах и под попой — в каждой паре складки должны быть одинаковыми и примерно под одинаковым углом.
Коленки малыша разной высоты. А именно: положите малютку на спинку, выпрямите его ножки и согните в коленях — коленки при этом должны оказаться на одном уровне. Если одна коленка оказалась выше или ниже другой — это повод задуматься о том, что и суставы, вероятно, у малыша расположены на разной высоте.
При разведении ножек в стороны у суставов разная амплитуда. Поясним: положите ребенка на спину, согните его ножки в коленях и разведите в стороны (в норме у новорожденных и детей до года бедра обладают высокой гибкостью — вы может практически без усилий развести бедра младенца так, что они «лягут» на стол) — естественно, никакого силового давления здесь применять категорически нельзя! Если амплитуда одного бедра заметно отличается от другого — как правило, это признак дисплазии тазобедренного сустава. А если при разведении бедер вы в добавок ко всему услышите щелчок — шансы на то, что у малыша действительно дисплазия суставов, удваиваются.
Первая помощь при дисплазии тазобедренных суставов — отнести ребенка к врачу!
Даже если вы обнаружили у своего малыша все эти симптомы, это еще отнюдь не значит, что у него на деле развивается дисплазия тазобедренных суставов. И наоборот — если вы отчетливо не обнаружили ни один из этих признаков — это вовсе не гарантирует, что дисплазии у ребенка гарантированно нет. Например, недо-развитие сустава может быть и двухсторонним. В этом случае никакой асимметрии вы не обнаружите, как говорится — дела одинаково плохи на обоих фронтах.
А стало быть: самое разумное решение (особенно, если вы в группе риска по дисплазии суставов) — превентивная мера! То есть: при малейшем сомнении пойти и показать малыша детскому ортопеду. Ему во всяком случае есть, чем проверить свои подозрения — наличие или отсутствие дисплазии тазобедренных суставов у детей можно определить с помощью таких медицинских процедур, как:
Ультразвуковая диагностика. Это скриннинговый анализ, который проводится всем деткам в возрасте от 0 до 3 месяцев. Более старшим младенцам, а также при оставшихся сомнениях, делается рентгеновский снимок.
Рентгенография. К сожалению, удержать неподвижно крошечного ребенка во время снимка довольно сложно. Кроме того, кости младенца отнюдь не такие плотные, как у взрослых, поэтому на снимках они просматриваются намного хуже. Это значит, что отправляясь на рентген, вы должны «помочь» своему ортопеду прочитать будущий снимок. Например, вы можете подгадать поход в рентгенкабинет и время сна вашего малыша (если во время процедуры он не проснется и будет лежать неподвижно, то снимок получится в разы более ясный и четкий).
Способы лечения дисплазии у новорожденных и детей до года
Сама по себе дисплазия у детей до года болезнью не считается. Повторимся — это лишь некое анатомически некорректное состояние тазобедренного сустава (одного или обеих). Которое, тем не менее, обязательно нуждается в корректировке — затем, чтобы в будущем у подросшей девочки или мальчика не было проблем с опорно-двигательным аппаратом.
Главная задача терапии по поводу дисплазии тазобедренных суставов сводится к тому, чтобы зафиксировать головку бедренной кости в суставной впадине должным образом и дать ей время обрасти связками так плотно, чтобы потом при движении головка уже не смещалась куда-либо в сторону.
Вам, как родителям, важно знать только одну анатомическую подробность: при дисплазии тазобедренных суставов головка бедренной кости у младенца именно тогда встает в нужное положение, когда ножки ребенка согнуты и разведены в стороны. Иными словами, даже постоянное ношение подгузника на 2 размера больше (что не позволяет малышу вытягивать ножки ровно) — это уже прекрасная профилактика дисплазии у детей.
Да, именно так — даже постоянное ношение подгузников можно отнести к способам коррекции при дисплазии у детей, конечно если речь не идет об уже тяжелых и запущенных формах этого недуга. Кроме того, зафиксировать и сформировать в будущем здоровый тазобедренный сустав помогают:
- Широкое пеленание. Это способ пеленания, при котором ручки ребенка плотно фиксируются вдоль тела (считается, что в таком положении малыш крепче спит), а вот ногам предоставляется возможность «раскарячиваться» в оздоровительных целях.
Традиционно в Японии было принято с рождения очень туго пеленать младенцев, вытягивая им ручки и ножки «по струнке». И статистика гласит: в то время в стране около 10 % жителей имели так называемый врожденный вывих тазобедренного сустава. Как только в 1971 году национальная оздоровительная программа провела пропаганду широкого пеленания, уже спустя несколько лет цифры резко изменились: только 0,2% ребятишек в возрасте после года страдали этим недугом.
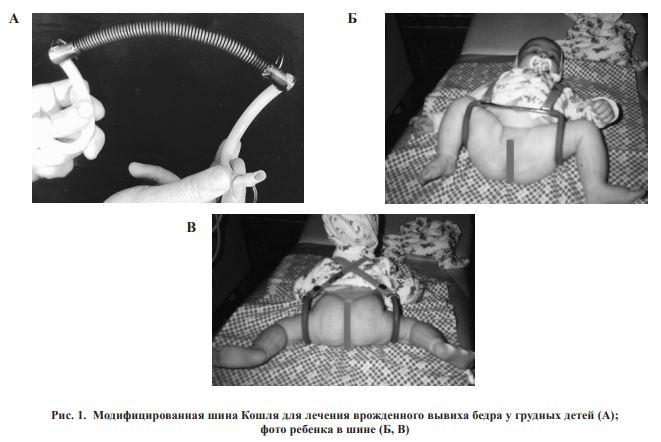
- Ортопедические устройства, которые надежно фиксируют ножки младенца в согнутом и разведенном виде. К таким устройствам относятся всевозможные шины (своего рода распорки между ног), пластиковые корсеты и даже гипсовые фиксаторы. Самое популярное фиксирующей приспособление — это так называемые стремена Павлика. Причем Павлик здесь — это не мальчик, который первым испробовал на себе чудо-агрегат, а талантливый чешский врач-ортопед, придумавший фиксировать ножки малыша с помощью особой шлейки.
- Массаж и гимнастика. Конкретным упражнениям и приемам для ежедневного массажа и гимнастики вас обучит ваш лечащий ортопед, поскольку набор манипуляций строго зависит от того, как именно недо-сформирован сустав.
- Использование переносок, слингов, рюкзачков и автокресел. Но только тех моделей, которые позволяют малышу свободно держаться, широко расставив ноги в стороны.
В странах Азии и Африки, где женщины издревле носят своих младенцев на себе, привязывая их себе на спину или на живот (то есть ребенок все время проводит в положении сидя, с широко расставленными ножками), такого явления как дисплазия тазобедренного сустава у детей вообще не существует.
Дисплазия у детей: резюме
Увы, но лечение дисплазии тазобедренных суставов — дело не быстрое. Как правило, оно занимает несколько месяцев, иногда — год-полтора. Это и понятно: тазобедренный сустав не может принять правильное положение и обрасти надежными связками за пару дней. Точно так же как и брекеты не способны выровнять зубной ряд по хлопку.
Но поверьте, ваши старания и терпение окупятся! Повторимся: дисплазия тазобедренных суставов у детей (а по сути — недо-развитие или неправильное развитие сустава) успешно и бесследно лечится только в очень юном возрасте. Чем старше становится малыш, тем страшнее будут последствия неправильного развития таза — вплоть до инвалидной малоподвижности.
Конечно, не слишком приятно ежедневно «стреножить» свою кроху ортопедическими стременами, а на ночь пеленать его с подушкой между ног или «заковывать» в пластиковый корсет. Но лучше немного погрустить, пока ему еще нет и года, чтобы потом увидеть, как лихо он отплясывает в свои 17-18 на выпускном балу. Чем наоборот: умиляться кривенькими ножками сейчас и бездействовать, а потом пожинать ужасные последствия своей беспечности… Не так ли?
Источник
Дисплазия у новорожденных означает недоразвитое формирование тканей и органов. Патология имеет врожденный характер, проявляется при нарушенном развитии опорно-двигательной системы внутри утробы и постнатальный период.

ДТБС у грудничков
Что такое дисплазия тазобедренных суставов у грудничка (ДТБС)
Мышцы и связки младенцев, окружающие тазобедренные суставы, развиты слабо. Головка бедра держится, благодаря связкам и хрящевому ободку, окружающему вертлужную впадину. Дисплазия тазобедренных суставов у грудничка сопровождается анатомическими нарушениями: неправильным развитием вертлужной впадины и хрящевого ободка, слабостью связок.
Признаки
Характерные симптомы ДТБС у грудничков врач определяет при первичном осмотре.
Симптом «щелчка»
Проявляется в течение первых 7 дней жизни и сохраняется 3 месяца. Выявляется следующим образом: малыша укладывают на спинку, ноги сгибают под прямым углом. Специалист большими пальцами охватывает внутреннюю часть сустава, остальные – оставляет на поверхности бедра. Медленно раздвигает колени по сторонам. Если слышится щелчок, тазобедренная головка возвращается на место. Доктор соединяет бедра малыша. Характерный щелчок сообщает о покидании головки бедра вертлужной впадины. Щелчки указывают на соскальзывание пояснично-крестцовой мышцы с головки бедра, вывих не попадает в вертлужную впадину.
Уменьшение длины одной ноги
Ребенку, размещенному на спине, сгибают колени, затем ставят его на стопы. Разница в высоте суставов указывает на врожденный вывих бедра.
Асимметричное формирование кожных складок
Расположение, количество детских складок врач может проверить путем выпрямления ног спереди и сзади.
Ограниченное отведение бедра
Симптом развивается в первый месяц жизни. Колени здоровых детей комфортно размещаются на столе до 4-хмесячного возраста. Крик или плач свидетельствует о напряжении мышц ребенка, младенец зажимает ножки, не позволяя развести бедра.
Важно! Косвенные признаки нарушения опорно-двигательного аппарата (кривошея, плоскостопие, многопалость) также сопровождают дисплазию.
Возможные последствия
Запущенная дисплазия тазобедренных суставов у новорожденного грозит нарушением функций нижних конечностей, походки, болевыми ощущениями в области таза и высоким риском инвалидности. Ранняя диагностика и правильная терапия предупредят осложнения.
Важно! Чем раньше установлен диагноз, тем благоприятнее будут прогнозы.
Неправильное формирование тазобедренного сустава
Виды
Разновидности дисплазии тазобедренных суставов у грудничка:
- Ацетабулярная дисплазия. Проблема возникает на фоне нарушения развития вертлужных впадин. Они становятся более плоскими, уменьшенными в размерах. Хрящевой ободок недостаточно развит.
- Дисплазия бедренных костей. В норме шейка бедра сочетается с основной частью под определенным углом. Изменение угла (уменьшенное – coxa vara или увеличенное – coxa valga) выступает механизмом нарушения развития бедренной кости.
- Ротационная дисплазия. Спровоцирована нарушенной конфигурацией анатомических образований в горизонтальном положении. В норме оси движущихся суставов нижней конечности не совпадают. Если несоответствие осей превышает границы нормальных показателей, положение головки тазобедренной кости относительно вертлужной впадины нарушается.
Важно серьезно подойти к плановому наблюдению у ортопеда – сроки диагностики связаны с важными этапами детского развития. Предварительный диагноз детям ставят в роддоме. Необходимо на протяжении 3-х недель обратиться к детскому ортопеду, провести осмотр и составить схему терапии. Предупредить патологию помогут диагностические обследования в возрасте 1, 3, 6 и 12 месяцев. Если дисплазию удалось определить в 3 месяца жизни младенца, после курса лечения работоспособность суставов полностью восстановится к полугодовалому возрасту.
Чем младше грудничок, тем легче пройдет терапия нарушений. У детей до 3-х месяцев суставы восстанавливаются самостоятельно при содержании детских ног в требуемом положении. Чем позже проводится лечение, тем серьезнее ортопедические приспособления применяются, в 6 месяцев используется шина Мирзоевой или стремена Павлика.
Причины и факторы развития дисплазии
Дисплазия у младенцев возникает на фоне генетических патологий, родовых и послеродовых травм, при вирусной атаке, гормональных факторах, приобретенных под механическим воздействием. Врожденный вывих бедра вызывают внутриутробные нарушения развития плода, образованные под воздействием эндогенных и экзогенных факторов: наследственности, половой принадлежности, влияния гормона релаксина.
Формирование тазобедренных суставов зависит от механических факторов, ограничивающих перемещение плода и препятствующих нормальному размещению в матке. Причинами заболеваний опорно-двигательной системы выступают многоплодная беременность, аномалии развития матки, деформация тазобедренных суставов, маловодие и многоводие. Отдельно выделяют тератогенный вывих бедра.
Симптомы
При вывихе бедренные кости утрачивают основные функции, пораженная нога укорачивается. Проблема сопровождается ограниченной подвижностью бедер.
Асимметричность кожных складок
Асимметрия кожных складок наиболее информативна у грудничков старше 2-3 месяцев. Выемки на детских ножках при врожденной патологии бедра занимают различные уровни, обладают отличными глубиной и формой. Особого внимания заслуживает расположение ягодичных, подколенных и паховых складок. Со стороны вывиха количество более глубоких ямок увеличено.
Важно! Часто асимметрия кожных складок на бедре младенцев диагностического значения не несет, симптоматика встречается и у здоровых новорожденных.
Амплитуда коленей
В большинстве случаев родители самостоятельно замечают дисплазию у новорожденных о том что это патология, сообщает разница в амплитуде разведения ног, высоте колен при сгибании. Несколько позже (к 3-4 месяцам) подвывих или вывих проявляется невозможностью полностью отвести бедра при согнутых коленях, отведению мешает внезапное сокращение мышц, даже при отсутствии вывиха на этапе осмотра. Для заболевания характерно проявление слабых щелчков при соскальзывании головки бедренной кости с поверхности сустава при сгибании, вправлении ног. Данные симптомы требуют регулярной проверки.
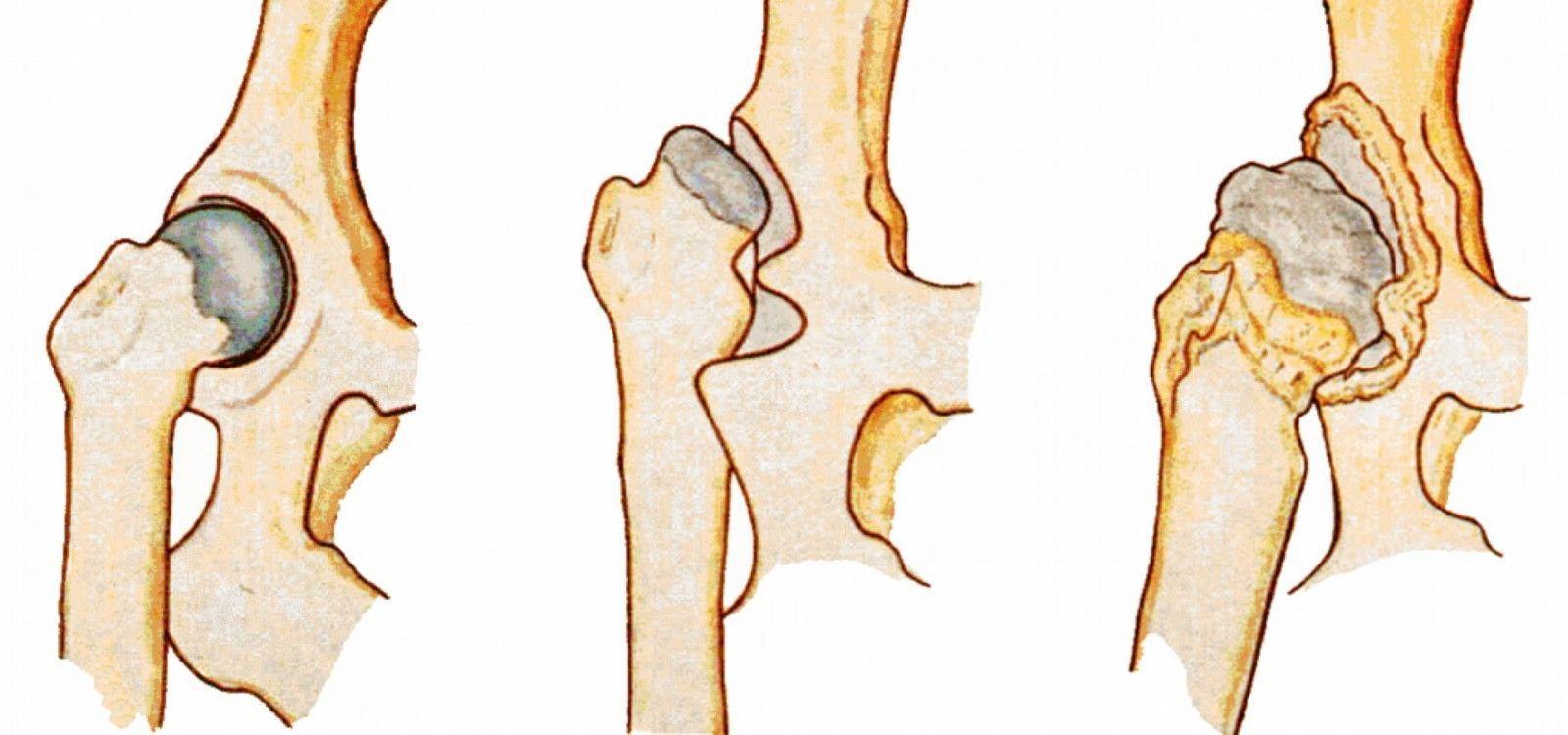
Степени тяжести патологии
В большинстве случаев у детей, особенно рожденных раньше срока, выявляют дисплазию обоих бедренных костей, но патологическое изменение определяется лишь в одной.
Предвывих
1 степень дисплазии отмечается при недостаточном развитии тазобедренных суставов, головка бедренной кости остается в пределах вертлужной впадины.

Виды ДТБС
Подвывих
2 степень заболевания сопровождается небольшим смещением головки кости за пределы впадины при определенных движениях.
Вывих
3 степень патологии является последствием недоразвитого сустава. Головка сустава полностью смещается относительно вертлужной впадины. Проблема появляется у девочек и вызвана генетическим нарушением соединительных тканей.
Диагностика патологии
При развитии патологии требуется помощь ортопеда. Врач назначает УЗИ, рентген или дополнительную инструментальную диагностику. Клиническое обследование позволяет определить симптомы, характерные для дисплазии тазобедренного сустава:
- вывих под натянутыми приводящими мышцами;
- симптом «щелчка»;
- синдром вялого клапана;
- симптом Pelteson (при сгибании в тазобедренном суставе ягодичная мышца со стороны вывиха втягивается между седалищным бугром и большим вертелом);
- симптом Дюпюитрена (при давлении на пятку определяется движение ноги по оси, смещение вверх);
- симптом недостаточности ягодичных мышц;
- асимметрия кожных складок;
- укороченная конечность на больной стороне.
Диагноз следует подтвердить данными сонографии или рентгена (у детей возрастом до 5 месяцев и старше, соответственно).
Способы лечения
План лечения дисплазии врач создает индивидуально, учитывая степень патологии, возраст ребенка, дополнительные особенности. Для большинства случаев показаны консервативные методы лечения (широкое пеленание, ортопедические приспособления, физиотерапия, лечебная гимнастика), но при отсутствии эффективности или сложности заболевания требуется оперативное вмешательство. После операции малышу назначают длительное лечение и реабилитацию.
Ортопедическая терапия
При обнаружении дисплазии в первый месяц жизни детям рекомендовано широкое пеленание, фиксирующее ноги в разведенном состоянии. Малышам возрастом 1-9 месяцев подойдут стремена из гибких ремней, способствующие правильной фиксации бедренных костей. Реже применяются шины-распорки и подушка Фрейка, подобная пластиковым «ползункам». Срок применения ортопедических приспособлений составляет 1-6 месяцев и более.

Методы лечения ДТБС
Физиотерапевтический метод
Физиотерапевтические варианты терапии разнообразны, чаще врачи рекомендуют делать:
- Электрофорез кальция, фосфора, продлевающий действие лекарственных препаратов, вводимых под воздействием гальванического тока. Сокращает сроки формирования диспластических суставов.
- УВЧ, вызывающую противовоспалительное, вазоактивное и трофическое действие. УВЧполя вырабатывают эндогенное тепло в зоне действия, усиливая лимфоотток, повышая проницаемость участков сосудистого русла. Повышенная пролификация соединительных тканей ускоряет дозревание бедренной кости.
- Локальное воздействие импульсным магнитным полем низкой частотности.
- Теплолечение нагретым парафином.
- Лечение ультрафиолетовым облучением.
- Биорезонансную вибростимуляцию, восстанавливающую биоритмологическую активность органов и тканей.
Выбирая лечебную программу, ортопед учитывает тяжесть заболевания.
Хирургический способ
Врожденный вывих бедра лечат множеством хирургических способов, составляющих основные группы:
- открытая вправка сустава;
- оперативное лечение проксимального отдела (корригирующее, деторсионно-варизирующее);
- операция тазового органа по Хиари;
- паллиативная терапия (Шанца, Кенига).
Детям до 1,5 лет проводят закрытую или открытую вправку головки бедра во впадину. При смещении бедра с прерывистостью по линии Шентона более 1,5 см требуется предварительное перемещение тазобедренной головки до места впадины дистракционным путем (чаще используется методика «over head»).
У детей старше 1,5 лет вправка требует хирургической коррекции проксимальной части бедра и вертлужной впадины. В зависимости от уровня смещения головки бедра встает вопрос об одноэтапном или двухэтапном лечении. При разрыве линии Шентона 1-2 см операция проводится в одно действие – вправка без предварительного опущения проксимального отдела бедра, сочетающаяся с укорачивающей остеотомией тазобедренных костей по Солтеру.
При значении более 2.5 см рекомендована двухэтапная терапия. Первым делом врач проводит укорачивающую корригирующую остеотомию бедра, накладывает выбранную систему дистракции. После низведения головки – вправляющую коррекцию крыши впадины.
Оперативное лечение ДТБС
Профилактические меры
Для профилактики дисплазии нежелательно туго пеленать детей – мера препятствует нормальному движению ног, общему физическому развитию. Для переноски детей нежелательно использование сумки-кенгуру – ноги малыша свисают вниз, оказывая повышенную нагрузку на суставы. Оптимальным решением для современной мамочки станут слинги.
Если обнаружены признаки дисплазии, в первые два месяца жизни ребенка врач рекомендует разводить ему ноги в разные стороны подушкой Фрейка, проводить специальную гимнастику с упором на круговые упражнения для бедер, массаж.
По описанию статистики, ДТБС у новорожденных страдают многие дети что это такое знают 5-20% малышей, дети женского пола болеют в 5-6 раз чаще. Проблема широко распространена, но при своевременном выявлении и правильном лечении успешно корректируется, отсутствие терапии сопровождается тяжелыми осложнениями, влияет на качество дальнейшей жизни.
Видео
Источник