Мрт признаки повреждения коленного сустава
ЧТО ТАКОЕ МЕНИСК?
Что такое мениски и для чего они нужны коленному суставу?
Коленный сустав состоит из сочленяющихся (суставных) поверхностей бедренной и большеберцовой костей, имеет суставную капсулу, полость и синовиальную жидкость в ней, которая обеспечивает скольжение суставных поверхностей относительно друг друга, а также питает суставной хрящ. Поскольку суставные поверхности не совсем конгруэнтны, то есть не полностью соответствуют друг другу по форме, на помощь им приходят мениски, которые заполняют «лишние» пространства между костями, защищая их от изнашивания в процессе движения. По сути, это хрящевые пластинки, волокнистой структуры, которые обеспечивают буферную функцию и амортизацию. Сжимаясь и разжимаясь, они стабилизируют сустав при движениях.
Коленный сустав имеет в своём распоряжении два мениска — медиальный (расположенный с внутренней стороны сустава) и латеральный (расположенный наружно). Для понимания этих терминов нужно мысленно разделить тело человека пополам, проведя вдоль позвоночного столба срединную линию. То, что будет ближе к этой линии, в медицине называется – медиально расположенным, а то что более отдалённо от неё –латеральным, иначе говоря, боковым или наружным.
ТРАВМА МЕНИСКА КОЛЕННОГО СУСТАВА
Мениск – структура очень деликатная, и за счёт своего хрупкого строения подвержена травматизации. Повреждения менисков – это наиболее частый вид травм в коленном суставе. Латеральный мениск более подвижен, ввиду биомеханики движений в суставе, процент его повреждения ниже, чем у медиального, и составляет 10-20%. Медиальный же мениск практически неподвижен, так как связан с капсулой сустава, и часто повреждается с ней же, занимая 80-90% от общих травм менисков. Но, как правило, повреждение именно латерального мениска приводит к последующей нестабильности в коленном суставе.
Чаще мениски травмируют мужчины, это связано с больше расположенностью мужского пола к активному образу жизни и занятию спортом. Мениск можно повредить ударом ногой по мячу, например при игре в футбол, танцуя, прыгая с высоты на выпрямленные ноги, резко разгибая ноги при вставании с корточек, а также подвернув голень при развороте туловища, когда нога фиксирована, а туловище поворачивается в противоположную сторону.
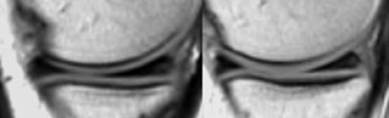
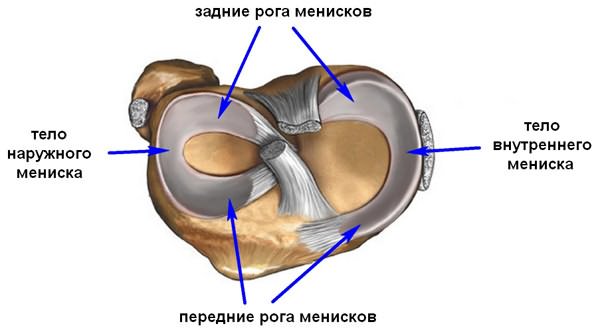
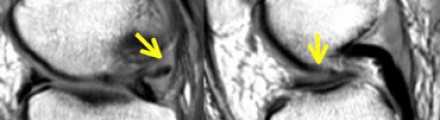
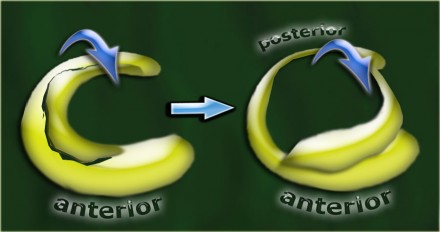
Строение мениска напоминает полукольцо, он имеет передний рог, тело, и задний рог.
По характеру и локализации повреждения выделяют несколько разновидностей разрывов мениска, визуальные примеры представлены на изображении.
ПРИЗНАКИ ПОВРЕЖДЕНИЯ МЕНИСКА КОЛЕННОГО СУСТАВА
Как определить разрыв мениска коленного сустава? Клиническая диагностика повреждения мениска в период сразу после травмы представляет определенные трудности, так как часто после травмы возникает гемартроз – кровоизлияние в сустав. Но современные методы исследования, такие как МРТ, позволяют врачу заглянуть «внутрь» сустава, и подробно разглядеть поврежденные ткани, дифференцировать различные типы повреждений.
Также на помощь приходит артроскопия, при которой специальным оптическим прибором проникают в полость сустава через разрез на коже, и оценивают объем повреждений. Недостатком артроскопии является то, что она не позволяет выявить I и II стадии разрыва мениска, когда в лечении можно обойтись без хирургического вмешательства.
КАК ЗАПОДОЗРИТЬ У СЕБЯ ПОВРЕЖДЕНИЕ МЕНИСКА?
Существуют определённые симптомы, признаки разрыва мениска коленного сустава. Первое, на что стоит обратить внимание, это периодически возникающая «блокада» сустава, без видимой причины и повторной травматизации, в виде затруднения в разгибании или сгибании ноги, которая может сопровождаться «щелчком» при попытке её устранить.
К другим, менее специфическим симптомам повреждения мениска относятся признаки:
- боли в суставе, усиливающиеся при спускании с лестницы больше, чем при поднятии на неё – «симптом лестницы»
- периодически сустав увеличивается в объеме за счет скопления жидкости, что свидетельствует о хроническом синовите
- «симптом калоши» при раскачивающихся движениях ноги, которая как будто одевает калошу
- «симптом турецкой посадки»: когда вы сидите «по-турецки», в области суставной щели появляется болезненная локальная припухлость, соответствующая воспалению капсулы
- «симптом Турнера» – это отсутствие чувствительности кожи по внутренней поверхности колена.
Все приведенные симптомы, увы, недостаточно специфичны, то есть не говорят о повреждении мениска со 100%-ной уверенностью. Об истинном положении вещей и состоянии менисков позволяет судить такой метод, как МРТ.
ЧТО ДЕЛАТЬ ПРИ РАЗРЫВЕ МЕНИСКА?
Если вы травмировали колено, и видите у себя некоторые из вышеперечисленных симптомов, то первое что следует сделать — это обратиться к узкому специалисту-травматологу. Травматолог осмотрит вас и скоординирует ваши дальнейшие действия. Ни в коем случае не стоит затягивать и заниматься самолечением, в том числе народными средствами, это может усугубить и без того имеющуюся травму и привести к последующим дегенеративным процессам и нарушению функции колена.
После осмотра вам назначат рентгенографию, в основном для исключения повреждения костных структур – трещин и переломов. Обычный рентген не позволяет визуализировать такие мягкие структуры, как хрящи и связки. Для этого наука подарила нам магнитно-резонансную томографию – МРТ.
МРТ ПРИ РАЗРЫВЕ МЕНИСКА
МРТ – это метод современной визуализации, незаменимый для диагностики повреждений мягких тканей. Он позволяет увидеть то, что было не доступно глазу человека на протяжении многих веков.
Метод МРТ является неинвазивным методом, и не вредным для организма, в отличии от рентгеновских методов, включающих компьютерную томографию. Компьютерная томография, как и рентгенография, не позволяет точно визуализировать структуры мягких тканей в коленном суставе. На рентгенограммах мениски могут быть частично видны лишь при дегенеративных процессах, приводящих к их обызвествлению.
Магнитно-резонансная томография позволяет увидеть послойные изображения внутренней структуры коленного сустава. Это помогает поставить правильный диагноз, и увидеть не только разрыв, но и определить степень его повреждения.
КАК ВЫГЛЯДИТ МЕНИСК НА МРТ
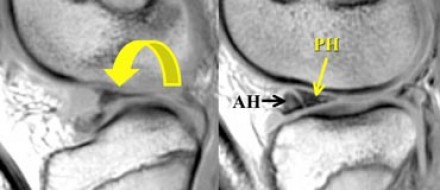
В норме на МРТ форма мениска напоминает два треугольника, вершинами смотрящие друг на друга. Один треугольник — это передний рог мениска, а второй — соответственно, задний рог.

Как можно увидеть на представленном изображении медиального мениска, задний рог всегда больше чем передний, и если это несоответствие нарушается, то это говорит о ненормальности его формы, и может являться признаком нарушения целостности мениска. В латеральном мениске на сагиттальном разрезе, задний рог расположен выше чем передний, но размер их в норме должен быть одинаков.
МРТ ПРИЗНАКИ РАЗРЫВА МЕНИСКА
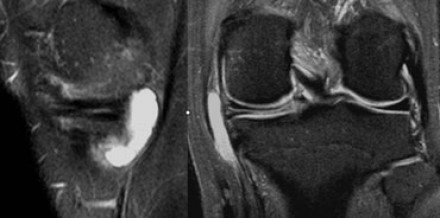
Два наиболее важных признака, свидетельствующих о наличии повреждения, это: ненормальная форма мениска и локальные нарушения структуры (повышения интенсивности сигнала).
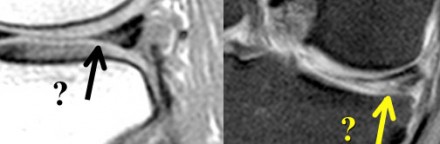
Повреждение медиального мениска 3 степени по Stoller. Стрелка указывает на наличие в структуре заднего рога линейной зоны, говорящей о разрыве мениска.
КЛАССИФИКАЦИЯ РАЗРЫВОВ МЕНИСКА НА МРТ
Разрывы случаются разные, как по форме, так и по локализации. Давайте остановимся на этом подробнее. Общепринято следующее деление:

Основные виды разрывов мениска: слева — продольный, в центре — горизонтальный, справа — радиальный.

Сложные типы разрывов: слева — «ручка лейки», в центре — лоскутный разрыв, справа — «клюв попугая».
Если присмотреться, видно, что сложные разрывы — это ни что иное, как более высокая степень каждого из основных видов разрывов. Например «ручка лейки» это полный продольный разрыв, лоскутный разрыв- это как будто оторванный «кусок» при горизонтальном разрыве, в «клюв попугая» напоминает смещенный радиальный разрыв.
Продольные разрывы
Три сагиттальных среза, иллюстрирующих визуализацию продольного разрыва мениска на МРТ.
Если продольный разрыв сопровождается смещением фрагмента мениска в направлении центральных отделов сустава, такой разрыв называется сложным по типу «ручки лейки».
МРТ коленного сустава: неправильная форма заднего рога. Фрагмент отсутствует. Справа: смещение фрагмента в межмыщелковую ямку.
Хорошо видно смещение фрагмента на корональных изображениях. Обычно в межмыщелковой ямке могут находиться только лишь две структуры – это передняя и задняя крестообразные связки. Любая другая структура, находящаяся там – это с большой долей вероятности смещенный фрагмент поврежденного мениска.
Особой разновидностью «ручки лейки» является перевернутый мениск. Это когда оторванный фрагмент от заднего рога как бы переворачивается на передний рог, делая его визуально больше.
На снимке МРТ: задний рог отсутствует, поскольку он перевернут и находится на верхней части переднего рога.
Горизонтальные разрывы
Горизонтальные разрывы очень часто сопровождаются образованием кист. Синовиальная жидкость проходя через дефект, в конечном итоге накапливается и появляется киста мениска. Это имеет большое практическое значение для хирурга, так как определяет объем операции.
Горизонтальный разрыв заднего рога медиального мениска с параменисковой кистой.
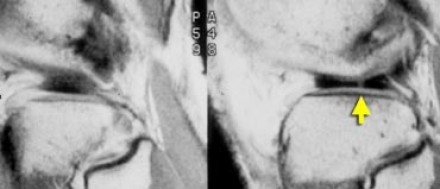
Радиальные разрывы
Радиальный разрыв идёт перпендикулярно длинной оси мениска. Иногда их бывает трудно распознать, для этого следует объединить данные с сагиттальных и коронарных срезов.
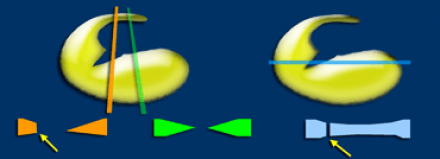
Нарушенная фигура «бабочки» указывает на радиальный разрыв.
Радиальный разрыв мениска на МРТ
ПЕРЕСМОТР МРТ КОЛЕННОГО СУСТАВА
Как мы видим, МРТ — это очень ценный метод, но многое зависит от квалификации специалиста, анализирующего результаты исследования. При отсутствии должного опыта врач может неправильно интерпретировать увиденное, допустить ошибку. Поэтому, если диагноз остаётся открытым или вызывает сомнения – всегда можно заручиться вторым мнением, и обратиться к другому специалисту, более высокого профиля, для получения повторного заключения. Такую консультацию можно получить с помощью НТРС — системы удаленных консультаций по МРТ, которая сотрудничает с опытными диагностами из Военно-медицинской Академии и других крупных профильных учреждений.
ЛЕЧЕНИЕ РАЗРЫВА МЕНИСКА
На догоспитальном этапе, сразу после полученной травмы, первое что следует сделать — это иммобилизировать конечность, придать ей неподвижность. Ни в коем случае не следует самостоятельно устранять «блок» при его возникновении, так как это может усугубить последствия травмы.
Методом выбора при установленном диагнозе разрыва мениска коленного сустава является хирургический метод. Операция на коленном суставе при повреждении мениска часто незаменима, однако существуют виды повреждений, при которых ее можно избежать! Лечение разрыва мениска коленного сустава без операции возможно, но только в определенных случаях. Здесь вновь приходит на помощь МРТ — она позволяет выявить те случаи повреждения, при которых можно обойтись без дорогостоящего оперативного вмешательства. Естественно, при этом крайне важна экспертная оценка снимков с получением Второго мнения!
С появлением артроскопии, оперативное вмешательство стало менее инвазивным и позволяет воздействовать более «точечно» в отличии от старых «грубых» методов. Стоимость операции при разрыве мениска коленного сустава отличается в разных клиниках: всё зависит от уровня и статуса клиники, наличия у них современного оборудования, сложности манипуляции, и степени вмешательства.
РЕАБИЛИТАЦИЯ
После не сложных операций с малым объемом вмешательств, реабилитация займёт немного времени. Самое главное — это вовремя поставленный диагноз с возможным получением Второго мнения, и своевременно начатое лечение. Тогда можно рассчитывать на полное клиническое выздоровление и дальнейшую активную жизнь без физических ограничений.
Иллюстрации взяты с сайта https://www.radiologyassistant.nl
Источник
В своей ежедневной практике врач часто встает перед выбором — какой метод диагностики выбрать для обследования пациента с заболеваниями суставов? Классический рентгенологический метод обнаруживает лишь незначительную часть отклонений от нормы, затрагивающих, главным образом, костную ткань. В силу физических особенностей рентгеновского излучения, мы не видим нарушений структуры так называемого мягкотканого компонента, которые являются основным фактором нарушений функции при травме и дегенеративно-дистрофических заболеваниях опорно-двигательного аппарата. Будучи «пропущенными», эти изменения представляют серьезную угрозу для ухудшения качества жизни пациентов, вплоть до их инвалидности.
Хотите узнать, чем опасен рентген? Читайте здесь
Что выбрать: рентген, магнитно-резонансную томографию, артрографию или УЗИ коленного сустава?
Есть ли преимущества у МРТ коленного сустава перед другими методами?
В травматологическом и ортопедическом аспекте основным преимуществом МРТ, по сравнению с рентгеновскими методами исследования, является возможность визуализации мягких тканей на исследуемом уровне. Не составляют исключения связки, мениски, синовиальные складки.
С появлением МРТ исчезла необходимость в выполнении артрографии с внутривенным контрастированием, а в отличие от ультразвукового исследования магнитно-резонансная томография позволяет визуализировать как мягкие ткани, так и губчатые кости, при меньшей зависимости от квалификации оператора.
Использование импульсных последовательностей с подавлением сигнала от жира делает возможным дифференцировать зоны контузии (трабекулярного отека) в кости, а Т2-взвешенное картирование суставного хряща на 3-тесловых МР-томографах позволяет точно определять стадию остеоартроза.
МРТ коленного сустава позволяет выявлять инфильтративные изменения и деструкцию костной ткани, замещение костного мозга еще до появления рентгенологически определяемых изменений. На основании чего МРТ является методом выбора для достоверной диагностики и раннего выявления аваскулярного некроза головок бедренных костей, стрессовых и рентгенологически-скрытых переломов.
Узнать стоимость МРТ коленного сустава
Чувствительность и специфичность МРТ в выявлении скелетных метастазов превзошли возможности остеосцинтиграфии, в особенности с момента появления томографов с возможностью одномоментного исследования всего тела.
МРТ всего тела: когда в этом есть необходимость?
Какие заболевания позволяет выявить МРТ суставов?
Среди них: дегенеративно-дистрофические заболевания, травматические повреждения, воспалительные и опухолевые заболевания.
ДЕГЕНЕРАТИВНО-ДИСТРОФИЧЕСКИЕ ЗАБОЛЕВАНИЯ СУСТАВОВ – что это?
Дегенеративно-дистрофические заболевания костей и суставов представляют собой группу патологических процессов, возникающих в результате местных, регионарных и общесистемных нарушений трофики и метаболизма.
Многообразие клинических проявлений и вариантов течения, особенностей повреждения суставных и околосуставных тканей значительно затрудняет клинико-рентгенологическую диагностику этих заболеваний.
Внедрение в клиническую практику МРТ, обладающей высокой контрастностью изображения мягкотканных, хрящевых, фиброзных и костных структур, позволило получить более полную информацию о патологических изменениях как рентгенпозитивных, так и ретгеннегативных структур костно-суставного аппарата на различных стадиях денегеративно-дистрофических процессов.
Остеоатроз – одно из наиболее распространенных заболеваний костно-суставной системы у взрослых, обусловленный первичным поражением суставного хряща.
Что происходит при остеоартрозе?
Дегенерированный суставной хрящ утрачивает свои эластические буферные свойства, замещается грубоволокнистой тканью, в нем появляются трещины, местами хрящевой покров может полностью разрушаться. Суставной хрящ теряет амортизирующие свойства, и, как следствие, резко увеличивается нагрузка на суставные поверхности.
Это приводит к их уплотнению, деформации и разрастанию краевых остеофитов. Утраченная функция суставных хрящей компенсируется увеличением площади соприкасающихся поверхностей, а также за счет остеосклеротической перестройки наиболее нагруженных субхондральных отделов.
Далее это ведет к их деформации, что сопровождается нарастающим ограничением в суставе. Тем не менее, при остеоартрозе никогда не бывает костного анкилоза и всегда сохраняются хотя бы минимальные качательные движения. Вследствие раздражения синовиальной оболочки фрагментами некротизированного хряща, возникает вторичный воспалительный процесс (реактивный синовит).
В коленном суставе отмечается:
— снижение высоты суставной щели различной степени выраженности;
— субхондральный остеосклероз;
— наличие краевых костных разрастаний суставных поверхностей.
На поздних стадиях:
— деформация эпифизов костей;
— регионарный остеопороз;
— гипотрофия периартикулярных мягких тканей.
Какими симптомами проявляет себя остеоартроз суставов?
Стадии остеоартроза
I стадия клинически проявляется умеренной болезненностью в суставах, возникающей утром, при первых движениях (ранний остеоартроз).
На этой стадии МРТ позволяет визуализировать неравномерное истончение суставного хряща, а также дегенеративные изменения менисков, крестообразных и коллатеральных связок.
Помимо этого на МР-томограммах визуализируются линейные участки субхондрального фиброза костного мозга; небольшие краевые костные разрастания.
II стадия (умеренный остеоартроз) клинически проявляется болью в суставах при движении в течении всего дня, хрустом в суставах.
Хотите узнать, почему скрипят и хрустят суставы?
На этой стадии остеоартроза МРТ позволяет выявить неровность контура, истончение и единичные участки деструкции суставного хряща, участки субхондрального фиброза, краевые костные разрастания, дегенеративные изменения связок и фиброзно-хрящевых структур.
Также могут быть выявлены признаки вторичного экссудативного синовита, сопровождающиеся участками отека костного мозга в субхондральных отделах, наличием субхондральных кист.
III стадия (тяжелый остеоартроз) клинически проявляется такими признаками, как: значительное ограничение движений в суставе, резкая болезненность при движении, атрофия периартикулярных тканей, внешняя дефигурация сустава.
На этой стадии МРТ позволяет выявить комплекс патологических изменений костных структур, грубые краевые остеофиты, эрозирование суставных поверхностей, фиброз костного мозга в субхондральных отделах, изменение формы и размеров костей.
На магнитно-резонансной томографии визуализируются протяженные участки дегенерации суставного хряща вплоть до полного его отсутствия, грубая дегенерация связок и фиброзно-хрящевых структур, разрастание фиброзной ткани в полости сустава.
Для IV стадии (исход остеоартроза) – характерно формирование фиброзного анкилоза.
Клинически проявляется отсутствием движений в суставе.
На МРТ при IV стадии остеоартроза – полное отсутствие изображения суставного хряща, менисков и связок, грубое эрозирование субхондрального слоя, грубые краевые костные разрастания и деформация эпифизов, атрофические изменения параартикулярных мягких тканей.
ТРАВМАТИЧЕСКИЕ ПОВРЕЖДЕНИЯ СУСТАВОВ
Травматические повреждения менисков
Степени повреждения менисков:
I ст. – невыраженная центральная дегенерация – изменения внутри мениска за счет повышения интенсивности МРС, без связи с полостью сустава;
II ст. – распространенная центральная дегенерация – более широкая область повышенной интенсивности МРС, может иметь линейную форму, без связи с полостью сустава;
III ст. – разрыв мениска – повышенная интенсивность МРС внутри мениска с разрывом контура внутрисуставного пространства, может сочетаться с изменением положения фрагментов мениска или ступенчатой деформацией контура (так называемый симптом «зарубки»).
Чем поможет МРТ футболисту? Рассказывает врач-рентгенолог ООО «МРТ Эксперт Владивосток»
Хе Сергей Мансикович
Травматические повреждения связок
На рисунке — норма
МР-признаки патологических изменений при повреждениях связок /полный разрыв/
На рисунке — признаки полного разрыва: отсутствие визуализации в типичном месте, перерыв всех волокон, гемартроз
На рисунке — МР-признаки патологических изменений при повреждениях связок /частичный разрыв/
На рисунке – отмечается локальное повышение сигнала, перерыв единичных волокон.
На рисунке — утолщение, расширение, диффузное повышение МР-сигнала от коллатеральной связки
На рисунке – утолщение, расширение; диффузное повышение МР-сигнала
Как на МРТ выглядит изолированное повреждение мягких тканей коленного сустава? Смотрите рисунок.
На рисунке – МР-томограмма коленного сустава в сагиттальной проекции (Т2+FS).
Растяжение m. gastrocnemius.
Зона повышения МР-сигнала и утолщение медиальной головки m. gastrocnemius (1)
ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ СУСТАВОВ
МРТ существенно расширяет возможности лучевой диагностики воспалительных заболеваний костно-суставной системы за счет возможности наиболее полно оценить локализацию и распространенность поражения синовиальных, хрящевых, фиброзных и костных суставных структур на разных стадиях патологического процесса.
Ревматоидный артрит
Какие степени ревматоидного артрита бывают?
Клинико-рентгенологическая классификация ревматоидного артрита (РА) включает:
1. первая (ранняя) стадия;
2. вторая (умеренная) стадия;
3. третья (тяжелая) стадия;
4. четвертая стадия (стадия исхода)
Первая (ранняя) стадия ревматоидного артрита клинически проявляет себя тугоподвижностью суставов по утрам, болезненностью, которая проходит днем.
Объективно суставы не изменены. На рентгенограммах патологические изменения, как правило, отсутствуют/или иногда данная стадия ревматоидного артрита рентгенологически проявляется остеопорозом метаэпифизов при отсутствии деструктивных изменений суставов.
Основным преимуществом МРТ при диагностике ревматоидного артрита является возможность визуализации характерных признаков поражения синовиальной оболочки сустава.
МРТ позволяет выявить экссудативную фазу острого синовита, гипертрофию синовиальной оболочки вдоль суставной поверхности капсулы и вокруг связок.
Скажи артриту НЕТ! Что такое артрит? Почему развивается это заболевание? Рассказывает
Мациев Дэниз Русланович – врач-рентгенолог ООО «МРТ Эксперт Сочи»
Помимо этого, на МР-томограммах визуализируются отек костного мозга в субхондральных отделах, отек периартикулярных мягких тканей и периартикулярные синовиальные кисты.
На рисунке — МРТ коленного сустава Т2-ВИ сагиттальная и аксиальная плоскости.
экссудативная фаза острого синовита, гипертрофию синовиальной оболочки
Вторая (умеренная) стадия ревматоидного артрита клинически проявляется тугоподвижностью и болезненностью в суставах в течении дня, при объективном исследовании – умеренная атрофия периартикулярных мягких тканей. Рентгенологически определяется остеопороз, а также краевые узуры в типичных местах прикрепления суставной капсулы. Деформация суставов отсутствует.
На этой стадии МРТ позволяет выявить признаки хронического пролиферативного синовита и начальные проявления поражения суставного хряща /неровность контура и участки деструкции/, фиброзных структур /дегенерация/ и подлежащих отделов костных структур /краевые узуры и субхондральные эрозии суставных поверхностей/, участки отека и фиброза костной ткани, периартикулярные синовиальные кисты разных размеров.
На рисунке — МР-томограмма коленного сустава (Т1-ВИ)
Для II стадии ревматоидного артрита характерны:
— суставной выпот;
— дегенерация заднего рога мениска;
— субхондральная эрозия бедренной кости;
— истончение суставного хряща
Третья (тяжёлая) стадия ревматоидного артрита клинически проявляется: тугоподвижностью суставов, значительным ограничением объема их движений, болезненностью в покое и при движениях, выраженными деформациями.
Рентгенологически диагностируются: признаки хрящевой и костной деструкции /субхондральные эрозии и краевая узурация/, сужение суставной щели более чем на 50% от нормы, выраженный субхондральный склероз, региональный остеопороз вплоть до атрофии костной ткани, мелкие субхондральные кисты; различного вида деформации эпифизов костей – подвывихи, отклонение оси конечности, переразгибание суставов. Определяются признаки выраженной мышечной атрофии, изменения внутрисуставных мягких тканей (узлы, теносиновит), развиваются контрактуры без признаков анкилозирования.
На этой стадии МРТ позволяет выявить комплекс выраженных пролиферативных изменений в полости сустава с формированием массивного фиброзного паннуса, заполняющего внутрисуставное пространство; множественные дефекты суставного хряща, вплоть до полного отсутствия; выраженную дегенерацию и истончение связок, дегенеративные изменения менисков, изменение их формы и фрагментация.
Также для этой стадии характерно выраженное эрозирование суставных поверхностей, фиброз костного мозга в субхондральных отделах, наличие субхондральных и внутриэпифизарных кист, краевые костные разрастания, деформация и подвывихи костей.
На рисунке — МРТ коленного сустава Т2-ВИ+FS в корональной и Т1-ВИ в сагиттальной плоскости.
множественные дефекты суставного хряща, вплоть до полного отсутствия; выраженная дегенерация и истончение связок, выраженные дегенеративные изменения менисков, фрагментация; выраженное эрозирование суставных поверхностей; деформация и атрофия костей
Четвёртая стадия ревматоидного артрита (исхода) клинически проявляется как формирование фиброзного анкилоза. Для этой стадии характерны: отсутствие движений в суставе, дефигурация и атрофия периартикулярных костных тканей.
Рентгенологически: отсутствие суставной щели, грубый субхондральный склероз, региональный остеопороз с признаками атрофии костной ткани, узурация замыкательных пластин, массивные краевые костные разрастания, грубые деформации костей.
МРТ-картина: наличие фиброзной ткани (паннус) в полости сустава, отсутствие изображения суставного хряща, менисков, крестообразных связок. Выраженный фиброз костного мозга в эпифизах костей, эрозирование, краевые костные разрастания суставных поверхностей, атрофия параартикулярных тканей, грубые изменения формы и соотношения костей.
На рисунке — МР-томограмма коленного сустава в корональной проекции (Т1).
Ревматоидный артрит. IV стадия:
• участки фиброза в полости сустава
• краевые узуры и костные разрастания суставных поверхностей (1),
• отсутствие изображения суставного хряща и менисков (2),
• субхондральный фиброз в эпифизах костей (3).
Гнойный деструктивный артрит, множественные очаги инфаркта костного мозга бедренной кости.
На рисунке — гипертрофия синовиальной оболочки является характерным МР-признаком воспалительного процесса в суставе
ОПУХОЛЕВЫЕ ЗАБОЛЕВАНИЯ СУСТАВОВ
Проявляются по-разному в зависимости от агрессивности новообразования, характера и скорости его роста в костно-мозговом канале. На основании особенностей МР-симптоматики выделяют 2 группы новообразований:
— экспансивные;
— инфильтративные.
Что такое экспансивные опухолевые заболевания суставов? Это доброкачественные и медленно растущие злокачественные опухоли.
На МРТ визуализируются как отграниченные объёмные образования средней и низкой интенсивности МРС по Т1 и высокой по Т2. В большинстве случаев чётко отделены от костномозгового канала низкоинтенсивной зоной эндостальной оссификации, имеющей фестончатый или зубчатый контур.
Что такое инфильтративные опухолевые заболевания суставов? Это опухоли злокачественные, высоко агрессивные. Характеризуются быстрым распространением в костномозговом канале в продольном и поперечном направлениях; вдоль и между костными балками, опережающими разрушение костной ткани.
На МРТ – массивная зона инфильтрации костного мозга с неровными нечеткими контурами, размерами от небольших фокусов до диффузного поражения, по периферии (на границе в непораженным костным мозгом) определяется зона отека. Характерна большая протяженность зоны инфильтрации в сравнении с зонами деструкции видимыми на рентгенографии и КТ.
Костно-мозговые злокачественные опухоли, растущие преимущественно в продольном направлении в костномозговом канале, на ранних стадиях могут проявляться мелкоочаговой инфильтрацией костного мозга по типу «ткани, изъеденной молью». Структура зависит от опухолевой матрицы (хрящевая, фиброзная, костная, мягкотканная) и может быть неоднородной за счёт наличия перегородок, кистовидных полостей, очагов кровоизлияний, обызвествления и оссификации.
На рисунке — гигантоклеточная опухоль дистального метаэпифиза бедренной кости.
Видны: образование низкой интенсивности в дистальном метаэпифизе бедренной кости (1), отграниченное зоной оссификации (2) с истончением кортикального слоя (3)
Системная инфильтрация наблюдается при вторичных метастатических опухолях, новообразованиях лимфоидной и кроветворной системы, гистоиоцитозах, нарушениях обмена липидов.
Характерной особенностью этого вида инфильтрации является множественное полиоссальное поражение.
Изображение системной инфильтрации костного мозга на МР-томограммах, как правило, неспецифично и может не отличаться от нормального распределения или реконверсии кроветворного костного мозга. Исключение составляют метастазы меланомы, имеющие высокую интенсивность на Т1 ВИ за счёт парамагнитных эффектов меланина, а также гистиоцитозы и нарушения липидного обмена, появляющиеся низкой интенсивностью на Т1, Т1-ВИ.
На рисунке — хронический миелолейкоз. Диффузная инфильтрация костного мозга в метаэпифизах бедренной и большеберцовой костей (1, 2)
Доброкачественные новообразования мягких тканей, как правило имеют четкие контуры, не прорастают сосудисто-нервный пучок и не инфильтрируют костные структуры.
Наиболее часто в клинической практике встречаются подколенные синовиальные кисты – кисты двубрюшно-полуперепончатой сумки (кисты Бейкера).
Узнать стоимость МРТ-диагностики суставов можно здесь
Источник
