Ложный сустав при переломе плечевой кости
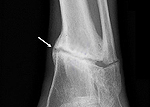
Ложный сустав — это состояние, при котором нарушается нормальное сращивание костей после перелома, а в месте травмы образуется подвижное подобие сустава. Такое осложнение встречается в 2-3% от всех переломов костей, чаще на большой берцовой, лучевой и локтевой кости, редко — бедренной и плечевой. Ложный сустав обычно носит приобретенный характер, но может быть и врожденным.
Анатомия ложного сустава
Обычно в ходе заживления перелома края отломков становятся рыхлыми, появляется так называемая костная мозоль, которая и обеспечивает сращивание. Однако, в некоторых случаях данный процесс нарушается и края костей покрываются хрящом. Вокруг места перелома образуется полноценная суставная капсула, которая заполняется синовиальной жидкостью. Таким образом, появляется сустав в не характерном месте.
Не стоит путать несрастающийся перелом и ложный сустав. В первом случае состояние называется замедленной консолидацией, и в строении кости никаких изменений не происходит. Такой диагноз можно ставить, если по прошествию удвоенного срока сращивания консолидация костей не произошла.
Это важно! Ложный сустав диагностируется только в случае обрастания отломков кости хрящом и образования подвижного сустава. Костномозговая полость в данном случае замкнута, как у обычной здоровой кости.
Ложный сустав, за неимением связочного аппарата, не выполняет каких-либо полезных функций, зато вызывает патологическую подвижность костей, нарушение двигательной функции и болевой синдром.
Причины возникновения ложного сустава
Состояние может развиться только при нарушении целостности трубчатой кости, однако, далеко не каждый перелом осложняется ложным суставом. Это говорит о том, что в процессе сращивания происходит сбой, который и провоцирует патологический процесс.
Обратите внимание! Основная причина развития ложного сустава — слишком большое расстояние между отломками кости.
Так как регенерационная способность человеческого организма высока, он стремится избавиться от нездорового состояния самым простым способом. В случае, когда осколки кости не соприкасаются, но находятся рядом, они классифицируются организмом как сустав, и запускаются соответствующие процессы для его формирования.
Вероятность возникновения ложного сустава увеличивается, если между отломками попадают мягкие ткани.
Также причинами развития патологии могут быть:
- дефекты и болезни костной системы (рахит, остеопороз),
- эндокринные заболевания,
- беременность,
- различные интоксикации,
- осложненные инфекции,
- нагноение и абсцесс кости,
- онкология.
Общие причины формирования ложного сустава составляют менее 5%, а остальные 95% —
ошибки, допущенные в ходе лечения переломов, или полное отсутствие лечения.
Виды ложных суставов
Ложные суставы классифицируются по способу возникновения: врожденные, посттравматические и патологические. Также различают патологию по локализации: ложный сустав бедра, голени, плечевой кости и так далее.
По наличию осложнений могут быть неосложненными, инфицированными и гнойными. Иногда акцентируют внимание на характере повреждений: огнестрельном или не огнестрельном.
В классификации по клинико-рентгенологической картине выделяют:
- Формирующийся ложный сустав. Диагностируется в период, когда при нормальном течении должна уже произойти консолидация отломков костей. На рентгене диагностируется костная мозоль, однако, сращивание не происходит. Также отчетливо видна щель между частыми кости. Пациент испытывает боль в месте повреждения как при пальпации, так и в спокойном состоянии.
- Фиброзный (щелевидный) ложный сустав. Внешние симптомы сходны с предыдущим вариантом, однако, на рентгене между отломками кости обнаруживается фиброзная ткань.
- Истинный ложный сустав (неоартроз). Представляет собой формирование истинного сустава на месте перелома: концы костных отломков покрываются хрящом, вокруг места травмы образуется псевдосуставная капсула, которая наполняется синовиальной жидкостью. Неоартроз обычно развивается на “одиночных” крупных костях.
- Псевдоартроз костного регенерата. Развивается на большеберцовой кости вследствие неправильной остеотомии (недостаточная фиксация кости, чрезмерное растяжение).
- Некротический ложный сустав. В данном случае ложный сустав формируется в месте некроза костной ткани. Чаще всего встречается при переломах бедра, таранной или ладьевидной костей.
В ходе формирования псевдоартроза встречается:
- нормотрофический вариант (простое запаивание костномозговой полости без каких-либо костных образований),
- гипертрофический (разрастание костной ткани по краям обломков) и атрофический / аваскулярный (с дефицитом кровообращения, остеопорозом и т.д.).
Признаки ложного сустава
Данное состояние обычно развивается после перелома и обнаруживается во время рентген-контроля успешности сращивания костей. Симптоматика довольно яркая и характеризуется следующими проявлениями:
- деформация конечности в месте развития ложного сустава,
- неестественная подвижность кости в месте перелома,
- нагрузка на травмированную конечность вызывает болевые ощущения,
- нарушение силы и двигательной активности мышц конечности,
- изменение подвижности близлежащих суставов,
- отеки ниже места образования ложного перелома,
- нарушение кровоснабжения конечности.
Нередко из-за нарастания ложного сустава происходит укорочение костей и, как следствие, уменьшение длины всей конечности.
 Фото 1. Отек — один из признаков формирования ложного сустава. Источник: Flickr (Dakota Rivero).
Фото 1. Отек — один из признаков формирования ложного сустава. Источник: Flickr (Dakota Rivero).
Методы диагностики ложного сустава
Несмотря на то, что данная патология имеет явные признаки (подвижность в месте, где должна быть сплошная кость, и образование псевдосустава), для окончательной диагностики обязательно необходимо провести рентгенологическое исследование или МРТ.
При обследовании регистрируется явная щель между отломками кости и костной мозолью. При различных видах ложного сустава могут фигурировать включения мягких тканей между частями кости либо фиброзные образования. В случае истинного неоартроза обнаруживается сформировавшийся псевдосустав с суставной сумкой и хрящами на краях костных отломков.
Способы лечения ложных суставов после перелома
Единственный эффективный способ лечения ложного сустава — оперативное вмешательство. В медицинской практике применяют три вида хирургического лечения ложного сустава:
- Компрессионно-дистракционный остеосинтез: деформированные участки кости удаляются и с помощью специального аппарата отломки сближаются и фиксируются. По мере сращивания части кости понемногу отводят друг от друга, чтобы восстановить длину травмированной конечности.
- Устойчивый остеосинтез: место, в котором развивается псевдоартроз, крепко фиксируется пластинами, которые не дают возможность кости разрастаться в неправильном направлении. Такой способ направляет рост костной ткани в обломках в единственное доступное русло — по направлению друг к другу.
- Костная пластика применяется при атрофических и гнойных изменениях кости.
В ходе операции устраняются причины и последствия патологического процесса: в случае расхождения отломков костей производится их сближение и, при необходимости, фиксация (с помощью штифтов, петель, спиц); удаляются костные разрастания (остеофиты), хрящевые наросты, фиброзная ткань.
Консервативные методы лечения являются только вспомогательными, направленными на восполнение витаминно-минерального запаса больного, улучшение кровоснабжения конечности, восстановление двигательной функции. Для этих целей пациенту назначают курсы ЛФК, физиотерапевтических процедур, витаминотерапию, а также препараты, укрепляющие кости и стимулирующие их сращивание.
Прогноз реабилитации после ложного сустава — позитивный. В 72% случаев лечение псевдоартроза оценивается, как успешное, в 25% достигается удовлетворительный результат. Лишь в 3% случаев лечение можно назвать неудовлетворительном, что обычно сопряжено с дефектами костей или нарушениями эндокринной системы.
Профилактика ложного сустава
Самый эффективный способ избежать развития псевдоартроза — обеспечить необходимую степень прилегания костных отломков и жестко зафиксировать место перелома.
 Фото 2. Надежная фиксация конечности — необходимое условие для успешного лечения перелома. Источник: Flickr (Melissa Trachtenberg).
Фото 2. Надежная фиксация конечности — необходимое условие для успешного лечения перелома. Источник: Flickr (Melissa Trachtenberg).
Для профилактики формирования ложного сустава и более быстрого и успешного сращивания костей необходимо принимать:
- препараты кальция в сочетании с витамином D3,
- препараты, улучшающие местное кровоснабжение (трентал, винпоцетин, фраксипарин),
- проводить лечение основного заболевание, которое препятствует нормальному сращиванию костей.
И, конечно, очень важен здоровый образ жизни: отказ от вредных привычек (сигарет, наркотиков), контроль массы тела и регулярные физические нагрузки, которые улучшают кровоснабжение и повышают регенеративные свойства организма в целом.
Источник

Ложный сустав – это патологическое состояние, сопровождающееся нарушением непрерывности трубчатой кости и возникновением подвижности в несвойственных ей отделах. Часто имеет малосимптомное течение, проявляется наличием подвижности в необычном месте и болью при опоре на пораженную конечность. Диагностируется по результатам объективного осмотра и данным рентгенологического исследования. Лечение в основном хирургическое. Проводится операция остеосинтеза, а при ее недостаточной эффективности — костная пластика.
МКБ-10
M84.1 Несрастание перелома [псевдартроз]

Общие сведения
Ложный сустав – патологическое состояние, сопровождающееся нарушением непрерывности трубчатой кости и возникновением подвижности в несвойственных ей отделах. Посттравматические (приобретенные) ложные суставы развиваются после 2-3% переломов, чаще всего образуются на большеберцовой, лучевой и локтевой кости, реже – на плечевой и бедренной. Врожденный ложный сустав локализуется на костях голени, составляет 0,5% всех врожденных аномалий опорно-двигательного аппарата.
Причины
Приобретенный ложный сустав – осложнение после перелома кости, обусловленное нарушением процесса сращения отломков. Вероятность развития патологии увеличивается при внедрении мягких тканей между отломками, значительном расстоянии между костными фрагментами, недостаточной или рано прекращенной иммобилизации, преждевременной нагрузке, местном нарушении кровоснабжения и нагноении в области перелома.
Риск возникновения патологии возрастает при нарушениях обмена веществ, эндокринных и инфекционных заболеваниях, нарушениях кровообращения вследствие шока или кровопотери, множественных переломах, тяжелой сочетанной травме, нарушениях иннервации в зоне перелома. Причиной развития врожденных ложных суставов является нарушение питания и иннервации соответствующего сегмента конечности во внутриутробном периоде.
Патанатомия
При приобретенных ложных суставах щель между костными фрагментами заполнена соединительной тканью. Структура длительно существующих ложных суставов постепенно меняется. Концы отломков покрываются хрящом, становятся более подвижными. В области щели образуется покрытая капсулой и заполненная синовиальной жидкостью суставная полость. При врожденной патологии пораженная область заполнена не до конца сформированной костной тканью, которая не может выдержать нагрузку на конечность.
Классификация
По этиологии:
- приобретенные;
- врожденные.
По виду:
- фиброзные ложные суставы без потери костного вещества;
- истинные (фиброзно-синовиальные);
- ложные суставы с костным дефектом (потерей костного вещества).
По типу формирования:
- нормотрофические;
- атрофические;
- гипертрофические.
Симптомы ложного сустава
Приобретенный вариант патологии возникает на месте перелома, сопровождается более или менее выраженной подвижностью кости в необычном месте. Если ложный сустав образуется на одной из двух костей сегмента конечности (например, на лучевой кости при целой локтевой), симптомы могут отсутствовать или быть слабо выраженными. Пальпация, как правило, безболезненна, значительная нагрузка (например, опора на ложный сустав нижней конечности) обычно сопровождается болью. Врожденный ложный сустав характеризуется более выраженной подвижностью. Патология выявляется, когда ребенок учится ходить.
Диагностика
Диагноз выставляется травматологом-ортопедом на основании анамнеза, клинической и рентгенологической картины, а также времени, прошедшего с момента травмы. Если прошел средний срок, необходимый для сращения данного вида перелома, говорят о замедленной консолидации. В случае, когда средний срок сращения превышен в два и более раза, диагностируется ложный сустав. Такое деление в травматологии и ортопедии достаточно условно, но, вместе с тем, имеет большое значение при выборе тактики лечения. При замедленной консолидации остается шанс на сращение. При формировании ложного сустава самостоятельное сращение невозможно.
Для подтверждения диагноза выполняется рентгенография в двух (прямой и боковой) проекциях. В некоторых случаях делают рентгенограммы в добавочных (косых) проекциях. На снимках выявляется отсутствие костной мозоли, сглаживание и закругление концов костных фрагментов, возникновение замыкательной пластинки на концах отломков (закрытие полости в центре трубчатой кости). На рентгенограмме атрофического ложного сустава определяется коническое сужение концов костных фрагментов, на снимке гипертрофического ложного сустава – утолщение концов отломков и неровные контуры щели. При истинном ложном суставе конец одного отломка становится выпуклым, а другой вогнутым.

КТ таза. Ложный сустав шейки бедренной кости справа.
Лечение ложного сустава
Консервативная терапия неэффективна. Операцией выбора является малотравматичный компрессионно-дистракционный остеосинтез (наложение аппарата Илизарова). При отсутствии результата выполняют костную пластику или резекцию концов костных фрагментов с их последующим удлинением. Лечение врожденного ложного сустава комплексное, включает в себя операцию в сочетании с физио- и медикаментозной терапией, направленной на улучшение питания тканей в области поражения.
Литература 1. Травматология и ортопедия/ под ред. Корнилова Н.В. — 2011 2. Ложные суставы: клинические рекомендации/ Общероссийская общественная организация Ассоциация травматологов-ортопедов России (АТОР) — 2016 3. Ложные суставы костей/ Гайдуков В.М. — 1998 | Код МКБ-10 M84.1 |
Ложный сустав — лечение в Москве
Источник
Ложный сустав — вариант процесса сращения костных отломков, когда по прошествии двойного среднего срока, необходимого для формирования полноценной костной мозоли, рентгенологические признаки консолидации отсутствуют[1].
Ложный сустав — это симптомокомплекс клинических проявлений и морфологических изменений, характеризующихся болями, нарушением функции повреждённой конечности, а также рентгенологическими признаками нарушения остеорепарации (регенерации костной ткани)[2].
Причины образования[править | править код]
Общие причины (3,4%) — заболевания, при которых нарушается обмен веществ и репаративная регенерация костной ткани
- множественные и сочетанные травмы
- эндокринопатии
- интоксикация
- рахит
- опухолевая кахексия
- беременность
Местные причины (96,6%)
- Дефекты оперативного вмешательства (42,1%)
- Непрочная фиксация
- Резекция отломков при хирургической обработке
- Ошибки послеоперационного лечения (3,3%)
- Краткосрочная иммобилизация после остеосинтеза
- Раннее снятие аппарата чрескостной фиксации
- Ранняя нагрузка конечности
- Ошибки консервативного лечения (32,6%)
- Неполноценная гипсовая иммобилизация
- Частая смена гипсовой повязки
- Смещение отломков под повязкой
- Перерастяжение отломков на скелетном вытяжении
- Нагноение (18,6%)
Классификация[править | править код]
1. По этиологии:
- Врождённый
- Патологический
- Травматический
2. По характеру повреждения:
- Неогнестрельного происхождения
- Огнестрельного происхождения
3. По клинике-рентгенологической картине:
- Формирующийся ложный сустав. Возникает по прошествии срока, необходимого для сращения перелома. Характеризуется возникновением боли в месте перелома, болезненностью при пальпации и движениях в суставе, на рентгенограммах стала отчетливо прослеживаться «щель» перелома при наличии периостальной мозоли.
- «Тугой» (щелевидный, фиброзный). Характеризуется образованием между отломками грубых фиброзных тканей, невыраженной патологической подвижностью (при отсутствии диастаза), на рентгенограммах прослеживается узкая щель.
- Некротический. Возникает при огнестрельных переломах, когда нарушается кровоснабжение кости и при переломах предрасположенных к образованию некроза костей (головка бедренной кости после перелома шейки бедра, тело таранной кости после поперечного перелома шейки таранной кости, медиальная часть ладьевидной кости запястья после поперечного перелома)
- с асептическим некрозом концов отломков
- некроз отломков и наличие между ними свободно лежащий или связанного с отломками некрост (костный секвестр)
- Ложный сустав костного регенерата. Наблюдаются после остеотомии большеберцовой кости в результате чрезмерной дистракции и непрочной фиксации аппаратами при удлинении сегментов
- Истинный (неартроз). Развивается чаще на однокостных сегментах, где имеется патологическая подвижность. Отломки отшлифовываются и покрываются волокнистым хрящом с участками гиалинового хряща. Между отломками образуется пространство, заполненное жидкостью, вокруг концов отломков — капсула, аналогичная капсуле сустава
- С дефектом костного вещества
4. По степени остеогенной активности:
- Гипертрофические. Ложные суставы с разрастанием костной ткани на концах отломков. Развиваются у пациентов, осуществляющих осевую нагрузку конечности, при малой подвижности отломков и сохранившейся сосудистой сети окружающих тканей.
- Аваскулярные. Ложные суставы с нарушенным кровоснабжением и слабым костеобразованием, а также остеопорозом отломков.
5. По наличию гнойных осложнений:
- Неосложненный
- Инфицированный
- Осложненный гнойной инфекцией. Характеризуется наличием свищей с гнойным отделяемым, секвестров, расположенных в кости и поддерживающих гнойный процесс, и инородных тел (осколков ранящих снарядов, металлических фиксаторов)
Клиническая картина[править | править код]
- Боль в области перелома
- Деформация конечности
- Нарушение опороспособности в нижних конечностях
- Снижение мышечной силы
- Атрофия мышц
- Ограничение движения в суставах
- Патологическая подвижность
- Нарушение кровообращения конечности
Рентгенологическая картина[править | править код]
- Линия несращения (замедленная консолидация)
- Склероз концов отломков
- Замыкательные пластинки в костно-мозговых полостях
- Костные разрастания в области несращения (при гипертрофическом ложном суставе)
- Искривление оси конечности
- Смещение отломков
- Остеопороз
Гистологическая картина[править | править код]
Костные отломки ложного сустава соединены разрастаниями волокнистой соединительной ткани. Нагрузка на нижние конечности и движения верхних конечностей приводит к травматизации и последующему кровоизлиянию в межотломковую область. Это ведёт к нарушению процесса созревания межотломковой соединительной ткани и, несмотря на появление в рубцовой ткани губчатого костного вещества, сращение не происходит.
На ранних этапах развития ложного сустава соединительная ткань межотломковой области содержит хаотично расположенные пучки коллагеновых волокон и фибробласты различной степени дифференцировки. В этой соединительной ткани определяются также многочисленные капиллярные сети и кровеносные сосуды малого калибра.
С увеличением сроков развивающаяся в области ложного сустава рубцовая ткань становится более дифференцированной. Она содержит мощные пучки параллельно идущих коллагеновых волокон. Количество фибробластов уменьшается. Число кровеносных сосудов в рубцовой ткани также уменьшается.
В тканях, соединяющих костные отломки ложного сустава, встречаются костные перекладины. Форма последних подвергается постоянным изменениям (ремоделированию) в результате постоянной активности остеобластов и остеокластов.
Ткани межотломковой зоны ложных суставов различной давности отличаются широкими вариациями структурной организации и содержат в разных местах участки как незрелой, так и зрелой рубцовой ткани, а также островки грубоволокнистой костной ткани.
Малодифференцированные камбиальные периваскулярные клетки, находящиеся вокруг сосудов межотломковой тканей, и остеобласты служат источниками регенерации костной ткани .
Примечания[править | править код]
- ↑ Военная травматология и ортопедия. Ученик. Под редакцией профессора В.М. Шаповалова. — Спб, 2004. — 672 с.
- ↑ В.М. Гайдуков Ложные суставы костей. Этиопатогенез, диагностика, лечение — Спб, 1998. — 105 с.
Источник
