Артроскопия коленного сустава отекает
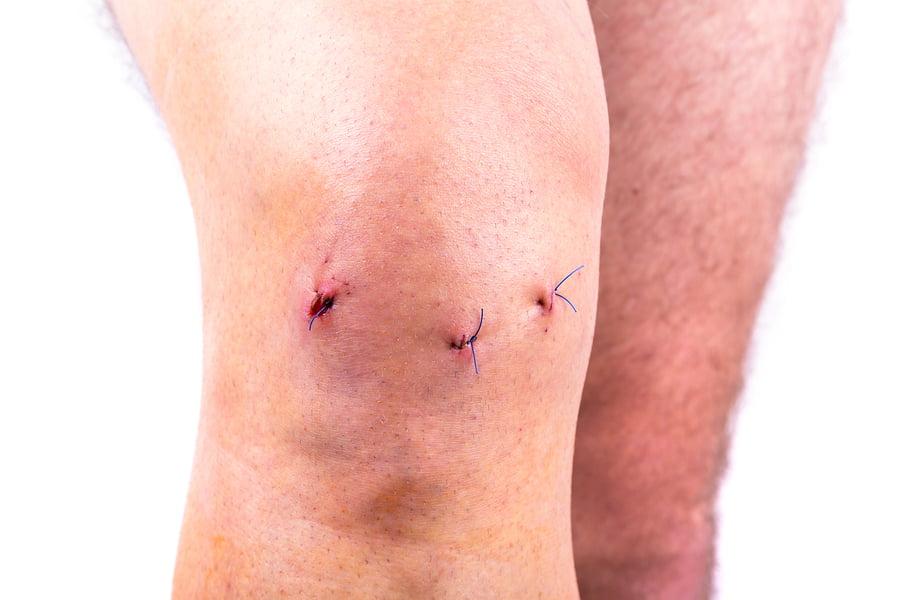
Малоинвазивные эндоскопические операции широко используются для диагностики и лечения различных патологий и травм крупных суставов. Проведение артроскопии показано пациентам с повреждением менисков и связок, деформирующим гонартрозом и артритами коленного сустава. Осложнения после артроскопии коленного сустава возникают в менее 1,5% случаев, но эти состояния могут потребовать длительного серьезного лечения.
Последствия, не являющиеся осложнениями
Артроскопия коленного сустава проводится под местным или общим наркозом в зависимости от состояния пациента и тяжести заболевания. Операция осуществляется через несколько проколов длиной 5-8 мм, в которые вводится эндоскоп и хирургическое оборудование. Диагностические манипуляции занимают в среднем 1 час. При необходимости проведения лечения (восстановление мениска, устранение повреждений хрящевой ткани и связок, удаление выпота и гноя) длительность процедуры может составлять 2-3 часа.
Коленный сустав после артроскопии
Обычно пациенты покидают стационар уже в день операции, в редких случаях требуется госпитализация в течение 2-3 суток. Успех артроскопии во многом зависит от качества послеоперационного ухода и соблюдения врачебных рекомендаций. Однако, несмотря на безопасность и малую травматичность процедуры, на протяжении 1-2 недель после ее проведения могут наблюдаться следующие симптомы:
- Локальная ноющая боль, отдающая в бедро и голень;
- Дискомфорт, ощущение инородного тела, частичное онемение мышц;
- Выраженный отек и покраснение кожных покровов вокруг коленного сустава;
- Сухой хруст в колене во время движения;
- Повышение общей температуры тела до 37,5-38,0 °С.
Все эти проявления являются нормой и бесследно проходят при строгом соблюдении врачебных рекомендаций в послеоперационный период:
- Для предотвращения отека коленного сустава после артроскопии в первые сутки прикладывать сухие компрессы со льдом каждые 1,5-2 часа, пить назначенные врачом болеутоляющие и противовоспалительные средства;
- В течение 3-4 дней полностью обездвижить прооперированную конечность наложением тугой фиксирующей повязки от стопы до середины бедра. На протяжении недели передвигаться с помощью костылей или других приспособлений. Через 7-10 дней разрешается вставать на больную ногу и постепенно повышать нагрузку на сустав;
- Для полного восстановления работоспособности коленного сустава проводить физиотерапевтические процедуры, массаж и ЛФК под наблюдением специалиста.
На заметку!
Если после артроскопии отек не спадает в течение длительного времени, усиливается и нарастает боль, ухудшается общее самочувствие, необходимо немедленно обратиться к врачу.
Виды осложнений и способы их лечения
Вероятность развития неблагоприятных последствий зависит от сложности проведения процедуры. В группе риска оказываются пожилые люди старше 50 лет, пациенты с тяжелыми поражениями тканей и сопутствующими патологиями. Рассмотрим основные осложнения после операции на коленном суставе и методы их устранения.
Гемартроз
Согласно медицинским исследованиям, одним из наиболее частых ранних последствий артроскопии является гемартроз колена – скопление крови в суставной полости. Патологическое состояние развивается в результате повреждения артерии, огибающей бедренную кость. Нарушение сопровождается тянущей болью, ощущением распирания, покраснением, отеком и значительным увеличением колена. Прооперированная нога не выпрямляется до конца, функции сустава нарушены. Заподозрить гемартроз также можно в случае, если у пациента опухло колено сверху, и отек не проходит или увеличивается в течение 7-10 дней после операции.
Лечение нарушения включает в себя проведение следующих манипуляций:
- Пункция и извлечение содержимого капсулы;
- Промывание суставной полости препаратами для снятия воспаления;
- Внутрисуставное введение анестетика (Новокаин, Лидокаин);
- Наложение давящей повязки и иммобилизация конечности до полного восстановления.
Инъекции для лечения воспаления
Контактура
Ограничение сгибания и разгибания конечности (контактура) также представляет собой распространенное послеоперационное нарушение. Уменьшение объема движения часто сопровождается деформацией костного сочленения. Причиной контактуры коленного сустава является образование спаек из соединительной ткани в результате длительной иммобилизации конечности или невыполнения врачебных требований в послеоперационный период. Вероятность развития осложнения повышается при разрывах внутренней боковой связки и других тяжелых повреждениях мениска.
Для восстановления полного объема движения в прооперированной конечности следует выполнять физические упражнения. Начиная с 3-4 дня после операции, необходимо сгибать и разгибать ногу в колене по 3-5 минут не менее 5 раз в день, постепенно увеличивая нагрузку.
Если у пациента полностью не сгибается и не разгибается колено через 2-3 месяца после артроскопии, можно говорить о развитии стойкого спаечного процесса. В этом случае может потребоваться повторная операция и длительное физиотерапевтическое лечение (ударно-волновая терапия, электрофорез, массаж).
Внутрисуставной выпот
При отсутствии достаточной иммобилизации прооперированной конечности и чрезмерной нагрузке может развиться выпот. В суставе скапливается жидкость, преимущественно лимфа, иногда с примесью крови. Примерно в 2-3% случаев содержимое капсулы инфицируется с образованием обширного абсцесса. К основным симптомам выпота относится:
- Отек тканей вокруг коленной чашечки;
- Скованность, невозможность полностью выпрямить ногу;
- Боль во время движения.
При наличии признаков патологии проводится пункция коленного сустава с последующим извлечением его содержимого, промывание капсулы раствором Новокаина и наложение повязки.
Важно!
Для предотвращения развития выпота после хирургического вмешательства пациенты должны возвращаться к привычным нагрузкам к моменту полного заживления артроскопических проколов (на 10-14 день). Военнослужащие, спортсмены и работники тяжелого физического труда могут приступать к основной деятельности через 3-4 недели.
Синовит
Патология представляет собой воспаление синовиальной оболочки коленного сустава с образованием жидкости. Нарушение проявляется ноющими болями, увеличением колена в объеме, отечностью. Инфекционный синовит после артроскопии коленного сустава сопровождается повышением температуры тела, ухудшением общего состояния. При отсутствии своевременного лечения заболевание может перейти в хроническую форму и привести к развитию вывихов и потере подвижности ноги.
Симптоматические проявления синовита
Если после артроскопии сильно распухло колено, производят пункцию сустава с откачиванием жидкости. Пораженные ткани обрабатывают антисептиком, накладывают тугую повязку. При гнойном синовите показана терапия антибиотиками и противовоспалительными препаратами. После устранения острых симптомов осложнения проводят курс физиопроцедур (магнитотерапия, фонофорез, электрофорез).
Болевой синдром
Если у пациента на протяжении долгого времени болит колено после артроскопии мениска, можно говорить о развитии следующих осложнений:
- Ишемия мышц ноги (временный паралич). Ноющая боль, сопровождающаяся частичным онемением и ограничением подвижности, возникает в результате длительного или слишком тугого наложения жгута. Вероятность развития ишемии наиболее высока у пациентов пожилого возраста. В качестве основных методов лечения осложнения применяют массаж, ЛФК и физиопроцедуры;
- Повреждение тканей внутри сустава. Чаще всего осложнение возникает в результате ошибки хирурга, недостаточного расширения суставной щели и выполнения любых манипуляций вслепую. Пострадать могут как костные структуры, так и окружающие их мышцы, связки и хрящи. В результате повреждения тканей во время артроскопии развивается стойкий болевой синдром, отек, потеря подвижности. Для устранения неблагоприятных последствий требуется проведение повторной операции;
- Деформирующий остеоартроз суставов. Причиной патологии является нарушение структуры хряща во время операции. Боль появляется через 3-5 дней после артроскопии. Пациентам назначается медикаментозная терапия противовоспалительными препаратами, массаж и физиопроцедуры;
- Комплексный региональный болевой синдром. Осложнение чаще всего возникает у женщин старше 40 лет вследствие повреждений подкожных нервных волокон. Пациенты жалуются на постоянные тянущие боли под коленом, частичную потерю подвижности, изменение цвета кожных покровов. При отсутствии лечения синдром приводит к постепенной атрофии мышц ноги, необратимым поражениям нервной и костной ткани. Больным назначают миорелаксанты, противовоспалительные и противосудорожные средства, витамины группы В, препараты, стимулирующие венозный отток.
Болевой синдром после операции
Артроскопия коленного сустава является безопасной процедурой с минимальной вероятностью развития осложнений. Чаще всего последствия хирургического вмешательства связаны с нарушением послеоперационного ухода и тяжелой степенью патологии. При своевременно начатой терапии прогноз благоприятный.
Источник
Среди всех ортопедических операций артроскопия считается наименее инвазивной. Тем не менее ее проведение сопряжено с определенным риском. По статистике, артроскопические вмешательства сопровождаются развитием осложнений в 0,6-1,7% случаев. Вероятность появления нежелательных последствий напрямую зависит от сложности операции. Реже всего они возникают при диагностической артроскопии, наиболее часто – при неполной медиальной менискэктомии.
Вскоре после операции.
Любопытно! Риск развития осложнений не зависит от опыта хирурга и пола пациента. Однако определенную роль играет возраст больного. Известно, что у лиц старше 50 лет нежелательные последствия возникают намного чаще, чем у молодых людей.
Таблица 1. Частота развития различных осложнений артроскопии.
Место | Патология | % среди всех осложнений |
| 1 | Гемартроз | 60 |
| 2 | Инфекция | 12 |
| 3 | Тромбоз глубоких вен нижних конечностей | 7 |
| 4 | Осложнения анестезии | 6,5 |
| 5 | Поломка инструментария | 2,9 |
| 6 | Комплексный регионарный болевой синдром (КРБС) | 2,3 |
| 7 | Повреждения связок | 1,2 |
| 8 | Переломы и повреждения нервов | 0,6 |
| 9 | Другое | 7,5 |
Факт! В плане развития осложнений наиболее опасными считаются операции на менисках, синовиальной оболочке, передней и задней крестообразных связках. При этих хирургических вмешательствах у больных чаще всего возникает гемартроз, инфекционные и тромботические осложнения.
Повреждение связок
Чтобы получить доступ к медиальному мениску хирурги искусственно расширяют суставную щель перед артроскопией. Для этого они используют специальные держатели ноги и силовую тягу. Проведение подобных манипуляций может приводить к повреждению связок коленного сустава (0,04% всех артроскопий). Отметим, что у большинства пациентов страдает медиальная коллатеральная связка, которая располагается с внутренней стороны колена.
Сшивание мениска.
Легкие растяжения или надрывы связок вызывают боль в колене и могут сопровождаться лигаментитом. Избавиться от неприятных симптомов помогают обезболивающие средства (Диклофенак, Ибупрофен) и временная иммобилизация колена.
Ишемия мышц нижней конечности
Для профилактики кровотечения во время артроскопии врачи накладывают на ногу больного жгут. К сожалению, его длительная экспозиция может спровоцировать временный паралич нижней конечности. Для патологии характерно непродолжительное нарушение сократительной способности мышц и двигательных функций ноги.
Нога забинтована.
Таблица 2. Риск развития пареза в зависимости от возраста пациентов и времени наложения жгута.
| Низкий | Наблюдается у пациентов моложе 50 лет, которым накладывали жгут менее чем на 40 минут. Прогнозируемая частота осложнений у таких больных составляет 7,6%. |
| Средний | Характерен для лиц моложе 50 лет со временем экспозиции 40-60 минут и лиц старше 50 лет с временем экспозиции менее 40 минут. Среди данной группы больных парезы развиваются в 10-16% случаев. |
| Высокий | Равняется 28% и более. Характерен для всех пациентов, которым жгут накладывали более чем на 60 минут. |
Таким образом вероятность временных парезов гораздо выше среди пожилых людей. Больше рискуют и те пациенты, которым выполняли сложные длительные операции. Избежать появления нежелательных осложнений можно путем сокращения времени наложения жгута.
Факт! Временные парезы обычно неопасны и хорошо поддаются лечению. Для борьбы с ними используют лечебную физкультуру, массаж и физиотерапевтические процедуры.
Компартмент-синдром
Возникает вследствие утечки ирригационной жидкости при наличии дефекта в суставной капсуле. Развитию патологии способствует повышение ирригационного давления и блокада дренажа. Компартмент-синдром сопровождается отеком мягких тканей и резким повышением внутрифасциального давления. Как правило, он приводит к некрозу мышечной ткани и появлению контрактур в послеоперационном периоде.
Компартмент-синдром лечат консервативно. Больным назначают анальгетики (Трамадол, Кеторолак), противоотечные (Фуросемид) и противоишемические средства. Также им вводят препараты, которые улучшают реологические свойства крови и снимают сосудистый спазм. При неэффективности консервативной терапии пациентам делают операцию – декомпрессионную фасциотомию.
Повреждение внутрисуставных структур
Во время артроскопического вмешательства хирург может повредить любую структуру коленного сустава. Чаще всего это происходит при использовании острого троакара, недостаточном расширении суставной щели, плохой видимости или попытках врача выполнить «слепые» манипуляции.
Во время артроскопии могут пострадать:
- мениски;
- суставные хрящи;
- крестообразные связки;
- капсула сустава.
Повреждение интрасиновиальных структур очень опасно и может иметь тяжелые последствия. Оно способно спровоцировать утечку ирригационной жидкости, деформацию менисков или внутрисуставных связок, развитие деформирующего остеоартроза в послеоперационном периоде и т.д. Естественно, в будущем все это приведет к наружению функций коленного сустава.
Если хирург вовремя заметил травму связок, менисков или суставной капсулы – он может сразу же ее устранить. К сожалению, сделать это получается не всегда.
Поломка инструментов
В последние годы происходит все реже благодаря совершенствованию артроскопического оборудования. Если поломка инструмента все же случилась – врачи немедленно останавливают ирригацию и аспирацию. Затем они аккуратно удаляют отломленный фрагмент с помощью специального оборудования. Если кусочек небольшой и труднодоступный – его могут оставить в синовиальной полости.
Инструменты.
Повреждение нервов и сосудов
Возникают очень редко, всего в 0,06-0,08% случаев. Неврологические расстройства могут развиваться из-за применения жгута или на фоне компартмент-синдрома. Причиной повреждения сосудов чаще всего выступает неосторожное обращение хирурга с инструментами. Как известно, подколенная артерия располагается очень близко к задней капсуле коленного сустава. Следовательно, рассечение последней нередко сопровождается нарушением целостности сосуда.
Структура повреждений различных нервов при артроскопии:
- подкожный – 84%;
- малоберцовый – 10%;
- бедренный – 6%;
- седалищный – 6%.
Факт! Ишемические и тракционные повреждения нервов хорошо поддаются лечению. А вот при нарушении их анатомической целостности устранить неврологические расстройства практически невозможно.
Боль после артроскопии коленного сустава
Ярко выраженный болевой синдром возникает после синовэктомии, внутрисуставной реконструкции связок и операций на менисках. В раннем послеоперационном периоде боль купируют с помощью опиоидных анальгетиков или внутримышечных инъекций нестероидных противовоспалительных средств (Кеторолак, Диклофенак). В дальнейшем НПВС могут назначать в виде таблеток.
3-й день после операции.
У некоторых пациентов боли в колене могут появляться через несколько после артроскопии. Этот симптом нередко свидетельствует о развитии деформирующего остеоартроза. Причина этого – интраоперационное повреждение суставных хрящей.
Совет! Если после артроскопии вас длительное время беспокоит боль в колене – сделайте УЗИ или МРТ. Исследование поможет выявить патологические изменения в коленном суставе и поставить диагноз.
Гемартроз — скопление крови в колене
Обычно развивается из-за повреждения восходящей латеральной артерии, огибающей бедренную кость. Гемартроз лечат путем артроскопического промывания синовиальной полости и внутрисуставного введения местного анестетика (Лидокаин, Новокаин) с адреналином. После этого на колено пациента обязательно накладывают давящую повязку.
Скопление крови в капсуле.
Тромбоэмболические осложнения
Встречаются редко благодаря низкой травматичности процедуры и непродолжительной иммобилизации пациента. Примечательно, что тромбозу глубоких вен нижних конечностей больше подвержены лица старше 40 лет. Профилактику и лечение патологии проводят по стандартных медицинских протоколах.
Инфекция
Инфекционные осложнения встречаются редко, всего у 0,1-0,42% пациентов. Возбудителем септического артрита чаще всего выступает золотистый стафилококк. Заболевание протекает остро и обычно не вызывает трудностей в диагностике. В редких случаях оно может иметь подострое, более «коварное» течение.
Классические признаки септического артрита:
- острая боль;
- выраженный отек;
- покраснение кожи;
- лихорадка;
- повышение СОЭ и нейтрофильный лейкоцитоз в крови.
Инфекционное воспаление.
Отметим, что отсутствие типичных симптомов артрита еще не говорит о полном здоровье пациента. Исключить инфекцию можно лишь с помощью бактериологического исследования синовиальной жидкости. Анализ необходимо делать при малейшем подозрении на септический артрит.
При артроскопических вмешательствах врачи могут не назначать пациентам профилактическую антибиотикотерапию. Это, как и внутрисуставное введение кортикостероидов во время артроскопии, повышает риск инфекционных осложнений.
Лечение септического артрита может занять от нескольких дней до 6 недель. В некоторых случаях больным достаточно парентерального введения антибиотиков. Иногда пациентам требуется промывание и дренирование полости сустава. Выбор тактики лечения обычно зависит от тяжести артрита.
Появление выпота и синовит
Скопление выпота в синовиальной полости – это привычное явление, которое редко превращается в проблему. По разным данным, неинфекционный воспалительный процесс в суставе развивается в 2-15% случаев. Его лечат консервативно, с помощью временной иммобилизации конечности, давящей повязки и нестероидных противовоспалительных средств.
Синовиальная фистула
Представляет собой патологическое отверстие в суставной капсуле в месте ее прокола во время артроскопии. По статистике, формируется на третий-шестой день после операции. Не требует специального лечения. Все, что требуется пациенту при появлении фистулы, – временная иммобилизация колена до ее закрытия.
Комплексный регионарный болевой синдром
Может возникать при любых повреждениях колена, в том числе и после артроскопических операций. Предполагается, что синдром имеет рефлекторную природу и возникает из-за повреждения вегетативных нервных волокон подкожного нерва. Синдром может развиваться в любом возрасте у представителей обоих полов, однако чаще всего им страдают женщины 40 лет.
Клинические проявления данной патологии очень вариабельны. Чаще всего синдром проходит три фазы развития (вазодилятации, вазоконстрикции, атрофии) и приводит к артрофическим изменениям кожи, мышц, параартикулярных тканей. Практически у всех больных с КРБС в итоге формируются контрактуры коленного сустава. Отметим, что рентгенологические изменения у пациентов выявляют спустя 2-8 недель после появления первых симптомов.
Нога не разгибается полностью.
Признаки КРБС:
- хроническая боль в нижней конечности;
- выраженный отек мягких тканей;
- изменение цвета кожных покровов;
- повышенная чувствительность кожи в области колена;
- остеопороз, который выявляют с помощью рентгенографии.
Комплексный регионарный болевой синдром лечат консервативно, с помощью психотерапии и медикаментозных средств. Больным назначают противосудорожные средства, антидепрессанты, миорелаксанты, НПВС, бисфосфонаты, кальцитонин, витамины группы В и препараты, улучшающие венозный отток. Пациентам нередко выполняют блокаду звездчатого ганглия или поясничную симпатическую блокаду.
Лечение КРБС эффективно лишь в том случае, если его начали в первые 3 месяца после появления первых симптомов. Если этого не произошло – у больного появляются необратимые изменения в нервах, мышцах и костях.
Синдром инфрапателлярной контрактуры
Обычно развивается после сложных реконструктивных операций. Характеризуется значительным нарушением подвижности надколенника. Причина – патологическое разрастание соединительной ткани в области пателло-феморального сочленения. Заболевание лечат консервативно, с помощью лечебной физкультуры и нестероидных противовоспалительных средств. Если это не помогает – образовавшиеся спайки рассекают хирургическим путем.
Источник
