Абразивная хондропластика коленного сустава



Артроскопия суставов > Артроскопия коленного сустава > Артроскопия при повреждении хряща (хондропластика)
Возможно получение квоты
Записаться на прием
Задать вопрос
Цены на артроскопию
Как известно, движение — это жизнь. В опорно-двигательном аппарате человека за движения отвечают суставы, а гиалиновые и фиброзно-волокнистые хрящи служат для смягчения ударов и обеспечения стабильности суставов. Их клетки регулируют естественный синтез и распад коллагена. Травмы, повышенные нагрузки на сустав и естественные процессы старения могут привести к повреждению и истиранию хрящей. В этом случае сустав не может правильно работать.
Причины и симптомы повреждения хряща
Повреждения и заболевания хрящевых покровов сустава весьма распространены в наши дни. Причина болезни – спортивные или другие виды травм, а также возрастные недуги, повлекшие за собой постепенную дегенерацию ткани, которая в свою очередь приводит к повреждению хрящей. Симптомы заболевания:
- резкая боль;
- отечность;
- ригидность;
- тугоподвижность;
- блокада сустава.
Недостаточное внимание к этим симптомам может привести к контрактурам и деформации опорно-двигательного аппарата.
Артроскопия – современная методика по восстановлению поверхности хряща сустава. Уникальность заключается в том, что она позволяет поставить пациента на ноги в считанные недели. При нереконструктивных хирургических операциях больной уже на следующий день может не только двигать, но и нагружать прооперированную конечность. После них показана пассивная тренировка мышц, двигающих сустав.
Этот малоинвазивный метод вмешательства также проводится с целью диагностики внутрисуставной патологии. С его помощью можно оценить состояние коленного сустава, выявить повреждения и точную причину болевого синдрома, чтобы определиться с дальнейшей тактикой лечения. Операция проводится без значительных разрезов и травматизации здоровых тканей.
Технология была разработана и впервые применена в Швейцарии. Сейчас такие операции выполняются во многих странах Европы и в России. С ее помощью можно лечить практически каждый крупный сустав. Наиболее распространены артроскопические вмешательства на плечевом, локтевом, коленном, тазобедренном и голеностопном суставах.
Эффективность артроскопического лечения очень высока и составляет 90-95%. Большинство пациентов выписываются из клиники через 1-2 дня после проведения хондропластики.
Показания к применению артроскопии
Показаниями к проведению артроскопии сустава являются:
- повреждения хрящевой поверхности травматического генеза;
- дегенеративные изменения суставного хряща;
- начальные стадии артрозов.
Данный вид вмешательства назначается пациентам моложе 55 лет с повреждением хряща в нагружаемой зоне до 1.5-2 см.
Диагностика с помощью артроскопии
Диагностическая ценность артроскопии при внутрисуставной патологии достаточно велика. Хирург может осмотреть каждый участок и структуру сустава, оценить его состояние и выявить патологию.
Во время артроскопии делается несколько проколов, в один из которых вводится небольшой инструмент с набором линз и осветительных систем. Свет проводится через оптическое волокно. Изображение сустава с миниатюрной цифровой камеры передается на монитор. Во второй прокол необходим для хирургического инструмента, с помощью которого врач проводит необходимые манипуляции.
Операция по восстановлению поврежденного хряща
Порядок проведения артроскопии при повреждении хряща:
- поврежденная поверхность хряща зачищается;
- делаются отверстия в костной ткани;
- выполняется хондропластика;
- промывается сустав.
- накладывается повязка.
При проведении операции с использованием артроскопического метода снижается кровопотеря и риск возникновения послеоперационной инфекции. Благодаря минимальной инвазивности пациенты практически не испытывают послеоперационных болей и быстро встают на ноги.
Перевязки проводятся до 10 дней после операции.
Артроскопия обеспечивает высокую точность манипуляций в суставе и исключительную аккуратность действий хирурга.
Виды хондропластики
При артроскопии восстановление поврежденного хряща осуществляется методом остеоперфорации или пересадки хряща.
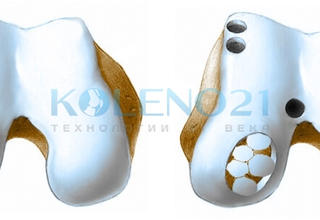
- Амбразивная хондропластика. В этом случае в рамках артроскопической операции удаляются патологические участки хрящевой ткани, стабилизируются ее края, что позволяет предотвратить дальнейшее разрушение хряща.
- Коллагеновая мембрана. Поврежденная поверхность хряща зачищается, в костной ткани делаются микроотверстия и затем накладывается коллагеновая мембрана, которая обеспечивает идеальные условия для создания стволовых клеток и последующего восстановления хряща.
- Мозаичная хондропластика. Трансплантация собственного хрящевого конгломерата является наиболее прогрессивным методом лечения поврежденного хряща. При этом хирург вынимает через минимально инвазивный разрез небольшой участок здоровой хрящевой ткани из ненагружаемой области сустава и пересаживает его в проблемную зону. В лаборатории проводится стимуляция клеток хрящевого биоптата, который потом наносится на подготовленную основу. Полученная ткань в виде мозаики пересаживается в поврежденную область. В результате восстанавливаются суставные поверхности, пациент избавляется от болевого синдрома.
Качественные услуги по приемлемым ценам
Новейшие методы оперативного лечения через артротомический доступ – приоритетное направление в работе нашего центра. Воспользоваться данным видом услуг могут не только жители Москвы, но и любого региона России. Качество медицинских услуг и цены на артропластику поврежденного хрящевого сустава в нашем центре еще никого не заставили жалеть о своем выборе.
Мы восстановим поврежденный суставной хрящ и поможем вернуть свободу движений с помощью артроскопии – щадящей хирургической процедуры. В большинстве случаев своевременно выполненная артропластика поврежденного хряща позволяет восстановить функцию сустава до прежнего уровня. Не откладывайте диагностику и лечение суставов, запишитесь на прием в наш центр.
Источник

Если рассматривать нормальное состояние, то гиалиновый хрящ будет иметь блестящую и гладкую поверхность с ровным и упругим слоем. Однако к настоящему времени известна масса всевозможных причин, которые могут существенно повлиять на состояние хряща и изменить его структуру. Сюда можно отнести некоторые травматические состояния, чрезмерные физические нагрузки, нарушения метаболизма, ряд наследственных факторов и др.
Если в хрящах наблюдается обширное поражение, то чаще всего рекомендуют делать эндопротезирование сустава. Однако такая операция относится к разряду травматичных и дорогостоящих, и будет иметь смысл только тогда, когда консервативные методы не дадут никакого эффекта. А если уровень повреждений не столь значительный?
К сожалению, выявить деформацию хряща на локальном уровне с помощью клинических или рентгенологических методов практически невозможно, но если такие незначительные дефекты все же обнаружены, то на помощь может придти хондропластика.
Если говорить о симптомах, которые могут указать на потребность в абразивной хондропластике, то чаще всего пациент будет жаловаться на боль, отеки и тугоподвижность в поврежденной области.
Хондропластика – что это такое?
Хондропластика – это операция артроскопического характера, которая помогает восстанавливать небольшие дефектные области хрящевой ткани. Учитывая значительные нагрузки такая патология может наблюдаться в области коленного сустава, когда серьезно страдают хрящи большеберцовой или бедренной костей, а также надколенника. Обычно подобные изменения протекают без каких-либо симптомов.
Методы хондропластики для коленных суставов традиционно делят на несколько групп: зону дефекта могут обрабатывать, чтобы стимулировать процессы регенерации (здесь говорят об абразивной хондропластике, туннелизации дна дефекта, микрофрактурировании). Также дефект можно закрывать хрящевым имплантом из собственной ткани (речь идет о мозаичной хондропластике, пересадке мезенхимальных стволовых клеток). Кроме этого, пораженные участки могут замещаться имплантатами, которые берут от другого человека либо создают искусственным образом.
Особенности абразивной хондропластики
Мы рассмотрим один из вышеупомянутых методов, а именно абразивную хондропластику.
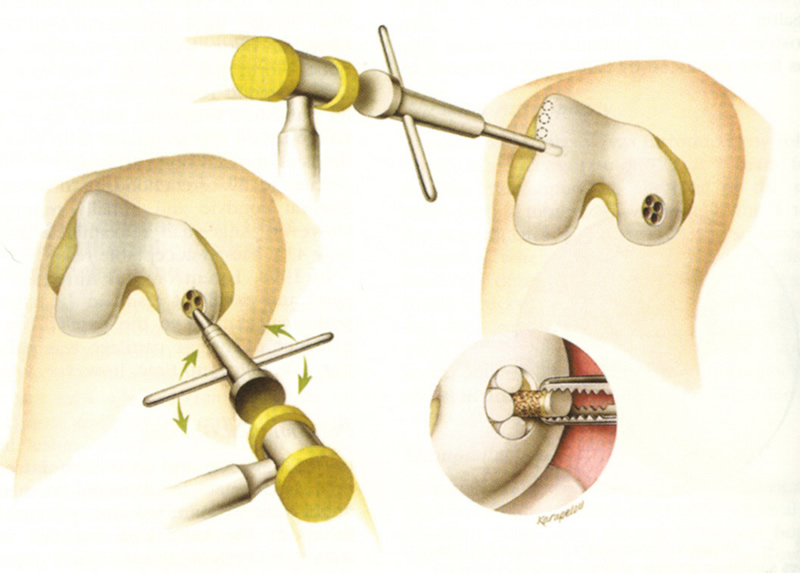
Все методики из первой подгруппы в списке основываются на том принципе, что хирург сначала перекраивает поверхность костных компонентов сустава, а затем верхний слой хряща очищается особыми инструментами. После этого с помощью специального шила или сверла в хрящевой ткани делаются небольшие отверстия. Через них в пораженную зону устремляются наружу стволовые клетки (мезенхимальные), которые являются родоначальницами клеточных структур соединительной ткани. Таким образом организм “латает” дефекты, а спустя несколько месяцев на этом месте появится волокнистая хрящевая ткань.
Подобная методика имеется в арсенале хирургов-ортопедов достаточно давно, однако у неё выявлен один существенный недостаток: образуемый на месте воздействия волокнистый хрящ будет не таким прочным и упругим, как утраченный в результате повреждения гиалиновый. Кроме того, что хрящ недостаточно стабилен, он не всегда может заполнить дефект целиком. Поэтому подобный способ обычно используется для того, чтобы отсрочить эндопротезирование.
Среди абсолютных противопоказаний упоминают обычно инфекционные заболевания в острой стадии, тяжелое состояние пациента в результате различных патологий, а также повреждения кожи в области стопы, голени или колена.

Отсутствие
предоплаты

Эндопротезы со сроком
службы 30 лет

Xирург
с мировым именем
Реальные отзывы пациентов!
Вы можете найти этих людей в социальных сетях или запросить у нас номер их телефона, чтобы переговорить с ними лично!

Зейдлиц Л.А., 75 лет, врач, Москва
Март 2018
Замена сустава
Последние лет 10 страдал артрозом правого коленного сустава. Попутно: атеросклероз сосудов нижних конечностей с тромбозом магистральных артерий, полицитемия (болезнь Вакеза). Обращение к известным
Подробнее

Попов Александр
Октябрь 2017
Замена тазобедренного сустава
Прошло ровно три месяца после операции по замене сустава, которую провел хирург-ортопед доктор Игорь Казанский в больнице Ассута. Теперь уже все хорошо и о былом недуге вспоминаю реже и реже. Живу
Подробнее

Дмитрий Маценов
Март 2017
Операция на тазобедренном суставе
Всем шалом и привет! Хочу рассказать о своём лечении в клинике Ассута у д-ра Казанского. Начну с того, что проблема с тазобедренным суставом преследовала меня много лет. Врачи говорили — да, есть
Подробнее

Ойстрах Галина
Декабрь 2016
Замена коленного сустава
Я приехала на приём к доктору Казанскому с острой болью в колене и невозможностью ходить Передо мной сидел невероятно обаятельный, с голубыми глазами, доктор. Посмотрев бумаги и снимки, которые я
Подробнее

Маргарита Финько и Нина Солозобова
Ноябрь 2016
Подробнее
Источник
Современная хондропластика в нашей клинике проводится внедрением материалов созданных методами тканевой инженерии CHONDROGIDE. Это двухслойная мембрана закрывает обширные дефекты суставных поверхностей суставов.
 В норме гиалиновый хрящ выглядит блестящим и гладким. Его поверхность ровная и упругая. Однако существует множество причин, по которым состояние хряща изменяется. Сюда относят травматические повреждения, избыточные физические нагрузки, метаболические нарушения, наследственные факторы и др. Если поражение хрящей суставов обширное, то чаще всего проводят эндопротезирование сустава. Однако это травматичная и дорогостоящая операция. Она имеет смысл, когда консервативные методы не дают эффекта. А если повреждения не значительны? Редко удается обнаружить локальные повреждения хряща клинически и рентгенологически, но если локальные дефекты найдены, то на помощь приходит хондропластика.
В норме гиалиновый хрящ выглядит блестящим и гладким. Его поверхность ровная и упругая. Однако существует множество причин, по которым состояние хряща изменяется. Сюда относят травматические повреждения, избыточные физические нагрузки, метаболические нарушения, наследственные факторы и др. Если поражение хрящей суставов обширное, то чаще всего проводят эндопротезирование сустава. Однако это травматичная и дорогостоящая операция. Она имеет смысл, когда консервативные методы не дают эффекта. А если повреждения не значительны? Редко удается обнаружить локальные повреждения хряща клинически и рентгенологически, но если локальные дефекты найдены, то на помощь приходит хондропластика.
Что такое хондропластика?
Хондропластика – это артроскопическая операция, цель которой – восстановить небольшие дефекты в хрящевой ткани. В силу значительных нагрузок чаще наблюдают такую патологию в коленном суставе, когда могут поражаться хрящи бедренной, большеберцовой костей и надколенника. Зачастую эти изменения протекают бессимптомно.
Методы хондропластики коленного сустава можно разделить на несколько групп:
- Обработка зоны дефекта с целью стимуляции процессов регенерации (абразивная хондропластика, туннелизация дна дефекта, микрофрактурирование).
- Закрытие дефекта собственным хрящевым имплантом (мозаичная хондропластика, пересадка мезенхимальных стволовых клеток).
- Замещение пораженных участков имплантами, взятыми от другого человека или созданными искусственно.
Методика призвана продлить жизнь хрящевой ткани в суставе, поэтому данная операция является лишь временной мерой, например, если имеются показания к эндопротезированию сустава. Однако, в некоторых случаях, особенно когда имеются незначительные повреждения хряща, можно добиться очень длительной и стойкой ремиссии. Но для этого необходимо подобрать правильную методику и учитывать все особенности конкретного пациента.
Абразивная хондропластика
Все методики из первой группы списка основаны на одном принципе: специальным шилом или сверлом в хряще проделываются отверстия, через которые в зону дефекта выходят мезенхимальные стволовые клетки – родоначальницы клеток соединительной ткани. Организм пытается закрыть эти дефекты – и на их месте через несколько месяцев появляется волокнистый хрящ.
Методика абразивной хондропластики применяется давно, но имеется существенный недостаток: волокнистый хрящ не такой прочный и упругий, как исходный гиалиновый. Помимо недостаточной стабильности, он не всегда заполняет дефект целиком. Поэтому этот способ можно использовать для отсрочки проведения эндопротезирования суставов.
Мозаичная хондропластика
Мозаичная хондропластика представляет собой пересадку собственных хрящевых трансплантатов. Предварительно на участках суставного хряща, наименее подверженных нагрузке, забирают материал. Затем эти столбики из хрящевых клеток пересаживают в пораженную зону, чтобы там из них разросся новый хрящ.
Однако и у мозаичной хондропластики есть недостатки. Первый состоит в том, что хрящ на замену тоже волокнистый. Более того, этой процедурой мы уменьшаем площадь нормально функционирующего здорового гиалинового хряща. А если этот хрящ поражен процессом дегенеративно-дистрофического характера, то мы потенциально в качестве донора используем неполноценную ткань.
Коллагеновые мембраны
Эта методика тоже основана на использовании собственных резервных сил организма, направленных на восстановление дефектов. Искусственно созданные в хряще отверствия закрывают специальной коллагеновой мембраной, которая будет удерживать компоненты красного костного мозга, направившиеся на закрытие дефектов. Мембрана имеет плотную и пористую стороны: плотная часть находится со стороны полости сустава, она предотвращает попадание клеток в синовиальную жидкость, а пористая сторона представлена коллагеновыми волокнами, которые как раз и нужно удерживать клетки костного мозга. Фиксируют мембраны фибриновым клеем или швами.
Процедура противопоказана, если у пациента повреждены 2 соприкасающихся хряща, есть остеоартроз данного сустава, системные иммунные заболевания, гемофилия. Если планируется хондропластика коленного сустава, то ее не проводят в случаях нестабильности сустава, вальгусной или варусной деформации, после резекции мениска.
В современной травматологии и ортопедии проблема локального поражения хрящей суставов является актуальной. И хондропластика – это один из вариантов ее решения. Это направление только получает развитие в нашей стране, но определенно заслуживает внимания. Современное оборудование и квалифицированные специалисты нашей клиники позволяют проводить артроскопические операции на высоком уровне. Если активировать способности самого организма и грамотно провести реабилитационную программу, то можно обойтись и без эндопротезирования сустава.
В нашей клинике хондропластику выполняют опытные врачи травматологи-ортопеды, доктора медицинских наук, профессора. Тщательно спланированная операция и опытный доктор — это основополагающие факторы, позволяющие добиться хорошего результата, который позволяет избежать такой тяжелой операции, как эндопротезирование сустава.
С уважением,
Команда ГарантКлиник на базе ПМГМУ имени Сеченова.
Мы также имеем огромный опыт по ведению:
— hallus valgus/халлюс вальгус лечение и удаление на 9 декабря 2019 года.
Источник
«Мозаичная хондропластика» или костно-хрящевая аутопластика, является одним из наиболее популярных методов пластики локальных хрящевых или костно-хрящевых дефектов мыщелков бедренной кости. Методика основана на пластике дефекта цилиндрическими костно-хрящевыми трансплантатами с гиалиновым хрящём на конце, взятыми из неконтактных зон мыщелков бедра.
Костно-хрящевая аутотрансплантация, как метод хирургического лечения локальных дефектов хряща коленного сустава впервые был описана в 1908 году Judet H. Сторонники этой методики обосновывали свой выбор возможностью выживания гиалинового хряща с сохранением его истинной морфологической структуры. В 1963 году Campbell C.J. показал выживаемость костно-хрящевых трансплантатов без изменения структуры хряща в сроки более 1 года. McDermott A.G. с соавторами в 1985 году сообщили о положительных отдаленных исходах костно-хрящевых трансплантаций у 100 больных. Авторы были едины во мнении о том, что в пересаженных костно-хрящевых трансплантатах судьба гиалинового хряща в целом зависит от судьбы подлежащего слоя кости. Мы в целом поддерживаем эту точку зрения и считаем, что характер приживления костно-хрящевых трансплантатов во многом зависит от состояния субхондрального ложа!
Desjardins M.R. с соавт. в 1991 году показали, что при рефиксации фрагмента хряща без подлежащей субхондральной кости, не происходит его прирастания к костному ложу, и в подавляющем большинстве случаев происходит некроз хрящевой пластины.
В 1992 году венгерский ортопед Hangodi L. описал технику аутопластики костно-хрящевых дефектов мыщелков бедренной кости цилиндрическими костно-хрящевыми трансплантатами диаметром 4,5 мм и длиной 15-20 мм, взятыми из неконтактных зон мыщелков бедра. Эта методика получила широкую популярность под названием «Мозаичная пластика» и надолго заняла лидирующие позиции в мировой ортопедической практике. Позже была описана техника артроскопической «мозаичной пластики», усовершенствован инструментарий для выполнения такой операции. Сегодня эта методика применяется в 15-20% ортопедических клиник Европы и США.
 Техника выполнения мозаичной пластики (Анимация)
Техника выполнения мозаичной пластики (Анимация)
Техника выполнения мозаичной пластики (Анимация)
В 1992 году Hangody L. c соавт. представили результаты экспериментального исследования на собаках. Авторы показали, что уже через 4 недели происходило сращение костной части трансплантата с костным ложем, а через 8 недель между хрящевыми трансплантатами формировалась фиброзная ткань, соединяющая их между собой. Гистологические исследования также показали, что структура гиалинового хряща на пересаженных трансплантатах не претерпевала каких либо изменений.
Продолжает дискутироваться вопрос о том, каким должен быть оптимальный размер костно-хрящевых трансплантатов при «мозаичной пластике». Анализ литературы показал, что наиболее часто использовались трансплантаты среднего размера (4-4,5 мм), имеющие относительно короткие сроки ремоделирования при достаточной прочности. Hangody L. рекомендовал использовать трансплантаты длиной не менее 15 мм. Автор объяснял это тем, что меньшая длина не обеспечивает стабильной фиксации трансплантата. Он также рекомендовал производить забор цилиндрических трансплантатов из «ненагружаемых зон» коленного сустава, т.е. из боковых отделов мыщелков бедренной кости. Причем, при заборе трансплантатов диаметром 4,5 мм их количество могло составлять 15, что позволяло восстановить остеохондральный дефект на 80-100% .
Cambardella R.A. и Glousman R.E. в 1998 опубликовали результаты мультицентрового исследования 100 пациентов с изолированными хрящевыми и костно-хрящевыми дефектами коленного сустава после «мозаичной пластики». Средний срок наблюдения составил 16 месяцев. У большинства пациентов результаты операции были расценены как отличные и хорошие. Отсутствие синовита и болевого синдрома при полном восстановлении функции коленного сустава позволило авторам сделать заключение о хорошем приживлении трансплантатов.
Схожие данные приводит Brandley J. (1999 год). Обследовав 145 больных через 18 месяцев после «мозаичной пластики» было достигнуто 86% положительных исходов лечения. Kish G. с соавторами в 1999 году оценили через 12 месяцев результаты “мозаичной пластики» у 52 профессиональных спортсменов. У 63 % из них отмечено полное восстановление функции коленного сустава и прежнего уровня физической активности.
Мы используем «мозаичную» пластику с 1997 года. Показаниями к операции считаем наличие полнослойного хрящевого или костно-хрящевого дефекта, площадь которого не превышает 4-5 см² (по данным рентгенографии, магнитно-резонансной и компьютерной томографии). Для пластики дефекта мыщелка мы используем цилиндрические костно-хрящевые трансплантаты разного диаметра — от 4,5 мм до 12 мм.
Считаем важным остановиться на одной важной детали в технике выполнения операции – это расположение трансплантатов. Для полноценной регенерации хрящевой поверхности, трансплантаты необходимо располагать максимально близко друг к другу, практически вплотную. Расстояние между столбиками-трансплантатами не должно превышать 2 мм.
Их также необходимо располагать строго перпендикулярно поверхности мыщелка бедра, а их хрящевой конец должен располагаться на уровне суставной поверхности мыщелка, не нарушая его конгруэнтности. Глубокое расположение столбиков, т.е. ниже уровня поверхности мыщелка, а также их выстояние выше суставной поверхности следует считать неправильным. Для полноценного и максимального закрытия дефекта целесообразно использовать трансплантаты различного диаметра. Успехом операции следует считать отсутствие или минимальное свободное пространство между столбиками-трансплантатами.
Крайне важно еще на этапе предоперационного планирования правильно оценить размеры костно-хрящевого дефекта и определить возможность его полноценного пластического замещения. Основная проблема, с которой может столкнуться хирург – это дефицит пластического материала, а именно костно-хрящевых трансплантатов. От этого в целом зависят успех и результаты операции. В таких случаях необходимо использовать альтернативные методики пластики дефекта (технология AMIC).
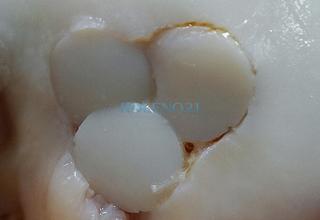 Варианты «мозаичной» костно-хрящевой аутопластики
Варианты «мозаичной» костно-хрящевой аутопластикиКлинический пример: Больной Ж., 18 лет, обратился в нашу клинику с длительным болевым анамнезом в коленном суставе. Считает себя больным с 14 лет, когда после травмы коленного сустава периодически стали беспокоить ноющие боли, возникающие при физических нагрузках и сохраняющиеся в покое.
В клинике, при МРТ обследовании диагностирован рассекающий остеохондрит медиального мыщелка бедренной кости. Во время операции обнаружена некротизированная хрящевая пластина, которая легко отделилась от своего ложа. Выполнена мозаичная костно-хрящевая аутопластика дефекта мыщелка двумя трансплантатами диаметром 8 мм и 7-ю трансплантатами диаметром 4,5 мм. Достигнуто закрытие площади дефекта на 95%. Важно отметить, что через 9 месяцев после операции пациент вернулся к прежнему уровню физической активности.
Через 6 лет после операции больной получил травму коленного сустава во время игры в футбол. При клиническом и МРТ исследовании диагностирован разрыв латерального мениска. Выполнена артроскопическая резекция мениска. Во время артроскопии исследована зона «мозаичной» аутопластики – она была полностью заполнена стабильной хрящевой тканью. Результат «мозаичной» пластики расценен как хороший.
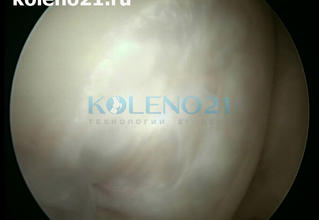 Артроскопический вид зоны «мозаичной» пластики через 6 лет.
Артроскопический вид зоны «мозаичной» пластики через 6 лет.
Артроскопический результат «мозаичной» пластики через 6 лет.
«Мозаичная» костно-хрящевая аутопластика. Технология Recon
Источник
