Заключение мр картина коленного сустава
Без знания показателей нормы грамотно расшифровать протокол УЗИ коленного сустава невозможно. Только соответствие норме характеризует здоровье органа или сустава, а отклонения от этого соответствия говорят о патологии.

Норма
Сейчас приняты следующие нормы, соответствующие рекомендациям профессора В.А. Доманцевича:
- Отсутствие отёка мягких тканей.
- Равномерное распределение однородного гиалинового хряща, его поверхность должна быть гладкой и ровной, с толщиной 2 – 3 мм.
- Расположенная изнутри суставной капсулы синовиальная оболочка в норме определяться не должна.
- Складки этой оболочки, имеющие самостоятельное название синовиальных сумок должны иметь пониженную эхогенность, допускаются разветвления, однако жидкости быть не должно.
- Для суставных поверхностей здоровых костей характерен ровный и чёткий контур без деформации.
- Патологических костных выростов (остеофитов) в норме быть не должно.
Протокол (образец)
Итоговый диагноз не может быть определен лишь на основе протокола УЗИ – выставить его может лишь лечащий врач или даже консилиум. Полученные результаты имеют важное диагностическое значение не только для определения текущего состояния сустава, но и для прогнозирования прогресса болезни (если процедура выполняется повторно).

Преимущества диагностики
В последнее время ультразвуковое сканирование коленного сустава используется чаще рентгена, потому что признано значительно более информативным методом. Большая, чем у рентгена, информативность – главный плюс УЗИ.
Справка! Только ультразвук позволяет оценить все вышеперечисленные структуры сустава, рентген же такой возможности не даёт.
Единственная процедура, которую можно назвать альтернативной УЗИ – это МРТ, позволяющая безболезненно и без проколов кожи получить детальную информацию о состоянии суставов.
В нижеследующем видео можно узнать, в каких случаях назначают УЗИ, а когда оно бесполезно.
Патологии
Ценность ультразвукового обследования коленного сустава в том, что именно эта процедура становится ключом к выявлению различных заболеваний.
Важно! Самой выявляемой проблемой на данном виде обследования является остеоартроз.
Практически также часто суставы поражает артрит, воспаления связок и суставных сумок.
Остеоартроз
Заболевание носит дегенеративно – дистрофический характер, а его причиной является поражение хрящевых тканей поверхностей сустава. Часто первичное выявление остеоартроза происходит у пациентов, обратившихся с болью. Болевые ощущения возникают после нагрузки, но быстро проходят после отдыха, что говорит о начальных стадиях заболевания. Для запущенного остеоартроза характерны боли в суставах даже у пациента, находящегося в состоянии покоя.
По УЗИ для заболевания характерны следующие специфические признаки:
- нечёткие искаженные контуры бедренной и большеберцовой кости;
- снижение толщины хряща;
- наличие костных выростов;
- гиперэхогенные включения;
- неоднородность структуры менисков.
Артрит
Медицинский термин “артрит” объединяет болезни колена, основным проявлением которых является воспаление частей сустава.
Важно! Толчком к такому воспалению могут послужить перенесенные инфекционные заболевания, эндокринные нарушения в организме или травмы.
Неизменным спутником артрита становится боль, к которой присоединяются:
- гиперемия в области заболевания;
- снижение подвижности;
- характерный хруст, возникающий при нагрузке.
Чаще всего врачам приходится иметь дело с ревматоидным артритом, для которого характерно:
- увеличение размеров надколенной сумки;
- утолщение суставной оболочки;
- образование выпота в полости сумки, боковых и задних заворотах.
По этим УЗИ-признакам обычно делается заключение о заболевании артритом.
Бурситы
Бурсит – это самая распространенная суставная патология, которая подразделяется на несколько видов.

Различают подагрический, фрикционный и супрапателлярный бурсит, для каждого из них характерны свои особенности:
- Фрикционный бурсит – так же как и подагрический, очень распространен. Если болезнь носит острый характер, то содержимое суставной сумки сначала анаэхогенно, эхогенность повышается позже.
- Подагрический бурсит – изображение на экране демонстрирует гипоэхогенное содержимое, случается, что врач обнаруживает отдельные гиперэхогенные включения. Для острой стадии характерны воспалительные процессы в прилежащих мягких тканях.
- Супрапателлярный бурсит – может быть причиной боли в колене после ушиба чашечки, который остался без должного внимания. Поражает суставные сумки и связки сустава, характеризуется первичным воспалением надколенной сумки и образованием в ней выпота. УЗИ-признаки этой разновидности бурсита – снижение эхогенности на треугольном участке ткани, а также фиброзные спайки в полости сустава (при длительно развивающемся выпоте).
Тендинит
Термин, объединяющий воспалительные болезни тканей сухожилия и дальнейшая их дистрофия. Страдает собственная связка чашечки колена, что проявляется в виде припухлости и боли пораженного участка.
Тендинит ведет к утолщению связки и понижению её эхогенности. При переходе в хроническую форму ультразвуком могут быть определены кальцификаты или фиброзные включения в ткани связки.
Травматические поражения сустава
 Коленный сустав подвержен разнообразным нагрузкам, а значит, и травмам.
Коленный сустав подвержен разнообразным нагрузкам, а значит, и травмам.
Они могут быть самыми разнообразными: от разрыва связок до повреждения мениска и переломов. Малейшие стабильные негативные ощущения, которых раньше не было, говорят о необходимости УЗИ.
В ходе исследования ультразвуком можно определить не только сам факт травмы, но и её малейшие нюансы. Они станут основой для заключения врача.
УЗИ-признаки травматизма:
- При разрыве мышц будет заметно нарушение целостности волокон.
- Для перелома надколенника характерно нарушение контура чашечки и даже визуализация осколков.
- При разрывах связок могут быть видны гематомы, разрывы волокон, снижение эхогенности.
- Нередко разрывы боковых связок сопровождают разрывы менисков или передних крестообразных связок. Статистические данные разнятся у разных исследователей: одни говорят, что частота таких травм составляет от 7,3%, а другие склонны считать, что на долю разрывов связок колена приходится около 60% всех поражений суставного аппарата.
- Для повреждения мениска характерны нарушения целостности контуров, появление гипоэхогенных включений, отеков и выпота.
Заключение
Метод сонографии обладает значительной диагностической эффективностью, которая, однако, очень зависима от квалификации врача-диагноста и совершенства медицинского оборудования. Современная аппаратура, знание анатомических особенностей организма и клинических признаков болезней – вот залог эффективной диагностики не только заболеваний сустава, но и любых других патологий.
Источник
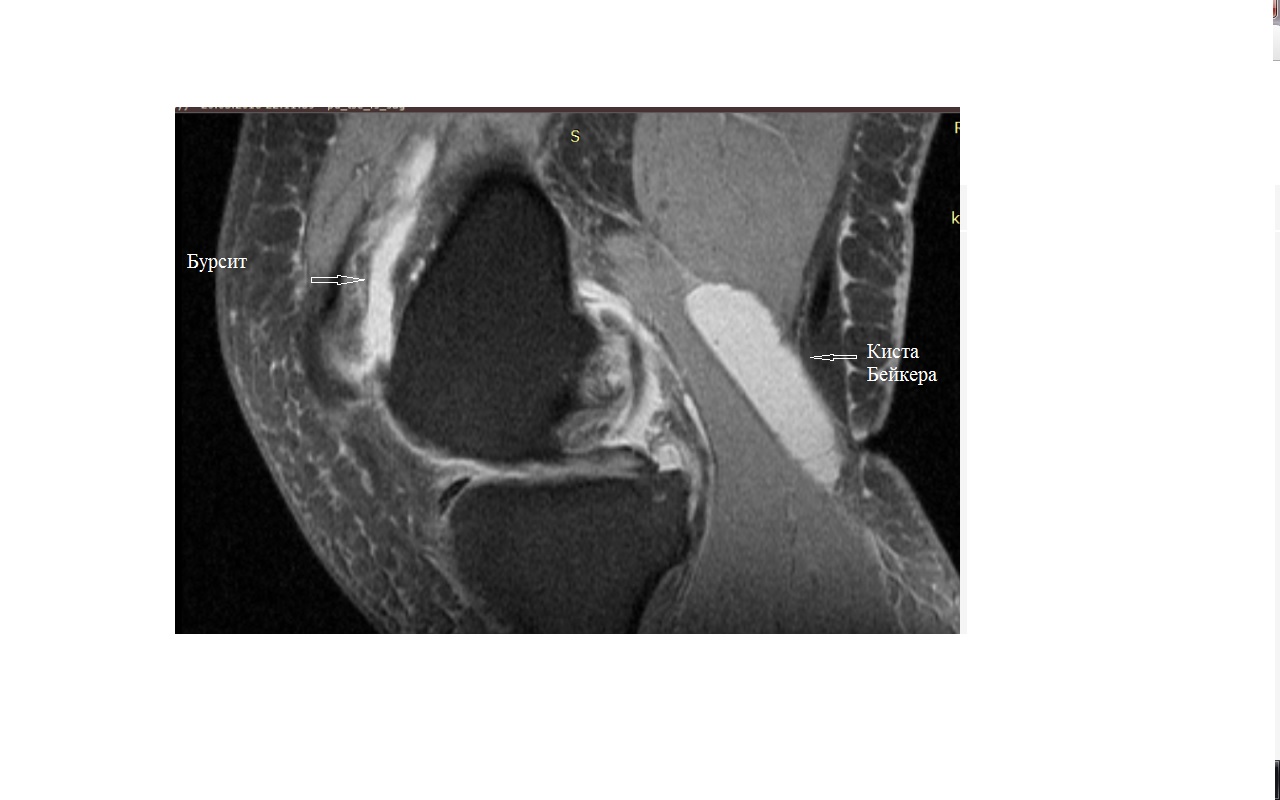
Снимок МРТ коленного сустава с кистой Бейкера и бурситом

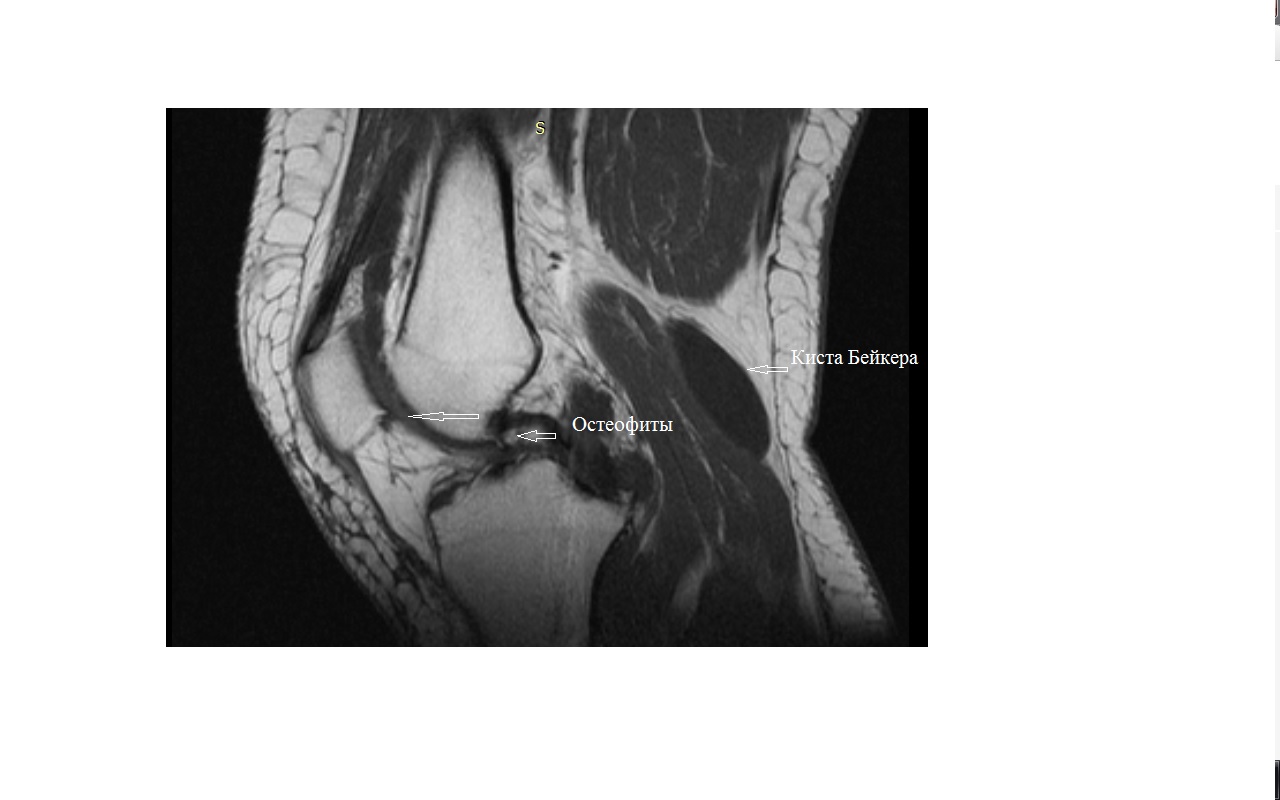
Снимок МРТ коленного сустава с остеофитами и кистой Бейкера
На серии МР-томограмм левого коленного сустава с помощью импульсных последовательностей Т2, Т1 и PD FS-ВИ в корональной, сагиттальной и аксиальной плоскостях, толщиной среза 3-4 мм, выявлены следующие изменения:
- Форма костей бедра, надколенника не изменена.
- Высота суставного хряща умеренно снижена, суставная щель несколько сужена, преимущественно в медиальном отделе сустава.
- Обращает внимание «заостренность» бугорков межмыщелкового возвышения с признаками его субхондрального склероза.
- Суставные поверхности бедренной и большеберцовой костей имеют достаточно ровные контуры с признаками субхондрального склероза суставной поверхности большеберцовой кости, также отмечается субхондральный склероз суставной поверхности надколенника.
- Отмечаются выраженные остеофиты бедренной, большеберцовой костей и суставной поверхности надколенника.
- Структура обоих менисков изменена за счет диффузных участков повышения интенсивности МР-сигнала на Т2 и Т1 ВИ – дегенеративные изменения.
- На фоне дегенеративных изменений структура заднего рога медиального мениска изменена за счет линейных зон гиперинтенсивного сигнала (на всех типах последовательностей), достигающих суставной поверхности.
- МР-сигнал от передней крестообразной связки неоднородно повышен на PD FS-ВИ, связка умеренно разволокнена.
- Признаков повреждения задней крестообразной, коллатеральных связок и связки надколенника не выявлено.
- По задне-медиальной поверхности коленного сустава определяется киста, максимальными размерами 51х16х29 мм, связанная с полостью сустава.
- В полости сустава и супрапателлярной сумке определяется выраженное количество суставного выпота.
- Отмечается отек параартикулярных мягких тканей.
Заключение: МР-признаки проявлений деформирующего артроза левого коленного сустава. МР-картина повреждения медиального мениска, дегенеративных изменений передней крестообразной связки, латерального мениска. Бурсит. Киста Бейкера.
Иногда после получения заключения врача у пациента появляется больше вопросов, чем было до исследования. Заключения написаны с использованием специальных медицинских терминов, понять которые не так-то просто. А ведь для нас так важно знать, что происходит с нашим организмом для того, чтобы сохранить здоровье.
Попробуем разобраться во всем по порядку.
В том месте, где кости соприкасаются, образуя сустав, их поверхность покрыта эластичной, упругой и гладкой хрящевой тканью. Хрящ защищает суставные поверхности от чрезмерной нагрузки, обеспечивает амортизацию, а также позволяет костям скользить относительно друг друга, не встречая никаких помех. Кроме хрящевой ткани в полости сустава присутствует также синовиальная жидкость, небольшое количество которой необходимо для того, чтобы сустав успешно функционировал.
При развитии самого частого заболевания суставов — артроза — происходит постепенное изменение во всех структурах сустава. Начинаясь незаметно, с течением времени эта болезнь приводит к разрушению хряща, болям и ограничению подвижности в суставе.
Как раз такие изменения были выявлены при этом исследовании, врач описывает умеренное снижение высоты суставного хряща, сужение суставной щели, признаки субхондрального склероза, т.е. уплотнения ткани, расположенной под хрящом, выраженное количество суставного выпота в полости сустава, что свидетельствует об активности процесса. Выявлены остеофиты, т.е. костные выросты, бедренной, большеберцовой костей и суставной поверхности надколенника, что также является признаком артроза коленного сустава и проявляется болевыми ощущениями в колене.
В обоих менисках и передней крестообразной связке описываются дегенеративные изменения, т.е. изменения их структуры на фоне хронической незначительной травматизации. При этом в области заднего рога медиального мениска выявлены еще и признаки повреждения — линейные зоны гиперинтенсивного сигнала, что является последствием перенесенной травмы.
Кроме прочего, при исследовании у пациента выявлена киста Бейкера — расположенная по задне-медиальной поверхности коленного сустава, связанная с полостью сустава. Киста Бейкера является по сути грыжевым выпячиванием синовиальной оболочки, ее появление связывают обычно с гиперпродукцией синовиальной жидкости на фоне различных заболеваний колена (травмы, дегенеративные изменения, остеоартроз и др.).
Все выявленные у пациента при обследовании проблемы могут доставлять значительные неудобства при движениях в колене, проявляться болями и ограничением подвижности сустава. При получении такого заключения нужно обратится к врачу-травматологу-ортопеду для подбора индивидуального лечения с учетом всех особенностей образа жизни и протекания заболевания.
Источник
Пациентка В-а, 51 год. В течении ряда лет страдает выраженными болями в левом коленном суставе после травмы. До обращения в ММЦ ОДА проходил курсы физиотерапии, внуртисуставных инъекций, НПВС, артроскопию — безрезультатно. Рекомендована зсмена левого коленного сустава.
При осмотре левый коленный сустав резко отечен и гиперемирован, при пальпации болезненен. Следы предыдущих артроскопических вмешательств. Движения в суставе ограничены. Пациент при ходьбе использует костыль.
МРТ левого коленного сустава: Соотношение костей в суставе правильное. Пателло-феморальный сустав, бедренная и большеберцовая кости имеют типичную конфигурацию. Контуры эпифизов бедренной и большеберцовой костей деформированны за счет остеофитов до 2мм. МР-сигнал от костного мозга однородный, толщина кортикального слоя не изменена. В латеральном мыщелке большеберцовой кости определяется субхондральная киста диаметром 9мм. Суставная щель неравномерной ширины. Суставной хрящ, покрывающий мыщелки бедренной и большеберцовой костей неравномерно истончен до 2.5мм, по передней поверхности бедренной кости отсутствует — остеоартроз 3-4 ст.
МР-сигнал от латерального мениска неоднородный, передний рог мениска деформирован — разрыв. Медиальный мениск дегенеративно изменен, целостность его не нарушена. Передняя крестообразная связка дифференцируется фрагментарно, МР-сигнал от нее неоднородный — постконтузионные изменения. Задняя крестообразная связка не изменена, нормальной толщины, интенсивность МР-сигнала типичная. Боковые связки и связки надколенника без видимых изменений
Отмечается посткунтузионный отек жирового тела Гоффа. Увеличение количества жидкости в полости сустава и околосуставных сумках. Определяется многокамерная киста Бейкера размерами 56х23мм
ЗАКЛЮЧЕНИЕ: МР-признаки разрыва латерального мениска, постконтузионных изменений ПКС, жирового тела Гоффа на фоне деформирующего артроза 3-4ст. левого коленного сустава. Многокамерная киста Бейкера. Суставной выпот.
[i]Диагноз при поступлении
Деформирующий артроз левого коленного сустава 4 степени, разрыв латерального мениска. Киста Бейкера
[/i]
Пациентке было предложено пройти полный курс терапии левого коленного сустава, включая внутрисуставное моделирование хряща, однако она дала согласие только на лечение разрыва мениска и кисты Бейкера. В результате было проведено 40 сеансов сочетанной ударно-волновой терапии, склерозирование разрыва латерального мениска и ультразвуковая чистка левого коленного сустава.
На контрольном МРТ левого коленного сустава: По сравнению с предыдущим исследованием наблюдается выраженная положительная динамика. Отсутствуют наблюдавшиеся ранее остеофиты и суставной выпот. Киста Бейкера уменьшилась в общих размерах до 11Х9мм (ранее 56х23мм). Суставной хрящ истончен до 4.6мм ( ранее до 2.5мм). Признаки деформации переднего рога мениска не определяются. Передняя крестообразная связка без видимых изменений (ранее фрагментарная)
Сохраняются признаки деформирующего артроза 2-3 степени (ранее 3-4ст) и субхондральные кисты без существенной динамики.
ЗАКЛЮЧЕНИЕ: МР-признаки деформирмирующего артроза 2-3 степени левого коленного сустава

МРТ левого коленного сустава до лечения

МРТ левого коленного сустава после лечения
[i]Эпикриз: Пациентка выписана со значительным улучшением, без признаков наблюдавшегося ранее разрыва латерального мениска. Киста Бейкера уменьшилась в размерах на 92,3%. Вместе с тем пациентка продолжает испытывать дискомфорт при ходьбе, вызванный деформирующим артрозом левого коленного сустава. Пациентке рекомендовано продолжить лечение через год, с применением методики внутрисуставного моделирования хряща.[/i]
Все материалы раздела «Заболевания костей и суставов»
Общая информация
Источник
Артроскопия коленного сустава
Однако сейчас, в век победившего технического прогресса, существует такое медицинское вмешательство, как артроскопия коленного сустава, делающая обследование гораздо более простым и нетравматичным.
У артроскопии есть свои плюсы:
- Она сохраняет здоровые ткани целыми и не мешает их нормальному развитию.
- Она не требует последующей долгой реабилитации со строгими ограничениями.
- Она позволяет не только исследовать сустав изнутри, но и проводить на нем операции.
- Она позволяет поставить стопроцентно правильный диагноз и осмотреть сустав досконально.
- Она позволяет выписать пациента в течение нескольких дней.
- Если прикладывать усилия, быстро пройдет восстановление, артроскопия коленного сустава забудется, и нога будет функционировать в полном объеме.
Артроскопия коленного сустава – лучшее решение, известное современной медицине.
Диагностика
При повреждениях коленного сустава клиническая картина может быть очень нечеткой – часто это просто боль, возникающая при попытке согнуть ногу. Если рентген и пальпация не способны дать стопроцентно точный результат, применяется артроскопия коленного сустава. С её помощью обычно диагностируют:
- Повреждения менисков.
- Факт разрыва сухожилий и связок.
- Артрит и артроз.
- Вывих надколенника.
- Перелом сустава.
Все эти заболевания крайне серьезны. Во многих случаях лечение может быть начато прямо после постановки диагноза – при артроскопии нужные инструменты под рукой.Все эти заболевания крайне серьезны. Во многих случаях лечение может быть начато прямо после постановки диагноза – при артроскопии нужные инструменты под рукой.
Лечение
Артроскопия позволяет избавиться от причины болезни: сшить разрыв, извлечь инородное тело, вправить перелом. Кроме того, с её помощью в суставную полость можно ввести лекарственные препараты, которые поспособствуют выздоровлению.
Артроскопия коленного сустава, отзывы на которую большей частью положительны, как операция применяется в следующих случаях:
- Если повреждены мениски или хрящи.
- Если разорваны связки.
- Если внутри сустава протекает хронический воспалительный процесс.
- Если колено было раздроблено и требуется удалить костяные или хрящевые фрагменты.
Лечение проводится в двух вариантах: введением лекарств или операцией.
Операция
Если вбить в поисковую систему «операция артроскопия коленного сустава», можно убедиться, что операция протекает в несколько этапов и, не смотря на низкую травматичность, требует тщательной подготовки.
- Сбор информации. Перед операцией пациент должен:
- Сдать кровь.
- Пройти ЭКГ.
- Сделать рентген.
- Также ему следует посетить ортопеда и анестезиолога. Последний определит, насколько пациент готов к анестезии и какой способ будет для него оптимальным. Как правило, при артроскопии применяется местная анестезия.
- Непосредственная подготовка. Когда все анализы сданы и врачи установили, что пациенту операция не повредит, он должен подготовиться: обзавестись костылями, которые потребуются на время восстановления ноги; купить обезболивающие, которые будут использованы в ходе лечения; воздержаться от питья и принятия пищи за двенадцать часов до операции.
- Операция. Артроскопия коленного сустава делается в тот же день, в который пациент прибывает в больницу. Его помещают в стерильный кабинет, перетягивают ногу на уровне бедра жгутом – так, чтобы кровь поступала в суставную полость не в полном объеме. После этого проводится анестезия и делаются три надреза, по семь миллиметров каждый. Через них в сустав вводятся:
- Источник света и камера, которые позволяют врачу, проводящему операцию, видеть собственные действия.
- Полая трубка для введения жидкости – стерильный раствор позволяет промыть сустав и наполнить его, обеспечивая лучшую видимость и больший простор для инструментов.
- Артроскоп, с помощью которого и производятся все необходимые процедуры.
Когда разрывы зашиты, перелом вправлен, суставу больше ничего не угрожает и операция, артроскопия коленного сустава, закончена, инструменты вынимают, стерильную жидкость откачивают. Полость, при необходимости, заполняют лекарствами: антибиотиками, которые сражаются с возможным заражением, и противовоспалительными, которые помешают лихорадке. Разрезы накрываются стерильной тканью и колено перебинтовывают так, чтобы получилась давящая повязка. После этого пациента сопровождают в палату, где:
- Бинт по истечении промежутка времени заменяют на эластичный, который снижает боль и предотвращает возникновение отека.
- К колену прикладывают пакет со льдом, который также снижает боль и мешает отеку.
Выписывают пациента, как только он может самостоятельно передвигаться на костылях – обычно это происходит в день операции, но иногда требуется задержаться на пару дней для того, чтобы врачи могли пронаблюдать динамику.
Реабилитация
Несмотря на то, что артроскопия коленного сустава, отзывы на которую это подтвердят, является простой операцией без серьезной нагрузки на организм, после неё все равно необходимо приложить усилия для восстановления подвижности колена в полном объеме.
Не рекомендуется:
- Чрезмерно нагружать ногу – бегать, далеко ходить, подниматься по лестнице на несколько этажей.
- Сгибать ногу – садиться на корточки, подбирать ноги под себя по-турецки, садиться на колени.
Рекомендуется, чтобы ускорить восстановление, артроскопия коленного сустава не привела к осложнениям, и выздоровление заняло как можно меньше времени:
- Правильно питаться: кальций и витамины пойдут на пользу.
- Передвигаться, не опираясь на выздоравливающую ногу.
- Садясь, поднимать ногу так, чтобы от неё отлила кровь.
- Выполнять простейшие упражнения утром и вечером:
- Подъем ноги лежа. Лечь на спину, здоровую ногу согнуть, больную вытянуть и начать её поднимать под углом не меньшим, чем сорок пять градусов.
- Подъем ноги стоя. Опереться на спину, выпрямиться, поднимать больную ногу под углом не меньшим, чем сорок пять градусов.
- Сокращение мышц. Лечь на живот, подложить под ступню больной ноги валик (можно скатать его из полотенца). Начать напрягать мышцы больной ноги так, чтобы она выпрямлялась с опорой на валик.
- Массаж позволит разогнать кровь и вернуть мышцам тонус.
Если пренебрегать советами врача и не тратить время на восстановление, артроскопия коленного сустава может привести к неприятным последствиям, а подвижность оперированной ноги так и не восстановится до конца.
Источник
