Вывих коленного сустава википедия
Вывих — нарушение конгруэнтности суставных поверхностей костей, как с нарушением целостности суставной капсулы, так и без нарушения, под действием механических сил (травма) либо деструктивных процессов в суставе (артрозы, артриты).
Классификация вывихов[править | править код]
По степени смещения[править | править код]
Вывих может быть полным (полное расхождение суставных концов) и неполным — подвывих (суставные поверхности остаются в частичном соприкосновении).
Вывихнутой считается дистальная (дальняя от туловища) часть конечности.
Исключения составляют:
- позвоночник — вывихнутым считается вышележащий позвонок.
- ключица (различают вывихи стернального и акромиального конца ключицы, но не вывих лопатки).
По происхождению[править | править код]
Различают врождённые и приобретённые вывихи.
Врождённые[править | править код]
Такие повреждения возникают в результате неправильного внутриутробного развития плода— недоразвитие суставной впадины и головки бедра (дисплазия). Чаще отмечаются врожденные вывихи тазобедренных суставов (2–5 на 1000 новорождённых), реже — вывихи надколенника, коленного сустава.
У грудного ребёнка вывих бедра проявляется асимметрией складок по внутренней поверхности бёдер, ограничением отведения ноги и т. п.; когда ребёнок начинает ходить и позже — хромотой и относительным укорочением одной нижней конечности, при двустороннем вывихе — «утиной» походкой. Врождённый вывих надколенника проявляется болями, полной неподвижностью сустава, его воспалением, гемартрозом; ходят дети плохо, часто падают.
Лечение врождённого вывиха бедра (вправление, наложение специальных шин или гипсовых повязок) должно начинаться как можно раньше — наилучшие результаты даёт у детей 3 мес, но возможно и до 2 лет. При безрезультатности такого лечения в 2–4 года — хирургическая операция. Профилактика: ортопедическое обследование новорождённых. Нельзя туго пеленать (и тем более свивать), насильственно выпрямлять ножки, преждевременно ставить ребёнка (раньше, чем ребёнок встанет на ножки сам).
Приобретённые[править | править код]
Они возникают при травме — травматические или при заболеваниях (остеомиелит, полиомиелит и др.) — патологические, или самопроизвольные.
Травматические вывихи в большинстве случаев происходят под влиянием непрямой травмы, когда место приложения силы отдалено от повреждающегося сустава (например, при падении на кисть вытянутой руки происходит вывих в плечевом суставе). Причиной травматического вывиха может быть резкое сокращение мышц, вызывающее движение, выходящее за пределы нормальной подвижности данного сустава (например, вывих нижней челюсти при чрезмерном открывании рта). Значительно реже возникают вывихи от прямой травмы — удар в область сустава. У детей в возрасте 1–3 лет наблюдаются так называемые «вывихи от вытягивания», возникающие в суставах (плечевом, локтевом) от резкого рывка ребёнка за руку (когда его ведут за ручку и он оступился). Проявляются сильными болями в области сустава, деформацией, нарушением или утратой движений.
При вывихах почти всегда происходит разрыв капсулы суставов, могут быть повреждены сухожилия, мышцы, кости, сосуды и нервы; такие вывихи называются осложнёнными. Вывихи могут быть закрытыми — без повреждения кожи над суставом и открытыми, когда образуется рана, проникающая в полость сустава. Иногда вследствие значительного растяжения суставной сумки и связок при вывихе, а также без правильного лечения вывиха возникает вновь даже при небольшом усилии. Это так называемый привычный вывих (наиболее частый в плечевом суставе).
Патологический вывих возникает в суставах обычно в результате разрушения суставных поверхностей вследствие патологического процесса; паралитический вывих наблюдается при параличе или парезе окружающих сустав мышц. Эти вывихи возникают без заметного приложения внешней силы, как бы самопроизвольно, например, во время ходьбы, поворачивания в постели и т. п.
Лечение[править | править код]
Первая помощь[править | править код]
Фиксация повреждённой конечности косынкой, шиной и т. п. (иммобилизация). Холод на область поражения. Небольшие вывихи могут быть вправлены самостоятельно, если есть уверенность в отсутствии повреждения костей. Вправление осуществляется обратно механизму травмы.
Вправление суставных концов производится только врачом во избежание дополнительной травматизации тканей сразу же после установления диагноза с последующей иммобилизацией; в дальнейшем — функциональное лечение (гимнастика, массаж и т. д.). При застарелых вывихах (3 недели после повреждения) — хирургическая операция. При патологических вывихах — лечение заболевания, приведшего к вывиху. Для восстановления функции иногда необходима хирургическая операция.
Способы вправления[править | править код]
Вправление вывиха тем проще, чем мельче вправляемый сустав. Существует несколько наиболее распространённых методик вправления вывихов. Для примера рассмотрим вывих плеча, как одну из наиболее распространённых травм этого типа.
- Способ Гиппократа — Купера.
- Способ Кохера.
- Способ Джанелидзе.
В целом все эти методы направлены на восстановление соотношения костей в суставе за счет повторения в обратном порядке пути, который прошла вывихнутая кость. То есть если вывих плеча произошел вследствие падения на разогнутую руку и плечевая кость сместилась вверх и медиально, то для вправления вывиха врач прикладывает силу так, чтобы кость сместилась вниз и латерально, то есть повторила свой путь в обратном порядке.
Вправление вывиха бедра трудно осуществимо без применения миорелаксантов, или наличия одного-двух физически крепких помощников. Мышечная группа вокруг тазобедренного сустава наиболее массивна, что значительно затрудняет вправление.
Реабилитация[править | править код]
Порядок реабилитационных мероприятий определяется врачом, в зависимости от тяжести травмы. Как правило назначается физиолечение. Прописываются иглоукалывание, СВЧ лучи, массаж мышц электрическими разрядами. Следует полностью пройти курс лечения. В типичном случае, чтобы вернуть в нормальное состояние сустав, требуется не более месяца. Для профессиональных спортсменов требуется более длительное лечение.
Прогноз[править | править код]
Прогноз заболевания благоприятный. При адекватной терапии происходит полное восстановление трудоспособности.
Примечания[править | править код]
Ссылки[править | править код]
- Способ Гиппократа — Купера
- Способ Кохера
- Способ Джанелидзе
Литература[править | править код]
- Вывих кости // Энциклопедический словарь Брокгауза и Ефрона : в 86 т. (82 т. и 4 доп.). — СПб., 1890—1907.
- ПОЛЯКОВ В. А. Избранные лекции по травматологии. М.: Медицина, УДК 617—001(081) 1980, 272 с., ил.
- Петров С. В. Общая хирургия: Учебник для вузов. — 2-е издание. — 2004 год. — 768 с. — ISBN 5-318-00564-0.
Источник
Запрос «Колено» перенаправляется сюда; см. также другие значения.
Коле́нный сустав, коле́но (лат. articulatio genus) — сустав, соединяющий бедренную кость, большеберцовую кость и надколенник.
Анатомия[править | править код]
В передней части сустава расположен надколенник (коленная чашечка). Надколенник и четырёхглавая мышца бедра соединены сухожилием, продолжением которого является связка надколенника. В связочный аппарат входят:
- боковые (малоберцовая и большеберцовая коллатеральные)
- задние (подколенная, дугообразная, связка надколенника, медиальная и латеральная поддерживающие)
- внутрисуставные (крестообразные, поперечная связка колена (между менисками)
Крестообразные связки
находятся в полости коленного сустава. К разрывам их приводят запредельные движения в коленном суставе.
- Передняя крестообразная связка (лат. lig. cruciatum anterius) начинается от задневерхней части внутренней поверхности наружного мыщелка (костного выступа) бедренной кости, пересекает полость коленного сустава и прикрепляется к передней части передней межмыщелковой ямки большеберцовой кости также в полости сустава. Эта связка стабилизирует коленный сустав и не даёт голени чрезмерно смещаться вперёд, а также удерживает наружный мыщелок большеберцовой кости.
- Задняя крестообразная связка коленного сустава (лат. lig. cruciatum posterius) начинается от передневерхней части боковой поверхности внутреннего мыщелка бедра, пересекает коленный сустав и прикрепляется к задней межмыщелковой ямке большеберцовой кости. Она стабилизирует коленный сустав, и удерживает голень от смещения назад.
Суставные поверхности костей покрыты хрящом. Между сочленяющимися поверхностями бедренной и большеберцовой костей имеются внутренний и наружный мениски, представляющие собой серповидные (формы полулуний) хрящи. Коленный сустав имеет несколько синовиальных сумок:
- наднадколенниковая
- глубокая поднадколенниковая
- подсухожильная портняжной мышцы
- подкожная преднадколенниковая
- подколенное углубление
Их число и размеры индивидуально варьируют. Находятся преимущественно между, под, около сухожилий. Синовиальная мембрана образует несколько складок, содержащие жировую ткань.
Является сложным (несколько суставных поверхностей), комплексным (содержит мениски). По форме является мыщелковым.
У человека коленное сочленение допускает движения сгибания и разгибания (фронтальная ось) — общий объём движений 151 градусов, а при согнутом положении (вследствие расслабления коллатеральных связок) — и вращение вокруг оси. Общий объём вращений составляет 15 градусов, пассивное вращение — 35 градусов. Связки играют роль ограничения движений сустава.
Травмы[править | править код]
Колено является наиболее частым местом спортивных травм (таких, например, как разрыв мениска или связки).
Травмы крестообразных связок[править | править код]
Разрыв передней крестообразной связки может произойти при действии силы, направленной вперед, на заднюю поверхность коленного сустава при согнутой и повернутой внутрь голени. Часто встречается не изолированный разрыв крестообразной связки, а так называемая «несчастная триада» или триада Турнера. Это разрыв передней крестообразной связки, разрыв внутренней (коллатеральной большеберцовой) боковой связки и разрыв внутреннего (медиального) мениска.
Разрывы крестообразных связок могут сопровождаться отрывными переломами костных пластинок в местах прикрепления связок или переломом межмыщелкового возвышения, что значительно затрудняет последующее лечение. Очень часто разрывы крестообразных связок происходят у спортсменов во время игры в футбол, при занятиях горнолыжным спортом, у борцов. Задняя крестообразная связка разрывается при резком разгибании голени в коленном суставе или при прямом ударе по передней поверхности голени, когда она согнута в коленном суставе.
Разрывы связок часто бывают сочетанными. Наиболее тяжёлым повреждением считается разрывы обеих крестообразных, обеих боковых и капсулы сустава. Это приводит к разболтанности коленного сустава и к утрате возможности ходьбы этой ногой. При разрыве крестообразных связок возникает резкая боль. Происходит кровотечение в сустав (гемартроз). Сустав увеличивается в размерах. Выявляется симптом «баллотирования» надколенника. Однако для некоторых пациентов сам момент травмы может пройти незамеченным. Позже появляется ощущение неустойчивости, разболтанности в коленном суставе.
Основным симптомом разрыва крестообразных связок считается симптом «выдвижного ящика». При помощи специальных приёмов врач смещает голень пациента вперед или назад. При разрыве передней крестообразной связки голень избыточно смещается вперёд — симптом «переднего выдвижного ящика», а при разрыве задней крестообразной связки голень легко смещается назад — симптом «заднего выдвижного ящика».
При застарелых разрывах связок симптом «выдвижного ящика» может стать нечётким вследствие развития вокруг места разрыва жировой клетчатки, которая отчасти стабилизирует коленный сустав. Диагноз уточняют при рентгенологическом исследовании. Иногда приходится прибегать к введению контраста в полость коленного сустава или к компьютерной или магнито-резонансной томографии. При необходимости проводят артроскопию: вводят зонд в полость сустава и осматривают сустав изнутри. В качестве первой помощи необходимо обезболить место повреждения, обездвижить коленный сустав с помощью шины и доставить пострадавшего в травмпункт.
Лечение разрыва крестообразных связок коленного сустава[править | править код]
Производится пункция коленного сустава для удаления крови из полости сустава. Удалив кровь, в сустав вводят раствор новокаина. После этого, предварительно убедившись, что движения в коленном суставе сохранены и разрыва менисков сустава нет, на ногу накладывают гипсовую повязку. Нога при этом несколько согнута в коленном суставе.
Длительность иммобилизации до одного месяца. Затем гипс снимают и назначают лечебную физкультуру, массаж и физиотерапевтическое лечение. Обычно сразу после травмы хирургическое восстановление целостности крестообразных связок не производят, так как возможны осложнения в виде контрактур коленного сустава. Однако, если произошёл отрывной перелом костного фрагмента и имеется его смещение, проводится срочное оперативное вмешательство. Костный фрагмент фиксируют к кости.
Показанием к отсроченной реконструкции связок служит разболтанность сустава, нарушение функции ходьбы. Проводится она через 5-6 недель после травмы. Связки не сшивают, это бесперспективно. Выполняется пластическая реконструкция. Для этого берут трансплантат из связки надколенника. Иногда прибегают к эндопротезированию связок с помощью искусственных материалов.
Однако срок службы искусственных связок ограничен. Операция может быть выполнена открытым способом, через широкий разрез и вскрытие полости сустава, полуоткрытым — через минимальный разрез или эндоскопическим способом. Эндоскопический способ пластики крестообразных связок является наименее травматичным. Движения в суставе начинают уже через несколько дней после операции, но большие нагрузки на сустав не рекомендуются в течение года.
Методика исследования[править | править код]
Применяются физикальные методы исследования: осмотр, пальпация, а также сбор анамнеза. Из инструментальных методов для визуализации изменений анатомических структур сустава большое распространение получило МР-исследование. Для оценки целостности и структуры костей, формирующих сустав, предпочтение отдаётся рентгенографии и компьютерной томографии.
В настоящее время для диагностики применяют также артроскопию.
Рентгенологическое исследование коленных суставов[править | править код]
Самым доступным, одним из информативных и распространённых исследований является рентгенологическое исследование.
Стандартные проекции, применяемые при рентгенографии коленного сустава — прямая (передне-задняя) и боковая. По мере необходимости их дополняют правой или левой косой, а также аксиальной проекциями. Основным правилом при рентгенологическом исследовании коленного сустава является полипозиционность[2][3].
Эффективность рентгенодиагностики повреждений коленного сустава напрямую зависит от качества рентгенограмм, критериями которого являются:
в прямой проекции: симметричность аксиальных сторон обоих мыщелков бедренной кости;
расположение межмыщелковых возвышений по центру межмыщелковой ямки; частичная маскировка головки малоберцовой кости метаэпифизом большеберцовой кости (примерно на 1/3 своего поперечного размера); наложение контуров надколенника на центральную область метаэпифиза бедренной кости.
в боковой проекции: возможность просмотра надколенно-бедренного сустава и бугристости большеберцовой кости.
На рентгенограммах между суставными поверхностями костей видна так называемая рентгеновская суставная щель. Рентгеновской она называется потому, что, будучи заполненной хрящом и прослойкой синовиальной жидкости, которые не дают изображения на рентгенограммах, она имеет вид более прозрачной полосы между суставными поверхностями.
Снимок, выполненный в положении максимального разгибания колена, является стандартным для передне-задней проекции. Он позволяет исследовать переднюю часть суставной щели. Прямой снимок коленного сустава может производиться как в положении лёжа, так и стоя. Когда суставная патология имеет механическую природу и предполагается повреждение связочного аппарата — предпочтительно производить рентгенографию стоя, как при нагрузке, так и в расслабленном состоянии, для исследования суставной щели и оси сустава.
Рентгенологическое исследование коленного сустава в прямой проекции обязательно дополняется боковым снимком. При боковой рентгенографии центральный луч проходит по суставной щели с уклоном на 10° в каудо-краниальном направлении. При этом края мыщелков бедренной кости накладываются друг на друга и их суставные поверхности смещаются в своей задней нижней части. Это позволяет хорошо различать их контуры и оценить состояние бедренно-надколенникового сочленения.
Боковой снимок коленного сустава производится либо в положении пациента лёжа на боку, в условиях полной расслабленности сустава, либо стоя, без нагрузки на исследуемый сустав. Лёгкое сгибание колена, равное 30° или 15°, позволяет определить состояние бедренно-надколенникового сочленения. Сгибание предназначено для визуализации надколенника в момент его внедрения в межмыщелковое пространство (трохлею).
Для выявления нестабильности надколенника снимок коленного сустава производится в момент сокращения четырёхглавой мышцы бедра. С помощью такого приёма возможна косвенная оценка состояния связочного аппарата и высоты стояния надколенника.
При подозрении на повреждение крестовидных связок дополнительно производится боковая рентгенограмма в условиях физиологической нагрузки. Для этого больного просят перенести вес тела на повреждённую конечность. При повреждениях крестообразных связок происходит смещение концов костей, составляющих коленный сустав, относительно друг друга в зависимости от повреждённой структуры. Так, смещение суставного конца бедренной кости относительно большеберцовой кости вперёд, более чем на 5 мм, говорит о разрыве задней крестообразной связки, тогда как при смещении назад следует предполагать разрыв передней крестообразной связки.
Также существует укладка по Шпаченко Александру Борисовичу (аксиальная проекция). Применяется для получения снимков с возможностью просмотра надколенно-бедренного сустава и бугристости большеберцовой кости.
Этот тип укладки отличаться множеством способов размещения исследуемого сустава. Возможна корректировка как по углу сгиба коленного сустава, так и по горизонтальном/вертикальном перемещении исследуемого сустава, что помогает добиться максимально качественного результата снимка. Больного садят на стул рядом с аппаратом, немного выдвигая вперёд ногу, которую нужно исследовать, вторую же ногу отводят в сторону, противоположную первой. Также можно поставить ногу на подставку для регулировки по вертикали. Кассету больной держит обеими руками максимально параллельно трубке аппарата, и как можно ближе к коленному суставу. Режим ставят такой же, как и при боковой проекции.
Изображения[править | править код]
МРТ коленного сустава.
МРТ коленного сустава.
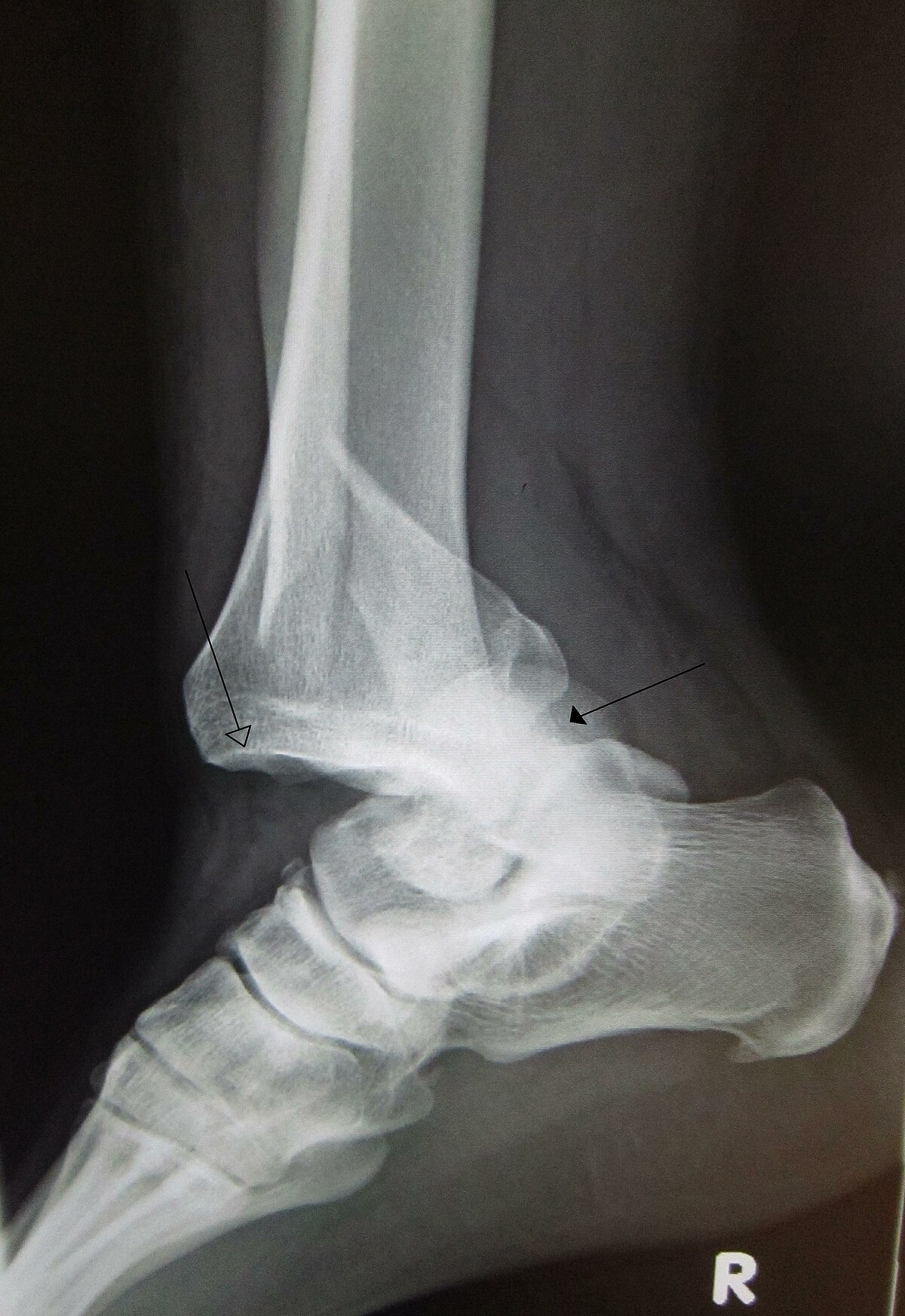
Рентгенограмма коленного сустава в боковой проекции.
Крестообразные связки.
Передний и латеральный вид колена.
Литература[править | править код]
- Колено, коленное сочленение // Энциклопедический словарь Брокгауза и Ефрона : в 86 т. (82 т. и 4 доп.). — СПб., 1890—1907.
Примечания[править | править код]
- ↑ 1 2 Foundational Model of Anatomy
- ↑ Кишковский А. Н., Тютин Л. А., Есиновская Г. Н. Укладки для рентгенографии коленного сустава. В кн.»Атлас укладок при рентгенологических исследованиях». Медицина, Ленинград 1987 стр. 379—486.
- ↑ Лагунова И. Г. Рентгенанатомия скелета. Медицина, Москва, 1981, стр. 320—335.
Ссылки[править | править код]
- 3D-анимация: костно-связочный аппарат колена на YouTube
- 3D-анимация: артерии коленного сустава на YouTube
- Сайт о заболеваниях коленных суставов
Источник
