Вырастить хрящ коленного сустава
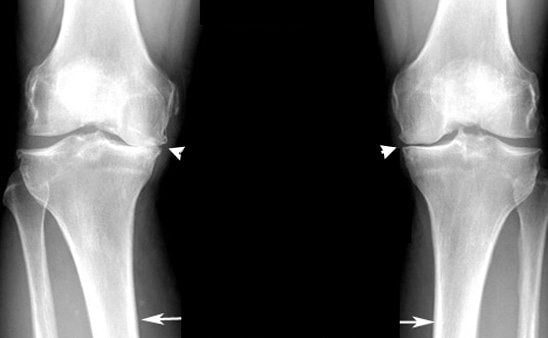
 Êîëåííûé ñóñòàâ ñîåäèíÿåò áåäðåííóþ êîñòü ñ áîëüøåáåðöîâîé è íàäêîëåííèêîì. Ýòî ñëîæíî ñòðóêòóðèðîâàííîå ñî÷ëåíåíèå ÿâëÿåòñÿ îäíèì èç ñàìûõ êðóïíûõ â îïîðíî-äâèãàòåëüíîì àïïàðàòå. Åñëè áû, íàïðèìåð, íàøè îðãàíû ïåðåäâèæåíèÿ — íèæíèå êîíå÷íîñòè — áûëè íàèáîëåå ñîâåðøåííûìè êîë¸ñàìè èëè ãóñåíè÷íûìè öåïÿìè, òî ìû íå ñìîãëè áû èñïîëüçîâàòü è ñîòîé äîëè òåõ âîçìîæíîñòåé, êîòîðûå èìååì áëàãîäàðÿ ñëîæíîñòè ñòðîåíèÿ êîëåííîãî ñóñòàâà. Îí âûäåðæèâàåò çíà÷èòåëüíûå íàãðóçêè è îáåñïå÷èâàåò âûñîêóþ, ðàçíîîáðàçíóþ äâèãàòåëüíóþ àêòèâíîñòü. Íî ïîñòîÿííàÿ è íàïðÿæ¸ííàÿ ðàáîòà ïðèâîäèò åãî ê èçíîñó áûñòðåå, ÷åì äðóãèå ñóñòàâû ÷åëîâå÷åñêîãî îðãàíèçìà.
Êîëåííûé ñóñòàâ ñîåäèíÿåò áåäðåííóþ êîñòü ñ áîëüøåáåðöîâîé è íàäêîëåííèêîì. Ýòî ñëîæíî ñòðóêòóðèðîâàííîå ñî÷ëåíåíèå ÿâëÿåòñÿ îäíèì èç ñàìûõ êðóïíûõ â îïîðíî-äâèãàòåëüíîì àïïàðàòå. Åñëè áû, íàïðèìåð, íàøè îðãàíû ïåðåäâèæåíèÿ — íèæíèå êîíå÷íîñòè — áûëè íàèáîëåå ñîâåðøåííûìè êîë¸ñàìè èëè ãóñåíè÷íûìè öåïÿìè, òî ìû íå ñìîãëè áû èñïîëüçîâàòü è ñîòîé äîëè òåõ âîçìîæíîñòåé, êîòîðûå èìååì áëàãîäàðÿ ñëîæíîñòè ñòðîåíèÿ êîëåííîãî ñóñòàâà. Îí âûäåðæèâàåò çíà÷èòåëüíûå íàãðóçêè è îáåñïå÷èâàåò âûñîêóþ, ðàçíîîáðàçíóþ äâèãàòåëüíóþ àêòèâíîñòü. Íî ïîñòîÿííàÿ è íàïðÿæ¸ííàÿ ðàáîòà ïðèâîäèò åãî ê èçíîñó áûñòðåå, ÷åì äðóãèå ñóñòàâû ÷åëîâå÷åñêîãî îðãàíèçìà.
Õðÿù êîëåííîãî ñóñòàâà íå èìååò êðîâîñíàáæåíèÿ, åãî ïèòàíèå ïðîèñõîäèò çà ñ÷¸ò ñóñòàâíîé æèäêîñòè. Ñåðü¸çíûå ïîâðåæäåíèÿ õðÿùåâîé òêàíè ïðèâîäÿò ê òÿæ¸ëûì îñëîæíåíèÿì. Ïîýòîìó â íåìåöêèõ êëèíèêàõ âçÿëè íà âîîðóæåíèå íîâóþ òåõíîëîãèþ — ïåðåñàäêó õðÿùåâûõ êëåòîê â êîëåííûé ñóñòàâ. Òàêîé ìåòîä ëå÷åíèÿ õðÿùåé ñóñòàâîâ ñòàë îòëè÷íîé àëüòåðíàòèâîé ýíäîïðîòåçèðîâàíèþ.
Ïðåæäå ÷åì ïðèñòóïèòü ê ïðàêòè÷åñêîìó âîïëîùåíèþ èííîâàöèîííîé ìåòîäèêè âîññòàíîâëåíèÿ õðÿùà êîëåííîãî ñóñòàâà, îïûòíûå äîêòîðà ïðîâîäÿò ïîëíîå êëèíè÷åñêîå îáñëåäîâàíèå áîëüíîãî è óñòàíàâëèâàþò òî÷íûé äèàãíîç. Çàòåì ñëåäóþò êîíñåðâàòèâíûå ëå÷åáíûå ìåðîïðèÿòèÿ, íàïðàâëåííûå íà óñòðàíåíèå õðÿùåâûõ ïîâðåæäåíèé. È åñëè ýòîãî îêàçûâàåòñÿ íåäîñòàòî÷íî, íàçíà÷àþò õèðóðãè÷åñêîå âìåøàòåëüñòâî.
Âûðàùèâàíèå õðÿùà â ëàáîðàòîðèè è åãî ïîñëåäóþùàÿ òðàíñïëàíòàöèÿ ïðèíîñèò ïîëîæèòåëüíûå ðåçóëüòàòû áîëåå ÷åì â 90% ñëó÷àåâ. Óñïåøíîå ëå÷åíèå õðÿùà êîëåííîãî ñóñòàâà óñòðàíÿåò áîëü, ïîâûøàåò ïåðåíîñèìîñòü íàãðóçîê, óëó÷øàåò ïîäâèæíîñòü êîëåíà, âîññòàíàâëèâàåò õðÿùåâîé ñëîé, ïîçâîëÿåò îòêàçàòüñÿ îò èñêóññòâåííîãî ñóñòàâà.
Òðàíñïëàíòàöèÿ õðÿùà êîëåííîãî ñóñòàâà: â ÷¸ì æå ñóòü ìåòîäèêè?
Íà ïðîòÿæåíèè ìíîãèõ ëåò ñóùåñòâîâàëî ìíåíèå, ÷òî ìîæíî çàìåäëèòü ïðîöåññ ðàçðóøåíèÿ õðÿùåâîé òêàíè, à âîññòàíîâèòü å¸ íåëüçÿ. Ðàçðàáîòêè íåìåöêèõ ñïåöèàëèñòîâ äàþò âîçìîæíîñòü ðåàëèçîâàòü íàðàùèâàíèå õðÿùåé â ñóñòàâàõ íà ìåñòå èõ äåôåêòà, èñïîëüçóÿ êëåòêè ñàìîãî ïàöèåíòà.
Íàðàùèâàíèå õðÿùà â êîëåííîì ñóñòàâå íà÷èíàåòñÿ ñ ìàëîèíâàçèâíîãî âìåøàòåëüñòâà ïðè ýíäîñêîïè÷åñêîé âèçóàëèçàöèè, ïîìîãàþùåé îöåíèòü ñîñòîÿíèå ñóñòàâíûõ ïîâåðõíîñòåé, îáú¸ì ïîâðåæäåíèÿ, à òàêæå âçÿòü êëåòêè èç çäîðîâîé õðÿùåâîé òêàíè. Çàòåì îíè îòïðàâëÿþòñÿ â ëàáîðàòîðèþ, ãäå ïðîèñõîäèò âûðàùèâàíèå õðÿùà.
Ïðîöåäóðà òðàíñïëàíòàöèè õðÿùà êîëåííîãî ñóñòàâà îñóùåñòâëÿåòñÿ ìèíèìàëüíî èíâàçèâíî ïîñðåäñòâîì àðòðîñêîïè÷åñêîé òåõíèêè. Äåëàåòñÿ äâà íàäðåçà âåëè÷èíîé 1—2 ñì, ÷åðåç íèõ ïðè ïîìîùè ñïåöèàëüíîãî àïïàðàòà ââîäÿòñÿ êëåòêè. Àðòðîñêîïèÿ ïðåäïîëàãàåò èññå÷åíèå ïàòîëîãè÷åñêèõ ó÷àñòêîâ, ñâåðëåíèå èëè øëèôîâêó äëÿ îáðàçîâàíèÿ ìîëîäîé õðÿùåâîé òêàíè. Ñóñòàâ î÷èùàåòñÿ äëÿ óëó÷øåíèÿ ðåãåíåðàöèè.
Êîãäà âðà÷è èìåþò äåëî ñ ãëóáîêèì ïîâðåæäåíèåì äî êîñòè, ïðîâîäèòñÿ ìèêðîôðàêòóðíûé ìåòîä. Ñïåöèàëüíûì èíñòðóìåíòàðèåì ñîçäàþò ìàëåíüêèå îòâåðñòèÿ â ïîâðåæä¸ííîì îòäåëå. Áëàãîäàðÿ òàêîé õèðóðãè÷åñêîé ìàíèïóëÿöèè íîâûå ìîëîäûå êëåòêè âûõîäÿò íà ïîâåðõíîñòü, ñïîñîáñòâóÿ îáðàçîâàíèþ õðÿùà.
Àóòîãåííàÿ òðàíñïëàíòàöèÿ õîíäðîöèòîâ â Ãåðìàíèè ïðîäîëæàåò óñîâåðøåíñòâîâàòüñÿ. Íàñòîÿùèé ôóðîð ïðîèçâåëà ÀÒÕ 3D c ïðèìåíåíèåì õîíäðîñôåð, ïðåäîòâðàùàþùàÿ íåîáõîäèìîñòü çàìåíû ñóñòàâîâ íà ðàííèõ ýòàïàõ. Îíà çàêëþ÷àåòñÿ âî âíåñåíèè øàðèêîâ ñî ñïåöèàëüíûì ïîêðûòèåì, ñîñòîÿùèõ èç õðÿùåâûõ êëåòîê, â îáëàñòü ïðåäâàðèòåëüíî îáðàáîòàííîãî äåôåêòà.
Ïðåäøåñòâóþùèé ñïîñîá ÀÒÕ òðåáîâàë äëÿ òîãî, ÷òîáû ïåðåñàæåííûå êëåòêè íå ðàçìûâàëèñü, ïåðåíîñíóþ ñóáñòàíöèþ. Ñ ýòîé öåëüþ âûðàùèâàëàñü è ïðèøèâàëàñü ê õðÿùó êîëëàãåíîâàÿ ìàòðèöà, ëèáî ïðèõîäèëîñü èñïîëüçîâàòü íàäêîñòíèöó ïàöèåíòà.
Òàêèì îáðàçîì, ñôåðîèäû îáåñïå÷èëè áîëüíûì ìàêñèìàëüíî ùàäÿùåå ëå÷åíèå õðÿùåé ñóñòàâîâ è ìèíèìàëüíûå ðèñêè, ñâÿçàííûå ñ îïåðàöèåé.  äàííîì ñëó÷àå, ïîìèìî àðòðîñêîïè÷åñêîãî êîíòðîëÿ ïðèìåíÿåòñÿ òåõíèêà ìèêðîàðòðîòîìèè.
Âûðàùèâàíèå õðÿùà — âîññòàíîâëåíèå ñóñòàâà êîëåíà
Ëèöà ìîëîäîãî âîçðàñòà, èìåþùèå îáøèðíûå ïîðàæåíèÿ õðÿùà, ìîãóò íàäåÿòüñÿ íà ïîëíîå âîññòàíîâëåíèå ñóñòàâà è õðÿùà, à òàêæå íà ñîõðàíåíèå ôóíêöèé êîëåíà. Òî æå ñàìîå êàñàåòñÿ ïîæèëûõ ïàöèåíòîâ, íå ñòðàäàþùèõ îñòåîàðòðèòîì. Ïðîòèâîïîêàçàíèåì ñ÷èòàåòñÿ âîçðàñò áîëüíîãî äî 16 ëåò.
 Ãåðìàíèè ñóùåñòâóþò âûñîêîñïåöèàëèçèðîâàííûå ëàáîðàòîðèè äëÿ âûðàùèâàíèÿ êëåòî÷íûõ êóëüòóð â àáñîëþòíî ñòåðèëüíûõ óñëîâèÿõ. Ó ïàöèåíòà áåð¸òñÿ 120—150 ìë êðîâè äëÿ ïîëó÷åíèÿ ñûâîðîòêè.
Äëÿ çàáîðà õðÿùåâûõ òêàíåé íàèáîëåå ïîäõîäÿùèìè ÿâëÿþòñÿ çäîðîâûå, íå ïîäâåðæåííûå áîëüøèì íàãðóçêàì ó÷àñòêè ñóñòàâà. Íåìåöêèå âðà÷è âûïîëíÿþò àìáóëàòîðíóþ îïåðàöèþ çà 30 ìèíóò.
Íà ýòàïå êóëüòèâèðîâàíèÿ êëåòîê ïðîèñõîäèò èõ ðàçìíîæåíèå â ñûâîðîòêå êðîâè ïàöèåíòà. Ïðåèìóùåñòâà ýòîãî ìåòîäà:
- èñêëþ÷àåòñÿ êîíòàêò ñ ÷óæåðîäíûìè áåëêàìè,
- îáåñïå÷èâàåòñÿ ñòàáèëüíûé óðîâåíü êëåòî÷íîãî ðîñòà,
- ìàêñèìàëüíî èñêëþ÷àåòñÿ ðèñê îòòîðæåíèÿ õðÿùà,
- èñïîëüçóþòñÿ êëåòêè ÷åëîâåêà, êîòîðûé õîðîøî ïîäãîòîâëåí ê ëå÷åíèþ.
Çà 3—4 íåäåëè íîâûå êëåòêè ñîçðåâàþò, ïîñëå ÷åãî îòïðàâëÿþòñÿ â ñïåöèàëüíûõ ñîñóäàõ ê ëå÷àùåìó âðà÷ó. Íà ýòî óõîäèò íåñêîëüêî ÷àñîâ, êà÷åñòâî êëåòîê ñîõðàíÿåòñÿ.
Íà ñëåäóþùåì ýòàïå ïðîèñõîäèò òðàíñïëàíòàöèÿ ñ õîíäðîñôåðàìè, îïèñàííàÿ âûøå. Êëåòêè áûñòðî ôèêñèðóþòñÿ, çàïîëíÿþò äåôåêò è óñòðàíÿþò åãî.  ïðîöåññå âðàñòàíèÿ õðÿùåâûõ êëåòîê ïðèíèìàþò ó÷àñòèå àäãåçèâíûå áåëêè, ÿâëÿþùèåñÿ ñâÿçóþùèì çâåíîì. Íà ýòî âìåøàòåëüñòâî óõîäèò îò 30 äî 60 ìèíóò.
Ïîëüçà çàìåíû õðÿùà êîëåííîãî ñóñòàâà ïîñðåäñòâîì êóëüòèâèðîâàííûõ êëåòîê â Ãåðìàíèè ïîäòâåðæäåíà ìíîãî÷èñëåííûìè íàó÷íûìè èññëåäîâàíèÿìè. Èìïëàíòèðîâàííûé áèîëîãè÷åñêèé ìàòåðèàë íå ÷óæåðîäåí äëÿ îðãàíèçìà è èìååò âñå ñâîéñòâà, ïðèñóùèå íàòóðàëüíîìó õðÿùó.
Òàêîå íàðàùèâàíèå õðÿùåé â ñóñòàâàõ ïðèâîäèò ê òîìó, ÷òî æèâûå õîíäðîöèòû ñòðîÿò íîâûé ôóíêöèîíàëüíûé ñëîé. Ñôåðîèäû ñïîñîáñòâóþò ðàçìíîæåíèþ êëåòîê èìåííî â òåõ ìåñòàõ, ãäå îíè îñîáåííî íåîáõîäèìû. Ïîÿâèâøàÿñÿ àóòîãåííàÿ õðÿùåâàÿ òêàíü îáëàäàåò çàùèòíîé ôóíêöèåé, êîòîðîé òàê íå õâàòàëî áîëüíîìó ñóñòàâó.
Ëå÷åíèå õðÿùà êîëåííîãî ñóñòàâà ìåòîäîì íàðàùèâàíèÿ: ÷òî æå ïîñëå îïåðàöèè?
Äåôåêò çàêðûâàåòñÿ æèâûìè êëåòêàìè çà øåñòü íåäåëü. Îíè åù¸ íå èìåþò òàêîé áîëüøîé ïëîòíîñòè è ñòîéêîñòè ê íàãðóçêàì, êàê ó îêðóæàþùèõ òêàíåé. Ìîæíî èñïîëüçîâàòü òðîñòü äëÿ óìåíüøåíèÿ íàãðóçêè íà ñóñòàâ, íî íåëüçÿ èãðàòü â ôóòáîë. Äîñòàòî÷íàÿ ïîäâèæíîñòü â êîëåííîì ñóñòàâå è óëó÷øåíèå êðîâîîáðàùåíèÿ äîëæíû äîñòèãàòüñÿ ðåãóëÿðíîé ùàäÿùåé íàãðóçêîé. Èíòåíñèâíîñòü ôèçè÷åñêèõ óïðàæíåíèé íàðàùèâàåòñÿ ïîñòåïåííî. Î÷åíü ïîëåçíû ôèçèîòåðàïåâòè÷åñêèå ïðîöåäóðû.
×åðåç òðè ìåñÿöà ïîñëå îïåðàöèè òðàíñïëàíòàöèè õðÿùà êîëåííîãî ñóñòàâà ðàçðåøàåòñÿ çàíèìàòüñÿ ñïîðòîì. Íà÷èíàòü íóæíî ñ ïëàâàíèÿ, êàòàíèÿ íà âåëîñèïåäå, áûñòðîé õîäüáû. Ýòî çíà÷èòåëüíî óëó÷øàåò ïèòàíèå õðÿùà. Ïðè ñäàâëèâàíèè âûñâîáîæäàþòñÿ øëàêè, ïðè ðàçãðóçêå â òêàíè ïîñòóïàþò ïèòàòåëüíûå âåùåñòâà.
Ïîëíàÿ ðåãåíåðàöèÿ äåôåêòà íàñòóïàåò ïðèìåðíî ÷åðåç ãîä ïîñëå ëå÷åíèÿ õðÿùåé ñóñòàâîâ ìåòîäîì ïåðåñàäêè êëåòîê. Ìîæíî çàíèìàòüñÿ ëþáûìè âèäàìè ñïîðòà.
Äëèòåëüíàÿ ýâîëþöèÿ ñäåëàëà äâèæåíèå åñòåñòâåííîé ïîòðåáíîñòüþ ÷åëîâåêà. Îäíàêî, òåõíîãåííûé ïóòü ðàçâèòèÿ ïðèâ¸ë ê òîìó, ÷òî â íàñòîÿùåå âðåìÿ ëþäè ñòðàäàþò îò íåäîñòàòêà äâèæåíèé. Òåìï æèçíè òðåáóåò íàïðÿæåíèÿ, ïîñòîÿííà íåõâàòêà âðåìåíè. ×òîáû óñïåòü çà áûñòðî áåãóùåé æèçíüþ, ñîâðåìåííîìó ÷åëîâåêó íóæíû àêòèâíûå äâèæåíèÿ — ëûæè, áåã, ñïîðòèâíûå èãðû. À êàê æèòü ñ áîëüíûìè êîëåíÿìè?
Ïðåäëàãàåì Âàì áîëåå ïîäðîáíî îçíàêîìèòüñÿ ñî ñëåäóþùåé èíôîðìàöèåé:
Åñëè íåîáõîäèìî ëå÷åíèå â Ãåðìàíèè, îáðàùàéòåñü â «ÌåäÝêñïðåññ»:
- çâîíèòå +7 (863) 29-888-08 è óçíàâàéòå öåíû â êëèíèêàõ Ãåðìàíèè;
- ïèøèòå íà me-info@medical-express.ru è ïîëó÷àéòå îáçîð ïîäõîäÿùèõ áîëüíèö â Ãåðìàíèè.
ÑÌÎÒÐÈÒÅ ÅÙ¨ ÊËÈÍÈÊÈ
Âñå êëèíèêè
Óâàæàåìûå êëèåíòû, êîìïàíèÿ «ÌåäÝêñïðåññ» êà÷åñòâåííî, êîíôèäåíöèàëüíî è áûñòðî ïîìîæåò äëÿ êàæäîãî èç Âàñ è Âàøèõ áëèçêèõ îðãàíèçîâàòü äèàãíîñòèêó, ëå÷åíèå è ðåàáèëèòàöèþ â êëèíèêàõ:
Äëÿ êîíñóëüòàöèè ñî ñïåöèàëèñòàìè www.medical-express.ru, ñðåäè êîòîðûõ âðà÷, êàíäèäàò ìåäèöèíñêèõ íàóê, ïî âîïðîñàì ëå÷åíèÿ çà ðóáåæîì çàïîëíèòå çàÿâêó ïðÿìî ñåé÷àñ ëèáî ïîçâîíèòå íàì ïî òåëåôîíó:
Ñ÷èòàåòå ìàòåðèàë ïîëåçíûì? Ïîäåëèòåñü ñòàòüåé î ëå÷åíèè çà ðóáåæîì ñ äðóçüÿìè:
Îñòàâèòü çàÿâêó
Óêàæèòå ñâîè êîíòàêòû, è ìû îáÿçàòåëüíî ñ Âàìè ñâÿæåìñÿ !!
ÊÎÌÌÅÍÒÀÐÈÈ È ÎÒÇÛÂÛ
Åñëè ó Âàñ åñòü ÷òî äîáàâèòü ïî òåìå, èëè Âû ìîæåòå ïîäåëèòüñÿ ñâîèì îïûòîì, ðàññêàæèòå îá ýòîì â êîììåíòàðèè èëè îòçûâå.
ÈÌÅÞÒÑß ÏÐÎÒÈÂÎÏÎÊÀÇÀÍÈß, ÒÐÅÁÓÅÒÑß ÊÎÍÑÓËÜÒÀÖÈß ÑÏÅÖÈÀËÈÑÒÀ
Âàæíî çíàòü
Ìíîãî ëåò çàïàäíàÿ ìåäèöèíà ïðèâëåêàåò âíèìàíèå íàøèõ ñîîòå÷åñòâåííèêîâ ñâîåé ýôôåêòèâíîñòüþ. Ìû çíàåì ãðîìêèå óñïåõè îíêîëîãîâ Ãåðìàíèè, îðòîïåäîâ Øâåéöàðèè, îòîëàðèíãîëîãîâ Ïîëüøè, ðåàáèëèòîëîãîâ Âåíãðèè è ïðî÷èõ åâðîïåéñêèõ ñïåöèàëèñòîâ. Îñîáåííî ñòîèò îòìåòèòü èíòåðåñ íàøèõ æåíùèí ê âîçìîæíîñòÿì àêóøåðñòâà â ÑØÀ. Ïîìèìî âûñîêîãî óðîâíÿ îáñëóæèâàíèÿ è áåçîïàñíîñòè ïðîöåññà äàæå ñ íàëè÷èåì îñëîæíåíèé â àíàìíåçå, ðîæåíèö ïðèâëåêàåò âòîðîå ãðàæäàíñòâî ìàëûøà ñî âñåìè âûòåêàþùèìè èç ýòîãî øèðîêèìè âîçìîæíîñòÿìè. Íî è çàïëàòèòü çà òàêóþ ïðèâèëåãèþ ïðèä¸òñÿ õîðîøóþ ñóììó. Äîñòîéíîé àëüòåðíàòèâîé ïðàéñàì ìåäèöèíñêèõ öåíòðîâ Åâðîïû è ÑØÀ ÿâëÿþòñÿ öåíû â êëèíèêàõ ñòðàí Áëèæíåãî Âîñòîêà è Àçèè. Çäåñü ýôôåêòèâíîñòü òåðàïèè íå óñòóïàåò, à èíîãäà è ïðåâîñõîäèò ðåçóëüòàòû êîíêóðåíòîâ ïî ìíîãèì íàïðàâëåíèÿì. Íàïðèìåð, äîñòóïíî ïî öåíå è ýôôåêòèâíî ëå÷åíèå ïîäæåëóäî÷íîé â Èçðàèëå, êîãäà ïîìèìî ãðàìîòíî ïîäîáðàííîé ìåäèêàìåíòîçíîé òåðàïèè îáîñíîâàííî ïðèìåíÿþò ìàëîèíâàçèâíûå è ðîáîòèçèðîâàííûå ìåòîäû õèðóðãèè. Êà÷åñòâî æèçíè ïàöèåíòîâ ñ îñòðûì èëè õðîíè÷åñêèì ïàíêðåàòèòîì, îíêîëîãèåé îðãàíà ñóùåñòâåííî óëó÷øàåòñÿ. Áîëåå ïîäðîáíî î âîçìîæíîñòÿõ ìåäèöèíû çà ðóáåæîì óçíàåòå â êîìïàíèè «ÌåäÝêñïðåññ».
Источник
При повреждении колена часто применяется метод протезирования поврежденного хряща. Выращивание хрящевой ткани в лабораторных условиях, с последующей трансплантацией в полость сустава, является альтернативным методом устранения этой проблемы. Исследования восстановления тазобедренного сустава пока не зарегистрированы, и проводятся только на колене.

Возможно ли выращивание новых хрящей?
Следует обратить внимание на то, что эта методика еще до конца не изучена, и в большинстве случаев находится на стадии экспериментального применения на животных.
Исследование возможности заменять пораженные хрящевые ткани на выращенные в лабораторных условиях — это большой прорыв в сфере трансплантологии. Это позволит заменить протезирование имплантатами, которые плохо приживаются, восстановлением хряща с использованием собственных стволовых клеток. Этими исследованиями занимаются сразу несколько лабораторий, они имеют несколько теорий:
- Наращивание хрящевой ткани из стволовых клеток пациента.
- Выращивание хряща коленного сустава из клеток носовой перегородки. Это единственная хрящевая ткань организма, способная к регенерации.
- Регенерации суставных хрящей с помощью введения маленькой хондрогенной коллагеновой мембраны, которая исполняет защитную функцию и способствует росту стволовых клеток и закрепляться естественным путем.
Вернуться к оглавлению
В чем заключается суть методики?
 Для выращивания биологического импланта нужна биопсия носового хряща.
Для выращивания биологического импланта нужна биопсия носового хряща.
Первые исследования по вживлению искусственного хряща свинье с поражением коленного сустава, дали положительные результаты. После трансплантации наблюдается быстрое приживание и восстановление двигательной функции сочленения. Исследователи регенерирующей функции носовой перегородки даже провели несколько операций на людях. Для этого под местным наркозом делается биопсия хряща в носу. В течение 2 недель при воздействии факторов роста новая хрящевая ткань начинает расти. После этого засеивается на коллагеновую мембрану, и там продолжается ее рост на протяжении того же периода. Эта процедура привела к повышению дееспособности колена. Пересадка хондрогенной коллагеновой мембраны позволяет продлить период нормального функционирования коленного сустава. Для ее выращивания из полости сустава отбирают образцы здоровых хрящевых тканей. В лабораторных условиях их размножают.
Вернуться к оглавлению
Имплантация и реабилитационный период
Перед проведением операции следует изучить все возможные отрицательные последствия, так как эти методики являются экспериментальными.
Трансплантация хряща во всех 3-х экспериментах производится с помощью артроскопии. Для этого на пораженном колене делается небольшой разрез, и через него вживляются выращенные хрящевые ткани. Так как методики новые, то период реабилитации подразумевает постоянное наблюдение врачей. Полноценное восстановление сустава происходит не менее чем через 6 месяцев. Но после этого рекомендуется выполнять все предписания врача. Для этого пациенту важно изменить образ жизни, обратить внимание на питание. Спортсменам рекомендуется прекратить профессиональные тренировки. Это позволит предотвратить рецидивы болезни, и продлить период нормального функционирования колена.
Источник
Целостность хрящевых тканей в коленном суставе нарушается по разным причинам. У пожилых людей и стариков это происходит из-за снижения выработки коллагена и хондроцитов — структурных единиц гиалинового хряща. У молодых пациентов патологии колена диагностируются после его травмирования в результате ударов, сильных ушибов, серьезных физических нагрузок. Но самая частая причина истончения, изнашивания хрящевых тканей — суставные патологии. Это гонартрозы, подагрические, ревматические, псориатические артриты, синовиты.

Вид разрушенного гиалинового хряща.
Для восстановления хряща в коленном суставе в ортопедии и травматологии используются консервативные методы. Это длительный курсовой прием хондропротекторов, регулярное выполнение упражнений с малой амплитудой, щадящая лечебная диета. При их неэффективности пациента готовят к хирургической операции по пересадке хрящевых трансплантатов или имплантации выращенного хряща.
Эффективность консервативной терапии
Важно знать! Врачи в шоке: «Эффективное и доступное средство от АРТРОЗА существует…» Читать далее…
Перед тем как восстановить хрящевую ткань в суставах, требуется тщательная диагностика для установления причины произошедших деструктивно-дегенеративных изменений. Наиболее информативна рентгенография. На полученных изображениях хорошо заметны все суставные элементы: хрящи, синовиальная сумка, костные поверхности. Сформировавшиеся остеофиты (разросшиеся края костных пластинок) обычно указывают на развитие тяжелой патологии колена — гонартроза. Врач-диагност оценивает состояние гиалинового хряща. При гонартрозе 1 или 2 степени тяжести возможно частичное восстановление тканей. Если у пациента выявлено заболевание 3 или 4 рентгенологической стадии, то регенерировать хрящ не получится. В этом случае проводится пересадка костно-хрящевых трансплантатов или эндопротезирование.

Двухстороннее поражение коленных суставов.
Больные нередко спрашивают ортопедов, восстанавливается ли хрящевая ткань в коленном суставе. Пока не синтезировано препаратов, прием которых позволил бы повернуть вспять заболевание. Но частичное восстановление возможно при соблюдении всех врачебных рекомендаций, в том числе и касающихся изменения привычного образа жизни. Для повышения функциональной активности коленного сочленения должны быть соблюдены следующие условия:
- обнаружена причина изнашивания хряща и проведено лечение для ее устранения. Некоторые дегенеративные патологии, например, ревматоидный артрит, пока окончательно вылечить не удается. Но прием препаратов приостанавливает заболевание до стойкой ремиссии;
- физические нагрузки строго дозированы. Врачи рекомендуют избегать резких, травмирующих ослабленный сустав, упражнений, выполнять частые движения с минимальной амплитудой. В терапии гонартроза хорошо зарекомендовали себя гимнастические комплексы, разработанные Бубновским и Гиттом;
- из рациона питания исключены соль, продукты с высоким содержанием жиров и простых углеводов. Большую часть ежедневного меню должны составлять свежие овощи и фрукты, постное мясо, крупяные каши. При отсутствии противопоказаний следует ежедневно употреблять не менее 2 л чистой негазированной воды.
Чтобы хондроциты вырабатывались в достаточном количестве, в синовиальной капсуле должно продуцироваться много вязкой жидкости. Она необходима для обеспечения плавного скольжения костных поверхностей. Синовиальная жидкость снабжает суставные структуры молекулярным кислородом, питательными и биологически активными веществами. Самый эффективный и бюджетный способ увеличить ее выработку — регулярно заниматься лечебной физкультурой.
Хондропротекторы
Это единственная группа препаратов, в перечне показаний которых значится регенерация хрящевых тканей. Хондропротекторы назначаются пациентам с патологиями опорно-двигательного аппарата. Их прием рекомендован на этапе реабилитации после травмы колена (перелома, вывиха, разрыва связок или сухожилий) или проведения хирургической операции (артродез, артропластика).
Восстановление коленных суставов хондропротекторами занимает несколько месяцев или лет. Чтобы в полости сочленения постоянно была максимальная терапевтическая концентрация активных ингредиентов, необходимо ежедневно принимать по 1-2 капсулы или таблетки. После 2-3 месяцев лечения нужно сделать 2-недельный перерыв и вновь приступать к приему хондропротекторов.
Действующие вещества этих средств — сульфат хондроитина, сульфат или гидрохлорид глюкозамина, гиалуроновая кислота и коллаген. У первых двух компонентов — широкая доказательная база регенерирующей активности. В отечественных и зарубежных медицинских центрах проводились многолетние исследования с участием добровольцев. Результаты рентгенологического диагностирования подтвердили клиническую эффективность глюкозамина и хондроитина — размеры суставной щели уменьшились.
Но нельзя просто прийти в аптеку и приобрести любой хондропротектор. Как восстановить хрящ коленного сустава за непродолжительное время и не нанести вред здоровью:
- лечение следует начинать как можно раньше, при появлении тупых ноющих болей после физических нагрузок: подъема тяжестей, продолжительной ходьбы. Терапия, проведенная на ранней стадии артроза, позволит полностью регенерировать гиалиновые хрящи;
- нужно выбирать хондропротекторы, в состав которых входят хондроитин и глюкозамин. Ингредиенты усиливают и пролонгируют действие друг друга, значительно повышая эффективность лечения. Наличие коллагена, гиалуроновой кислоты, витаминов и микроэлементов не должно становиться при выборе препарата решающим фактором. Они скорее добавлены для привлечения внимания покупателей, чем для усиления лечебного эффекта;
- для регенерации хрящей необходимо ежедневно принимать около 1,5 г глюкозамина и 1,0 г хондроитина. Для людей, чьи суставы ежедневно подвергаются серьезным нагрузкам, эти дозы могут быть увеличены врачом в 1,5-2 раза. Приобретать хондропротекторы лучше с низкой кратностью суточного приема — 1-2 раза в день;
- эффективные хондропротекторы не могут стоить дешево. Терапевтические свойства препарата зависят от качества ингредиентов. В состав таблеток или капсул с доказанной результативностью входят хондропротекторы, получаемые из рыб различных видов. Дешевые препараты содержат менее качественные компоненты, полученные синтетическим путем. На аптечных прилавках можно увидеть лекарства с растительным хондроитином. Обычно их предпочитают вегетарианцы;
- следует отдавать предпочтение фармакологическим препаратам или качественным биоактивным добавкам только с хондроитином и глюкозамином, акцентировать внимание на их количестве в составе. В аптечной продаже много БАД, в состав которых, кроме хондропротекторов, входят фитоэкстракты, витамины, масляные экстракты. Их цена редко превышает 150-250 рублей, а качество оставляет желать лучшего. Дополнительные ингредиенты усиливают фармакологическую нагрузку на почки, печень, ЖКТ;
- терапевтическое действие усилится, если одновременно использовать системные и местные хондропротекторы, например, таблетки Терафлекс и крем Терафлекс.
В начале лечения пациентам рекомендован 20-дневный курс парентерального введения хондропротекторов: Алфлутопа, Румалона, Доны, Хондролона, Мукосата. Затем терапия проводится таблетированными формами. Больным назначают Терафлекс, Терафлекс Адванс (с ибупрофеном), Структум, Хондроксид, Глюкозамин-Максимум.
Примерно через 2-3 недели после приема препаратов их активные ингредиенты начинают снижать выраженность симптоматики. Они оказывают противовоспалительное, обезболивающее, противоотечное действие. Это позволяет значительно уменьшить дозы НПВС, анальгетиков, миорелаксантов.
Жидкое протезирование
Если пероральный прием гиалуроновой кислоты (ГС) недостаточно результативен, то ее внутрисуставное введение эффективно для восстановления суставов. Цель лечебной процедуры — улучшение реологических свойств синовия и стимуляция метаболизма хрящевых тканей. Локальная терапия препаратами с гиалуроновой кислотой часто используется, как основной метод лечения остеоартрозов колена, особенно периодически осложняющихся синовитами (воспалением синовиальной оболочки). В ортопедии и травматологии практикуется внутрисуставное введение ГС для снижения дозировок применяемых глюкокортикостероидов и НПВС за счет повышения функциональной активности колена. После проникновения этого хондропротектора в суставную полость он оказывает терапевтическое действие в течение нескольких месяцев. Пациентам назначают препараты одной из двух групп, отличающихся физико-химическими и биологическими свойствами:
- средства с натрия гиалуронатом. Химическое соединение состоит из прямых полимерных цепей, в которых чередуются N-ацетилглюкозамины и глюкуроновая кислота в форме дисахаридов;
- гиланы. Активный ингредиент лекарственного средства состоит из перекрестно-сшитых молекул гиалуроната. Карбоксильные и ацетиловые группы находятся в свободном состоянии, плохо растворяются в воде, что определяет гелеобразную текстуру препаратов.
Гиалуроновая кислота — компонент синовиальной жидкости, обеспечивающий ее вязкость и амортизационные свойства. Если бы в составе синовия не было ГК, то он представлял бы собой обычный плазменный диализат. Она всегда находится на суставных поверхностях и используется хондроцитами для биосинтеза протеогликанов ― строительного материала хрящей коленного сустава.
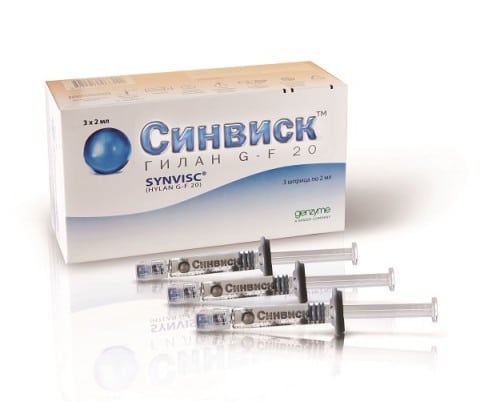
В терапии синовитов и гонартрозов чаще всего используются Синвиск, Интраджект Гиалуформ, Гиастат, Вискосил, Остенил, Синокром, Ферматрон, Суплазин. Стоимость препаратов — от 2000 до 30000 рублей. Ревматологи рекомендуют пациентам стандартное курсовое лечение: 3-5 внутрисуставных инъекций еженедельно. При необходимости парентеральное введение осуществляется повторно примерно через полгода. Синвиск достаточно использовать только 1 или 3 раза на протяжении 6 месяцев.
Хирургические операции
Восстановление суставов при гонартрозе 3 или 4 рентгенологической стадии консервативными методами невозможно. Пациенту проводится эндопротезирование или замена коленного сочленения протезом. Но в некоторых странах Европы и Азии проводятся хирургические операции по внедрению на костные поверхности искусственных хрящевых тканей. Как восстановить суставы новейшими технологиями и избежать эндопротезирования:
- трансплантация. Во время операции пересаживаются собственные хрящевые ткани пациента, взятые из здоровых суставов, или используются гиалиновые хрящи, полученные путем культивирования клеток;
- санация — хирургическое вмешательство эндоскопическим методом. Врач иссекает поврежденные участки сустава, шлифует оставшиеся структуры. Операция останавливает прогрессирование заболевания и стимулирует хрящевой метаболизм.
Самый сложный и эффективный метод — специальная обработка суставных поверхностей, после которой на них появляются микроскопические трещинки. Проникновение сквозь них форменных элементов крови и стволовых клеток способствует формированию новых, здоровых хрящевых тканей. Образовавшаяся структура непрочная, легко повреждается при незначительной физической нагрузке. Поэтому реабилитационный период продолжается несколько лет.
Восстановление хрящевой ткани коленного сустава народными средствами невозможно. Народная медицина предлагает употреблять куриные хрящики и большое количество блюд с желатином в виде холодца, студня, фруктового и ягодного желе. Несмотря на высокое содержание в них коллагена, он не попадает в суставные полости, поэтому не регенерирует гиалиновые хрящи.
Похожие статьи
Как забыть о болях в суставах и артрозе?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от АРТРОЗА существует! Читать далее >>>
загрузка…
Источник

