Выпот из локтевого сустава

Суставы являются основой опорно-двигательного аппарата. С их помощью конечность может осуществлять сгибания, разгибания, отведения, приведения, вращения. Заболевания суставов приводят к ограничению подвижности соединенных ими костей. Одной из таких патологий является выпот в суставе, о котором и пойдет речь далее.
Что такое выпот в суставе
Сустав — подвижное соединение костей. В верхней конечности имеются:
- Плечевой.
- Локтевой.
- Лучезапястный.
- Межфаланговые суставы.
В нижней:
- Тазобедренный.
- Коленный.
- Голеностопный.
- Межфаланговые суставы.
Каждый сустав имеет: суставные поверхности — концы соединяющихся костей капсулу и суставную полость заполненную синовиальной жидкостью. Она является своеобразной смазкой. Именно благодаря ей суставы легко и безболезненно смещаются относительно друг друга, осуществляя движения.
Избыток, так же как и недостаток синовиальной жидкости, является патологией. Чрезмерное ее накопление (выпот) — признак воспалительного процесса. Чаще всего развивается в коленном суставе, поскольку он является одним из самых подвижных и несет высокую нагрузку.
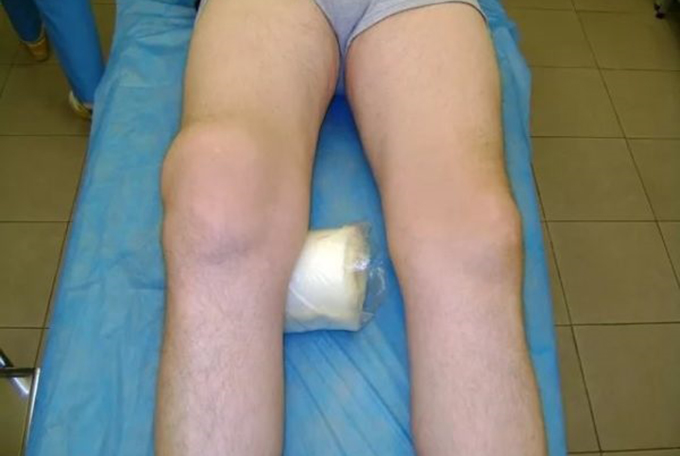
Причины патологии:
- Травмы сустава: разрывы менисков и связок, ушибы и другие. Особенно часто наблюдаются у спортсменов.
- Заболевания опорно-двигательного аппарата: артриты, артрозы, ревматизм.
- Инфекции.
- Аутоиммунные заболевания.
- Аллергические реакции. Провоцируют увеличение синовиальной жидкости.
- Нарушения обмена веществ.
- Лишний вес.
- Высокие нагрузки на сустав.
Симптомы заболевания
Симптомы зависят от степени развития патологии, ее формы (острая или хроническая), а также от характера синовиальной жидкости. Она может быть:
- Гнойной.
- Серозной.
- Фибринозной.
- Геморрагической.
Чаще всего больные ощущают:
- Боль. На начальных стадиях патологии возникает при движении. Позднее — наблюдается даже в покое. При увеличении гнойного содержимого в суставе боль имеет резкий пульсирующий характер.
- Отек. При острой форме заболевания развивается довольно быстро. Сустав при этом бесформенный, припухлый, болезненный. При хронической — отек возникает постепенно, так как часть жидкости всасывается обратно.
- Покраснение области сустава. Чаще всего наблюдается при острой форме патологии. Может сопровождаться повышением местной температуры. Сустав при этом горячий на ощупь.
- Ограничение подвижности. Выражается в полной или частичной невозможности движений в суставе. Может сопровождаться ощущениями переполненности, распирания.
При хронической форме заболевания все симптомы могут проявляться не в полной мере или частично отсутствовать. Неизменной остается лишь болезненность в суставе, с которой пациенты чаще всего обращаются к врачу. Она может быть легкой или сильной в зависимости от характера полостной жидкости и степени развития патологии.
Последствия выпота в суставе
Выпот — клиническое проявление воспаления. Оно может привести к развитию осложнений:
- Деформация сустава.
- Стойкое ограничение его подвижности.
- Переход в хроническую форму.
Диагностика
При появлении вышеуказанных симптомов необходимо в срочном порядке обратиться к специалисту для постановки диагноза и проведения лечебных мероприятий.
С целью диагностики применяют:
- Первичный осмотр пациента для сбора анамнеза (жалоб).
- Рентген. С его помощью можно заметить травму сустава, смещение коленной чашечки, признаки артрита.
- УЗИ. Помогает определить различные патологии связок и сухожилий.
- МРТ. Самая эффективная диагностическая процедура. Позволяет выявить малейшие изменения в суставе.
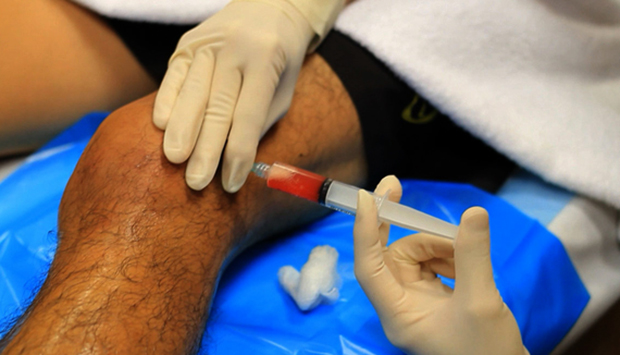
- Пункция. Заключается в откачивании из сустава некоторого количества жидкости с целью ее исследования. Выполняется при помощи шприца, служит для определения состава полостной жидкости, наличия в ней гноя и другого патологического содержимого.
- Анализ крови. Проводят редко с целью выявления инфекций, способных привести к возникновению выпота.
Своевременное проведение диагностических мероприятий позволяет вовремя назначить адекватную терапию.
Лечение
На начальных этапах патологии применяют консервативные методы. Назначают следующие препараты:
- Антисептики. Часто вводят непосредственно в суставную полость для уменьшения боли.
- Нестероидные и гормональные средства, обладающие противовоспалительным действием.
- Антибиотики. Вводят непосредственно в сустав. Часто применяют при наличии гнойного содержимого.
Больным рекомендуют носить тугую повязку. При тяжелой форме патологии применяют полную иммобилизацию. Однако, оставлять конечность без движения на долгое время нельзя, так как это может привести к потере ее двигательной функции.
При неэффективности медикаментозной терапии прибегают к хирургическому вмешательству. Возможны 3 его разновидности:
- Артроскопия. Применяется для диагностики и лечения. Проводится при помощи специального прибора — артроскопа, который вводится в пораженный сустав. Показана только при отсутствии гноя и кровоизлияния.
- Пункция. Применяется не только с целью диагностики, но и для лечения. При этом жидкость откачивается в большем объеме. Способствует обезболиванию и уменьшению воспаления.
- Протезирование. Необходимо в крайне тяжелых случаях. Пораженный сустав замещается имплантатом.
В качестве дополнительных методов лечения применяются физиопроцедуры, массаж, ЛФК. При острой форме заболевания подобные терапевтические методы возможны исключительно в процессе реабилитации. При хронической форме патологии — в период ремиссии.
Существуют и методы народной медицины: компрессы, мази, отвары. Применять их следует с большой осторожностью, только в сочетании с медикаментозной терапией, предварительно проконсультировавшись с врачом.
Профилактика
Имеет большое значение, так как известно: заболевание легче предупредить, чем вылечить.
Профилактические мероприятия включают в себя:
- Здоровый образ жизни.
- Избегание высоких нагрузок на суставы.
- Правильное питание: отказ от соленой и острой пищи, копченостей и других продуктов, негативно влияющих на суставы.
Выпот — увеличение количества синовиальной жидкости — сам по себе не опасен. Но он является признаком воспалительного процесса в суставе, а потому нуждается в диагностике и лечении. При обнаружении симптомов патологии: боли при движении или в покое, отека и покраснения необходимо срочно обратиться к врачу.
Источник
Жидкость в локтевом суставе необходима для нормального движения локтя. Однако при увеличении или уменьшении ее количества возникают «сбои» в работе локтя. Симптом сопровождается скованностью, болевыми ощущениями. В ряде случаев наблюдается повышение температуры, общая слабость, характерное пощелкивание. При первых признаках скопления жидкости в суставах необходимо обращаться к врачу. Симптом зачастую сигнализирует о болезнях, как правило, приводят к безвозвратным изменениям.
Понятие и строение локтевого сустава
Локтевой сустав (ЛС) представляет собой подвижное сочленение плечевой кости с лучевой и предплечьем. Соединение относится к сложным: крупный сустав сформирован из трех поменьше, заключенных в единую капсулу. Выделяют:
- Плечелоктевой. Сформирован блоком плечевой и участком локтевой кости. Визуально представляет блок с поверхностями, построенный по типу винта. Имеется характерная бороздка в виде винтового хода, а также гребешок, входящий в выемку плечевой кости.
- Плечелучевой. Соединение головки мыщелка плечевой кости и ямки лучевой. Шаровидный сустав, совершающий движение по двум осям. Ход по другим направлениям ограничен связью с локтевой костью.
- Проксимальный лучелоктевой. Соединение лучевой с вырезкой локтевой кости, а также с сочленением суставной окружности. Отличается цилиндрической формой. Отвечает за сгибание, разгибание и вращение.
 Строение локтевого сустава
Строение локтевого суставаВсе три сустава окружает единая околосуставная сумка и синовиальная оболочка. В последней располагается густая масса – синовиальная жидкость. По составу она идентична плазме крови. Главным компонентом является гиалурон.
Дефицит жидкости в пределах синовиальной мембраны приводит к появлению специфического скрипа. Трение приводит к постепенному истончению хряща и ускоряет его разрушение. Скопление жидкости в полости также отрицательно сказывается на самочувствии. Оно приводит к растяжению суставной сумки, затруднению движения ЛС.
К специфическим патологиям, приводящим к накоплению синовиальной жидкости, относят:
- Бурсит. Течение воспалительного процесса в суставной сумке, приводящее к появлению экссудата. Выделяют серозный, геморрагический, гнойный бурсит. Патология чаще всего встречается у профессиональных спортсменов.
- Синовит. Представляет воспаление синовиальной оболочки, при котором скапливается жидкость внутри выстилаемой полости. Поражает места соединений сухожилий с костями, иногда на крупные мышцы.
Патологии могут быть как самостоятельным явлением, так и следствием иных болезней, негативно влияющих на состояние синовиальной сумки и ЛС в целом. В рамках данной статьи подробно рассмотрены заболевания, связанные со скоплением жидкости в полости локтевого сустава.
Причины
Жидкость в локте – лишь симптоматическое проявление. Оно может быть связано с различными причинами: травмой, пережитым хирургическим вмешательством, течением определенных болезней и нарушением обменных процессов. Выявление причины скопления жидкости важно для построения терапевтической стратегии.
Появление после травм
Синовит и бурсит локтевого сустава обычно связаны с травматическим влиянием на сам сустав или сухожилия. К разрыву околосуставной сумки приводят ушибы, растяжения, вывихи. В результате кровь и серозная жидкость попадают в полость. Интенсивный синтез синовиальной массы влечет развитие отека. Острое состояние приводит к сильной боли. При отсутствии лечения, повторной травматизации болезнь приобретает хронический характер. Бурсит может развиться не только после ушиба локтя или растяжения связок. ЛС травмируют:
- лишний вес;
- поднятие грузов;
- регулярные интенсивные нагрузки.
Риск развития бурсита после травмы у лиц со слабым иммунитетом существенно выше.
После операции
Эндопротезирование любого сустава может привести к воспалительному процессу. Грамотная подготовка к операции, следование программе реабилитации существенно сокращают вероятность осложнений. Однако даже после профессионального хирургического вмешательства вероятно появление боли, отечности, ограничение подвижности. В некоторых случаях обнаруживаются поражения суставной сумки в результате инфекционного проникновения, аллергической реакции, слабой свертываемости крови.
 Бурсит после травмы
Бурсит после травмыИз-за патологий
Развитие бурсита бывает сопряжен с течением других болезней. Наиболее часто состояние развивается по следующим причинам:
- На фоне ревматоидного артрита. Системное заболевание неясной этиологии, вызывающее поражение мелких суставов эрозиями и деструкциями. Протекает в хронической форме.
- Подагра. Патологическое нарушение обмена пуринов (производных мочевой кислоты), вызывающее накопление солей. Подагрический артрит провоцирует болезненные ощущения, отечность, синюшность кожных покровов.
- Системная склеродермия. Аутоиммунное поражение организма, приводящее к нарушениям кожного покрова, опорно-двигательного аппарата, внутренних органов.
- Гнойное воспаление. Гнойная жидкость в области сустава связана с остеомиелитом, флегмоной, разрывом фурункула.
- Инфекционные болезни. Предпосылками для развития бурсита являются: золотистый стафилококк, сифилис, туберкулез. К острой и хронической форме скопления приводит иерсиниоз – кишечная инфекция, способная протекать по суставному типу. Она передается через воду, переносится грызунами, вероятно заражение от человека к человеку. С накоплением жидкости связан бруцеллез – болезнь, передаваемая от крупного рогатого скота. При инфекционном поражении локтевого сочленения важно исключить болезнь Лайма, переносимую клещами. Она проявляется повышением температуры тела, ознобом, болевым синдромом, слабостью.
Это лишь часть заболеваний, вызывающих скопление жидкости в локтевом суставе. Оценить состояние и назначить лечение может только врач.
Нарушение обмена веществ
Жидкость в локтевом суставе может скапливается из-за задержки солей в организме. Нарушение обмена веществ в области локтя может быть связано с:
- сахарным диабетом или иной эндокринной патологией;
- беременностью;
- несбалансированным питанием;
- стрессом или психоэмоциональной перегрузкой;
- климаксом;
- недостаточной физической нагрузкой;
- алкоголизмом и наркоманией.
Симптомы
Состояние может вызывать:
- Болевые ощущения. Вероятна резь, сдавливание, жжение, тянущая боль.
- Ограничение подвижности. Амплитуда движения поврежденного сустава значительно сокращается.
- Отечность. Отек над суставом после ушиба или в острой стадии может быть внушительным. При хроническом течении наблюдается легкая отечность области.
- Изменение цвета кожи. Если скопилась жидкость в локтевом суставе, то вероятны покраснения, посинения, кожи.
- Колебание температуры. Наблюдается как потепление кожи в пораженной области, так и повышение общей температуры тела.
- Ухудшение самочувствия. Скопление жидкости в суставной полости вызывает слабость, отрицательно сказывается на работоспособности.
Тяжелая форма бурсита сопровождается появление свищей и гнойного артрита. Если припухлость возникает быстро, в течение одного-двух дней, а боль выражена явно, то речь идет об остром типе. При плавном нарастании болевых ощущений и отечности предполагают хронический вид.
 Симптомы бурсита
Симптомы бурситаДиагностика
В 100%-ах случаев необходима комплексная диагностика, которая позволит установить причины развития и степень тяжести. Выделяют следующие диагностические методики:
- Анамнез и консультация. Рекомендовано коллегиальное обследование. Принимают участие ревматологи, травматологи, ортопеды, инфекционисты.
- Рентгенография. Позволяет получить информацию о состоянии опорно-двигательного аппарата. В большинстве случаев не дает полноценного понимания картины.
- МРТ и КТ. Для детального изучения ЛС врач может назначить магнитно-резонансную или компьютерную томографию.
- Клинические анализы. Общее состояние и уровень развития воспалительного процесса определяются количеством лейкоцитов, С-реактивного белка. Причины заболевания устанавливаются путем проведения реакций на инфекции и специфических суставных проб (АЦЦП, ревматоидный фактор, HLA-27B).
Современные методы диагностики позволяют в течение 2-3 дней поставить точный диагноз, перейти к терапии и минимизировать последствия скопления в локте жидкости.
Лечение
Терапия любых суставных патологий проводится в течение длительного времени. Методы лечения подбираются в зависимости от основного диагноза. Для облегчения состояния пациента необходимо снять симптомы. Лечение локтевого сустава подразумевает применение инструментальных методик, фармакотерапии, физиопроцедур.
Откачка жидкости
Показан при ограниченном движении рукой, сильном отеке. Метод позволяет избавиться от излишней жидкости в течение 30 минут. Лечащим врачом проводится дезинфекция кожи и введение шприца в полость для последующей откачки выпота. Требуется дальнейшее наблюдение, при необходимости – назначения противовоспалительных препаратов. Относится к симптоматической терапии. Без лечения первопричины скопление жидкости возникнет вновь в 85% случаев.
Лекарственные препараты
Лечение бурсита локтевого сустава подразумевает прием целого ряда препаратов.
Таблица 1. Лекарства при бурсите верхних конечностей
Группа | Подробнее |
Нестероидные противовоспалительные | При затяжном и остром бурсите помогают не только снять боль, но и купировать воспаление. Оказывают жаропонижающее действие. Негативно сказываются на ЖКТ |
Кортикостероиды | Стероидные гормоны, обладающие выраженным противовоспалительным действием. Позволяют замедлить прогрессирование деструктивного процесса в локте |
Хондропротекторы | Стимулируют синтез коллагена, ускоряя восстановление хрящевой ткани |
Антибиотики | Показаны при скоплении, основной причиной которого является инфекция |
Обезболивающие | Предназначены для снятия боли, но не имеют лечебного действия |
Указанные препараты можно использовать только по назначению врача. Все они подбираются под виды заболевания. При неправильном приеме способны вызвать ухудшение и осложнения.
Физиопроцедуры
Для терапии посттравматического синдрома, облегчения состояния при аутоиммунных состояниях и синовитах/бурситах иной этиологии рекомендованы физиопроцедуры. Речь идет о:
- Пазмолифтинге. Инъекции очищенной собственной плазмы крови стимулируют регенерацию тканей, купируют воспаление слизистых, облегчают боль. Лечат как острый, так и хронический бурсит. Среди показаний артриты и подагра, ревматоидный артрит и болезнь Бехтерева.
- Лазерной стимуляции. Процедура увеличивает кровоснабжение в пораженной области. Снимает боль, ограничение подвижности, отечность.
- Иглоукалывание. Позволяет запустить регенерирующие процессы после механического повреждения, перенесенного суставного заболевания.
- Магнитотерапия пораженной области. Облегчает клинические симптомы, ускоряет выздоровление.
Указанные способы можно использовать единовременно по назначению врача.
 Лечение локтевого сустава
Лечение локтевого суставаНародные средства
Лечение народными средствами довольно рискованно. Капуста, прикладываемая на место ушиба, медовые компрессы и растирания малоэффективны. Использование народной медицины — трата времени. В ряде случаев острое состояние перерастает в хронический бурсит из-за несвоевременных мер.
Процедуры в домашних условиях без согласования со специалистом способны нанести непоправимый вред. После падения или обнаружения признаков патологии стоит тут же обратиться к врачу.
Комплексный подход в нашей клинике
Доктора нашей клинике эффективно лечат скопление жидкости, связанной с дебютом различных заболеваний. Мы руководствуемся комплексным подходом, всегда применяя несколько различных терапевтических способов. К ним относятся:
- PRP-терапия (плазмолифтинг). Бурсит сопровождает выраженный болевой синдром. После применение плазмолифтинга проблему боли, отечности, покраснения удается устранить через 1-12 сеансов.
- Электрофорез. Использование слабых разрядов тока купирует ограничения движения, боль, отек. Процедура стимулирует восстановление суставной ткани и сокращает количество жидкости.
- Иглоукалывание. Оказывает выраженный оздоравливающий эффект для пациентов с хроническими заболеваниями. Снимает симптомы, ухудшающие качество жизни.
- Пункция. Применяется для откачивание выпота из суставной полости.
Пациенту также назначаются необходимые диагностические мероприятия. Все лечение строится индивидуально, исходя из результатов обследования.
Источник
