Вы боялись операции по эндопротезированию тазобедренного сустава
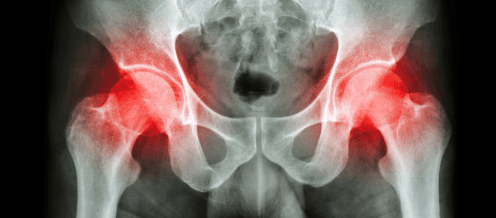
Как показывают исследования, осложнения после эндопротезирования тазобедренного сустава развиваются у 1 % молодых людей и у 2,5 % пожилых пациентов. Несмотря на мизерную вероятность развития негативных последствий, они могут коснуться любого, а особенно тех, кто не соблюдал в строгости программу реабилитации.
Изображение положения эндопротеза в теле человека.
К осложнениям после эндопротезирования тазобедренных суставов приводят неправильный постоперационный уход и режим физической активности после выписки из стационара. Вторая причина это ошибки врача-хирурга. И третья, это неполноценное предоперационное обследование, в результате которого не были вылечены скрытые инфекции(гланды, цистит и т.д.) На успех лечения влияет квалификация медперсонала, где пациент получал высокотехнологичную медицинскую помощь – хирургическое и реабилитационное лечение.
Боль бывает разная, есть «хорошая» — после умеренных физических нагрузок. А есть «плохая», говорящая о проблемах которые нужно срочно диагностировать.
Статистика осложнений в процентах
Операция по установке протеза ТБС является единственным методом, который «ставит» пациента на ноги, избавляет от изнурительных болей и ограниченной трудоспособности, позволяет вернуться к здоровой физической активности. Неприятные патологические ситуации, связанные с имплантацией, возникают нечасто, о чем должен быть проинформирован пациент. Согласно проводимым рандомизированным контролируемым исследованиям, получены следующие данные:
- вывих головки протеза развивается примерно в 1,9 % случаев;
- септический патогенез – в 1,37 %;
- тромбоэмболия – в 0,3 %;
- перипротезный перелом возникает в 0,2 % случаев.
Они развиваются не по вине хирурга, а самого пациента, который не продолжил реабилитацию или не придерживался особенного физического режима уже по окончании восстановления. Ухудшение состояния происходит уже дома, когда нет того внимательного контроля со стороны врачей, что был в клинике.
Малоинвазивное эндопротезирование в Чехии: врачи, реабилитация, сроки и цены.
Узнать подробнее
Ни один специалист-ортопед даже с богатым и безупречным опытом работы, не может на 100 % предугадать, как поведет себя конкретный организм после таких сложных манипуляций на костно-мышечной системе, и дать пациенту полнейшую гарантию, что все пройдет гладко и без эксцессов.
Дифференцирование боли: норма или нет
Боли после эндопротезирования тазобедренного сустава будут наблюдаться в раннем периоде, ведь организм пережил серьезнейшую ортопедическую операцию. Болезненный синдром в течение первых 2-3 недель является естественной ответной реакцией организма на недавно перенесенную операционную травму, что не считается отклонением.
Пока операционная травма не заживет, мышечные структуры не придут в норму, пока кости вместе с эндопротезом не станут единым кинематическим звеном, человек будет испытывать какое-то время дискомфорт. Поэтому назначают хорошее обезболивающее средство, которое помогает и легче перенести раннюю болезненную симптоматику, и лучше сконцентрироваться на лечебно-реабилитационных занятиях.
Хорошо заживающий шов после операции. Он ровный, бледный и не имеет выделений.
Болевые ощущения должны быть дифференцированы и обследованы: что из них – норма, а что – реальная угроза. Это может сделать оперировавший хирург. Задача пациента – при любых некомфортных признаках оповещать врача-ортопеда.
Главные факторы риска
Хирургическое вмешательство, не исключает осложнения, причем серьезные. Особенно если были допущены ошибки в интра- и/или постоперационный период. Даже малые погрешности в ходе операции или в течение реабилитации увеличивают вероятность неудовлетворительной артропластики ТБС. Существуют еще факторы риска, которые повышают предрасположенность организма к послеоперационным последствиям и нередко становятся их причиной:
- преклонный возраст человека;
- тяжелое сопутствующее заболевание, например, сахарный диабет, артрит ревматоидной этиологии, псориаз, красная волчанка;
- любое предшествующее оперативное вмешательство на «родном» суставе, направленное на лечение дисплазий, переломов бедренной кости, коксартрозных деформаций (остеосинтез, остеотомия и пр.);
- реэндопротезирование, то есть повторная замена ТБС;
- локальные воспаления и гнойные очаги в анамнезе пациента.
Отметим, что после замены тазобедренных суставов осложнениям больше подвержены люди пожилых лет, а особенно те, кому за 60. У пожилых пациентов кроме основного заболевания, имеются сопутствующие патологии, которые могут усложнить течение реабилитации, например, снизить резистентность к инфекции. Имеются сниженный потенциал репаративно-восстановительных функций, слабость мышечно-связочной системы, остеопорозные признаки и лимфовенозная недостаточность нижних конечностей.
Пожилым людя сложнее восстанавливаться, но и это делается успешно.
Понятие и способы лечения последствий
Симптомы осложнения после эндопротезирования тазобедренного сустава для лучшего восприятия будут представлены ниже в таблице. Быстрое обращение к врачу при первых подозрительных признаках поможет избежать прогрессирования нежелательных явлений, а в отдельных ситуациях сохранить имплантат без ревизионной операции. Чем запущеннее станет клиническая картина, тем сложнее она будет поддаваться терапевтической коррекции.
Вывихи и подвывихи эндопротеза
Негативный эксцесс возникает в первый год после протезирования. Это лидирующее по распространенности патологическое состояние, при котором происходит смещение компонента бедра по отношению к вертлужному элементу, вследствие чего наблюдается разобщение головки и чашки эндопротеза. Провокационный фактор – чрезмерные нагрузки, погрешности в подборе модели и установке имплантата (дефекты угла постановки), использование заднего хирургического доступа, травматизм.
Дислокация бедренного компонента на рентгене.
В группу риска входят люди с переломами шейки бедра, дисплазией, нейромышечными патологиями, ожирением, гипермобильностью суставов, синдромом Элерса, пациенты старше 60 лет. Также особо уязвимы к вывиху лица, перенесшие в прошлом хирургию на естественном ТБС. Вывих нуждается в безоперационном вправлении или открытым способом. При своевременном обращении вправить эндопротезную головку удается закрытым способом под наркозом. Если запустить проблему, возможно, врач назначит повторную операцию с целью переустановки эндопротеза.
Парапротезная инфекция
Второе по частоте явление, характеризующееся активизацией тяжелых гнойно-воспалительных процессов в районе установленного имплантата. Инфекционные антигены заносятся интраоперационно через недостаточно стерильные хирургические инструменты (редко) или после вмешательства по кровеносному руслу перемещаются от любого проблемного органа, имеющего болезнетворно-микробную среду (часто). Плохая обработка раневой зоны или слабое заживление (при диабете) также способствует развитию и размножению бактерий.
Выделения из операционной раны это плохой сигнал.
Гнойный очаг пагубно воздействует на прочность фиксации эндопротеза, вызывая его расшатывание и нестабильность. Гноеродная микрофлора трудно поддается лечению и, как правило, предполагает снятие имплантата и проведение повторной установки спустя продолжительное время. Основный принцип лечения – тест на установление вида инфекции, долгая антибиотикотерапия, обильный лаваж раны антисептическими растворами.
Стрелками указаны зоны инфекционного воспаления, именно так они выглядят на рентгене.
Тромбоэмболия (ТЭЛА)
ТЭЛА – критическая закупорка ветвей или главного ствола легочной артерии оторвавшимся тромбом, который образовался после имплантации в глубоких венах нижней конечности из-за низкого кровообращения, ставшего следствием ограниченной подвижности ноги. Виновники тромбоза – отсутствие ранней реабилитации и необходимого медикаментозного лечения, длительное пребывание в обездвиженном состоянии.
С этим осложнением достаточно успешно работают на данном этапе развития медицины.
Перекрытие просвета легких опасно летальным исходом, поэтому больного немедленно госпитализируют в реанимационное отделение, где, учитывая тяжесть тромботического синдрома: введение тромболитиков и препаратов, уменьшающих свертываемость крови, НМС и ИВЛ, эмболэктомию и пр.
Перипротезный перелом
Это – нарушение целостности бедренной кости в зоне ножки при нестабильном и стабильном протезе, возникающее интраоперационно или в любой момент после операции (через несколько дней, месяцев или лет). Переломы чаще происходят по причине сниженной плотности костных тканей, но могут быть следствием некомпетентно произведенной разработки костного канала перед установкой искусственного сочленения, неверно выбранного способа фиксации. Терапия в зависимости от вида и тяжести повреждения заключается в использовании одного из методов остеосинтеза. Ножку, если на то заменяют на более подходящую по конфигурации.
Разрушение импланта происходит очень редко.
Невропатия седалищного нерва
Невропатический синдром – это поражение малоберцового нерва, входящего в структуру большого седалищного нерва, которое может быть спровоцировано удлинением ноги после протезирования, давлением образовавшейся гематомы на нервное образование, реже – интраоперационным повреждением вследствие неосторожных действий хирурга. Восстановление нерва выполняется посредством этиологического лечения оптимальным методом хирургии или при помощи физической реабилитации.
При работе неопытного хирурга есть риск травматизации бедренных нервов.
Симптоматика в таблице
| Синдром | Симптомы |
Вывих (нарушение конгруэнтности) протеза |
|
Локальный инфекционный процесс |
|
Тромбоз и ТЭЛА (тромбоэмболия) |
|
Перипротезный перелом кости |
|
Невропатия малого берцового нерва |
|
Профилактические меры
Осложнения после протезирования тазобедренного сустава гораздо легче предупредить, чем потом заниматься трудоемким и продолжительным лечением, чтобы от них избавиться. Неудовлетворительное развитие ситуации может свести к нулю все старания хирурга. Терапия не всегда дает положительный эффект и ожидаемый результат, поэтому в ведущих клиниках предусмотрена комплексная периоперативная программа профилактики всех существующих последствий.
Инфекции лечатся антибиотиками, что само по себе достаточно вредно для организма.
На предоперационном этапе выполняется диагностика на предмет инфекций в организме, заболеваний внутренних органов, аллергии и пр. При обнаружении воспалительных и инфекционных процессов, хронических болезней в стадии декомпенсации операционные мероприятия не начнутся до тех пор, пока выявленные очаги инфекций не будут вылечены, венозно-сосудистые проблемы не сократят до допустимого уровня, а другие недуги не приведут в состояние стабильной ремиссии.
В настоящее время практически все импланты изготавливаются из гипоаллергенных материалов.
Если имеется предрасположенность к аллергическим реакциям, этот факт исследуется и берется во внимание, так как от него зависит выбор медикаментов, материалов эндопротеза и вида анестезии. На оценке состояния здоровья внутренних органов и систем, возрастных критериев и веса строится весь хирургический процесс и дальнейшая реабилитация. Чтобы минимизировать до предела риски осложнений после протезирования тазобедренных суставов, профилактику проводят до и в момент процедуры, после операции, включая отдаленный период. Комплексный профилактический подход:
- медикаментозная элиминация инфекционного источника, полная компенсация хронических недугов;
- назначение за 12 часов определенных доз низкомолекулярных гепаринов для предупреждения тромботических явлений, противотромбозная терапия продолжает осуществляться еще некоторый срок после хирургии;
- применение за пару часов до предстоящей замены ТБС и на протяжении нескольких дней антибиотиков широкого спектра действия, активных в отношении обширной группы болезнетворных микроорганизмов;
- безупречное в техническом плане проведение оперативного вмешательства, при этом с минимальной травматичностью, не допуская значительных кровопотерь и появления гематом;
- подбор идеальной протезной конструкции, которая полностью совпадает с анатомическими параметрами настоящего костного соединения, в том числе корректная ее фиксация под правильным углом ориентации, что в будущем гарантирует стабильность имплантата, его целостность и отличную функциональность;
- ранняя активизация подопечного с целью недопущения застойных процессов в ноге, атрофии мышц и контрактур, включение с первых суток занятий ЛФК и процедур физиотерапии (электромиостимуляция, магнитотерапия и пр.), дыхательной гимнастики, а также качественный уход за операционной раной;
- информирование больного обо всех возможных осложнениях, разрешенных и недопустимых видах физической активности, мерах осторожности и необходимости регулярно выполнять упражнения лечебной физкультуры.
Огромную роль в успешном лечении играет коммуникация пациента с медицинским персоналом. Именно это называется сервисом, ведь когда пациента полноценно инструктируют, то он лучше воспринимает процессы происходящие с его организмом.
Пациент должен осознавать, что не только от степени профессионализма докторов зависит итог операции и успешность восстановления, но и себя самого. После протезирования тазобедренного сустава обойти стороной нежелательные осложнения реально, но исключительно при безукоризненном соблюдении рекомендаций специалистов.
Источник
Тазобедренный сустав (ТБС) — не только самый крупный и нагруженный сустав нашей ОДС. Он в прямом смысле жизненно важен, так как при его неработоспособности невозможно даже встать на ноги, а не только ходить. Несмотря на всю сложность эндопротезирования тазобедренного сустава, оно часто назначается именно по жизненным показателям. В этой статье рассмотрим:
- Когда необходима операция по замене тазобедренного сустава
- Как проходит операция и какие противопоказания к ней
- Что нужно делать, чтобы после эндопротезирования тазобедренного сустава как можно дольше не понадобилась повторная операция
- Что представляет из себя ревизионное протезирование
Эндопротезирование тазобедренного сустава: за и против
Строение тазобедренного сустава
- Тазобедренный сустав соединяет бедренную и тазовую кости и имеет шарнирное строение:
- В тазовой кости имеется вертлужная впадина, в которой при помощи связок и мышц держится и вращается головка бедренной кости шаровидной формы
- Головка соединяется с самим бедром при помощи шейки под углом 125 — 145 ˚
- Поверхности головки и впадины покрыты хрящевым слоем, одновременно и прочным, и упругим
- Сустав закрыт капсулой, наполненной синовиальной жидкостью
- Равномерную смазку сустава обеспечивает вертлужная губа — возвышенность по краям вертлужной впадины
Такое совершенное строение обеспечивает большую подвижность суставу, возможность совершать разгибательные и вращательные движения широкой амплитуды.
Что может стать причиной замены сустава
Ряд заболеваний приводит к выработке ресурса тазобедренного сустава:
Деформирующий остеоартроз, в ходе развития которого:
- хрящ постепенно стирается и разрушается,
- объем суставной жидкости уменьшается
- расстояние между поверхностью головки и вертлужной впадиной сокращается
- движения в суставе ограничиваются
Воспаление ТБС из-за самого артроза плюс системные артриты:
- Ревматоидный и псориатический артрит
- Болезнь Бехтерева
- Красная волчанка
Врожденные дисплазии:
- Вывих ТБС
- Недоразвитие вертлужной впадины
Асептический некроз головки:
Возникает из-за нарушенного кровоснабжения, например, при сдавливании или разрыве кровеносных сосудов, питающих головку бедра. Обычно это происходит при травме
Перелом шейки бедра:
Частое осложнение остеопороза к старости, приводящее к мучительным болям, полной инвалидности и преждевременной смерти
Когда эндопротезирование ТБС необходимо
Замена ТБС при артрозе и артрите
Нет необходимости проводить замену сустава при артрозе или артрите, если есть возможность лечить его консервативно, занимаясь гимнастикой, изменив всю систему питания и сбросив лишний вес
Такими методами хоть и не ликвидируешь необратимые изменения в самом суставе, но можно, используя собственные компенсаторные возможности организма, очень долго сохранять физическую активность, даже и на поздней стадии артроза.
Актуальной операция становится на четвертой стадии анкилоза.
Эндопротезирование при дисплазии
При врожденной дисплазии отношение к эндопротезированию совсем другое. Его здесь можно рассматривать как единственную возможность дать ребенку другое будущее. Поэтому если нет серьезных противопоказаний, то конечно, операцию следует проводить как можно раньше.
Перелом шейки ребра и замена сустава
При переломе шейки бедра в старости эндопротезирование становится единственным спасением, так как пожилой обездвиженный человек очень быстро умирает из-за всяких осложнений: пневмонии, тромбоза, пролежней и т. д.
- Сращивание шейки бедра становится невозможным из-за поврежденных сосудов и развивающегося остеонекроза
- Неблагоприятна для сращивания и вертикальная линия перелома
Даже если не повреждены сосуды, а линия разлома горизонтальна, все равно заживление из-за остеопороза будет проходить крайне медленно и восстановить сустав будет трудно.
Как проходит операция
Цементный способ крепления
- По шаблону производят опил шейки и головки бедра
- Рассверливают канал бедренной кости
- Затем проходят канал рашпилями, имеющими форму ножки, постепенно увеличивая размер рашпилей, пока последний не сядет плотно
- На рашпиль надевают головку и проверяют как двигается сустав
- После подбора ножки и головки канал в кости заглушают пробкой и шприцем заполняют его клеем
- Надев на конец ножки централизатор, вводят ее в еще жидкий клей
- Через пять-восемь минут убирают излишки цемента
Бесцементный способ крепления
Производят все те же самые операции, только подобранную ножку заколачивают в канал до полного заклинивания.
Замена тазобедренного сустава в обоих случаях производится под регионарной спинномозговой анестезией.
Видео: Операция по замене ТБС
При каких болезнях невозможно эндопротезирование
Препятствовать операции могут следующие болезни:
- Диабет первичного и вторичного типа
- Несворачиваемость или плохая сворачиваемость крови
- Гипертонический криз
- Недавно пережитые инфаркт или инсульт
- Острый лейкоз крови
- Обострение системных артритов, костного туберкулеза, остеомиелита
- Обострение хронических болезней
- Костные метастазы в 4 стадии рака
О подготовке к операции и необходимых исследованиях, первых шагах по восстановлению читайте в статье Эндопротезирование коленного сустава
Когда противопоказание — лень
Если вас мучит боль в ТБС и ограничения вашей свободы движений, но при этом вы ленивы, боитесь физических упражнений, то не думайте, что операция окажется легким выходом.
После эндопротезирования тазобедренного сустава понадобится сразу же на второй день интенсивная программа реабилитации безо всякой жалости к себе.
Как правило, остеоартроз быстрее развивается именно при мышечно-связочной атрофии. Если вам не удастся укрепить ваши мышцы и связки еще до операции, подготовив их к будущей реабилитации, то вряд ли стоит рассчитывать на успех эндопротезирования
Противопоказания — болезни старости
Противоречие пожилого возраста — реабилитация пожилого человека должна проходить еще более активно, чем у молодых, и с ранней полной нагрузкой, чтобы стимулировать кровоснабжение, заживление и не допустить осложнений
Все это также не укладывается в обычную схему восстановления после сложных хирургических операций.
И еще один замкнутый круг… Да, эндопротезирование может быть критически необходимо, но
- Как быть, если у пожилого больного противопоказания- целый букет серьезных заболеваний:
сердечная недостаточность, диабет, тромбофлебит и т. д.? - Если он перенес недавно инфаркт или инсульт?
И это, к сожалению, скорее норма в старости, чем исключение… - Как будет мириться остеопороз с эндопротезом:
- Не пойдут ли дальнейшие разрушения? (часто у пожилых людей из-за головки эндопротеза происходит разрушение краев вертлужной впадины)
- Приживется ли сам протез?
Данные противопоказания могут поставить крест на эндопротезировании, и тогда часто надеются на формирование ложного сустава при сращивании.
Какой же выход для стариков?
Таким образом, замена тазобедренного сустава в старости вызывает вопросов более, чем достаточно.
Крайне важен выбор материала, конструктивный вид ножки протеза.
О видах протезов и материалах читайте в нашей статье Эндопротезирование суставов
Интуиция подсказывает, что для пожилого человек нужен суперпротез:
- Материал — керамика (полиэтилен и металл выделяют вредные продукты трения)
- Анатомический по форме — прилегает ко всей поверхности бедренной кости, а не соприкасается с ней в трех точках
- Регулируемой длины
К сожалению, это будет очень дорогой протез…
При переломе шейки бедра и сохраненной целостности тазовой кости обычно используется однополюсное эндопротезирование
Однако в случае разрушения вертлужной впадины приходится делать тотальную операцию, при которой может понадобиться модульная чашка с накладкой, которая вставляется в провалы между чашкой и вертлужной впадиной.
Разумеется, это еще больше повысит цену протеза и операции.
Выход для стариков — только в продуманной системе государственных квот, проводящих эндопротезирование для пожилых пациентов не по самому дешевому варианту, а в соответствии с их анамнезом и показаниями здоровья
Если не эндопротезирование, то что?
Часто наших поломанных стариков даже и не пытаются везти в больницу, оставляя их дома умирать, утешая сказками про ложный сустав. Мотивирутся это тем, что:
- эндопротезирование невозможно по каким-то показаниям (главным образом, из-за отсутствия денег)
- кости все равно не срастутся
- а реабилитация для немощного человека, дескать, невозможна
В видео ниже предлагается схема лечения при невозможности делать эндопротезирование, в которой врач советует ни в коем случае не бросать больных на произвол, делать операцию (репозицию с фиксированием шейки головки), а после операции проводить интенсивную терапию кальциевыми и белковыми препаратами.
Видео: Перелом бедра в старости
Как увеличить срок службы протеза
Что будет после — этот вопрос волнует больного, прошедшего сложное протезирование ТБС.
Считается, что срок службы протеза — 10 лет.
Однако в некоторых случаях он может выйти из строя значительно раньше:
- Подобран неудачный тип, не соответствующий анатомии больного
- Если протез был неточно пригнан
- Операция произведена при наличии противопоказаний
- После операции возникли контрактуры, изменившие естественный угол наклона бедра
- Был применен цементный способ крепления
- Выбран самый дешевый вариант (например, металл + металл)
Такая пара нежелательна, несмотря на высокую прочность:- из-за трения металлических поверхностей образуются мельчайшие металлические частицы
- они, попадая в кровь, вызывают всевозможные аллергические и даже аутоиммунные реакции, процессы в мышцах, подобные опухолям
Увеличить срок службы протеза, можно используя пары «керамика — полиэтилен» и «керамика — керамика»
Теоретически, срок износа таких пар доходит до 50 лет, однако сустав изнашивается ведь не от одного трения, а от статических и динамических нагрузок.
Керамика считается абсолютно безвредной, в то же время полиэтиленовые вкладыши и чашки выделяют вредные продукты трения — дебрис, который накапливается в кости и вызывает воспалительные процессы в них, что впоследствии приводит к расшатыванию протеза.
В последнее время, чтобы решить эту проблему, полиэтиленовые детали стали пропитывать витамином Е.
Что лучше — цементное или бесцементное крепление?
Более прочное соединения эндопротеза — бесцементное, так как из-за пористой наружной поверхности искусственного сустава в него буквально врастает кость
Но бесцементный способ, к сожалению, мало подходит для пожилых пациентов с остеопорозом:
При бесцементном соединении ножку и чашку вколачивают в бедренную и тазовую кости: разумеется, при остеопорозе это может добить несчастные косточки стариков.
Способы улучшения крепления
- Улучшает крепление чашек — наличие отверстий в них и зубчиков:
- Отверстия необходимы, для того чтобы хирург, вколачивая чашку, мог через дырки видеть дно впадины и совершить точную посадку чашки
- Также отверстия можно использовать для дополнительных креплений
- Покрытия бесцементных чашек — прессованные шарики, трабекулярный металл, проволока
- Ножки протеза для стимуляции врастания кости при бесцементном соединении покрывают гидроксиапатитом, титановым напылением или подвергают их абразивной пескоструйной обработке
- Также на ножках иногда делают арки, ребра и выступы, улучшающие фиксацию
Ножки и чашки при цементном соединении всегда полированные, красивые и блестящие. Это необходимо для лучшего контакта между клеем и поверхностью протеза.
Однако, как теперь выяснилось, красивая ножка не всегда прочно держится.
Идеальная ножка:
- Индивидуально подобрана по анатомической форме канала бедренной кости
- Имеет пористое покрытие (для бесцементного соединения)
Такая наверно прослужит лет 100.
Но в пожилом возрасте, чаще применяют именно цементный способ крепления. И конструкция эндопротеза выглядит примерно так:
Здесь два варианта:
- Однополярное протезирование — при замене только бедренной части сустава
- Биполярное (тотальное) протезирование — при замене всего сустава
Ревизионное эндопротезирование тазобедренного сустава
После эндопротезирования тазобедренного сустава через какое-то время может понадобиться повторная операция.
Привести к ней могут такие причины:
- Износ эндопротеза, из-за чего он плохо держится и болтается (головка может вывихнуться и выйти из вертлужной впадины
- Перелом части протеза:
Чаще всего ломается шейка ножки.
Многие ножки изготавливаются не цельные, а со съемной шейкой:- такая конструкция не требует замены всей ножки при ревизионной операции
- но с другой стороны сборная ножка менее прочна, чем литое изделие
- Разрушение кости:
Это самый неблагополучный предлог для повторной операции, так как ведет не только к изготовлению новых протезов, но и к дальнейшему выпиливанию кости и уменьшению ее запаса прочности. В конце концов, в скором будущем может понадобиться костный трансплантат
Операция по ревизионному эндопротезированию тазобедренного сустава дороже первичной операции более, чем на 50%.
Реабилитация после эндопротезирования ТБС
После эндопротезирования тазобедренного сустава к реабилитации приступают с первого же дня.
Сроки реабилитации зависят от:
- Способа крепления протеза
- Состояния больного и его возраста
- Наличия боли и осложнений
Подробнее о реабилитации тазобедренного сустава после эндопротезирования — в следующей статье.
В заключении — позитивная история в поддержку пожилых людей, получивших тяжелую травму — перелом шейки бедра и упражнения для реабилитации.
Не отчаивайтесь! Безвыходных ситуаций не бывает. В любом возрасте можно и нужно преодолевать себя.
Видео: Как сделать первый шаг от полной неподвижности к движению
Оценка статьи:
Загрузка…
Источник
