Узи тазобедренного сустава при болезни пертеса
- Авторы
- Резюме
- Файлы
- Ключевые слова
- Литература
Менщикова Т.И.
1
Мальцева Л.В.
1
1 ФГБУ «Российский научный центр «Восстановительная травматология и ортопедия» им. акад. Г.А. Илизарова Министерства здравоохранения России»
Проведено ультразвуковое исследование тазобедренных суставов у 158 пациентов с болезнью Легга-Кальве-Пертеса (ЛКП) в возрасте от 3 до 12 лет. Сканирование выполнено на ультразвуковых аппаратах Sonоline-450 (Германия), Voluson-730 PRO (Австрия), Logiq S6 (Германия) с использованием линейного датчика с частотой 7,5 Мгц. Показана целесообразность применения метода УЗИ при диагностике ранних стадий болезни ЛКП. Метод УЗИ позволяет выявить ранние дорентгенологические признаки заболевания: экссудацию синовиальной оболочки и структурные изменения фиброзной оболочки капсулы сустава, начальные структурные изменения субхондральной пластинки головки бедренной кости, а также сопутствующие эхопризнаки бурсита и миозита.
ультразвуковые исследования
ранняя диагностика
остеохондропатия тазобедренных суставов
1. Андрианов В.Л., Веселовский Ю.А., Тихоненков Е.С., Садофьева В.И. Межвертельная остеотомия бедренной кости при лечении болезни Пертеса // Ортопедия, травматология и протезирование. – 1987. – №10. С. 40-44.
2. Волков М.В., Тер-Егиазаров Г.М. Отропедия и травматология детского возраста. – М.: Медицина, 1983. С. 489-492.
3. Зубарев А.В., Гажонова В.Е., Долгова И.В. Ультразвуковая диагностика в травматологии: практ. рук. – М.: Медицинский центр управления делами Президента РФ, 2003. – 143 с.
4. Минеев К.П. Руководство по ортопедии. – Ульяновск: Симбирская книга,1998. – С. 341-352.
5. Минеев К.П., Белякова Л.А. Клинико-теоретическое обоснование активной хирургической тактики при комплексном лечении болезни Пертеса. – Ульяновск: Симбирская книга, 1997. – С. 112.
6. Особенности ранней диагностики и классификации болезни Пертеса / Ю.А. Веселовский, Е.С. Тихоненков, В.И. Садофьева, И.М. Шеховцова // Ортопедия травматология и протезирование. – 1988. – №4.– C. 7-13.
7. Шевцов В.И., Куртов В.М., Менщикова Т.И. Возможности ранней диагностики остеохондропатии тазобедренного сустава с помощью метода ультрасонографии // Гений ортопедии. – 1999. – №3. – С. 9-13.
8. Шевченко С.Д., Мартюк В.И., Яковенко И.Г. Возможности ультразвуковой диагностики в травматологии и ортопедии // Ортопедия, травматология и протезирование. – 2009. – № 1. С. 118–123.
9. Futami T., Kasahara Y., Suzuki S., Ushikubo S., Tsuchiya T. Ultrasonography in transient synovitis and early Perthes, disease // J.bone and joint surgery. – 1991. – №73B. – P. 635-639.
По мнению ряда авторов, болезнь Легга-Кальве-Пертеса (ЛКП) или остеохондропатия тазобедренных суставов составляет до 25 % от всех заболеваний суставов и поражает детей от 3 до 12 лет [1,2,4]. Особую тревогу среди детских ортопедов вызывает появление симптомов данного заболевания у детей первых лет жизни [5]. Наилучший результат лечения достигается при ранней диагностике и адекватном консервативном лечении, которое способствует предотвращению деформации и фрагментации эпифиза головки бедренной кости. Однако рентгенологические признаки в виде расширения щели сустава, очагов деструкции субхондральной пластинки головки бедренной кости появляются слишком поздно, когда у пациентов практически исчезает болевой синдром, а хромота нарастает. На этой стадии пациенты нуждаются в проведении оперативного лечения [6]. Традиционным методом диагностики патологии тазобедренного сустава считается метод рентгенографии. Использование метода УЗИ при оценке тазобедренных суставов у детей обусловлено возможностью проведения оценки рентгенонеконтрастных структур: мышц, сухожилий, капсул суставов. Использование в ряде отечественных и зарубежных клиник метода УЗИ для исследования состояния тазобедренных суставов, показало его высокую эффективность наряду с традиционной рентгенографией [4,7,8,9].
Необходимо отметить также, что современные ультразвуковые сканеры оснащенные режимом 3-мерной реконструкции (3D), позволяют провести объемное сканирование исследуемого участка ткани с последующим анализом его сечений, а использование энергетического допплеровского режима также значительно расширяет рамки ультразвуковой диагностики.
Целью данного исследования явилось определение ультразвуковых критериев начальных проявлений болезни ЛКП у детей дошкольного и школьного возраста.
Материалы и методы исследования
Обследовано 158 пациентов в возрасте от 3 до 12 лет, обратившихся в клинику РНЦ «ВТО» с подозрением на остеохондропатию тазобедренного сустава, а также контрольная группа детей того же возраста (n=46). Исследования проводили с помощью ультразвуковых аппаратов Sonоline-450 (Германия), Voluson-730 PRO (Австрия), Logiq S6 (Германия) с использованием линейного датчика с частотой 7,5 МГц.
Сканирование тазобедренных суставов осуществляли в положении больного лежа на спине. Для этого датчик устанавливали по передней поверхности бедра, параллельно пупартовой связке на 1 см ниже. Для максимальной визуализации всех квадрантов головки бедра и уточнения структурного состояния субхондрального слоя бедру придавали положения отведения, внутренней и наружной ротации или использовали режим трехмерной реконструкции (3D). При продольном сканировании оценивали состояние капсулы сустава, состоящей из фиброзной и синовиальной оболочек, размер зоны роста и высоту эпифиза. Распределение больных по группам представлено в табл. 1.
Таблица 1
Распределение пациентов с болезнью Легга-Кальве-Пертеса по группам
Группы обследуемых | Количество обследованных пациентов | Количество обследованных суставов | Количество суставов с признаками болезни ЛКП |
Контрольная группа | 46 | 92 | — |
Дорентгенологическая (0) стадия | 65 | 130 | 65 |
I стадия | 55 | 110 | 55 |
II стадия | 38 | 76 | 50* |
*12 пациентов имели 2-стороннее поражение суставов.
С целью верификации полученных на УЗИ данных всем пациентам проводили рентгенологические исследования таза в прямой проекции и в положении по Лауэнштейна. Статистическая обработка данных производилась с помощью пакета анализа данных Microsoft EXEL-2000, для обработки цифрового материала использовали описательную статистику; количественные характеристики выборочных совокупностей представлены в таблице (M± m, средняя арифметическая ± ошибка средней). В выделенных группах показатели проверялись на нормальность распределения и равенство генеральных дисперсий по критерию Фишера с использованием метода Шапиро Уилка.
Результаты исследования и их обсуждение
Установлено, что у здоровых детей, головка бедренной кости имела сферичную форму с ровным контуром, при проведении функциональных проб количество мелких глыбчатых образований в области медиального и латерального края субхондральной пластинки головки практически не увеличивалось. При оценке синовиальной среды сустава установлено, что у здоровых детей в возрасте от 3 до 5 лет (n=14) толщина капсулы сустава не превышала 0,55см, в 6-7 лет (n=15) – 0,65см и у детей старшего возраста и у подростков (n=17) – не более 0,67+0,03см. При этом толщина фиброзной оболочки капсулы сустава равнялась 0,09+0,02см, контур ее был ровный, однородный и повторял контур шейки бедренной кости. Синовиальная оболочка капсулы сустава имела гомогенную структуру толщиной 0,42+0,04см. Толщина гиалинового хряща с возрастом уменьшалась и составляла у детей в возрасте 3-5 лет 0,35+0,04см, а у подростков 13-14 лет 0,10+0,02см.
Первую группу исследований составили 65 детей в возрасте от 3 до 8 лет с дорентгенологической стадией заболевания. Пациенты предъявляли жалобы на боли в области нижней конечности, хромоту. Заболевание продолжалось от нескольких дней до 2-3 месяцев. Рентгенологически патологии со стороны сустава не выявлено. При стандартном ультразвуковом сканировании субхондральный слой головки бедра визуализировался, как правило, без изменений. Поэтому, наиболее информативным являлся осмотр головок бедренных костей с использованием функциональных проб. Так, проведение внутренней и наружной ротации исследуемой конечности сопровождалось увеличением числа мелких глыбчатых образований по латеральному и (или) медиальному краям, что являлось эхопризнаком начальных деструктивных изменений субхондральной пластинки головки бедренной кости. На контралатеральном суставе субхондральная пластинка эпифиза имела ровный, однородный контур. Размер «щели сустава» на больном и здоровом суставах практически не отличались.
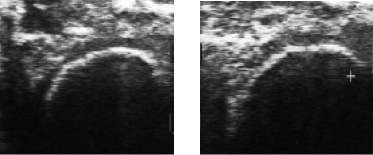
Капсула сустава была утолщена до 0,8-0,9 см, за счет экссудации синовиальной оболочки (рис. 1). В области подвздошно-поясничной и средней ягодичной мышц эхоплотность была значительно снижена, что свидетельствовало о наличии в них отека. У отдельных пациентов отмечались признаки воспаления подвздошно-гребешковой сумки.
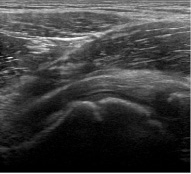
Рис. 1. Сонограмма тазобедренного сустава больной О., 6 лет с болезнью ЛКП. Сканирование выполнено вдоль длиной оси сегмента (толщина капсулы сустава 0,75см, фиброзная оболочка капсулы сустава натянута, толщина ее 0,32 см)
Локальное увеличение звукопроводимости субхондрального слоя, выраженные признаки синовита, патологическая реакция со стороны мягких тканей – миозит, бурсит являлись начальными признаками воспалительного процесса в данном суставе. Длительный, вялотекущий процесс (год и более) также характеризовался увеличением капсулы сустава, синовиальная оболочка имела неоднородную структуру, фиброзная оболочка на уровне шейки бедра четко не дифференцировалась, а в месте прикрепления уплотнена и утолщена. Высота эпифиза снижалась, по сравнению, с контралатеральным уровнем на 3-5 %, в результате соотношение эпифиз-метафиз уменьшалось до 0,9 (при норме 1:1). Зона роста хорошо дифференцировалась у всех детей.
Вторую группу составляли 55 пациентов в возрасте 7-11 лет, у которых наряду с идентичными клиническими признаками имелись рентгенологические изменения в области тазобедренных суставов, соответствующие I стадии ЛКП: расширение щели сустава, отставание роста ядра окостенения головки бедренной кости, локальный остеопороз в наружных отделах эпифиза и метафиза проксимального конца бедренной кости. Дополнительными признаками, подтверждающими наличие процесса ЛКП, являлись spina bifida, продольная, поперечная гипоплазия крестца, люмбализация, сакрализация позвонков, зияющий крестец [6].
Ультразвуковое сканирование больного сустава показало, что головка по-прежнему имела сферичную форму, однако ширина ее была увеличена на 8 % по сравнению с контралатеральной головкой за счет большого количества мелких глыбчатых образований по краям эпифиза. При функциональных пробах хорошо визуализировались участки с деструктивными изменениями субхондральной пластинки головки бедренной кости: мелкие глыбки в области контура головки, а также над ним, увеличения звукопроводимости, в месте локализации очага деструкции до 3,5+1,2см (рис. 2а,б).
а б

Рис. 2. Сонограммы тазобедренного сустава больного П., 9 лет. Диагноз: болезнь ЛКП правого тазобедренного сустава: а – функциональная проба с отведением и внутренней ротацией конечности; б – сканирование сустава в позиции по Лауэнштейну
Проведение функциональных проб сопровождалось появлением неровной цепочки мелких глыбчатых образований вдоль контура головки, локальных участков средней эхоплотности. Суставная щель увеличивалась за счет гипертрофии собственно хондрального слоя. При продольном сканировании зона роста хорошо дифференцировалась, высота эпифиза была снижена на 9-10 % по сравнению со здоровым суставом. Явления синовита, как правило, сохранялись, фиброзная оболочка имела рыхлую структуру, у некоторых пациентов наблюдалось ее расслоение. Длительность начальных стадий заболевания (0 и I стадии) может варьировать от нескольких месяцев до нескольких лет, и при отсутствии адекватного лечения имеет тенденцию к дальнейшему прогрессированию патологического процесса, то есть появлением признаков остеонекроза.
В стадии остеонекроза рентгенологически хорошо определялись характерные изменение структуры губчатой костной ткани в головке и шейке бедренной кости, единичные и множественные бесструктурные участки различной формы и размеров. По данным УЗИ (n= 38) головка оставалась округлой формы, в области субхондрального слоя визуализировались участки деструкции с отдельными глыбками и фрагментами различной эхоплотности. Суставная щель на пораженной конечности была увеличена на 50 %, ширина головки на 8 %, по сравнению с контралатеральным суставом. Капсула сустава на данной стадии оставалась утолщенной за счет экссудации синовиальной оболочки (рис. 3). Фиброзная оболочка имела рыхлую неоднородную структуру. В ряде случаев отмечался переходный процесс, что затрудняло диагностику I или II стадии.
Основные ультразвуковые признаки при дорентгенологической и первой стадиях болезни ЛКП представлены в табл. 2.

Рис. 3. Сонограмма тазобедренного сустава больного И., 10 лет. Диагноз: болезнь ЛКП левого тазобедренного сустава. Сонограмма выполнена в режиме 3D-реконструкции. Визуализируется значительное количество глыбчатых образований различного размера по все поверхности головки (показано стрелками)
Таблица 2
Основные ультразвуковые критерии при начальных проявлениях болезни ЛКП
Синовиальная среда сустава | Контрольная группа | Дорентгенологическая стадия (n=65) | I стадия (n=55) | |||
Толщина (см) | Структурное состояние | Толщина (см) | Структурное состояние | Толщина (см) | Структурное состояние | |
Синовиальная оболочка капсулы сустава | 0,59+ 0,09* | Однородной анэхогенной структуры | 0,65+ 0,05* | Однородной, анэхогенной структуры | 0,78+ 0,04* | Неоднородной структуры, средней эхоген ности |
Фиброзная оболочка капсулы сустава | 0,06+ 0,02* | Контур оболочки непрерывныйоднородной структуры; четкая конгруэнт-ность контуров оболочки и шейки бедренной кости | 0,07+ 0,04* | Контур оболочки натянут, непрерывный, однородной структуры; нарушение конгруэнтности контуров оболочки и шейки бедренной кости | 0,09+ 0,22* | Контур натянут, структура неоднородная, с эхопризнаками расслоения (2 – 3-слойная) |
Гиалиновый хрящ | 0,15+ 0,06* | Однородной структуры | 0,19+ 0,06* | Однородной структуры | 0,26+ 0,04* | Контур неровный неоднород ной структуры |
*Р<0,05
Проведенные исследования показали, что чувствительность и специфичность метода УЗИ составляют 98 % и 89 % соответственно.
Заключение. Проведенные ультразвуковые исследования показали целесообразность применения метода УЗИ при диагностике болезни ЛКП. Метод УЗИ может быть использован на любой стадии ЛКП, однако при диагностике начальных стадий является особенно важным. Достоинством данного метода является возможность оценки мягкотканных структур, в частности, фиброзной и синовиальной оболочек. Полученные данные могут быть использованы для выбора метода лечения и оценке его эффективности.
Библиографическая ссылка
Менщикова Т.И., Мальцева Л.В. ОСОБЕННОСТИ УЛЬТРАЗВУКОВОЙ ДИАГНОСТИКИ НАЧАЛЬНЫХ ПРОЯВЛЕНИЙ БОЛЕЗИ ЛЕГГА-КАЛЬВЕ-ПЕРТЕСА У ДЕТЕЙ // Международный журнал прикладных и фундаментальных исследований. – 2015. – № 2-1. – С. 54-58;
URL: https://applied-research.ru/ru/article/view?id=6375 (дата обращения: 22.04.2020).
Предлагаем вашему вниманию журналы, издающиеся в издательстве «Академия Естествознания»
(Высокий импакт-фактор РИНЦ, тематика журналов охватывает все научные направления)
Источник
Энциклопедия / Заболевания / Суставы и кости / Болезнь Пертеса
Болезнью Пертеса-Легга-Кальве или остеохондропатией головки бедренной кости называют неинфекционный некроз (разрушение) в области тазобедренного сустава и головки бедренной кости.
Болезнь Пертеса возникает в детском или подростковом возрасте, без лечения приводит к деформирующему артрозу сустава.
Общие сведения
Болезнь Пертеса может возникать в области тазобедренного сустава, может затрагивать костную ткань, суставную область, сосуды и даже нервы. Болезнь склонна к прогрессированию и необходимо ее раннее распознавание. Зачастую поражение длительно протекает без внимания.
В основном болеют мальчики от 4 до 10-14 лет, девочки болеют в 4-5 раз реже. Чаще поражается правый сустав, иногда возникают двусторонние поражения, хотя второй сустав обычно поражается меньше, и изменения быстро восстанавливаются без вмешательства.
Болезнь Пертеса составляет около 17% всех остеохондропатий (нарушений в области костей и суставов).
Единой причины возникновения болезни Пертеса на сегодня не выявлено. Выдвигаются различные теории происхождения:
- травматическая, в результате ударов или смещений головки бедренной кости,
- инфекционная, в результате поражения вирусами или микробными токсинами сустава с запуском иммунной реакции,
- гормональная, за счет сдвига в гормональном статусе в переходном возрасте,
- обменная, за счет нарушений в фосфорно-кальциевом обмене и обмене других минералов, участвующих в костеобразовании,
- наследственная теория, описаны семейные случаи болезни.
Болезнь Пертеса чаще всего возникает
- у часто или длительно болеющих, ослабленных детей,
- у детей, перенесших рахит,
- у детей с недостаточным питанием (гипотрофия),
- у детей с инфекционно-аллергическими болезнями.
Одним из условий развития болезни является наличие предрасполагающего фактора в виде миелодисплазии (это врожденное недоразвитие) в поясничном отделе спинного мозга.
Этот отдел отвечает за нормальную иннервацию тазобедренных суставов и обеспечение им адекватного кровообращения. При миелодисплазии калибр и количество сосудов и нервов, которые питают тазобедренный сустав, меньше в сравнении с нормальным суставом. Это и дает нарушения в области сустава.
Что происходит с суставом
Основа болезни Пертеса – это развитие асептического некроза. В данном случае это понятие подразумевает отмирание костной ткани в области головки кости, на ее верхней полусфере. При этом некроз имеет неинфекционное происхождение – то есть, в суставе нет микробов и гноя.
Сначала формируется синовит — воспаление капсулы сустава и изменение свойств суставной жидкости, затем присоединяется некроз головки кости. В зависимости от длительности процесса и нарушений кровообращения в нем, развиваются поражения в самом тазобедренном суставе, затрагивается частично косный мозг и хрящи, а также шейка бедра.
Процесс поражения при болезни Пертеса имеет пять стадий:
- первая стадия сопровождается некрозом в области головки бедренной кости,
- вторая стадия дает вторичный импрессионный (вдавленный) перелом головки кости,
- третья стадия – это процесс рассасывания отмерших тканей с укорочением шейки бедра,
- четвертая стадия – это восстановление тканей за счет разрастания соединительной ткани,
- пятая стадия, срастание кости за счет солей кальция и образования новой костной ткни.
Такие изменения приводят к деформации формы головки бедренной кости и укорочению ее шейки, нарушению нормального строения сустава.
Болезнь Пертеса начинается постепенно, иногда родители отмечают ее связь с ранее перенесёнными инфекциями в ротоглотке (ангина, синусит и т.д.).
Возникают
- боли при ходьбе, несильные, тупые, в области самого сустава, реже в зоне колена или по всей длине ноги,
- хромота,
- нарушение походки с припаданием на больную ногу или подволакиванием ноги.
Обычно в этой стадии болезни Пертеса редко обращаются к врачу, и ребенок продолжает свою обычную деятельность. Это приводит к деформации и перелому головки кости.
При тяжелых изменениях анатомии кости возникают:
- сильная боль при хождении,
- выраженная хромота,
- отек в области сустава,
- слабость ягодичных мышц,
- невозможность вывернуть ногу наружу,
- сложность в сгибании и разгибании сустава, его вращении.
- могут быть повышение температуры до 37-37.5 градусов,
- повышение СОЭ с лейкоцитозом и увеличением лимфоцитов.
- вегетативные расстройства в области конечности – бледность стопы, ее похолодание, сильная потливость,
- снижение пульса на пальцах,
- морщинистость кожи на стопе.
Данные проявления нарушают походку, иногда делая движение затруднительным. Необходимо быстрое лечение и реабилитация.
Болезнь Пертеса лечат врачи-ортопеды, основа диагностики – рентген пораженного сустава с определением стадии процесса и степени деформации в прямой проекции и в нескольких других, чтоб детально рассмотреть строение сустава и кости.
Труднее всего ставится диагноз в первой стадии, дальнейшие 2-5 стадии не затруднительны в диагностике.
Подтвердить диагноз в первую стадию можно при помощи УЗИ тазобедренного сустава или компьютерной томографии с визуализацией анатомических отделов сустава и кости.
Одни и те же симптомы могут быть признаками разных заболеваний, а болезнь может протекать не по учебнику. Не пытайтесь лечиться сами — посоветуйтесь с врачом.
Начинают терапию болезни Пертеса с консервативных методов.
Применяется:
- Полная разгрузка пораженного сустава и конечности с наложением специальных ортопедических конструкций и гипсования, применением специальных скелетных вытяжений и функциональных кроватей
- Медикаментозные и немедикаментозные меры по улучшению кровообращения в пораженном суставе
- Стимулирование рассасывания некротической ткани и замещение ее на здоровую костную ткань
- Поддержание тонуса мышц
Лечение длительное, не менее года, и должно проводиться в условиях специальных санаториев или стационаров. В течение всего процесса лечения болезни Пертеса применяют специальную лечебную гимнастику, курсы массажа и физиотерапии.
С четвертой стадии разрешаются активные упражнения в облегченных условиях, а в пятой дают нагрузки для нормализации работы сустава и разработки мышц.
Чтобы стимулировать восстановление кости со второй стадии развития болезни Пертеса назначают электрофорез, диатермию и УВЧ, тепловые процедуры. Важно обеспечение полноценного питания, богатого кальцием и жирорастворимыми витаминами, дополнительным белком.
Вставать на ногу и начинать ходить можно при контрольном рентгене с восстановлением структуры головки кости.
Оперативное лечение применяют редко – в запущенных случаях могут производиться операции по восстановлению целостности сустава, введение спиц и наложение специальных конструкций.
Для жизни болезнь Пертеса не опасна, но ее запущенные формы могут приводить к инвалидизации. Возможно формирование деформирующих артрозов, в некоторых случаях ограничивается подвижность ноги в области сустава, происходят нарушения походки и формируется постоянная хромота.
При раннем начале лечения болезнь Пертеса вылечивается полностью. Но запрещаются профессии с перегрузками и поднятием тяжестей, спортивные занятия с растяжками в области суставов, потенциально травматичные виды спорта.
Источник: diagnos.ru
Источник
