Узи строение коленного сустава

УЗИ коленных суставов – информативный метод исследования опорно-двигательного аппарата. Он совершенно безопасен для пациента, не приносит боли и дискомфорта, при этом детально отражает состояние разных структур колена.
Описание коленного сустава

В организме здоровью коленного сустава уделяется пристальное внимание. Под коленом подразумевают сустав со сложным строением, объединяющий надколенник, бедренную кость, большеберцовую кость. Он довольно крупный и нередко страдает от травм, воспалительных и дегенеративных болезней.
За целостность и стабильность сустава отвечают связки – передняя и задняя крестообразные, медиальная и латеральная, связки надколенника, поперечные. Они находятся в полости колена и не дают ноге чрезмерно смещаться вперед или назад. Коленная чашечка, или надколенник, соединяется с мышцами бедра сухожилиями.
Суставные поверхности костей покрыты гиалиновыми хрящами, из аналогичной ткани построены и мениски – серповидные хрящики, расположенные между большеберцовой и бедренной костью. Коленный сустав имеет несколько синовиальных сумок (бурс), наполненных жидкостью.
Почему для обследования коленей назначают УЗИ?

Ультразвуковой метод диагностики, или УЗИ – популярный тип исследования, предполагающий применение специального УЗИ-аппарата.
Последний состоит из:
- датчика, испускающего волны;
- принимающего зонда;
- преобразователя поступающих импульсов;
- центрального процессора;
- экрана (дисплея);
- курсора;
- клавиатуры;
- подключенного принтера.
УЗ И становится первым методом обследования пациента с жалобами на боли, иные неприятные симптомы в коленном суставе. Он считается более популярным, чем КТ, МРТ, рентгенография. Причиной востребованности УЗИ колена является высокая эффективность, простота выполнения. Ультразвук не имеет явных противопоказаний, отвечает требованиям диагностики болезней опорно-двигательного аппарата. Человек получает результаты практически сразу после выполнения, их расшифровка минимальна по времени.
УЗИ можно делать даже беременным, кормящим – процедура не нанесет вреда ребенку. Даже малышам при травме или иной проблеме обследование можно сделать без последствий и плача, ведь оно проводится быстро, легко. Учитывая низкую цену по сравнению с МРТ и КТ, ультразвук применяется повсеместно, помогая детально рассмотреть мягкие ткани, хрящи и выявить патологии на любой стадии их развития.
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
«Эффективное и доступное средство для восстановления здоровья и подвижности суставов поможет за 30 дней. Это натуральное средство делает то, на что раньше была способна только операция.»
Какие заболевания колена можно определить с помощью УЗИ?
Коленный сустав ежедневно претерпевает серьезные нагрузки при ходьбе, иных движениях, при этом ему приходится постоянно выдерживать вес тела, который может быть значительным. Данный участок опорно-двигательного аппарата подвержен сильному износу. Патологические изменения у ряда пациентов стартуют уже в молодом и среднем возрасте. Ранее обнаружение проблем возможно при помощи УЗИ, хотя данный вид обследования отражает и запущенные стадии дегенеративных процессов.

Что показывает УЗИ коленного сустава? Ультразвуковой метод рекомендуют в качестве диагностического при любых жалобах со стороны колена, касающихся боли, покраснения, отека, хруста и прочих симптомов. Ограничение подвижности сустава чаще всего становится следствием артроза (дегенеративно-дистрофического заболевания). Болезнь приводит к уменьшению расстояния между костями, вызывает разрушение хрящей. На поздних стадиях артроз провоцирует трение костей, разрастание костных остеофитов.
УЗИ показано при подозрении и на иные проблемы сустава:
- различные травмы;
- менископатии;
- кровоизлияния;
- воспалительные патологии;
- дисплазию;
- новообразования.
С помощью ультразвука специалисты могут сделать прогностический расчет: например, по высоте хрящей, объему внутрисуставной жидкости возможно определить наличие начальных признаков дегенерации и рекомендовать профилактические меры. Процедура незаменима при повреждении коленной области, она поможет дифференцировать растяжение связок от их разрыва, переломы костей от травм менисков, коленных чашечек.
Исследование позволит сделать вывод о доброкачественности или злокачественности опухолевого процесса, выявить кисту Бейкера, характерную для спортивных травм. Проводить его можно так часто, как это требуется. Повторные сеансы обычно нужны для оценки результатов проводимого лечения.
Кому и зачем назначают УЗИ коленных суставов?
Диагностика коленного сустава с помощью ультразвукового исследования показана разным группам пациентов всех возрастов и полов. Наиболее часто методика назначается людям старшей возрастной группы и спортсменам.

Основными целями процедуры являются:
- диагностические мероприятия;
- определение профпригодности;
- предоперационная подготовка;
- выявление последствий травм;
- оценка проводимой терапии;
- постоперационный контроль.
Чаще всего пройти УЗИ назначают пациентам с перенесенными бытовыми, спортивными травмами нижней конечности, поэтому данная методика широко применяется в травмпунктах, при первичном приеме в отделениях травматологии.
Исследование позволит выявить:
- ушиб – повреждение мягких тканей;
- гемартроз – кровоизлияние в сустав;
- полное или частичное повреждение связок;
- надрыв, разрыв сухожилий;
- травмы менисков;
- перелом надколенника, мыщелков голени;
- переломы со смещением;
- сочетанные травмы;
- инородное тело в суставе.
Обследование коленного сустава рекомендуется при регулярном появлении симптомов:
- пальпируемых уплотнений и опухолей;
- отечности утром или вечером;
- скованности и снижения подвижности колена;
- местного покраснения;
- гиперемии и гипертермии.
При расшифровке УЗИ коленного сустава можно найти причину боли, деформации костей и суставных поверхностей. Чаще всего подобные признаки становятся частью симптомокомплекса бурсита, синовита, артрита, артроза, тендинита.

Регулярное выполнение УЗИ имеет значение для профессиональных спортсменов:
- тяжелоатлетов;
- бегунов;
- лыжников;
- прыгунов;
- гимнастов;
- сноубордистов;
- конькобежцев;
- борцов.
Диагностические сеансы у спортсменов помогают предупредить патологии суставов в будущем. Обследование проводят и перед соревнованиями, после перенесенных тяжелых нагрузок, при подозрении на травму. Оно показано даже в детском возрасте при занятиях профессиональным спортом.
Также ультразвуковой метод назначается при:
Давно забытое средство от боли в суставах!
«Cамый эффективный способ лечения суставов и проблем с позвоночником» Читать далее >>>
- частых переломах, вывихах в данной зоне;
- у детей при врожденных дисплазиях, аномалиях строения;
- повышенной массе тела, выраженном ожирении;
- разрыве кисты Бейкера.
Методика показана в ходе проведения операций, пункций, артроскопии. Если дополнительно применяется допплерография, можно параллельно изучить функцию сосудов, выявить проблемы кровотока, дефекты стенок вен и артерий, склонность к появлению тромбов в области колена.
Что позволяет выявить процедура?
При диагностике коленного сустава с помощью ультразвука специалист рассмотрит все его структуры и найдет даже незначительные отклонения от нормы.

Исследование коленного сустава отражает такие данные:
- очертания сустава – ровные, неровные, контуры четкие или нечеткие;
- костный слой – однородный, равномерный или неравномерный, точный показатель толщины;
- состояние синовиальной жидкости – наличие, отсутствие включений, нитевидные, хлопьевидные примеси, объем и его сравнение с нормой;
- хрящи – нормальные или истонченные, точная толщина;
- суставная щель – расстояние между суставными поверхностями костей, расширение или сужение;
- суставная капсула – утолщение (равномерное или бугристое), истончение или нормальный размер;
- мениски – контуры, размеры, структура, эхогенность, отсутствие или наличие воспалительного процесса.
При отсутствии заболеваний УЗИ мышц, суставных поверхностей колена не показывает отклонений от нормы по всем основным показателям.
Если у пациента развивается патология сустава, выявляются такие данные:
- присутствие свободной жидкости во внутрисуставной полости, увеличенный объем жидкости в сумках (бурсах), в том числе с примесью крови, гноя;
- наличие инородного тела (обычно по причине травмы), костных обломков;
- изменение длины, ширины, толщины, объема различных структур – суставной щели, хрящей, жировых скоплений, складок, соединительнотканных элементов;
- нарушение целостности связок – частичный порыв отдельных волокон или даже полный разрыв связки;
- наличие новообразований – кист, костных разрастаний, опухолей.
Ограничения к проведению процедуры
В ряде ситуаций по расшифровке УЗИ коленного сустава невозможно сделать выводы об имеющейся проблеме. В таком случае исследование считается малоинформативным и должно быть заменено на рентгенографию, МРТ или КТ. Обычно рентгенографические методики рекомендуются при патологии костей, поскольку УЗИ намного лучше визуализирует мягкие ткани, а не плотные структуры.

Кроме того, замена процедуры на КТ может потребоваться при:
- сильной обездвиженности коленного сустава;
- повреждении кожных покровов над суставом;
- наличии толстого слоя подкожного жира (например, при тяжелой степени ожирения у пациента);
- присутствии серьезных сочетанных травм и повреждении глубинных структур.
В целом, абсолютных противопоказаний к ультразвуковой диагностике не существует, ее разрешается делать в любом возрасте. При тяжелом состоянии человека обследование коленного сустава может быть выполнено даже на дому.
Подготовка и методика проведения
Никаких подготовительных мероприятий от пациентов не требуется, за исключением тех, кто получает внутрисуставные инъекции. Последний укол должен быть произведен не позднее, чем за 5 дней до обследования коленного сустава. В противном случае визуализация может ухудшиться. С собой следует обязательно взять результаты предыдущих процедур, назначение врача (направление).

УЗИ чаще всего проводится в положении лежа. Человеку предлагают лечь на кушетку, а врач наносит на кожу специальный проводящий гель, после чего водит датчиком по нужной анатомической зоне. Для более детального изучения состояния коленапациента просят несколько раз за одно исследование поменять положение тела и ноги.
Обычно практикуются четыре доступа, которые помогают по-разному изучить строение коленного сустава:
- Передний доступ. Дает информацию о мышцах бедра, надколеннике со связками, надколенных бурсах, жировой клетчатке. Больной в это время лежит на спине, разогнув ногу.
- Задний доступ. Позволяет визуализировать мениски, нервы и сосуды подколенной зоны, сухожилия, мышцы икры и голени, крестообразную связку. Для обследования надо лечь на живот.
- Медиальный доступ. Помогает выявить все проблемы суставной капсулы, боковых связок, внутренней части мениска, суставных поверхностей костей, хряща и синовиальной жидкости. Из положения лежа на спине нужно вытянуть ногу прямо.
- Латеральный доступ. Обнаруживает патологии широкой фасции, крупных сухожилий, наружного мениска, наружной боковой связки, а также суставной капсулы. Ногу для процедуры следует согнуть в колене на 30-40 градусов.
При наличии неприятных симптомов в одной конечности врач в любом случае изучает состояние обоих коленных суставов. Информация выводится на экран, после чего данные заносятся в протокол, распечатываются и вручаются обследуемому. Длительность УЗИ коленного сустава обычно не превышает 15-20 минут.
Расшифровка результатов
Если коленный сустав здоров, в нем ясно визуализируются мышцы, связки, хрящи и иные структуры. Их границы будут ровными, четкими, ведь отек, остеофиты и деформации отсутствуют. Гиалиновый хрящ сохраняет нормальную толщину (примерно 3 мм), однородный, гипоэхогенный. Количество синовиальной жидкости умеренное, выпота нет. Суставные оболочки определяются по заворотам в форме складок.

В расшифровке УЗИ коленного сустава при наличии патологий отражаются специфические сведения. Чаще всего у пациентов встречается артроз – дегенеративное поражение хрящей.
Признаки его по УЗИ таковы:
- неровности контуров суставных поверхностей костей;
- уменьшение толщины хряща;
- на запущенной стадии – появление остеофитов;
- неоднородность структуры менисков;
- гиперэхогенные включения.
Не менее часто у больных диагностируется воспаление сустава – артрит. Его причиной может быть инфекция, псориаз, аутоиммунные проблемы, патологии обмена веществ. Кроме внешних симптомов (покраснение, сильный отек) диагноз поможет подтвердить инструментальное исследование. Отмечаются увеличение внутрисуставных структур в размерах, утолщение синовиальной оболочки, наличие выпота (в том числе гнойного). При бурсите процедура отражает снижение эхогенности тканей, появление выпота и спаек (в хронической форме). Тендинит приводит к утолщению связок колена и присутствию областей кальцификации (обызвествления) и спаек, рубцов.
Преимущества и недостатки метода
Кроме УЗИ, есть иные способы обследования суставов. Ультразвук лидирует в популярности благодаря ряду преимуществ.
Достоинствами данного исследования являются:
- отсутствие потребности в подготовке;
- полное отсутствие боли, дискомфорта, раздражения кожи при проведении;
- гипоаллергенность применяемого геля;
- безопасность метода для детей, беременных, кормящих женщин, а также людей с тяжелыми хроническими болезнями;
- отсутствие инвазивных манипуляций, лучевой нагрузки, быстрота и легкость;
- отсутствие противопоказаний на выполнение;
- высокая скорость получения результатов;
- достаточная информативность при большинстве болезней сустава;
- возможность выявления патологий на самых ранних стадиях;
- низкая стоимость;
- наличие услуги в большинстве поликлиник, больниц, частных клиник;
- обнаружение проблем во всех структурах сустава, нервах и сосудах.
Недостатков у обследования пораженных коленных суставов немного. Точность результатов зависит от компетенции специалиста, и при его низкой квалификации возможно получение неверных результатов. Также ультразвуковой метод не слишком детально отражает состояние костей, поэтому в ряде случаев приходится производить дообследование в виде рентгенографии или КТ.
Источник

Журнал «SonoAce Ultrasound»
Содержит актуальную клиническую информацию по ультрасонографии и ориентирован на врачей ультразвуковой диагностики, выходит с 1996 года.
Введение
В современной лучевой диагностике ультрасонографии отводится ведущая роль, причем сфера ее применения постоянно расширяется. Если 15-20 лет назад ультразвуковая диагностика имела распространение лишь в классическом поясе — акушерство и гинекология, уронефрология, органы брюшной полости, то в последнее десятилетие, благодаря совершенствованию аппаратуры, разработке новых методологических приемов, стало возможным применение эхографии в тех областях, которые ранее считались недоступными для ультразвука.
Одно из таких направлений развития ультрасонографии — применение ее в травматологии и ортопедии [1-5], в частности, для обследования коленных суставов.
Методика исследования
Исследование проводится линейными или конвексными датчиками частотой от 5 до 10 МГц. При этом врач ультразвуковой диагностики должен знать не только нормальную и ультразвуковую анатомию обследуемого сустава, но и строго соблюдать предлагаемый протокол ультразвукового сканирования.
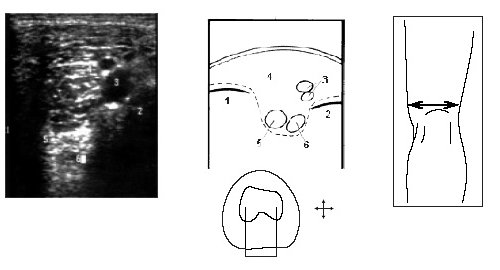
Анатомической особенностью строения коленного сустава является наличие менисков — хрящевых пластинок трехгранной формы, расположенных между суставными поверхностями, проникающих на определенное расстояние в суставную полость (рис. 1, 2). Наружный край мениска срастается с суставной сумкой, внутренний заострен в форме клина и обращен в полость сустава.
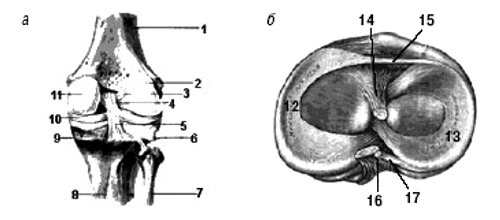
Рис. 1. Коленный сустав: а — вид спереди, б — поперечный срез.
1 — бедро, 2 — латеральный мыщелок бедра, 3 — ant. cruciate lig., 4 — post. meniscofemoral lig., 5 — post. cruciate lig., 6 — capsular lig.; 7 — малоберцовая кость, 8 — большеберцовая кость, 9 — tibial coll. lig., 10 — медиальный мениск, 11 — медиальный мыщелок бедра, 12 — медиальный мениск, 13 — латеральный мениск, 14 — ant. cruciate lig., 15 — trans. lig., 16 — post. meniscofemoral lig., 17 — post. cruciate lig.
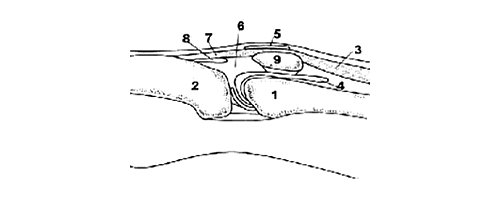
Рис. 2. Коленный сустав: вид сбоку.
1 — бедро, 2 — большеберцовая кость, 3 — сухожилие m.quad riceps, 4 — верхний заворот колена, 5 — бурса передней части надколенника, 6 — жировые тела, 7 — собственная связка надколенника, 8 — глубокая бурса надколенника, 9 — надколенник.
Травматические повреждения и заболевания менисков — одна из наиболее частых причин болей в коленном суставе.
В начале исследования больной находится в положении лежа на животе, ноги слегка согнуты в коленях. Датчик располагается в области подколенной ямки параллельно длинной оси нижней конечности в месте максимальной пульсации артерии, определяемой пальпаторно, и на экране монитора эта позиция служит для определения правильного положения датчика (рис. 3).
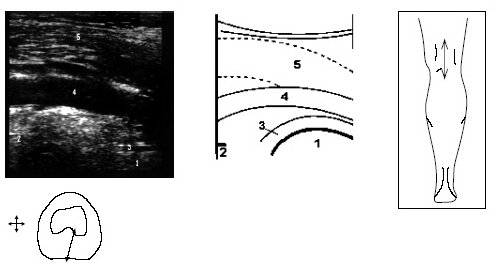
Рис. 3. Ультрасонограмма и схемы заднего отдела коленного сустава.
1 — бедренная кость, 2 — большеберцовая кость, 3 — суставная щель, 4 — подколенная артерия, 5 — медиальная головка m.gastrocnemius.
Под контролем руки исследователя датчик смещается по проекции суставной щели латерально до момента, когда на экране появится клиновидная эхопозитивная структура умеренной интенсивности, соответствующая заднему рогу наружного мениска (рис. 4).
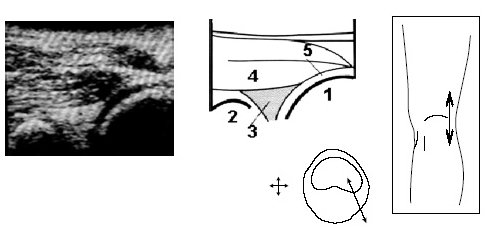
Рис. 4. Ультрасонограмма и схемы проекции заднего рога мениска.
1 — бедренная кость (наружный мыщелок), 2 — большеберцовая кость, 3 — задний рог латерального мениска, 4 — латеральная го ловка m.gastrocnemius, 5 — суставная щель.
При этом до визуализации заднего рога мениска иногда выявляется сeсамоидная косточка (рис. 5).
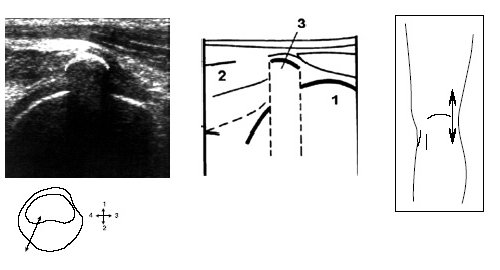
Рис. 5. Ультрасонограмма, схема подколенной области и расположение датчика.
1 — бедренная кость, 2 — латеральная головка m.gastrocnemius, 3 — сесамоидная кость.
Затем больной поворачивается на больную сторону, нога сгибается в колене до 50-60°, датчик располагается в проекции суставной щели над промежуточной частью мениска и постепенно смещается кпереди до момента, когда на экране монитора визуализируется структура переднего рога. Аналогично исследуется медиальный мениск (рис. 6).
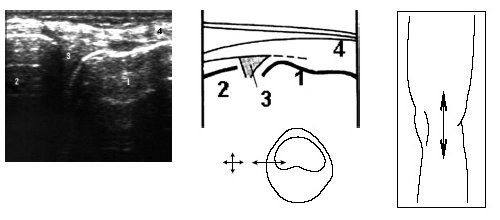
Рис. 6. Ультрасонограмма, схема медиального отдела коленного сустава и расположение датчика.
1 — бедренная кость, 2 — большеберцовая кость, 3 — медиальный мениск (средняя порция), 4 — m.sartorius.
Исследование немного ниже подколенной области коленного сустава под углом в 60° от продольного среза позволяет визуализировать медиальную и латеральную головки m.gastrocnemius (рис. 7).
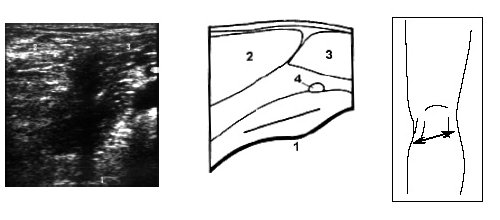
Рис. 7. Ультрасонограмма, схема подколенной области и расположение датчика.
1 — большеберцовая кость, 2 — медиальная головка m.gastrocnemius, 3 — латеральная головка m.gastrocnemius, 4 — подколенная артерия.
Поворот на 90° ультразвукового датчика от продольной оси конечности в проекции бедренной кости дает возможность визуализировать медиальный и латеральный мыщелки бедра, сосуды подколенной области, частично заднюю и переднюю крестообразные связки (рис. 8).

Рис. 8. Ультрасонограмма, схема подколенной области и расположение датчика.
1 — медиальный мыщелок, 2 — латеральный мыщелок, 3 — сосуды подколенной ямки, 4 — жировые тела, 5 — часть задней крестообразной связки, 6 — часть передней крестообразной связки.
Исследование переднего отдела коленного сустава позволяет оценить состояние надколенника, сухожилия m.quadriceps, собственной связки надколенника, жировых тел и верхнего заворота коленного сустава (рис. 9-17).
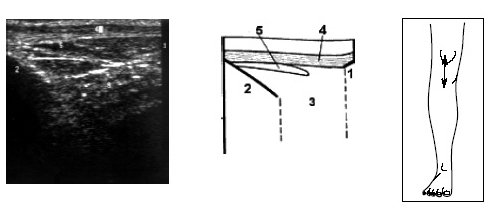
Рис. 9. Ультрасонограмма, схема и расположение датчика при исследовании переднего отдела коленного сустава.
1 — нижний край надколенника, 2 — большеберцовая кость, 3 — жировые тела, 4 — собственная связка надколенника, 5 — глубокая бурса надколенника.
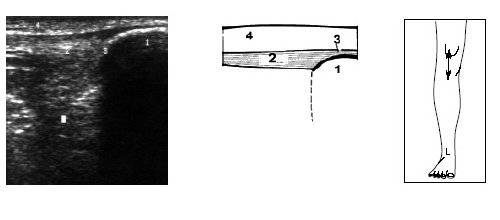
Рис. 10. Ультрасонограмма, схема и расположение датчика при исследовании верхнего отдела коленного сустава.
1 — надколенник, 2 — собственная связка надколенника, 3 — место прикрепления связки, 4 — подкожно-жировая клетчатка.
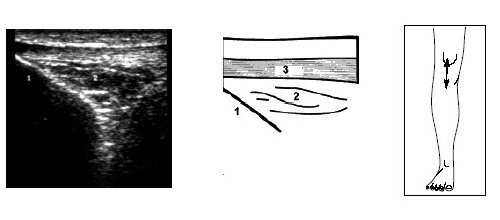
Рис. 11. Ультрасонограмма, схема и расположение датчика при исследовании нижнего отдела коленного сустава.
1 — большеберцовая кость, 2 — жировые тела надколенника, 3 — собственная связка надколенника.
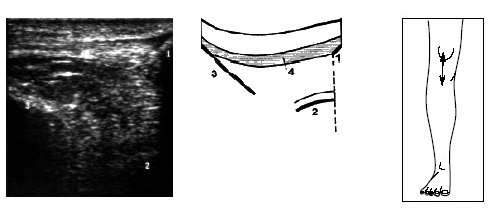
Рис. 12. Ультрасонограмма, схема и расположение датчика при исследовании коленного сустава в покое.
1 — нижний край надколенника, 2 — бедренная кость, 3 — большеберцовая кость, 4 — собственная связка надколенника.
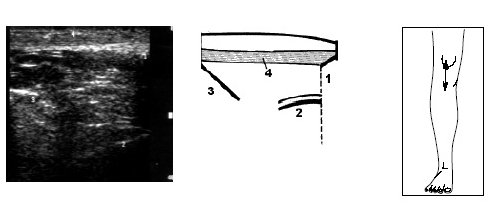
Рис. 13. Ультрасонограмма, схема и расположение датчика при исследовании коленного сустава при напряжении m.quadriceps.
1 — нижний край надколенника, 2 — бедренная кость, 3 — большеберцовая кость, 4 — собственная связка надколенника.
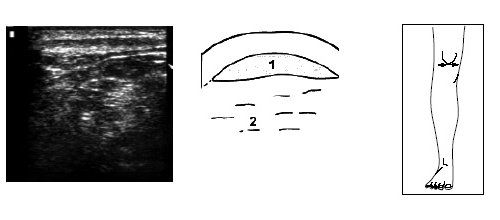
Рис. 14. Ультрасонограмма, схема и расположение датчика при поперечном исследовании верхней части коленного сустава.
1 — собственная связка надколенника, 2 — жировые тела.

Рис. 15. Ультрасонограмма, схема и расположение датчика при исследовании нижнего отдела коленного сустава.
1 — большеберцовая кость, 2 — внутренняя бурса надколенника, 3 — собственная связка надколенника.
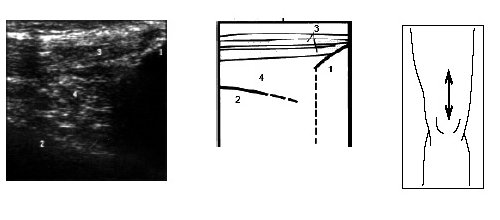
Рис. 16. Ультрасонограмма и схема нижнего отдела бедра и надколенника.
1 — верхний полюс надколенника, 2 — бедренная кость, 3 — сухожилие m.quadriceps, 4 — жировая ткань.
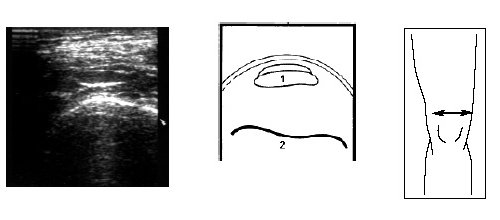
Рис. 17. Ультрасонограмма и схема места прикрепления сухожилия m.quadriceps в поперечном срезе.
1 — m.quadriceps, 2 — бедренная кость.
Протокол УЗИ коленного сустава
В протоколе УЗИ коленного сустава должны быть отражены следующие позиции:
- Наличие выпота в верхнем завороте (есть, нет).
- Эхоструктура жидкости (однородная, неоднородная).
- Наличие инородных тел (есть, нет).
- Сухожилие прямой мышцы бедра (целостность нарушена, не нарушена).
- Надколенник — контуры (ровные, неровные), наличие бурсита (есть, нет).
- Собственная связка — целостность (нарушена, не нарушена), структура (одно родная, неоднородная, пониженной эхогенности), толщина, наличие бурсита (есть, нет).
- Состояние жировых тел (структура изменена, не изменена), гипертрофия (есть, нет).
- Состояние медиопателлярной складки — структура (изменена, не изменена), повреждение (есть, нет).
- Боковые связки — структура (изменена, не изменена), наличие/отсутствие диастаза сухожилий при проведении функционального теста.
- Суставные поверхности бедеренной и большеберцовой костей (ровные, неровные), костные разрастания (есть, нет), наличие дополнительных включений (есть, нет).
- Гиалиновый хрящ — контуры (ровные, неровные), толщина (истончен, в пределах нормы — до 3 мм).
- Мениски: наружный — форма (правильная, неправильная), структура (однородная, неоднородная), контуры (четкие, нечеткие; ровные, неровные), фрагментация (есть, нет), кальцинация (есть, нет), наличие жид костного образования в паракапсулярной зоне (есть, нет); внутренний — аналогичным образом описываются форма, структура, контуры, наличие фрагментации, кальцинации, паракапсулярная зона.
- Наличие кисты Беккера в подколенной области (есть, нет).
Литература
- Миронов С.П., Еськин Н.А., Орлецкий А.К., Цыкунов М.Б. Новый метод тестирования с помощью сонографии при повреждении связок коленного сустава // Тез. докл. VI конгресса Европейского общества спортивной травматологии и артроскопии коленного сустава. — Берлин, 1994. — С.43.
- Еськин Н.А. Комплексная оценка повреждений и заболеваний мягких тканей и суставов /Дисс. …д-ра мед. наук. — М., 2000.
- Fornage B.D. Ultrasonography of Musculs and Tendons // Springer — Verlag. NewYork, 1988. 227 p.
- Petersen L.J.,Rasmunssen O.S. ULscanning som diagnostik metode ved mistanke om menisklaesion i knaeet. Prospektiv blindet undersogelse af 52 patienter // Ugersk Laeger, 1999, 161 (41): 5679 — 5682.
- Yabe M., Suzuki M., Hiraoka N., Nakada K., Tsuda T. A case of intraarticular fracture of the knee joint with three layers within lipohemarthrosis by ultrasonography and computed tomography // Radiat Med., 2000, 18 (5): 319 — 321.

Журнал «SonoAce Ultrasound»
Содержит актуальную клиническую информацию по ультрасонографии и ориентирован на врачей ультразвуковой диагностики, выходит с 1996 года.
Источник
