Узи коленного сустава жидкость в верхнем завороте

Завороты коленного сустава – это анатомические структуры, которые позволяют стабилизировать движение синовиальной жидкости внутри сложного по своей структуре сочленения костей. Жидкость в заворотах коленного сустава в нормальном состоянии постоянно циркулирует и не застаивается. Однако при патологиях может происходит её накопление. В результате этого внутри сустава создается избыточное полостное давление. Может появляться боль, скованность движении, нарушение положения надколенника и мыщелков большеберцовой и бедренной костей.
Коленный сустав сформирован тремя костями: большеберцовая, бедренная и надколенник. Две из них входят в капсулу сустава, надколенник за счет собственных связок остается снаружи. Основная его функция – ограничивать подвижность сустав в передней плоскости. Большеберцовая и бедренная кости в пости сустава связаны между собой передней и задней крестообразными и двумя боковыми (латеральная и медиальная) связками. Этот аппарат стабилизирует положение головок костей и не дает им смещаться относительно друг друга.
Внутри суставной полости располагается синовиальная оболочка. Она покрывает мыщелки бедренной и большеберцовой костей и создает несколько заворотов коленного сустава. Эти выпячивания сообщаются с полостями суставных сумок (бурс), за счет чего происходит равномерное распределение синовиальной жидкости и выравнивание уровня полостного давления во всем суставе.
Recessus superior является наиболее внушительным по своим размерам верхним заворотом. Он соединяется с бурсой, расположенной в основании четырехглавой мышцы (bursa synovialis suprapatellaris). Поэтому гнойное воспаление данного заворота всегда сопровождается супрапателярным бурситом коленного сустава. Пункция данного выпячивания проводится с диагностической целью. При обнаружении в извлеченной синовиальной жидкости гноя или скопления лейкоцитарной массы говорит о развитии бурсита.
Другие завороты являются менее значительными, однако и в них может скапливаться жидкость. Более детально их анатомию будем рассматривать далее в статье. Пока же остановимся на возможных причинах патологических изменений. К ним относится травмирование суставных сумок. Воспалительные процессы в них могут носить гнойный, дегенеративный и ишемический характер.
Основная масса клинических случаев нагноения приходится на задние завороты. Они не имеют сообщения с передними. В них может происходить накопление синовиальной жидкости и при проникновении патогенной микрофлоры начинается процесс воспаления. Это могут вызывать такие факторы как снижение иммунитета, присутствие в организме очагов хронической инфекции (кариес, пиелонефрит, гломерулонефрит, аденоидит, тонзиллит, гайморит и т.д.). Задние завороты имеют сообщение с синовиальными суставными сумками. Поэтому любое скопление жидкости компенсируется её оттоком в бурсу. Развивается острый бурсит, сопровождающийся сильной болью, нарушением подвижности колена и т.д.
Если у вас присутствует боль в коленном суставе и ощущение его скованности, то возможно развитие множества патологий. Вам необходимо как можно быстрее обратиться к врачу. В Москве можно записаться на бесплатный прием к ортопеду в нашей клинике мануальной терапии. Здесь врач проведет первичный осмотр и поставит предварительный диагноз. Будут даны индивидуальные рекомендации по проведению лечения.
Анатомия заворотов коленного сустава
Анатомия заворотов коленного сустава обусловлена тем, что синовиальная оболочка при покрытии поверхности мыщелков бедренной и большеберцовой костей формирует внутренние пазухи. В них находится небольшое количество синовиальной жидкости, которая при отсутствии патологических деформаций оболочки свободно циркулирует.
Синовиальные завороты коленного сустава увеличивают внутреннюю суставную полость, обеспечивают равномерное распределение амортизационной нагрузки и не дают костной ткани подвергаться травматическим воздействиям придвижении. При развитии заболеваний (артрит, артроз, бурсит, тендинит, разрывы связок и сухожилий происходит скопление крови, серозного выпота, фиброзного экссудата именно в полостях этих заворотов. Они воспаляются и стимулируют длительную циркуляцию инфекционного агента.
Основные завороты синовиальной оболочки коленного сустава:
- recessus genus superior располагается в проекции между надколенником и мыщелком бедренной кости сверху;
- medialis recessus genus и lateralis recessus genus – медиальный и латеральный карманы, располагающиеся сверху по бокам коленного сустава;
- снизу между мыщелками костей располагаются нижние медиальный и латеральный завороты;
- два задних нижних кармана;
- два задних верхних заворота.
Анатомически задние образования не имеют соединения с передними. Поэтому часто при проведении диагностической пункции врач старается сначала проверить содержимое передних полостей, а затем перейди по каналам на задний. Таким образом можно с высокой точностью установить предполагаемое место разрыва связок, воспаления суставных синовиальных сумок и т.д.
Верхние завороты коленного сустава
При проведении УЗИ или МРТ часто можно в заключении увидеть, что верхний заворот коленного сустава расширен или что в нем присутствует жидкость. Что это означает и как правильно проводить лечение?
В норме жидкость в верхнем завороте коленного сустава присутствует в ограниченном количестве. Это связано с особым расположением синовиального канала. При развитии деформирующего остеоартроза страдает в первую очередь задний карман, поэтому амортизационная нагрузка смещается на верхний заворот коленного сустава, что провоцирует чрезмерное растяжение полости и скопление внутри большого количества жидкости. Это может приводить к компрессии окружающих мягких тканей, что вызывает боль, припухлость сустав аи ограничение подвижности.
Верхний передний заворот коленного сустава, расположенный над коленом, имеет соединение с супрапателлярной суставной сумкой. Это позволяет ему выравнивать полостное давление за счет оттока жидкости. Однако при чрезмерном её накоплении может происходит развитие вторичной форму супрапателлярного бурсита.
Сухожилие четырехглавой мышцы бедра располагается над этим синовиальным карманом. При его травмировании, с последующим рубцеванием может происходить частичное смещение заворота со сдавлением других карманов синовиальной оболочки.
Латеральный и медиальный передние завороты коленного сустава располагаются сверху по боковым проекциям выступающих частей мыщелков большеберцовой и бёдерной костей. Они между собой соединены – возможен проток жидкости. Данные образования относят к внесуставным, они соприкасаются с менисками и частично обеспечивают снабжение их жидкостью. Соединены с верхним надколенным заворотом.
Нижние передние также подразделяются на внутренний и наружный. Они обеспечивают питание менисков с нижней поверхности. Закрыты инфрапателлярным телом. Соединены с одноименной суставной сумкой.
Задние завороты коленного сустава
Медиальный задний заворот коленного сустава разделяет мениск и мыщелок бедренной кости. Прикрепляется к икроножной мышце в месте перехода сухожилия в фасциальную оболочку. Внутри прикрыт полуперепончатой мышцей и частично обеспечивает её стабилизацию при движении.
Задний латеральный карман фиксирует супрапателлярный заворот коленного сустава, стабилизирует подошвенную мышцу и соединяется с наружной головкой икроножной. Сообщается с суставной сумкой, фиксирующей подколенную мышцу. При воспалении этого заворота часто возникает компрессия седалищного нерва в месте его бифуркации на большеберцовую и малоберцовую ветви. При появлении характерных болей и чувства онемения в голени и ступне необходимо исключать поражение данного синовиального кармана.
Выпот в верхнем завороте коленного сустава на задней поверхности ноги может возникать при:
- растяжении и разрыве задней крестообразной связки;
- проникновении в полость сустава инфекции;
- нарушении микроциркуляции крови и лимфатической жидкости;
- длительном сдавливании области колена с задней стороны (часто возникает у людей, имеющих привычку сидеть, закинув ногу на ногу);
- артрите и обострении деформирующего остеоартроза;
- после значительных физических нагрузок.
При проведении диагностики делается прокол. При затруднении в постановке правильного диагноза рекомендуется проведение диагностической артроскопии. В ходе процедуры возможно малоинвазивное хирургическое вмешательство, напрмиер, с целью восстановления целостности крестообразных и боковых связок.
Латеральный и медиальный боковые завороты
Боковые завороты коленного сустава – это карманы, обеспечивающие стабильность положения мыщелков большеберцовой и бедренной костей. Они доходят до верхней или нижней поверхности менисков.
Медиальный заворот коленного сустава, расположенный вверху, прикрыт боковыми связками и сухожилиями мышц. Латеральный заворот коленного сустава располагается симметрично с другой стороны. Нижние дублируют верхние. Латеральный прикрывает головку малоберцовой кости. Медиальный соединяется с мыщелком большеберцовой кости.
Мануальная терапия в лечении заворотов
С помощью методов мануальной терапии можно устранить застой лимфатической жидкости в заворотах коленных суставов. Массаж позволяет добиться своевременного оттока и внутрисуставной циркуляции. Это исключает риск развития воспалительного процесса.
Остеопатия активирует микроциркуляцию лимфатической жидкости, что запускает процесс отвода избыточной синовиальной жидкости. Лечебная гимнастика и кинезиотерапия нормализуют внутрисуставной баланс полостного давления и симулируют сообщение между сопряженными заворотами. Циркуляция синовиальной жидкости стимулирует репаративные процессы и исключает распад тканей под влиянием токсинов и накопившееся продуктов обмена веществ.
Применяется иглоукалывание, лазерное воздействие, физиотерапия. Курс лечения разрабатывается индивидуально для каждого пациента. Если у вас в ходе проведения обследования выявили патологию заворотов синовиальной оболочки коленного сустава, то рекомендуем как можно быстрее обратиться на прием к ортопеду. Своевременное лечение этого состояние позволяет исключить риск развития деформирующего остеоартроза, в результате которого полностью утрачивается подвижность коленного сустава.
Консультация врача бесплатно. Не занимайтесь самолечением, позвоните и мы поможем +7 (495) 505-30-40
Источник

УЗИ сканер RS80
Эталон новых стандартов! Беспрецедентная четкость, разрешение, сверхбыстрая обработка данных, а также исчерпывающий набор современных ультразвуковых технологий для решения самых сложных задач диагностики.
Реферат
Коленный сустав — является вторым по величине крупным суставом организма, в функциональном отношение играющим для человека исключительно важную роль, являясь залогом его физической активности. По частоте поражения коленный сустав также занимает второе место [3]. В общей структуре воспалительных и дегенеративно-дистрофических заболеваний коленного сустава ведущее место принадлежит деформирующему остеоартрозу и ревматоидному артриту [4, 7, 8]. Поражение коленного сустава при данной патологии, даже при незначительных нарушениях функций, приводит к значительному дискомфорту для человека, к стойкому снижению трудоспособности, а при длительном течении процесса — к инвалидизации [5]. В связи с тем, что основной контингент больных приходится на работоспособный возраст, то выявление и раннее установление правильного диагноза являются актуальными.
Для диагностики заболеваний коленного сустава в настоящее время применяются различные методы исследования: рентгенография, артроскопия, компьютерная томография (КТ), магнитно-резонансная томография (МРТ), сцинтиграфия. Несмотря на большое количество диагностических методов основная роль в диагностике заболеваний коленного сустава принадлежит традиционной рентгенографии [6]. Однако традиционная рентгенография не может удовлетворять потребностям ранней диагностики, так как в большинстве случаев изменения, определяемые на рентгенограмме, позволяют определить поражение коленного сустава при вовлечении в патологический процесс костных элементов, и зачастую эти изменения уже необратимы и трудны для лечения.
В последнее время интенсивно развивается методика ультразвукового исследования (УЗИ) костно-суставной системы [1, 2]. Применение УЗИ в артрологии относительно новое направление и довольно перспективное.
Цель нашего исследования — оценить значимость и возможности УЗИ в диагностике и дифференциальной диагностике деформирующего остеоартроза и ревматоидного артрита при поражении коленного сустава. Проведение УЗИ у 159 пациентов позволило определить критерии, необходимые для дифференциального диагноза между этими двумя заболеваниями в зависимости от стадии процесса. Авторы показывают, что УЗИ является высокоинформативным методом диагностики, не уступает рентгенологическому методу исследования, и рекомендуют его применение в широкой клинической практике.
Введение
Диагностика и дифференциальная диагностика деформирующего остеоартроза и ревматоидного артрита коленного сустава осуществляется с учетом жалоб больного, анамнеза, клинических проявлений, данных лабораторного исследования и диагностических (инструментальных методов), одним из которых является УЗИ. Так как патогенез деформирующего остеоартроза и ревматоидного артрита различен, то и выявляемые при выполнении УЗИ признаки, позволяют провести дифференциальный диагноз.
Деформирущий остеоартроз — дегенеративно-дистрофическое заболевание суставов, характеризующееся первичной дегенерацией суставного хряща, с последующим изменением суставных поверхностей и развитием краевых остеофитов, что приводит к деформации сустава.
Ревматоидный артрит — хроническое системное соединительно-тканное заболевание с прогрессирующим поражением (синовиальных) суставов по типу эрозивно-деструктивного полиартрита.
Для проведения дифференциального диагноза оценивались следующие структуры коленного сустава: мягкие ткани (наличие или отсутствие отека), гиалиновый хрящ (толщина, равномерность толщины, структура, поверхность), изменения синовиальной оболочки (утолщение, наличие разрастаний), состояние суставных сумок, заворотов и суставной полости (наличие выпота), суставные поверхности (появление краевых костных остеофитов).
Материал и методы
Проанализированы результаты обследования 159 пациентов с патологией коленного сустава в возрастном диапазоне 18-85 лет, из них 127 (79,9%) женщин и 32 (20,1%) — мужчин. Длительность анамнеза составляла от 3 месяцев до 30 лет. 146 (91,8%) пациентов с диагнозом деформирующий остеоартроз, 13 (8,2%) — с ревматоидным артритом. УЗИ проводились на ультразвуковом аппарате Hawk 2102 XL с использованием линейного датчика с диапазоном частот 6-12 МГц.
Результаты и обсуждение
Проведено УЗИ у 146 (91,8%) пациентов с диагнозом деформирующий остеоартроз. У 72 (49,3%) пациентов установлена I стадии деформирующего остеоартроза, у 69 (47,3%) — II стадия, у 5 (3,4%) пациентов — III стадия. У 13 (5%) пациентов с поражением коленного сустава диагностирован ревматоидный артрит, из них у 7 (53,8%) пациентов — I стадии заболевания, у 5 (38,5%) — II стадии, у 1 (7,7%) — III стадии (табл. 2-4, рис. 1-3).
Таблица 1. Показания нормального состояния структур коленного сустава при УЗИ.
| Структура сустава | Норма при УЗИ |
|---|---|
| Мягкие ткани сустава | Отсутствие отека |
| Гиалиновый хрящ | Толщина 3-4 мм, равномерен по толщине, однородный по эхоструктуре, с ровной, четкой поверхностью |
| Синовиальная оболочка | Не визуализируется |
| Суставные сумки и завороты | Гипоэхогенное образование с наличием складок и разветвлений, без выпота |
| Суставная полость | Выпот не определяется |
| Суставные поверхности | Контуры четкие, ровные. Деформации нет |
| Краевые костные остеофиты | Отсутствуют |
Таблица 2. Сравнительная характеристика деформирующего остеоартроза и ревматоидного артрита при I стадии заболевания.
| Признаки | Ревматоидный артрит | Деформирующий остеоартроз |
|---|---|---|
| Мягкие ткани сустава | Незначительный отек | Чаще отсутствие отека, реже незначительный отек |
| Гиалиновый хрящ | Толщина 3-5 мм (норма или утолщен, вследствие его набухания) | Неравномерное уменьшение толщины до 1,5-2 мм |
| Синовиальная оболочка | Локальное утолщение до 5 мм с единичными мелкими узелковыми разрастаниями | Очаговое утолщение до 1 мм |
| Суставные сумки и завороты | Однородный выпот в 1-2 синовиальных сумках, объемом до 6-9 мл | — |
| Суставная полость | Выпот в незначительном количестве | — |
| Суставные поверхности | — | Незначительная деформация |
| Краевые костные остеофиты | — | Единичные остеофиты |
Таблица 3. Сравнительная характеристика деформирующего остеоартроза и ревматоидного артрита при II стадии заболевания.
| Признаки | Ревматоидный артрит | Деформирующий остеоартроз |
|---|---|---|
| Мягкие ткани сустава | Отек выражен | Отек умеренный |
| Гиалиновый хрящ | Равномерное истончение до 2 мм, появление на поверхности единичных кист и эрозий | Неравномерное истончение до 1,0-1,4 мм, повышение его эхогенности |
| Синовиальная оболочка | Локальное утолщение до 8 мм, или диффузное до 5 мм, появление множественных бахромчатых разрастаний | Очаговое утолщение до 2 мм |
| Суставные сумки и завороты | Мелкодисперсный, плохо перемещающийся выпот в 3 и более сумках, объемом до 15 мл | Однородный выпот в 1-2 синовиальных сумках, объемом до 6-8 мл |
| Суставная полость | Наличие выпота в умеренном количестве | Выпот в незначительном количестве |
| Суставные поверхности | Уплощение суставных поверхностей | Значительная деформация |
| Краевые костные остеофиты | — | Множественные остеофиты |
Таблица 4. Сравнительная характеристика деформирующего остеоартроза и ревматоидного артрита при III стадии заболевания.
| Признаки | Ревматоидный артрит | Деформирующий остеоартроз |
|---|---|---|
| Мягкие ткани сустава | Отек значительно выражен | Отек значительно выражен |
| Гиалиновый хрящ | Равномерное истончение до 1 мм и менее, появление на поверхности множественных кист и эрозий | Неравномерное истончение до 1 мм и менее, с гиперэхогенными включениями в структуре |
| Синовиальная оболочка | Диффузная пролиферация до 5 мм, с выраженными бахромчатыми разрастаниями | Очаговое утолщение до 3 мм |
| Суставные сумки и завороты | Значительное количество крупнодисперсного, с хлопьями, легко перемещающегося между сумками выпота | Умеренное количество однородной жидкости в 2 -х и более сумках |
| Суставная полость | Выпот в значительном количестве, неоднородного характера, с появлением гиперэхогенных образований неправильной формы в диаметре 5-10 мм (фибриновые сгустки) | Выпот в умеренном количестве, однородного характера |
| Суставные поверхности | Уплощение и значительная деформация | Выраженная деформация |
| Краевые костные остеофиты | — | Грубые, массивные краевые костные остеофиты |
Рис. 1. УЗИ коленного сустава. Деформирующий остеоартроз, II стадия (стрелки — выпот).
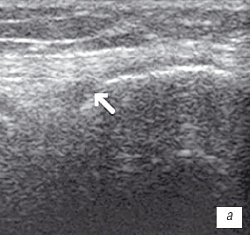
а) Гиалиновый хрящ неравномерно истончен до 1,2 мм.
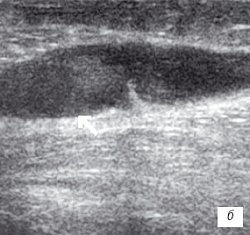
б) Однородный выпот в икроножной сумке.
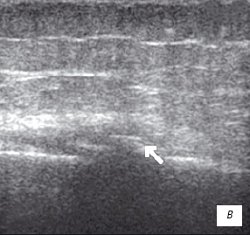
в) Множественные краевые костные остеофиты.
Рис. 2. УЗИ коленного сустава. Деформирующий остеоартроз и ревматоидный артрит (II стадия).
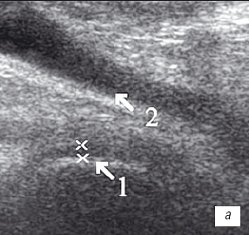
а) Деформирующий остеоартроз. Гиалиновый хрящ неравномерно истончен до 1 мм (1), однородный выпот в верхнем завороте (2).
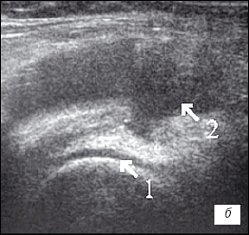
б) Ревматоидный артрит. Гиалиновый хрящ равномерно истончен до 2 мм (1), неоднородный выпот с гиперэхогенными включениями в верхнем завороте (2).
Рис. 3. УЗИ коленного сустава. Ревматоидный артрит (III стадия).
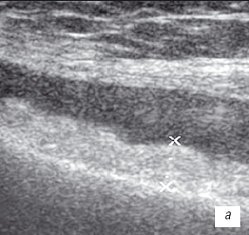
а) Диффузная пролиферация синовиальной оболочки до 5 мм, с бахромчатыми разрастаниями.
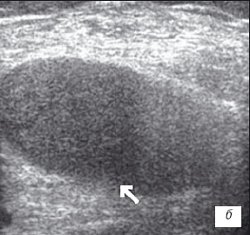
б) Крупнодисперсный с хлопьями выпот в икроножной и полуперепончатой сумках.
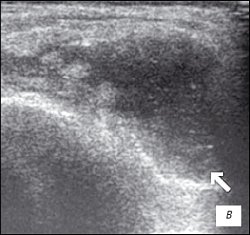
в) Значительное количество неоднородного выпота в полости сустава с фибриновыми сгустками.
Выводы
Таким образом, мы считаем, что УЗИ коленного сустава при деформирующем остеоартрозе и ревматоидном артрите обладает рядом несомненных достоинств. Метод высокой достоверности, информативности, неинвазивности (в отличие от артроскопии), доступен и экономичен (в сравнении с КТ и МТР). УЗИ не имеет противопоказаний, дает возможность визуализировать мягкотканые компоненты сустава, проводить многократные повторные исследования. Одним из достоинств УЗИ является возможность определения ранних патологических изменений при данных заболеваниях, что позволяет проводить диагностику в начале патологического процесса, определять стадию заболевания, и самое главное — осуществлять дифференциальную диагностику этих двух заболеваний.
Литература
- Еськин Н.А., Атабекова Л.А., Бурков С.Г. Ультрасонография коленных суставов. // SonoAce International — №10, 2002 г, стр. 85-92.
- Ермак Е.М. Возможности ультрасонографии в прогнозировании развития деформирующего гонартроза. // SonoAce International — №11, 2003 г, стр. 87-91.
- Зубарев А.В. Диагностический ультразвук. Костно-мышечная система. М., СТРОМ, 2002 г., 136 с.
- Лагунова И.Г. Рентгеновская cемиотика заболеваний скелета.- М, 1966.-156с.
- Максимович М.М. Структура инвалидности при артрозах крупных суставов.// Повреждения и заболевания позвоночника и суставов: Материалы научно-практической конференции травматологов — ортопедов. — Минск, 1998.С. 34-35.
- Михайлов А.Н., Алешкевич А.И. Рентгенологическая визуализация коленного сустава в оценке его биотрибологии // Теория и практика медицины: Сб. науч. Тр. Вып. 1// Под редакцией И.Б. Зеленкевича и Г.Г.Иванько.-Минск.-1999.- С.116-118.
- Radin E.L. Osteoarthrosis. What is known about prevention. Clin.Orthopaed., 1987, Vol. 222, Sept, p. 60-65.
- Yunus M.B. Investigational therapy in rheumatoid arthritis: A critical review. Sem. Arthr. Rheum., 1988, Vol. 176, No.3, p. 163-184.

УЗИ сканер RS80
Эталон новых стандартов! Беспрецедентная четкость, разрешение, сверхбыстрая обработка данных, а также исчерпывающий набор современных ультразвуковых технологий для решения самых сложных задач диагностики.
Источник
