Ультразвуковая сонография коленного сустава

УЗИ аппарат HS40
Лидер продаж в высоком классе. Монитор 21,5″ высокой четкости, расширенный кардио пакет (Strain+, Stress Echo), экспертные возможности для 3D УЗИ в акушерско-гинекологической практике (STIC, Crystal Vue, 5D Follicle), датчики высокой плотности.
Введение
В современной лучевой диагностике ультрасонографии отводится ведущая роль, причем сфера ее применения постоянно расширяется. Если 15-20 лет назад ультразвуковая диагностика имела распространение лишь в классическом поясе — акушерство и гинекология, уронефрология, органы брюшной полости, то в последнее десятилетие, благодаря совершенствованию аппаратуры, разработке новых методологических приемов, стало возможным применение эхографии в тех областях, которые ранее считались недоступными для ультразвука.
Одно из таких направлений развития ультрасонографии — применение ее в травматологии и ортопедии [1-5], в частности, для обследования коленных суставов.
Методика исследования
Исследование проводится линейными или конвексными датчиками частотой от 5 до 10 МГц. При этом врач ультразвуковой диагностики должен знать не только нормальную и ультразвуковую анатомию обследуемого сустава, но и строго соблюдать предлагаемый протокол ультразвукового сканирования.
Анатомической особенностью строения коленного сустава является наличие менисков — хрящевых пластинок трехгранной формы, расположенных между суставными поверхностями, проникающих на определенное расстояние в суставную полость (рис. 1, 2). Наружный край мениска срастается с суставной сумкой, внутренний заострен в форме клина и обращен в полость сустава.
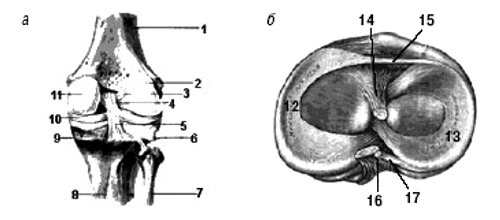
Рис. 1. Коленный сустав: а — вид спереди, б — поперечный срез.
1 — бедро, 2 — латеральный мыщелок бедра, 3 — ant. cruciate lig., 4 — post. meniscofemoral lig., 5 — post. cruciate lig., 6 — capsular lig.; 7 — малоберцовая кость, 8 — большеберцовая кость, 9 — tibial coll. lig., 10 — медиальный мениск, 11 — медиальный мыщелок бедра, 12 — медиальный мениск, 13 — латеральный мениск, 14 — ant. cruciate lig., 15 — trans. lig., 16 — post. meniscofemoral lig., 17 — post. cruciate lig.
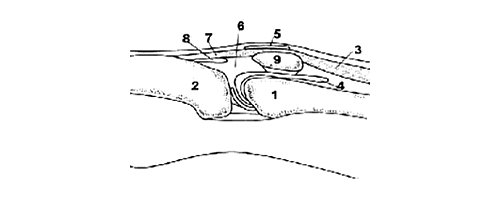
Рис. 2. Коленный сустав: вид сбоку.
1 — бедро, 2 — большеберцовая кость, 3 — сухожилие m.quad riceps, 4 — верхний заворот колена, 5 — бурса передней части надколенника, 6 — жировые тела, 7 — собственная связка надколенника, 8 — глубокая бурса надколенника, 9 — надколенник.
Травматические повреждения и заболевания менисков — одна из наиболее частых причин болей в коленном суставе.
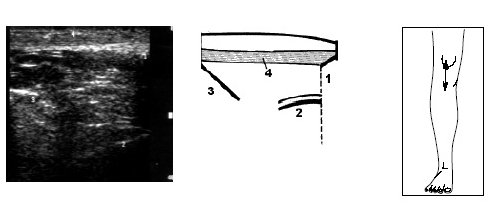
В начале исследования больной находится в положении лежа на животе, ноги слегка согнуты в коленях. Датчик располагается в области подколенной ямки параллельно длинной оси нижней конечности в месте максимальной пульсации артерии, определяемой пальпаторно, и на экране монитора эта позиция служит для определения правильного положения датчика (рис. 3).
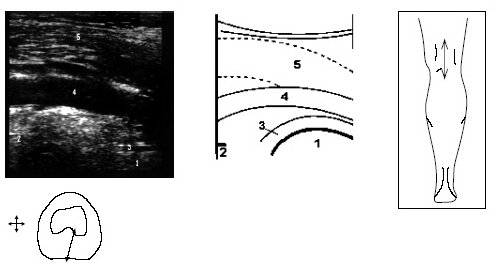
Рис. 3. Ультрасонограмма и схемы заднего отдела коленного сустава.
1 — бедренная кость, 2 — большеберцовая кость, 3 — суставная щель, 4 — подколенная артерия, 5 — медиальная головка m.gastrocnemius.
Под контролем руки исследователя датчик смещается по проекции суставной щели латерально до момента, когда на экране появится клиновидная эхопозитивная структура умеренной интенсивности, соответствующая заднему рогу наружного мениска (рис. 4).
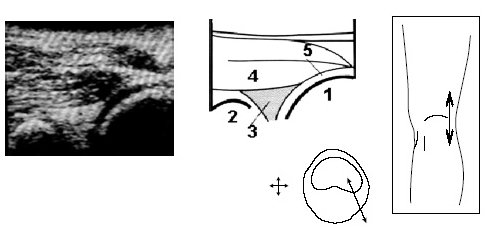
Рис. 4. Ультрасонограмма и схемы проекции заднего рога мениска.
1 — бедренная кость (наружный мыщелок), 2 — большеберцовая кость, 3 — задний рог латерального мениска, 4 — латеральная го ловка m.gastrocnemius, 5 — суставная щель.
При этом до визуализации заднего рога мениска иногда выявляется сeсамоидная косточка (рис. 5).
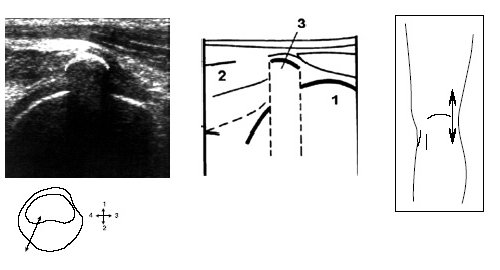
Рис. 5. Ультрасонограмма, схема подколенной области и расположение датчика.
1 — бедренная кость, 2 — латеральная головка m.gastrocnemius, 3 — сесамоидная кость.
Затем больной поворачивается на больную сторону, нога сгибается в колене до 50-60°, датчик располагается в проекции суставной щели над промежуточной частью мениска и постепенно смещается кпереди до момента, когда на экране монитора визуализируется структура переднего рога. Аналогично исследуется медиальный мениск (рис. 6).
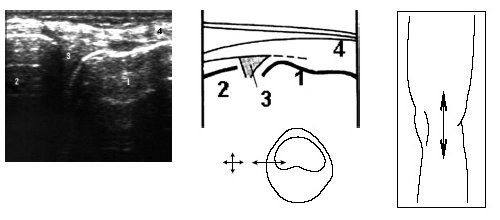
Рис. 6. Ультрасонограмма, схема медиального отдела коленного сустава и расположение датчика.
1 — бедренная кость, 2 — большеберцовая кость, 3 — медиальный мениск (средняя порция), 4 — m.sartorius.
Исследование немного ниже подколенной области коленного сустава под углом в 60° от продольного среза позволяет визуализировать медиальную и латеральную головки m.gastrocnemius (рис. 7).
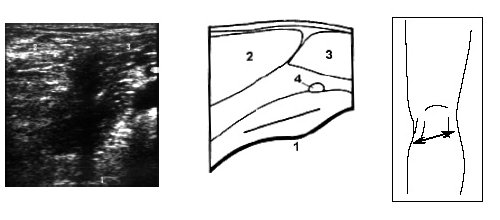
Рис. 7. Ультрасонограмма, схема подколенной области и расположение датчика.
1 — большеберцовая кость, 2 — медиальная головка m.gastrocnemius, 3 — латеральная головка m.gastrocnemius, 4 — подколенная артерия.
Поворот на 90° ультразвукового датчика от продольной оси конечности в проекции бедренной кости дает возможность визуализировать медиальный и латеральный мыщелки бедра, сосуды подколенной области, частично заднюю и переднюю крестообразные связки (рис. 8).
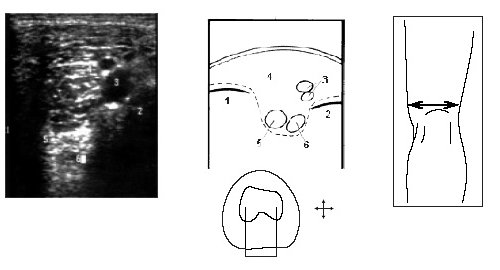
Рис. 8. Ультрасонограмма, схема подколенной области и расположение датчика.
1 — медиальный мыщелок, 2 — латеральный мыщелок, 3 — сосуды подколенной ямки, 4 — жировые тела, 5 — часть задней крестообразной связки, 6 — часть передней крестообразной связки.
Исследование переднего отдела коленного сустава позволяет оценить состояние надколенника, сухожилия m.quadriceps, собственной связки надколенника, жировых тел и верхнего заворота коленного сустава (рис. 9-17).
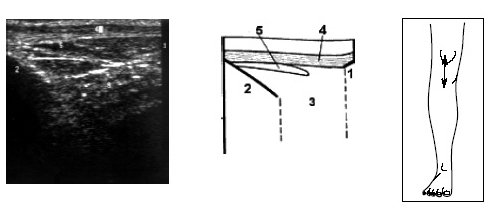
Рис. 9. Ультрасонограмма, схема и расположение датчика при исследовании переднего отдела коленного сустава.
1 — нижний край надколенника, 2 — большеберцовая кость, 3 — жировые тела, 4 — собственная связка надколенника, 5 — глубокая бурса надколенника.
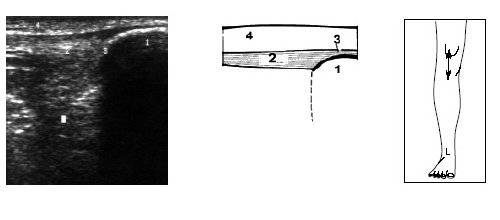
Рис. 10. Ультрасонограмма, схема и расположение датчика при исследовании верхнего отдела коленного сустава.
1 — надколенник, 2 — собственная связка надколенника, 3 — место прикрепления связки, 4 — подкожно-жировая клетчатка.
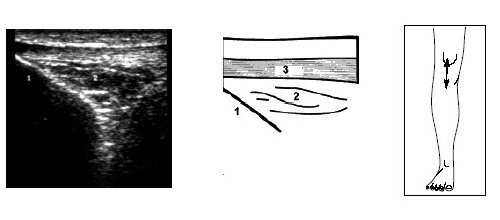
Рис. 11. Ультрасонограмма, схема и расположение датчика при исследовании нижнего отдела коленного сустава.
1 — большеберцовая кость, 2 — жировые тела надколенника, 3 — собственная связка надколенника.
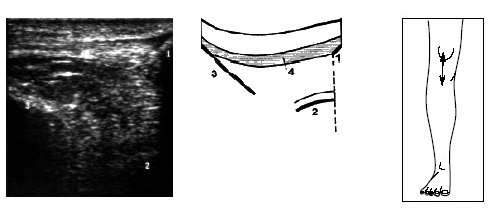
Рис. 12. Ультрасонограмма, схема и расположение датчика при исследовании коленного сустава в покое.
1 — нижний край надколенника, 2 — бедренная кость, 3 — большеберцовая кость, 4 — собственная связка надколенника.

Рис. 13. Ультрасонограмма, схема и расположение датчика при исследовании коленного сустава при напряжении m.quadriceps.
1 — нижний край надколенника, 2 — бедренная кость, 3 — большеберцовая кость, 4 — собственная связка надколенника.
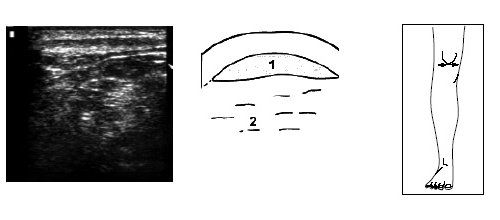
Рис. 14. Ультрасонограмма, схема и расположение датчика при поперечном исследовании верхней части коленного сустава.
1 — собственная связка надколенника, 2 — жировые тела.

Рис. 15. Ультрасонограмма, схема и расположение датчика при исследовании нижнего отдела коленного сустава.
1 — большеберцовая кость, 2 — внутренняя бурса надколенника, 3 — собственная связка надколенника.
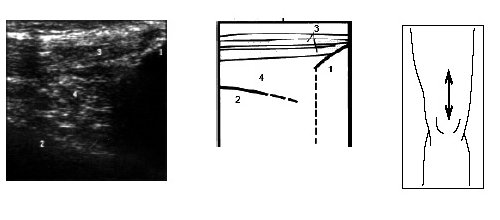
Рис. 16. Ультрасонограмма и схема нижнего отдела бедра и надколенника.
1 — верхний полюс надколенника, 2 — бедренная кость, 3 — сухожилие m.quadriceps, 4 — жировая ткань.
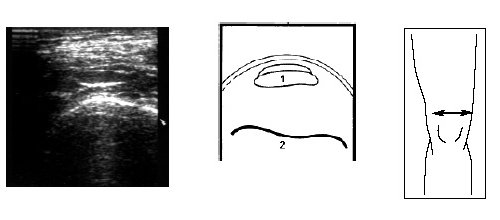
Рис. 17. Ультрасонограмма и схема места прикрепления сухожилия m.quadriceps в поперечном срезе.
1 — m.quadriceps, 2 — бедренная кость.
Протокол УЗИ коленного сустава
В протоколе УЗИ коленного сустава должны быть отражены следующие позиции:
- Наличие выпота в верхнем завороте (есть, нет).
- Эхоструктура жидкости (однородная, неоднородная).
- Наличие инородных тел (есть, нет).
- Сухожилие прямой мышцы бедра (целостность нарушена, не нарушена).
- Надколенник — контуры (ровные, неровные), наличие бурсита (есть, нет).
- Собственная связка — целостность (нарушена, не нарушена), структура (одно родная, неоднородная, пониженной эхогенности), толщина, наличие бурсита (есть, нет).
- Состояние жировых тел (структура изменена, не изменена), гипертрофия (есть, нет).
- Состояние медиопателлярной складки — структура (изменена, не изменена), повреждение (есть, нет).
- Боковые связки — структура (изменена, не изменена), наличие/отсутствие диастаза сухожилий при проведении функционального теста.
- Суставные поверхности бедеренной и большеберцовой костей (ровные, неровные), костные разрастания (есть, нет), наличие дополнительных включений (есть, нет).
- Гиалиновый хрящ — контуры (ровные, неровные), толщина (истончен, в пределах нормы — до 3 мм).
- Мениски: наружный — форма (правильная, неправильная), структура (однородная, неоднородная), контуры (четкие, нечеткие; ровные, неровные), фрагментация (есть, нет), кальцинация (есть, нет), наличие жид костного образования в паракапсулярной зоне (есть, нет); внутренний — аналогичным образом описываются форма, структура, контуры, наличие фрагментации, кальцинации, паракапсулярная зона.
- Наличие кисты Беккера в подколенной области (есть, нет).
Литература
- Миронов С.П., Еськин Н.А., Орлецкий А.К., Цыкунов М.Б. Новый метод тестирования с помощью сонографии при повреждении связок коленного сустава // Тез. докл. VI конгресса Европейского общества спортивной травматологии и артроскопии коленного сустава. — Берлин, 1994. — С.43.
- Еськин Н.А. Комплексная оценка повреждений и заболеваний мягких тканей и суставов /Дисс. …д-ра мед. наук. — М., 2000.
- Fornage B.D. Ultrasonography of Musculs and Tendons // Springer — Verlag. NewYork, 1988. 227 p.
- Petersen L.J.,Rasmunssen O.S. ULscanning som diagnostik metode ved mistanke om menisklaesion i knaeet. Prospektiv blindet undersogelse af 52 patienter // Ugersk Laeger, 1999, 161 (41): 5679 — 5682.
- Yabe M., Suzuki M., Hiraoka N., Nakada K., Tsuda T. A case of intraarticular fracture of the knee joint with three layers within lipohemarthrosis by ultrasonography and computed tomography // Radiat Med., 2000, 18 (5): 319 — 321.

УЗИ аппарат HS40
Лидер продаж в высоком классе. Монитор 21,5″ высокой четкости, расширенный кардио пакет (Strain+, Stress Echo), экспертные возможности для 3D УЗИ в акушерско-гинекологической практике (STIC, Crystal Vue, 5D Follicle), датчики высокой плотности.
Источник
Содержание
- Показания
- Методика проведения
- Стоимость УЗИ коленного сустава в Москве
УЗИ – современный метод исследования, позволяющий дифференцировать ревматоидные поражения коленных суставов от многочисленной патологии неревматического характера (травматические поражения, остеоартроз, патология менисков и т. д.). В ряде случаев ревматоидный артрит и другие болезни соединительной ткани в течение определенного времени протекают без клинических признаков поражения суставов. УЗИ коленных суставов дает возможность в своевременно выявить воспалительный процесс и начать лечение до появления выраженной клинической симптоматики.
УЗИ – современный метод исследования, позволяющий дифференцировать ревматоидные поражения коленных суставов от многочисленной патологии неревматического характера (травматические поражения, остеоартроз, патология менисков и т. д.). В ряде случаев ревматоидный артрит и другие болезни соединительной ткани в течение определенного времени протекают без клинических признаков поражения суставов. УЗИ коленных суставов дает возможность в своевременно выявить воспалительный процесс и начать лечение до появления выраженной клинической симптоматики.
Диагностический и технический потенциал УЗИ по ряду показателей превосходит КТ и не уступает МРТ коленного сустава. В отличие от артрографии, КТ и других рентгенологических методик при УЗИ коленного сустава исследуются не только костные, но и хрящевые, мягкотканые структуры, уточняется наличие, количество и характер суставного выпота. При достаточно высокой информативности метода цена УЗИ коленных суставов ниже, чем исследование с помощью МРТ или КТ.
Преимуществами УЗИ коленных суставов по сравнению с артроскопией, являются нетравматичность, безопасность, возможность многократного воспроизведения, исследования в реальном масштабе времени при изменении позиции конечности и непосредственном общении с пациентом. Клиническая ревматология использует УЗИ коленного сустава для определения целесообразности и алгоритма последующей инвазивной диагностики: проведения контрастной артрографии, биопсии хряща или синовиальной оболочки, пункции коленного сустава и др.
УЗИ коленного сустава применяется для оценки посттравматических и постоперационных изменений некостных структур, выявления причин болевых ощущений в суставе, дифференциации воспалительных и дегенеративных поражений, контроля за состоянием суставов в ходе лечения.
Показания
Травматологи и ревматологи назначают УЗИ коленных суставов при воспалительной, дегенеративно-дистрофической патологии суставов, остеохондропатии, в случае подозрения на травматическое повреждение боковых и крестообразных связок, менисков, перелом надколенника, опухоли костных структур коленного сустава. УЗИ коленных суставов может быть назначено при болевом синдроме, ограничении подвижности в суставе, наличии деформации, пальпируемого образования, локального отека и гипертермии, изменения мышечной силы.
Вариабельность эхоскопической картины при УЗИ коленного сустава позволяет различить артриты, воспаление внутренней синовиальной оболочки (синовит), околосуставных сумок (бурситы), сухожилий (тендиниты), связок (лигаментиты), разрывы связок, специфические изменения (остеофиты, асептический некроз, эрозии), опухоли, свободные тела в суставе, кисту Беккера, кисты мениска и др. патологию. Посредством УЗИ коленных суставов определяется необходимость проведения пункции, периартикулярной блокады, лаважа, внутрисуставного введения препаратов.
УЗИ коленных суставов выполняется без особой подготовки, однако желательно производить эхолокацию не ранее, чем спустя пять суток после внутрисуставных инъекций. Стоимость УЗИ коленного сустава зависит от класса используемого сканера и квалификации врача ультразвуковой диагностики.
Методика проведения
УЗИ боковых и передних отделов коленных суставов производится в позиции исследуемого лежа на спине с выпрямленными конечностями. При обследовании менисков больного просят согнуть ноги. УЗИ-сканирование задних отделов коленных суставов осуществляют при повороте пациента на живот. Для достоверной оценки изменений и возможности сравнения структур коленного сустава выполняется УЗИ как пораженного, так и здорового сустава.
УЗИ коленных суставов выполняют полипроекционно. В передне-продольной проекции при положении датчика выше надколенника исследуются контуры надколенника, форма и структура надколенниковой (супрапателлярной) сумки и наличие в ней выпота, сухожилия 4-хглавой мышцы бедра. Под надколенником осматриваются контуры большеберцовой кости, собственные связки надколенника, инфрапателлярная сумка.
При повороте датчика в передне-поперечную проекцию производится эхографическая оценка контуров бедренной кости, гиалинового хряща, срезов мыщелков бедренной кости и поперечного среза супрапателлярной сумки. В процессе УЗИ боковой медиальной проекции коленных суставов просматриваются мыщелки бедренной и большеберцовой костей, боковые связки, суставные щели, поверхность медиального мениска. При УЗИ коленных суставов в задних проекциях исследуются дно подколенной ямки, мыщелки бедренной и большеберцовой кости, межмыщелковая щель, латеральный мениск, гиалиновый хрящ, сухожилия мышц задней группы бедра.
В норме при УЗИ коленных суставов выпота в полости суставов не определяется, капсулы суставов не изменены, синовиальные оболочки не визуализируются. Гиалиновые хрящи имеют ровные четкие контуры, нормальную эхоструктуру. Структура и целостность менисков не нарушены; надколенники не смещены, имеют центрированное положение. Контуры большеберцовой кости не изменены. Нарушений в целостности и структуре собственной связки надколенника и боковых связок не определяется. Дополнительных образований при УЗИ коленных суставов не выявляется. Визуализация крестовидных связок затруднена.
В процессе УЗИ коленных суставов наиболее часто определяются травмы менисков (полные и неполные продольные и поперечные разрывы мениска), кисты мениска, травматические повреждения боковых связок, ревматоидный артрит, остеохондропатии, хондромные тела, киста Беккера, тендиниты.
Стоимость УЗИ коленного сустава в Москве
Ультразвуковое исследование сустава – эффективный метод, применяемый для выявления патологических изменений, дифференцировки ревматических болезней и поражений неревматического характера. Доступная стоимость и безопасность процедуры при необходимости позволяют многократно использовать методику в процессе диагностики и контроля течения заболевания. Цены на УЗИ коленного сустава в Москве, прежде всего, зависят от количества обследуемых суставов – двустороннее сканирование стоит дороже одностороннего. На ценообразование также влияет срочность исследования, характеристики оборудования, уровень подготовки врача и форма собственности клиники.
Источник
Источник
