Толщина гиалинового хряща плечевого сустава норма
Деформирующий артроз, или остеоартроз, является одним из наиболее распространенных заболеваний опорно-двигательного аппарата. Более 50% людей старше 55 лет имеют те или иные проявления остеоартроза. Наиболее часто поражаются коленные и тазобедренные суставы, однако с проявлениями остеоартроза можно столкнуться в любом возрасте и любом суставе.
СТРОЕНИЕ И ФУНКЦИЯ СУСТАВНОГО ХРЯЩА.
Ключевым моментом, при развитии артроза, является повреждение суставного хряща, и связанная с этим цепь патологических процессов, приводящих к нарушению нормального функционирования сустава. Суставной хрящ (гиалиновый хрящ) играет очень важную роль в структуре и функционировании сустава. С одной стороны он обеспечивает возможность легкого скольжения суставных поверхностей, за счет своей гладкой поверхности и свойств синовиальной жидкости, что дает минимальный коэффициент трения.
С другой стороны — хрящ выдерживает высокие нагрузки, обеспечивает амортизацию и перераспределении нагрузок на субхондральную кость. Такие механические свойства хряща обусловлены особым, многослойным строением гиалинового хряща. Суставной хрящ не имеет собственного кровоснабжения, содержит относительно небольшое количество клеток (хондроцитов) в глубоких отделах сустава, и имеет сложную структуру состоящую из коллагеновых волокон, молекул протеогликанов и связанных с ними молекул воды (до 70-80%). Такая структура позволяет хрящу поддерживать внутреннее напряжение, эластичность и противостоять высоким нагрузкам. Однако это же обусловливает его уязвимость и невысокую способность к полноценной регенерации при повреждении.
СТЕПЕНИ ПОВРЕЖДЕНИЕ СУСТАВНОГО ХРЯЩА.
В норме толщина суставного хряща составляет 1-6 мм, процессы образования и разрушения хряща находятся в равновесии и регулируются уровнем нагрузок. При развитии остеоартроза это равновесие постепенно нарушается, деструктивные процессы начинают превалировать, что ведет к нарушению структуры и механических свойств хряща. Постепенно происходит истончение хряща, его разволокнение, образуются трещины и дефекты хряща. Параллельно происходят патологические изменения в других суставных структурах сустава, синовиальной жидкости, капсуле сустава, субхондральной кости. По степени и глубине повреждения хряща различают несколько стадий повреждения.
I степень — размягчение, разрыхление, уменьшение упругости поверхностного слоя хряща.
II степень — истончение, разволокнение поверхностного слоя хряща, образование трещин, эрозий, не достигающих глубоких отделов хряща и субхондральной кости.
III степень — истончение, разволокнение хряща с образованием глубоких трещин, дефектов и эрозий, достигающих глубоких отделов хряща и субхондральной кости, образование зон склероза субхондральной кости, появление остеофитов (патологических разрастаний костной ткани).
IV степень — полнослойные дефекты хряща с обнажением субхондральной кости, наличием костной деформации.
МЕХАНИЗМЫ РАЗВИТИЯ ОСТЕОАРТРОЗА, ФАКТОРЫ РИСКА.
Остеоартроз может быть как первичным (идиопатическим), без четко определенной причины возникновения, так и вторичным, развившимся вследствие определенной травмы или заболевания.
Факторами риска развития артроза могут быть травмы суставов, возрастные изменения, нарушения двигательного режима, избыточная масса тела, неравномерное распределение нагрузок, вызванное врожденной или приобретенной деформацией опорно-двигательного аппарата, генетические факторы, воспалительные, обменные, ревматические заболевания и тд.
Типичными симптомами артроза являются боли при нагрузках и движениях, усиление болей к концу дня, скованность суставов после периода неподвижности, утренняя скованность, хруст в суставах. По мере прогрессирования процесса отмечается постепенное усиление болей, появление болей в покое, ограничение подвижности суставов, отечность и деформация в области суставов, сужение суставной щели, образование дефектов хряща и костных разрастаний.
Так же одним из компонентов развития остеоартроза является нарушение нормального состава и вязко-эластичных свойств синовиальное жидкости, которая играет важную роль в «питании и смазке» суставного хряща.
НЕ МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ ОСТЕОАРТРОЗА.
Лечение остеоартроза должно носить комплексный характер, включающего как медикаментозное, так и не медикаментозное лечение.
Огромное значение при не медикаментозном лечении имеет правильный двигательный режим и регулярные занятия лечебной физкультурой (ЛФК). Суставам жизненно необходимо движение. Причем основная нагрузка при занятиях ЛФК должна быть направлена на циклические движения в суставах и укрепление мышц конечности, без существенной осевой нагрузки на пораженные суставы. Это могут быть как простые упражнения, выполняемые в домашних условиях — прогулки, плавание, многократное поднятие прямой ноги, в положении лежа, сгибания-разгибания в коленном суставе, поднятие на носки…, так и более специализированные занятия на тренажерах, и с инструктором. При этом следует избегать выраженных осевых нагрузок на суставы, поднятия тяжестей, бега, прыжков, нескоординированных движений.
Так же очень важно уменьшить нагрузку на суставы, за счет снижения повышенного веса.
Коррекции веса и улучшению метаболизма должно способствовать и правильно организованное питание.
Кроме этого необходимо использование удобной обуви, а так же различных средств ортопедической коррекции — супинаторов, наколенников, ортезов, при необходимости средств дополнительной опоры.
Достаточно часто, в комплексном лечении остеоартроза, применяется физиотерапия. Это может быть электор или фонофорез с гидрокортизоном (или другими препаратами), магнитотерапия, переменные электромагнитные поля, лазеротерапия, криотерапия, ударно-волновая терапия, и тд. Выбор метода физиотерапии проводится врачом, с учетом показаний и противопоказаний к данному виду лечения.
Так же к не медикаментозному лечению относятся массаж, рефлексотерапия, санаторно-курортное лечение, различные виды народной медицыны.
МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ ОСТЕОАРТРОЗА.
Медикаментозное лечение остеоартроза должно включать в себя применение комплекса препаратов, воздействующих на различные звенья патогенетического процесса.
НПВС: Как правило, медикаментозная терапия начинается с назначения нестероидных противовоспалительных средств (НПВС). К этой группе относятся такие известные препараты как диклофенак, вольтарен, ибупрофен…, а так же более новая группа НПВС с селективным ингибированием ЦОГ-2, — аркоксиа, целебрекс, мовалис, нимесулид, аэртал… Препараты этой группы оказывают быстрое воздействие, имеют выраженный противовоспалительный, противоотечный и обезболивающий эффект. Однако этой группе препаратов свойственен ряд побочных эффектов, в первую очередь связанных с негативным воздействием на желудочно-кишечный тракт. Препараты, обладающие функцией селективного блокирования ЦОГ-2 имеют гораздо менее выраженное раздражающее действие на слизистую оболочку желудка, но и их применение должно быть не очень длительным, цикличным, и желательно контролироваться врачом. Применение НПВС может быть в виде внутри мышечных уколов, таблеток, порошков, ректальных свечей, а так же местно, в виде мазей и гелей.
Как правило, назначается курс лечения 5-7 дней, при необходимости возможно продление до 10-14 дней.
Стероидные препараты: При более выраженных дегенеративных и воспалительных процессах в области сустава, рецидивирующем синовите, стойком болевом синдроме могут применяться стероидные (гормональные) противовоспалительные препараты. Как правило, используются пролонгированные формы препаратов — дипроспан, кеналог, реже гидрокортизон, дексаметазон. Препараты применяются в форме инъекций, используется их внутрисуставное или околосуставное (параартикулярное) введение. Препараты этой группы обладают быстрым и сильным противовоспалительным действием, однако, при частом использовании, могут оказывать выраженное деструктивное воздействие на суставные структуры. В связи с опасностью развития подобных осложнений рекомендуется их применение короткими курсами 1-2 инъекции, и не чаще 1-2 раз в год.
Препараты гиалуроновой кислоты: Достаточно новым и перспективным направлением в лечении остеоартроза, является применение препаратов гиалуроновой кислоты. Как мы уже говорили, отсутствие кровоснабжения является одной из причин слабой регенеративной способности хряща, а так же обуславливает сложности доставки к нему питательных веществ и лечебных препаратов через кровь.
Альтернативой общему приему препаратов является введение лекарственных веществ непосредственно в сустав, к очагу повреждения хряща.
Одной из наиболее эффективных групп препаратов, для внутрисуставного введения, как раз и являются препараты гиалуроновой кислоты. Полимерные молекулы гиалуроновой кислоты входят в состав нормальной синовиальной жидкости и определяют её вязко-эластичные свойства. При остеоартрозе состав и свойства синовиольной жидкости нарушается, что является одним из звеньев патологического процесса. Искусственно синтезированные препараты, на основе стабилизированных полимерных молекул гиалуроновой кислоты — позволяют создавать «вязко-эластичный протез» синовиальной жидкости, улучшающий питание хряща и играющий роль «смазки» в поврежденном суставе. За счет высокой молекулярной массы препарат длительное время остается в суставе и оказывает лечебное действие. Это приводит к длительному уменьшению болей, облегчению движений в суставе, улучшения питания хряща.
Процедура внутрисуставного введения является врачебной манипуляцией, требует правильного выполнения и соблюдения строгой асептики.
Применение таких препаратов как Ферматрон, Остенил, Гиалган… проводиться в виде курса из 3-5 внутрисуставных инъекций, проводимых с интервалом в 1 неделю
При использовании препаратов последнего поколения, таких как Дьюролан, Ферматрон S — достаточно однократного внутрисуставного введения препарата.
Благодаря специальной структуре, действие препарата продолжается от 6 до 12-месяцев с момента введения.
Хондропротекторы: Группа препаратов направленных на улучшение питания хряща, и замедление его разрушения. В состав препаратов входит хондроитин сульфат, глюкозамины, или их комбинация. Это вещества входящие в состав нормального суставного хряща и оказывающие определенное метаболическое воздействие. К данной группе препаратов относятся такие препараты как Артра, Дона, Хондроксид… Эффект при применении этих препаратов наступает медленно, в течении 2-8 недль, курс лечения, как правило, составляет 3-6 месяцев. Препараты используются в комплексном лечении остеоартроза, более эффективны при систематическом применении, а так же используются в качестве профилактики и на ранних стадиях остеоартроза.
Кроме того, в комплексной терапии остеоартроза могут применяться другие группы препаратов:
Гомеопатические препараты — Цель Т, Траумель С …
Экстрактивные препараты — Афлутоп.
Сосудистые препараты — Детралекс, Тромбо АСС …
Метаболические и витаминные препараты — Актовегин, Мильгама…
Так же, одним из перспективных направлений в лечении остеоартроза является разработка препаратов блокирующих ферменты, участвующие в разрушении суставного хряща (интерлейкин 1, цитокины, колагеназа, эластаза), и нарушении баланса между этими ферментами и их антагонистами (IL-1Ra).
К этой группе препаратов относится Артродарин. Кроме того, перспективными направлением является применение Ортокина — аутологичной сыворотки пациента, по специальной методике обогащенной противовоспалительными цитокинами.
В заключении еще раз хочется подчеркнуть, что лучшей профилактикой остеоартроза является поддержание физической активности и здорового образа жизни. При развившемся остеоартрозе наилучший эффект достигается при полноценном комплексном лечении остеоартроза, воздействующем на различные элементы патологического процесса.
Источник

УЗИ сканер WS80
Идеальный инструмент для пренатальных исследований. Уникальное качество изображения и весь спектр диагностических программ для экспертной оценки здоровья женщины.
Реферат
Коленный сустав — является вторым по величине крупным суставом организма, в функциональном отношение играющим для человека исключительно важную роль, являясь залогом его физической активности. По частоте поражения коленный сустав также занимает второе место [3]. В общей структуре воспалительных и дегенеративно-дистрофических заболеваний коленного сустава ведущее место принадлежит деформирующему остеоартрозу и ревматоидному артриту [4, 7, 8]. Поражение коленного сустава при данной патологии, даже при незначительных нарушениях функций, приводит к значительному дискомфорту для человека, к стойкому снижению трудоспособности, а при длительном течении процесса — к инвалидизации [5]. В связи с тем, что основной контингент больных приходится на работоспособный возраст, то выявление и раннее установление правильного диагноза являются актуальными.
Для диагностики заболеваний коленного сустава в настоящее время применяются различные методы исследования: рентгенография, артроскопия, компьютерная томография (КТ), магнитно-резонансная томография (МРТ), сцинтиграфия. Несмотря на большое количество диагностических методов основная роль в диагностике заболеваний коленного сустава принадлежит традиционной рентгенографии [6]. Однако традиционная рентгенография не может удовлетворять потребностям ранней диагностики, так как в большинстве случаев изменения, определяемые на рентгенограмме, позволяют определить поражение коленного сустава при вовлечении в патологический процесс костных элементов, и зачастую эти изменения уже необратимы и трудны для лечения.
В последнее время интенсивно развивается методика ультразвукового исследования (УЗИ) костно-суставной системы [1, 2]. Применение УЗИ в артрологии относительно новое направление и довольно перспективное.
Цель нашего исследования — оценить значимость и возможности УЗИ в диагностике и дифференциальной диагностике деформирующего остеоартроза и ревматоидного артрита при поражении коленного сустава. Проведение УЗИ у 159 пациентов позволило определить критерии, необходимые для дифференциального диагноза между этими двумя заболеваниями в зависимости от стадии процесса. Авторы показывают, что УЗИ является высокоинформативным методом диагностики, не уступает рентгенологическому методу исследования, и рекомендуют его применение в широкой клинической практике.
Введение
Диагностика и дифференциальная диагностика деформирующего остеоартроза и ревматоидного артрита коленного сустава осуществляется с учетом жалоб больного, анамнеза, клинических проявлений, данных лабораторного исследования и диагностических (инструментальных методов), одним из которых является УЗИ. Так как патогенез деформирующего остеоартроза и ревматоидного артрита различен, то и выявляемые при выполнении УЗИ признаки, позволяют провести дифференциальный диагноз.
Деформирущий остеоартроз — дегенеративно-дистрофическое заболевание суставов, характеризующееся первичной дегенерацией суставного хряща, с последующим изменением суставных поверхностей и развитием краевых остеофитов, что приводит к деформации сустава.
Ревматоидный артрит — хроническое системное соединительно-тканное заболевание с прогрессирующим поражением (синовиальных) суставов по типу эрозивно-деструктивного полиартрита.
Для проведения дифференциального диагноза оценивались следующие структуры коленного сустава: мягкие ткани (наличие или отсутствие отека), гиалиновый хрящ (толщина, равномерность толщины, структура, поверхность), изменения синовиальной оболочки (утолщение, наличие разрастаний), состояние суставных сумок, заворотов и суставной полости (наличие выпота), суставные поверхности (появление краевых костных остеофитов).
Материал и методы
Проанализированы результаты обследования 159 пациентов с патологией коленного сустава в возрастном диапазоне 18-85 лет, из них 127 (79,9%) женщин и 32 (20,1%) — мужчин. Длительность анамнеза составляла от 3 месяцев до 30 лет. 146 (91,8%) пациентов с диагнозом деформирующий остеоартроз, 13 (8,2%) — с ревматоидным артритом. УЗИ проводились на ультразвуковом аппарате Hawk 2102 XL с использованием линейного датчика с диапазоном частот 6-12 МГц.
Результаты и обсуждение
Проведено УЗИ у 146 (91,8%) пациентов с диагнозом деформирующий остеоартроз. У 72 (49,3%) пациентов установлена I стадии деформирующего остеоартроза, у 69 (47,3%) — II стадия, у 5 (3,4%) пациентов — III стадия. У 13 (5%) пациентов с поражением коленного сустава диагностирован ревматоидный артрит, из них у 7 (53,8%) пациентов — I стадии заболевания, у 5 (38,5%) — II стадии, у 1 (7,7%) — III стадии (табл. 2-4, рис. 1-3).
Таблица 1. Показания нормального состояния структур коленного сустава при УЗИ.
| Структура сустава | Норма при УЗИ |
|---|---|
| Мягкие ткани сустава | Отсутствие отека |
| Гиалиновый хрящ | Толщина 3-4 мм, равномерен по толщине, однородный по эхоструктуре, с ровной, четкой поверхностью |
| Синовиальная оболочка | Не визуализируется |
| Суставные сумки и завороты | Гипоэхогенное образование с наличием складок и разветвлений, без выпота |
| Суставная полость | Выпот не определяется |
| Суставные поверхности | Контуры четкие, ровные. Деформации нет |
| Краевые костные остеофиты | Отсутствуют |
Таблица 2. Сравнительная характеристика деформирующего остеоартроза и ревматоидного артрита при I стадии заболевания.
| Признаки | Ревматоидный артрит | Деформирующий остеоартроз |
|---|---|---|
| Мягкие ткани сустава | Незначительный отек | Чаще отсутствие отека, реже незначительный отек |
| Гиалиновый хрящ | Толщина 3-5 мм (норма или утолщен, вследствие его набухания) | Неравномерное уменьшение толщины до 1,5-2 мм |
| Синовиальная оболочка | Локальное утолщение до 5 мм с единичными мелкими узелковыми разрастаниями | Очаговое утолщение до 1 мм |
| Суставные сумки и завороты | Однородный выпот в 1-2 синовиальных сумках, объемом до 6-9 мл | — |
| Суставная полость | Выпот в незначительном количестве | — |
| Суставные поверхности | — | Незначительная деформация |
| Краевые костные остеофиты | — | Единичные остеофиты |
Таблица 3. Сравнительная характеристика деформирующего остеоартроза и ревматоидного артрита при II стадии заболевания.
| Признаки | Ревматоидный артрит | Деформирующий остеоартроз |
|---|---|---|
| Мягкие ткани сустава | Отек выражен | Отек умеренный |
| Гиалиновый хрящ | Равномерное истончение до 2 мм, появление на поверхности единичных кист и эрозий | Неравномерное истончение до 1,0-1,4 мм, повышение его эхогенности |
| Синовиальная оболочка | Локальное утолщение до 8 мм, или диффузное до 5 мм, появление множественных бахромчатых разрастаний | Очаговое утолщение до 2 мм |
| Суставные сумки и завороты | Мелкодисперсный, плохо перемещающийся выпот в 3 и более сумках, объемом до 15 мл | Однородный выпот в 1-2 синовиальных сумках, объемом до 6-8 мл |
| Суставная полость | Наличие выпота в умеренном количестве | Выпот в незначительном количестве |
| Суставные поверхности | Уплощение суставных поверхностей | Значительная деформация |
| Краевые костные остеофиты | — | Множественные остеофиты |
Таблица 4. Сравнительная характеристика деформирующего остеоартроза и ревматоидного артрита при III стадии заболевания.
| Признаки | Ревматоидный артрит | Деформирующий остеоартроз |
|---|---|---|
| Мягкие ткани сустава | Отек значительно выражен | Отек значительно выражен |
| Гиалиновый хрящ | Равномерное истончение до 1 мм и менее, появление на поверхности множественных кист и эрозий | Неравномерное истончение до 1 мм и менее, с гиперэхогенными включениями в структуре |
| Синовиальная оболочка | Диффузная пролиферация до 5 мм, с выраженными бахромчатыми разрастаниями | Очаговое утолщение до 3 мм |
| Суставные сумки и завороты | Значительное количество крупнодисперсного, с хлопьями, легко перемещающегося между сумками выпота | Умеренное количество однородной жидкости в 2 -х и более сумках |
| Суставная полость | Выпот в значительном количестве, неоднородного характера, с появлением гиперэхогенных образований неправильной формы в диаметре 5-10 мм (фибриновые сгустки) | Выпот в умеренном количестве, однородного характера |
| Суставные поверхности | Уплощение и значительная деформация | Выраженная деформация |
| Краевые костные остеофиты | — | Грубые, массивные краевые костные остеофиты |
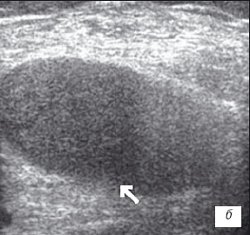
Рис. 1. УЗИ коленного сустава. Деформирующий остеоартроз, II стадия (стрелки — выпот).
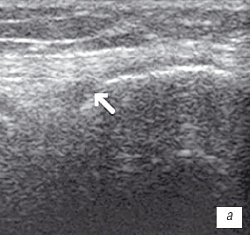
а) Гиалиновый хрящ неравномерно истончен до 1,2 мм.
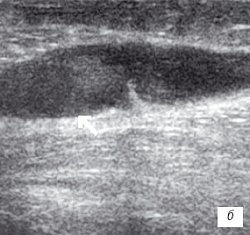
б) Однородный выпот в икроножной сумке.
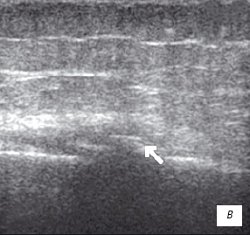
в) Множественные краевые костные остеофиты.
Рис. 2. УЗИ коленного сустава. Деформирующий остеоартроз и ревматоидный артрит (II стадия).
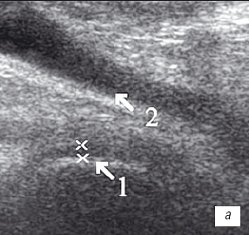
а) Деформирующий остеоартроз. Гиалиновый хрящ неравномерно истончен до 1 мм (1), однородный выпот в верхнем завороте (2).
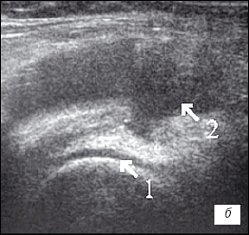
б) Ревматоидный артрит. Гиалиновый хрящ равномерно истончен до 2 мм (1), неоднородный выпот с гиперэхогенными включениями в верхнем завороте (2).
Рис. 3. УЗИ коленного сустава. Ревматоидный артрит (III стадия).
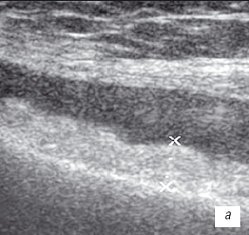
а) Диффузная пролиферация синовиальной оболочки до 5 мм, с бахромчатыми разрастаниями.

б) Крупнодисперсный с хлопьями выпот в икроножной и полуперепончатой сумках.
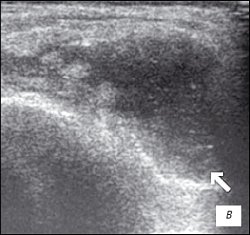
в) Значительное количество неоднородного выпота в полости сустава с фибриновыми сгустками.
Выводы
Таким образом, мы считаем, что УЗИ коленного сустава при деформирующем остеоартрозе и ревматоидном артрите обладает рядом несомненных достоинств. Метод высокой достоверности, информативности, неинвазивности (в отличие от артроскопии), доступен и экономичен (в сравнении с КТ и МТР). УЗИ не имеет противопоказаний, дает возможность визуализировать мягкотканые компоненты сустава, проводить многократные повторные исследования. Одним из достоинств УЗИ является возможность определения ранних патологических изменений при данных заболеваниях, что позволяет проводить диагностику в начале патологического процесса, определять стадию заболевания, и самое главное — осуществлять дифференциальную диагностику этих двух заболеваний.
Литература
- Еськин Н.А., Атабекова Л.А., Бурков С.Г. Ультрасонография коленных суставов. // SonoAce International — №10, 2002 г, стр. 85-92.
- Ермак Е.М. Возможности ультрасонографии в прогнозировании развития деформирующего гонартроза. // SonoAce International — №11, 2003 г, стр. 87-91.
- Зубарев А.В. Диагностический ультразвук. Костно-мышечная система. М., СТРОМ, 2002 г., 136 с.
- Лагунова И.Г. Рентгеновская cемиотика заболеваний скелета.- М, 1966.-156с.
- Максимович М.М. Структура инвалидности при артрозах крупных суставов.// Повреждения и заболевания позвоночника и суставов: Материалы научно-практической конференции травматологов — ортопедов. — Минск, 1998.С. 34-35.
- Михайлов А.Н., Алешкевич А.И. Рентгенологическая визуализация коленного сустава в оценке его биотрибологии // Теория и практика медицины: Сб. науч. Тр. Вып. 1// Под редакцией И.Б. Зеленкевича и Г.Г.Иванько.-Минск.-1999.- С.116-118.
- Radin E.L. Osteoarthrosis. What is known about prevention. Clin.Orthopaed., 1987, Vol. 222, Sept, p. 60-65.
- Yunus M.B. Investigational therapy in rheumatoid arthritis: A critical review. Sem. Arthr. Rheum., 1988, Vol. 176, No.3, p. 163-184.

УЗИ сканер WS80
Идеальный инструмент для пренатальных исследований. Уникальное качество изображения и весь спектр диагностических программ для экспертной оценки здоровья женщины.
Источник
