Техника артроскопии тазобедренного сустава
Что такое артроскопия тазобедренного сустава?
Артроскопия тазобедренного сустава – это вид малоинвазивной операции, в рамках которой осуществляется обследование и лечение суставов в области сочленения бедренной и повздошной костей и устранение патологий. Данная методика на мировом уровне признана одной из наиболее эффективных и безопасных, её используют самые именитые клиники нашей планеты.

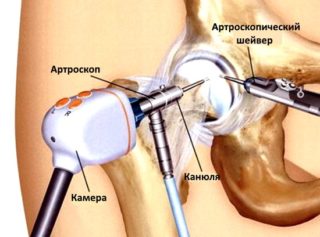
В области тазобедренного сустава делаются три прокола: через один вводится артроскоп с камерой на конце, а через другие инструменты для оперативных манипуляций.
Одним из основных плюсов процесса является то, что в ходе артроскопии суставная полость не открывается целиком – врач не делает большого разреза. Доступ к внутрисуставному пространству открывается посредством проделывания двух или трёх мини-отверстий, в которые вводятся артроскоп и иные, необходимые для конкретной ситуации, инструменты. На конце артроскопической трубки находится камера высокого разрешения, благодаря которой на монитор сразу же выводится информация, картинка, по которой доктор сможет не просто диагностировать проблему, но и начать эффективное лечение.
Историческая справка.
Первая артроскопия была проведена в 1919 году Кендзи Такаги, японским специалистом. Однако впервые мир услышал об артроскопии несколько раньше – ещё в 1912 году Северин Норденфорт, датский учёный, поведал о своих исследованиях в данной области на Конференции хирургов в Германии в 1912 году.
Также большой вклад в развитие отрасли внесли Хешмат Шахриари и Масаки Ватанабе – они изобрели непосредственно сам артроскоп, который после множества изменений и усовершенствований дошёл до наших дней в современном виде. Много работ на тему артроскопических исследований опубликовал также Ойген Бирхер.
Плюсы артроскопической операции
Метод имеет множество преимуществ, ниже представлены некоторые из них:
- Проведение не предусматривает полного открытия сустава, поэтому врач совершает лишь небольшие разрезы – их достаточно для того, чтобы ввести все необходимые инструменты. Благодаря этому околосуставные ткани травмируются минимально.
- На кончике артроскопной трубы расположена камера – она обладает высокими качествами с точки зрения оптики и позволяет увеличивать изображение в несколько раз, выводя его на монитор в режиме реального времени. Такая хорошая детализация даёт возможность со стопроцентной гарантией правильно поставить диагноз, оценить степень повреждений и назначить курс лечения или сразу же прооперировать бедро.
- После завершения не останется большого шрама – косметический дефект будет минимальным (останутся небольшие, еле заметные рубцы).
- Практически полное отсутствие противопоказаний и осложнений – ещё одно весомое преимущество методики.
- Короткий период нахождения в больнице привлекает немало пациентов – нередко уже в день артроскопии человек может отправляться домой – конечно, не без посторонней помощи, но ему вовсе не обязательно находиться в стационаре несколько дней (за исключением случаев, когда он проходит реабилитацию на территории клиники).
- Реабилитация также требует гораздо меньше времени, средств и сил, нежели в случае проведения классического оперирования.
- Низкая вероятность больших кровопотерь.
Показания для проведения тазобедренной артроскопии.

При запущенной стадии бурсита тазобедренного сустава врач назначает артроскопическую операцию.
Врач может назначить артроскопическое обследование в следующих случаях:
- Наличие посторонних внутрисуставных тел (например, хондромных);
- Разрушение хряща;
- Изменения костной ткани;
- Неудачное протезирование;
- Воспаления синовиальной оболочки;
- Повреждение суставной трубки в результате травмирования;
- Хронические болезни бедренного сустава, имеющие постоянные рецидивы и не поддающиеся консервативному лечению;
- Артриты, воспалительные процессы в суставной сумке;
- Уточнение поставленного диагноза;
- Травмы различного типа.
- Анклиоз тазобедренного сустава — полость не раскрывается и не даёт осуществить процедуру;
- Избыточный вес, ожирение;
- Костные аномалии;
- Психические отклонения;
- Нарушения свёртываемости крови;
- Болезни печени, почек и сердечно-сосудистой системы.
Противопоказания.
Осуществлять артроскопию можно практически всем пациентам, исключение составляют лишь те, которые имеют нижеперечисленные проблемы:
Выбор специалиста.
Чтобы артроскопия прошла эффективно, выбирайте только проверенных врачей. В нашей клинике Вы можете пройти операцию у доктора медицинских наук Кузнецова Игоря Александровича– профессора с мировым именем, обладающим тридцатилетним опытом работы и осуществившим более 10000 артроскопических операций.

Профессор Кузнецов Игорь Александрович перед артроскопической операцией в хорватской клинике SvetiDuh.
Проведение артроскопической операции.
Процесс артроскопии начинается с подготовки – прежде всего, врач проводит тщательный осмотр пациента, собирает анамнез, расспрашивает об особенностях патологии или полученной травме. Действительно важно на этом этапе максимально точно описать процесс получения травмы, а также неприятные эмоции, которые вы при этом испытали – нередко именно на основании нюансов травмы и типа болезненного синдрома доктор может поставить первичный диагноз.
После того, как проведена консультация, проводится дополнительная проверка – назначаются рентгенографические исследования, компьютерная или магнитно-резонансная томография. По результатам этих экспертиз, а также по данным, полученным в результате сдачи анализов мочи и крови, специалист назначает артроскопию.
Проводится под общим наркозом (местной анестезии не хватает на несколько часов, которые может длиться операция). Сам процесс представлен следующей последовательностью действий:
- Больного кладут на хирургический стол на здоровый бок, таким образом, чтобы к повреждённому суставу был открыт максимальный доступ;
- После этого врач может ввести раствор хлорида натрия – он позволит получить на выходе более чёткую картинку;
- Далее проделывается два или три отверстия, через которые вводится сам артроскоп, троакар, канюли металлические и прочие инструменты;
- Следующий этап – анализ синовиальной жидкости, позволяющий обнаружить вирусы, бактерии и патогенные микроорганизмы;
- Далее осматривается выемка вертлужной впадины, жировая подушка, связки головки бедренной кости;
- При обнаружении отклонения, с помощью инструментов врачи нормализуют работу органов, а также удаляют хондромные тела при их наличии.
Реабилитация после артроскопии.

Лечебная гимнастика является важной составляющей послеоперационной реабилитации суставов.
На раннем этапе восстановления главное – это обеспечить пациента обезболивающим. В некоторых случаях болевой синдром может выражаться довольно ярко, однако, по большей части, он значительно ниже, чем после обычной операции.
Если устраняются внутрисуставные тела, то дискомфорт, напротив, становится куда меньше. Если же проводилась артропластика (в ходе которой устанавливаются протезы), то боли имеют более интенсивный характер.
В первые дни необходимо соблюдать постельный режим и прикладывать холодные компрессы для снижения болевых эмоций, а также для снижения отёчности и воспалений. Лёд применяют по пятнадцать-двадцать минут каждые два-три часа в течение нескольких суток. Смена повязки должна осуществляться специалистом – помните, она должна содержаться в чистоте и сухости.
Через неделю-две снимают швы, после чего постепенно разрешают присаживаться. Как правило, в ходе восстановления положение сидя является более удобным – это происходит потому, что при сгибании сустава расслабляется его капсула. Вставать на костыли можно уже через пару дней после операции, однако на оперированную ногу опираться запрещается.
Стоит отметить, что реабилитация включает множество различных процедур, в частности:
- Лечебную гимнастику под контролем лечащего врача;
- Массажи;
- Магнитотерапию;
- Миостимуляцию;
- Носку бандажей и т.д.
Курс реабилитации подбирается доктором индивидуально – в зависимости от особенностей конкретного человека и тяжести состояния.
Источник
Диагностику тазобедренного сустава трудно провести без визуального осмотра, но поскольку он скрыт глубоко в тканях, применяют артроскоп – прибор со встроенным освещением и камерой, позволяющий проводить лечебные манипуляции при минимальной инвазии. Для введения артроскопа необходимо произвести прокол и ввести прибор внутрь.
Что такое артроскопия тазобедренного сустава
 Артроскопия – распространенный универсальный метод, при помощи которого открывается доступ к любому суставу. Разновидность эндоскопа используют для малоинвазивного лечения, так как для диагностики есть более современный прибор – МРТ, который выявляет проблемы в любой части человеческого организма, при этом бескровно и безболезненно.
Артроскопия – распространенный универсальный метод, при помощи которого открывается доступ к любому суставу. Разновидность эндоскопа используют для малоинвазивного лечения, так как для диагностики есть более современный прибор – МРТ, который выявляет проблемы в любой части человеческого организма, при этом бескровно и безболезненно.
Преимущества артроскопии
Метод артроскопии имеет ряд преимуществ перед хирургической операцией:
- тазобедренный сустав не открывается полностью;
- кровопотери минимальны, так как перед процедурой крупные артерии перетягиваются жгутом;
- не повреждаются лимфатические сосуды, следовательно, не образуется отек;
- одновременно проводится диагностика и лечение;
- быстрое заживление проколов после операции.
Проникновение инфекции маловероятно, так как область прокола небольшая. В некоторых медицинских центрах цена на артроскопию тазобедренного сустава минимальна или отсутствует в рамках государственной программы высокотехнологичной медицинской помощи (ВМП).
Показания и противопоказания
 Показаний к артроскопии множество – как с диагностической целью, так и с лечебной:
Показаний к артроскопии множество – как с диагностической целью, так и с лечебной:
- Исследование и последующее удаление осколков костной ткани, попавших в сустав после травмы.
- Проблемы со связками, хрящами или костной тканью. После обследования можно сразу провести лечебные манипуляции и восстановить работоспособность тазобедренного сустава. Артропластика хряща также проводится артроскопом.
- Некротические нарушения, степень которых определяют визуально. При этом проблема может существовать в артериях, которые питают сустав.
- Воспалительные процессы, при которых лекарства плохо поступают в ткани через обычные инъекции, и требуется непосредственный доступ для введения препаратов.
- Перед протезированием.
- Для обследования при жалобах пациента на болезненные ощущения в области позвоночника и крестцово-повздошного сочленения.
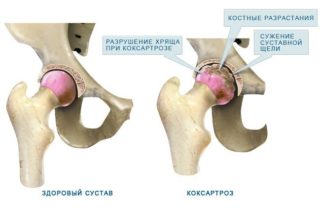
- При разрушении костной ткани – коксартроза (остеоартроза).
Противопоказания для проведения артроскопии тазобедренного сустава:
- Общие – вирусное заболевание печени – гепатиты В, С, D. ВИЧ инфекция.
- Герпес, ОРВИ.
- Сахарный диабет, нарушения деятельности сердечно-сосудистой системы.
- Период менструации и три дня до и после цикла.
- Невозможность проведения обезболивания.
- Гнойные процессы в суставе и неподвижность вследствие фиброзных изменений.
- Гематомы в суставе.
- Открытые травмы и повреждения кожных покровов с признаками инфицирования.
Чтобы оценить возможность проведения артроскопии, предварительно проводится осмотр больного места и опрос пациента, сдаются анализы.
Подготовка к процедуре
Плохая свертываемость крови — абсолютное противопоказание к любым операциям
Проводится опрос пациента несколькими специалистами узкой направленности – анестезиологом, терапевтом. После рентгенографии сустава оценивается степень риска оперативного вмешательства.
Анализы перед артроскопией:
- биохимический анализ крови;
- общий анализ мочи и крови;
- анализ на ВИЧ и гепатиты.
Прием некоторых медикаментов может осложнить течение операции из-за влияния на процесс свертываемости крови. Препараты, применяемые для наркоза, не всегда совмещаются с лекарствами, которые пациент принимает для лечения сопутствующих заболеваний.
Техника выполнения
Операция выполняется в стационаре в стерильных условиях. Применяется эндотрахеальный наркоз. Пациента укладывают на операционный стол на здоровую сторону. При помощи рентгена определяют наиболее подходящее положение, чтобы суставная щель была доступна для осмотра.
На теле отмечают точки надрезов для ввода артроскопа, местоположение крупных артерий и нервов, контуры бедренной кости.
Операция проводится следующим образом:
- В суставную полость вводят адреналин, который способствует расширению щели.
- Вставляют троакар – трехгранный инструмент для проникновения в полости тела, затем после него артроскоп. Таким образом устанавливают три прибора с разных сторон, чтобы полностью контролировать область.
- Проводят лечение или осмотр.
- После манипуляций в рану вводят антисептические растворы и анестетик.
- Удаляют инструменты, раны зашивают.
После всех манипуляций рану обрабатывают зеленкой и накладывают повязку.
Возможные осложнения
 Самым неприятным осложнением в процессе операции является:
Самым неприятным осложнением в процессе операции является:
- повреждение нервной ткани или крупных нервных узлов;
- инфицирование раны и развитие гнойного очага;
- кровопотери из-за случайного повреждения сосудов;
- повреждение хрящевой ткани медицинскими приборами и инструментами.
По статистике, количество осложнений после или в процессе операции крайне мало. В основном они связаны с непредвиденными обстоятельствами, которые выясняются во время проведения артроскопии.
Послеоперационный период
После операции на тазобедренном суставе методом артроскопии период реабилитации длится не долго. Вставать и двигаться с помощью костылей разрешено на вторые сутки, чтобы снизить риск тромбообразования и улучшить кровообращение в мышцах.
Ежедневно проводится осмотр раны и меняется повязка. Швы снимают через неделю. Еще через 3 дня пациента выписывают домой. Через две недели после операции разрешено передвигаться без костылей, если человек не ощущает боли и скованности.
 Иногда требуется введение обезболивающих препаратов, если объем операции был большой и пациент ощущает боль. Для скорейшей реабилитации через три дня после проведения артроскопии начинают выполнять легкие упражнения для восстановления подвижности сустава. В реабилитационные мероприятия входит массаж и физиопроцедуры.
Иногда требуется введение обезболивающих препаратов, если объем операции был большой и пациент ощущает боль. Для скорейшей реабилитации через три дня после проведения артроскопии начинают выполнять легкие упражнения для восстановления подвижности сустава. В реабилитационные мероприятия входит массаж и физиопроцедуры.
Рекомендации по поводу лечебной физкультуры и двигательной активности прописывает врач. В течение месяца следует избегать резких движений и прислушиваться к своим ощущениям.
Реабилитация после артроскопии тазобедренного сустава проводится в лечебном учреждении или индивидуально на дому. Конечная цель операции – улучшить качество жизни пациента, увеличить подвижность конечности, снизить болевые ощущения при движении.
Стоимость операции
Стоимость артроскопии тазобедренного сустава варьируется в зависимости от того, где она проводится. Частные клиники делают все подготовительные процедуры быстрее, поэтому стоимость выше. Также влияет на цену объем манипуляций и степень повреждения сустава.
В государственных заведениях есть возможность провести операцию бесплатно, но в порядке общей очереди.
По отзывам пациентов, процент удачных операций больше. Зависит от того, насколько пациент затянул с лечением. В первые дни бывает отечность, в большинстве случаев через 2–3 месяца все заживает, человек начинает ходить и разрабатывать сустав.
Источник
Техника артроскопического доступа к тазобедренному суставу
а) Основные показания:
• Бедренно-вертлужный импиджмент
• Начинающийся коксартроз
• Синовиальные заболевания
• Повреждения гиалинового хряща, губы и связки головки бедренной кости
• Свободные суставные тела
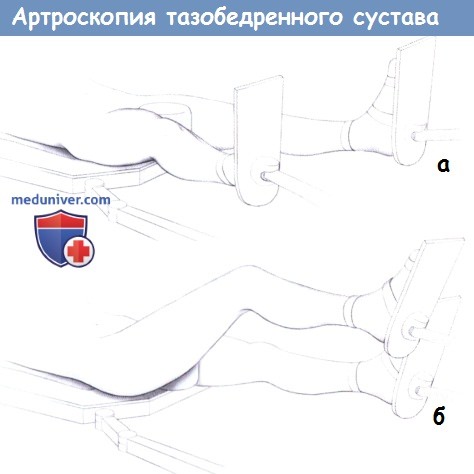
а — Положение на спине на столе для вытяжения при артроскопии центрального компартмента с тракцией.
б — Положение на спине на столе для вытяжения при артроскопии центрального компартмента без тракции.
При вдвигании выдвижной части, сгибании в коленном суставе, снятии блокировки на выдвижной части и модуле для стопы можно выполнять сгибание, отведение и ротацию тазобедренного сустава.
б) Положение пациента и порты для артроскопического доступа к тазобедренному суставу. Пациента укладывают на спине на столе для вытяжения. Монтаж перекладин для вытяжения позволяет чередовать стабильную тракцию для артроскопии центрального отдела сустава с артроскопией периферических компартментов без тракции, но со сгибанием, вращением и отведением конечности.
Выполняется хирургическое укрытие тазобедренной области, ЭОП со стерильным покрытием устанавливается над операционным полем так, чтобы луч шел в заднепереднем направлении.
Артроскопический доступ к тазобедренному суставу выполняется через вентральные, вентролатеральные, латеральные и дорзолатералаьные порты, для каждой области необходимо установить минимум два порта. Место установки, направление и количество портов определяются в зависимости от показаний.
Установка портов для периферического компартмента выполняется без вытяжения со сгибанием бедра на 10-20°. Первым с проксимальной стороны устанавливается вентролатеральный порт. Разрез кожи идет по линии, соединяющей верхнюю переднюю ость подвздошной кости с верхушкой большого вертела, на границе проксимальной и средней трети. Иглу под контролем флюороскопии вводят вертикально к оси шейки бедра с наклоном примерно 30° в краниальном направлении и примерно 20° в дорзальном.
При движении к суставу игла проходит дорзальный сегмент напрягателя широкой мышцы и суставную сумку у вентролатерального перехода головки к шейке бедра. Точность внутрисуставного введения подтверждается после введения 20 мл жидкости. Нитиноловую проволоку проводят до медиальной повехности суставной капсулы. Затем вводят артроскоп через троакар с канюлей и устанавливают оптику с углом обзора 70°.
Вентральный порт для доступа к периферическому компартменту устанавливается под артроскопическим контролем через артроскоп введенный в вентральную суставную сумку сразу краниальнее круговой зоны тазобедренного сустава над проксимальным вентролатеральным портом. Кожа рассекается примерно на 4-6 см дистальнее верхней передней ости на 1-2 см латеральнее линии, соединяющей ость с верхним полюсом надколенника.
Иглу вводят по передне-задней плоскости почти вертикально в дорзальном направлении, по горизонтали с наклоном примерно 20-30° в медиальном направлении. По пути к суставу порт перфорирует переднюю часть напрягателя широкой фасции и латеральную часть прямой мышцы бедра в глубине, прежде чем вентральная суставная капсула будет пройдена сразу краниальнее круговой зоны.
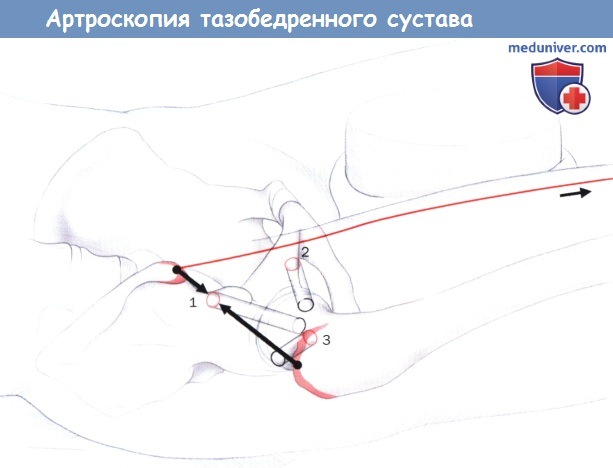
Порты к периферическим компартментам (уровень кожи обведен красным кругом, перфорация суставной сумки черным).
1. Проксимальный вентролатеральный
2. Вентральный
3. Вентролатеральный
Через проксимальные вентролатеральные и вентральные порты визуализируются и обрабатывается инструментами медиальная, вентральная и вентролатеральная периферические полости суставной капсулы. Для артроскопии дорсолатеральных и дорзальных участков периферического компартмента устанавливают вентролатеральный порт. Разрез кожи выполняется на высоте вентрального порта, по переднему краю большого вертела.
Под артроскопическим контролем с 70° углом обзора через проксимальный вентролатеральный порт к латеральному переходу головки к шейке бедра вводится металлическая канюля. Перфорация суставной сумки выполняется на уровне круговой зоны примерно на 12 часов.
Установка порта к центральному компартменту выполняется под артроскопическим контролем из периферического порта, чтобы снизить риск ятрогенного повреждения губы вертлужной впадины и хряща головки бедра. Для этого с проксимальной стороны в вентролатеральном направлении вводится оптика с углом обзора 70°. Тазобедренный сустав растянут при выпрямлении; тупые инструменты введенные через уже вентральные и вентролатеральные порты продвигают между губой вертлужной впадины и хрящом головки. При тугой суставной капсуле и мощном мягкотканом покрове может возникнуть необходимость установки обоих портов заново через уже выполненные разрезы кожи.
Для центрального порта к центральному компартменту иглу наклоняют примерно на 30° в медиальном и на 30° в краниальном направлении. При прохождении к суставу порт перфорирует проксимальные мышечные брюшки портняжной мышцы и прямой мышцы бедра, а при латерализованном входе — напрягатель широкой фасции. В идеале перфорация суставной капсулы выполняется по часто видимому переходу между подвздошной и лобковой костями.
Канал вентролатерального порта наклонен примерно на 10-20° в краниальном направлении и на 20-30° в дорзальном направлении. На этом пути к суставу игла перфорирует вентральные порции средней ягодичной мышцы, при более вентральном расположении добавляются дорзальные порции напрягателя широкой фасции. Точка входа на высоте капсулы сустава расположена на 12 часах. Вводимый через проксимальный вентролатеральный порт артроскоп оставляется либо как канюля для оттока вентральнее шейки бедра, либо заменяется проволокой-направителем. Артроскоп вводится в центральный компартмент через вентролатеральный порт.
К часто используемым вспомогательным портам относятся дорсолатеральный и дистальный вентролатеральный порты. Через первый можно достичь дорсомедиальных отделов центрального компартмента, включая каудальные области вертлужной ямки, а дистальный вентролатеральный порт используется для терапевтических вмешательств в области вентролатерального края вертлужной впадины. Место входа для дорсолатерального порта расположено примерно на 3 см дорзальнее верхнедорзального угла большого вертела, на том же уровне, что и разрезы кожи для вентролатерального и вентрального портов.
Игла вводится почти горизонтально, максимум на 10° в краниальном направлении и примерно 30° в вентральном. На пути к суставу она перфорирует малую, среднюю и большую ягодичные мышцы. Суставная сумка перфорируется под артроскопическим контролем через вентролатеральный порт вблизи от губы между 9 и 10 часами.
Разрез кожи для дистального вентролатерального порта ведется на 3-4 см дистальнее и посредине между вентральным и вентролатеральным портами. Под артроскопическим контролем через вентролатеральный порт вводится игла с наклоном примерно на 15° в медиальном направлении и 45° в краниальном направлении, чтобы перфорировать суставную капсулу между точками ввода для вентролатерального и вентрального портов.

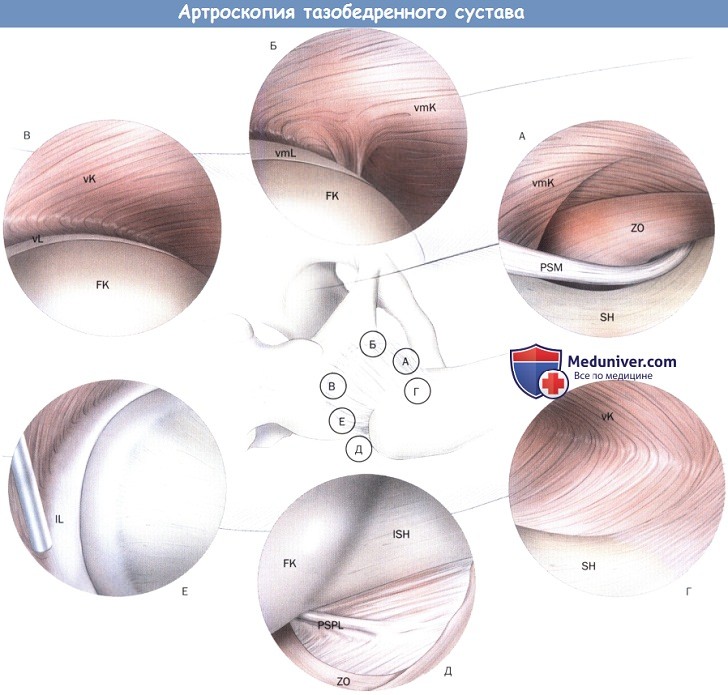
Диагностический обзор через периферический компартмент.
Вентральный (Г), медиальный (А) и дорсолатеральный сегменты шейки бедра. Медиальный (Б), вентральный (В) и латеральный (Е) сегменты головки.
Вентральная губа (vL), головка бедренной кости (FK), вентральная суставная сумка (vK), вентромедиальная губа (vmL),
вентромедиальная сумка (vmK), круговая зона (ZO), медиальная синовиальная складка (PSM), шейка бедра (SH), латеральная губа (IL),
постеролатеральная синовиальная складка (PSPL), ISH (латеральная шейка бедра).
в) Визуализация компартментов сустава и артроскопическая анатомия тазобедренного сустава. Для полного диагностического обзора и подготовки эффективного оперативного лечения необходимо целенаправленная обработка и рассечение суставной сумки. В периферическом компартменте круговая зона обрабатывается через вентральный порт шейвером и коагулятором от вентральной до латеральной стороны, без нарушения целостности продольных волокон подвздошно-бедренной связки. Для обеспечения большей маневренности артроскопа и инструментов в центральном компартменте в местах входов портов скальпелем надсекают продольные связки.
Диагностический обзор периферического компартмента выполняется оптикой с углом обзора 70° через проксимальный вентролатеральный порт без тракции при различных движениях сгибания, поворота и иногда при отведении. В центральном компартменте оптика с углом обзора 70° вводится как через вентролатеральный, так и через вентральный порт и проводится с многократными поворотами на 180° от вертлужной ямки до суставной сумки. Целостность связки головки бедренной кости проверяется вращением кнаружи и кнутри в тазобедренном суставе.
г) Ушивание раны. Закрытие раны выполняют при адаптации краев кожи узловыми швами. Дополнительное сшивание подкожного слоя требуется лишь при более длинных разрезах для удаления больших внутрисуставных тел.
д) Риски. Риски при артроскопии тазобедренного сустава связаны преимущественно с неверным положением, слишком сильной тракцией при артроскопии центрального компартмента, при установке первого порта и при артроскопии в центральном компартменте. Срамной нерв, область гениталий, а также мягкие ткани и сосудисто-нервные структуры в области голеностопного сустава подвергаются давлению прокладки рукоятки противонапряжения и манжеты модуля растяжения, особенно при продолжительных операциях с сильной тракцией.
Разрезы кожи для установки портов следует выполнять так, чтобы не повредить (особенно у худощавых пациентов) часто проходящие поверхностно ветви латерального кожного нерва бедра. Если установка первого порта в центральный компартмент выполняется без артроскопического контроля из периферической зоны, существует повышенный риск повреждения губы вертлужной впадины и хряща головки бедра. Хрящ головки бедра особенно подвержен ятрогенным повреждениям артроскопом и инструментами при суставах с незначительным бедренно-вертлужным вытяжением. В дорсолатеральной зоне важно сохранить кровоснабжающие головку бедра концевые ветви медиальной артерии, огибающей бедренную кость.
е) Примечание. Некоторые авторы начинают с установки первого порта для центрального компартмента под флюороскопическим контролем и выполняют в конце артроскопию периферического компартмента. В качестве альтернативы положению пациента на спине можно использовать и положение на боку.
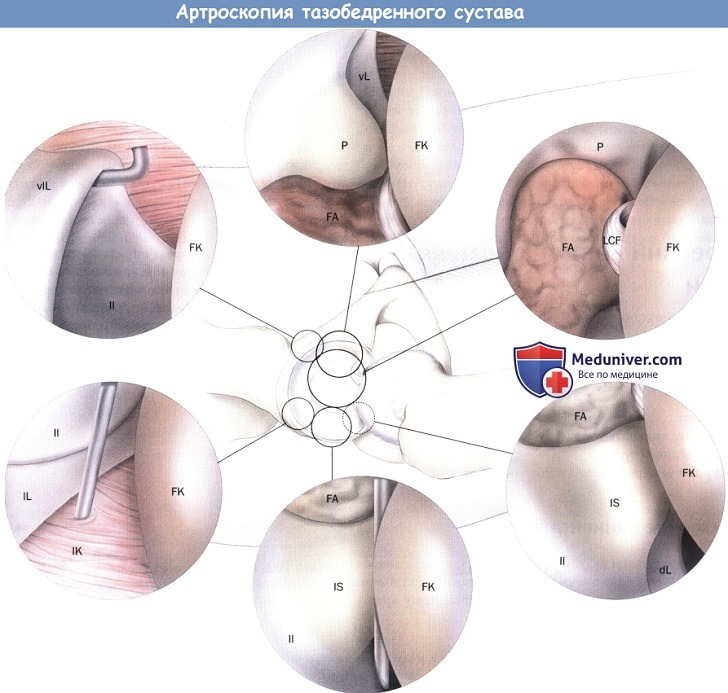
Диагностический обзор через центральный компартмент.
Вентролатеральная губа (VIL), подвздошная кишка (II), лобок (Р), седалищная кость (IS), головка бедра (FK),
вентральная губа (vL), вертлужная ямка (FA), латеральная губа (IL), связка головки бедренной кости (LCF),
губа (L), дорзальная губа (dL), латеральная сумка (IK).
— Читайте далее «Техника переднего доступа к бедренной кости»
Источник
