Тазобедренный сустав во фронтальном разрезе
Для успешного выполнения операции по эндопротезированию врачу важно знать и понимать хирургическую анатомию области тазобедренного сустава. Тазобедренный сустав – чашеобразный многоосный сустав. В этом разделе мы сознательно не будем останавливаться на деталях строения этого сустава, поскольку ставим целью отразить только те особенности, которые считаем важными для эндопротезирования (рис.1).
Если провести условную линию параллельную оси конечности тотчас кзади от большого вертела, то область тазобедренного сустава разделится на две части – переднюю и заднюю. Все используемые на сегодняшний день доступы к тазобедренному суставу можно условно разделить на доступы кпереди от этой линии (т.е. кверху от линии если больной лежит на спине) и кзади от этой линии (т.е. соответственно книзу).
Это является важным, поскольку анатомические образования, которые хирург встретит при использовании передне-латерального и латерального доступов и на которые ему придётся обращать своё внимание, могут не встретится ему вовсе или не иметь существенного значения при использовании заднего доступа.
Поэтому мы считаем целесообразным рассмотреть расположение основных анатомических образований относительно этой линии, смоделировав тем самым картину, которую будет наблюдать хирург при выполнении той или иной группы доступов. В разделе брошюры, посвящённом непосредственно доступам, эти сведения будут существенно дополнены.
При выполнении разреза в области тазобедренного сустава выше указанной линии хирург послойно рассекает кожу и подкожно-жировую клетчатку. Никаких особенностей строения на этих слоях ожидать не стоит. Следует, однако, отметить, что подкожно – жировая клетчатка в указанной области обильно кровоснабжается. Это особенно актуально у тучных пациентов, у которых этот слой в три-четыре раза толще, чем у среднего человека. Поэтому в структуре общей кровопотери в ходе операции рассечение кожи и клетчатки занимает важное место. В связи с этим хирургу следует уделить внимание тщательному гемостазу при прохождении этих слоёв.
Следом за клетчаткой располагается фасциальный слой. Обращает на себя внимание широкая толстая полоса фасции дистально от большого вертела — tractus iliotibialis. Это образование, по сути, является сухожилием, отходящим от большой ягодичной мышцы, огибающее большой вертел и далее идущее на голень по латеральной поверхности бедра (рис. 2).
После рассечения фасции хирургу становятся доступными к обзору две мышцы, располагающиеся выше проведённой нами линии: M. Gluteus medius и M. Tensor fasciae latae. Их можно отличить по следующим признакам: M. Gluteus medius более массивна, располагается проксимально от большого вертела и крепится непосредственно к нему. M. Tensor fasciae latae более тонкая, располагается более вентрально и непосредственно к большому вертелу не крепится, а вплетается волокнами в tractus iliotibialis. Если представить условный циферблат в сагиттальной плоскости, центром которого будет большой вертел, то M. Gluteus medius будет располагаться на 8, 9 и 10 часов, а M. Tensor fasciae latae на 11, 12 и 1 час.
При достаточно большой экспозиции раны, произведённой выше нашей условной линии, проксимально от вертела в заднем углу раны может быть видна часть M. Gluteus maximus, а дистально от большого вертела в переднем углу раны часть V. Lateralis M. Quadriceps femoris.
Непосредственно под M. Gluteus medius располагается M. Gluteus minimus. После отведения или рассечения ягодичных мышц, становится видна капсула тазобедренного сустава.
Иные образования можно наблюдать при проведении разреза ниже условной линии. Под фасцией хирург обнаруживает массив M. Gluteus maximus. Под этой мышцей располагается группа так называемых ротаторов бедра – мышц, обеспечивающих вращение бедра кнаружи. Это m. Piriformis – грушевидная мышца, m obturatorius internus et externus – внутренняя и наружная запирательные мышцы, mm. Gemelli superior et inferior – мышцы-близнецы верхняя и нижняя и m. Quadratus femoris – квадратная мышца бедра (рис. 3).
Все эти мышцы выполняют схожую функцию и имеют схожее строение. По форме они в большей или меньшей степени напоминают треугольник, обращённый основанием к крестцу, а вершиной прикрепляются к проксимальному отделу бедра (большому вертелу, вертельной ямке и межвертельному гребню).
Чтобы лучше представить расположение этих мышц можно провести сравнение с половиной цветка ромашки, центром которого является проксимальный отдел бедра. Соответственно его лепестками будут указанные мышца в следующем порядке от проксимальной к дистальной: m. Piriformis, затем m. Gemellus superior, сухожилие m obturatorius internus и m. Gemellus inferior, следом располагается m. Quadratus femoris, а самой дистальной является m obturatorius externus.
Особенностью грушевидной мышцы является то, что проходя через большое седалищное отверстие брюшко этой мышцы делит отверстие на две части надгрушевидное и подгрушевидное отверстие, через которые проходят соответственно верхние и нижние ягодичные сосуды и нервы, и, что является крайне важным, через подгрушевидное отверстие выходит седалищный нерв. Выйдя из подгрушевидного отверстия в области тазобедренного сустава, нерв проходит непосредственно между M. Gluteus maximus и ротаторами бедра (т.е выйдя из-под грушевидной мышцы нерв ложится на остальные ротаторы и сверху прикрывается большой ягодичной мышцей). Эту особенность надо учитывать при выполнении хирургического доступа, поскольку повреждение седалищного нерва может привести к непоправимым последствиям и не только свести эффект от операции на нет, но и ухудшить функцию конечности.
Дистальнее грушевидной мышцы располагаются последовательно верхняя близнецовая мышца, внутренняя запирательная и нижняя близнецовая мышца. Особенностью данной группы мышц является то, что внутренняя запирательная мышца имеет относительно длинное сухожилие, к которому соответственно сверху и снизу плотно приросли мышцы – близнецы. Фактически эти мышцы работают как одна и выделяются единым блоком.
Квадратная мышца бедра, как можно судить из названия, не является треугольной в полной мере. Скорее она напоминает трапецию, широким основанием обращённым к крестцу, а узким к бедру.
После отсечения мышц ротаторов от проксимального отдела бедра становится видна практически на всём протяжении капсула тазобедренного сустава.
Важной особенностью тазобедренного сустава является расположение образующих его костных структур. При выполнении операции эндопротезирования конечный результат будет тем лучше, чем более анатомично будут ориентированы компоненты. Это позволит сохранить эволюционно сформированные костно-суставные взаимоотношения, а соответственно и биомеханику конечности, что в последствии позволит избежать нарушения походки, длины конечности, её функции как сегмента, а также нарушения функционирования смежных суставов и их дегенеративных изменений.
Особенно важным является то, что в результате несоблюдения анатомичной ориентации компонентов эндопротеза, нередко становится невозможным вправление головки в чашку, или возникновение в послеоперационном периоде частого осложнения в виде вывиха бедренного компонента.
Особенностями положения вертлужной впадины в тазовой кости является её довольно чёткая ориентация в пространстве относительно горизонтальной и фронтальной плоскости (так называемые углы горизонтальной и фронтальной инклинации). Относительно горизонтальной плоскости вертлужная впадина имеет отклонение в 45–50 градусов, а относительно фронтальной 10–15 градусов (не более!). Синонимом фронтальной инклинации является также антеверсия или антеторсия вертлужной впадины. На практике это означает то, что вертлужная впадина расположена под 45-50 градусов книзу относительно горизонтальной оси книзу и несколько кпереди на 15–20 градусов относительно фронтальной (вертикальной) оси.
Особенностями положения шейки и головки бедра является также их отклонение кпереди (антеверсия). Плоскость, относительно которой шейка отклонена кпереди, на практике проводится через мыщелки бедра. Угол антеверсии шейки бедра, а после операции и шейки эндопротеза, составляет 10-15 градусов.
Кровоснабжение элементов тазобедренного сустава представлено на (рис. 4). Следует отметить, что при соблюдении методики операции риск повреждения крупных сосудов невелик. Остановка кровотечения из мелких ветвей обычно затруднений не вызывает.
Тем не менее, особенности анатомического строения пациентов, а также изменение анатомических соотношений в результате тяжёлых дегенеративных изменений и в результате травмы, может увеличить риск повреждения сосудов и нервов, и потому требует от хирурга особого внимания.
Кратко остановимся на строении связочного аппарата тазобедренного сустава (рис 5, 6). Связки делятся на внутрисуставные – поперечная связка вертлужной впадины и связка головки бедра, и внесуставные – круговая зона, лобково-бедренная, подвздошно-бедренная и седалищно-бедренная связка. Наряду с мышцами связки обеспечивают стабильность сустава.
replaced.ru
Источник
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 22 марта 2017;
проверки требуют 5 правок.
Та́зобе́дренный суста́в (лат. articulátio cóxae) — чашеобразный, многоосный сустав, образованный полулунной поверхностью вертлужной впадины тазовой кости и суставной поверхностью головки бедренной кости. Вертлужная губа, сращённая с краем вертлужной впадины, углубляет последнюю.
В тазобедренном суставе осуществляются движения:
- фронтальная ось — сгибание и разгибание,
- сагиттальная ось — отведение и приведение,
- вертикальная ось — наружная и внутренняя ротация.
Кроме того, чашеобразная поверхность сустава позволяет осуществлять круговое вращение бедра (лат. circumductio).
Анатомия[править | править код]
Наружные связки правого тазобедренного сустава: передняя (слева) и задняя (справа) |
Внутрикапсулярные связки: слева — левого тазобедренного сустава (удалена часть таза с вертлужной впадиной); справа — правого тазобедренного сустава, вид спереди (удалена капсула сустава). |
Суставная капсула к тазовой кости прикрепляется по окружности вертлужной впадины, оставляя вертлужную губу внутри полости сустава. К бедренной кости капсула прикрепляется спереди вдоль межвертельной линии, сзади — немного отступая кнутри от межвертельного гребня. Таким образом, шейка бедра располагается в суставной полости.
Связка головки бедра (лат. ligaméntum cápitis fémoris), находящаяся внутри суставной капсулы, препятствует чрезмерному приведению и наружной ротации бедра. Кроме этой связки тазобедренный сустав укреплён несколькими толстыми, прочными связками, расположенными как в толще капсулы, так и на её поверхности, а именно:
Подвздошно-бедренная связка(lig.iliofemorale)
Лобково-бедренная связка(lig.pubofemorale)
Седалищно-бедренная связка(lig.ischiofemorale)
Связка головки бедренной кости(lig.capitis femoris)
Круговая зона
Кровоснабжение[править | править код]
Медиальная и латеральная артерии, огибающие бедренную кость (из глубокой артерии бедра); вертлужная ветвь запирательной артерии и ветви нижней и верхней ягодичных артерий (из внутренней подвздошной артерии).
Венозный отток[править | править код]
Венозный отток в конечностях делится на поверхностные и глубокие вены. Так, в нижней конечности, отток начинается с тыльных пальцевых вен, которые впадают в тыльную венозную дугу стопы. Далее, из дуги берут начало медиальная и латеральная краевые вены. Первая продолжается в большую подкожную вену ноги, другая в малую одноименную.
Лимфоотток[править | править код]
Иннервация[править | править код]
Тазобедренный сустав имеет иннервацию, которая осуществляется за счет нервов надкостницы, околосуставных сосудисто-нервных образований, а также веточек крупных нервных стволов: бедренного, седалищного, запирательного, верхнего ягодичного, нижнего ягодичного и срамного нервов. Задненижний отдел суставной капсулы иннервируется веточками седалищного нерва, а также верхнего ягодичного и срамного, передняя часть — суставной ветвью запирательного нерва. Круглая связка и жировая подушка иннервируются задней ветвью запирательного нерва. Кроме того, в иннервации указанных структур могут участвовать ветви бедренного и верхнего ягодичного нервов.
См. также[править | править код]
- Сустав
- Таз
- Бедро
- Токсический синовит
Примечания[править | править код]
Литература[править | править код]
- Сапин М. Р., Билич Г. Л. Анатомия человека: учебник в 3 т. — М.: ГЭОТАР-Медиа, 2007. — Т.1. — 608 с. — ISBN 978-5-9704-0600-7.
Источник
Большеберцовая кость (вид сбоку)
| 1 — межмыщелковое возвышение; 2 — верхняя суставная поверхность; 3 — бугристость большеберцовой кости; 4 — задняя поверхность; 5 — латеральная поверхность; 6 — межкостный край; 7 — передний край; 8 — медиальная лодыжка |
Малоберцовая кость (с медиальной стороны)
| 1 — суставная поверхность; 2 — головка малоберцовой кости; 3 — межкостный край; 4 — медиальная поверхность; 5 — передний край; 6 — задний край; 7 — латеральная лодыжка |
Большеберцовая и малоберцовая кости (вид спереди)
| 1 — межмыщелковое возвышение большеберцовой кости; 2 — верхняя суставная поверхность большеберцовой кости; 3 — медиальный мыщелок; 4 — латеральный мыщелок; 5 — головка малоберцовой кости; 6 — бугристость большеберцовой кости; 7 — межкостный край большеберцовой кости; 8 — боковая поверхность малоберцовой кости; 9 — передний край большеберцовой кости; 10 — передний край малоберцовой кости; 11 — медиальная поверхность большеберцовой кости; 12 — межкостный край малоберцовой кости; 13 — боковая поверхность большеберцовой кости; 14 — медиальная лодыжка; 15 — латеральная лодыжка |
Кости стопы (тыльная поверхность)
| 1 — бугорок пяточной кости; 2 — пяточная кость; 3 — таранная кость; 4 — блок таранной кости; 5 — головка таранной кости; 6 — кубовидная кость; 7 — ладьевидная кость; 8 — клиновидные кости; 9 — кости плюсны; 10 — кости пальцев стопы |
Кости стопы (вид сбоку)
| 1 — блок таранной кости; 2 — таранная кость; 3 — головка таранной кости; 4 — ладьевидная кость; 5 — клиновидные кости; 6 — кости плюсны; 7 — кости пальцев стопы; 8 — пяточная кость; 9 — бугорок пяточной кости |
Тазобедренный сустав (вид спереди)
| 1 — подвздошно-бедренная связка; 2 — суставная сумка; 3 — лобково-реберная связка; 4 — запирательная мембрана |
Тазобедренный сустав (фронтальный разрез)
| 1 — круговая зона; 2 — связка головки бедренной кости; 3 — связка вертлужной впадины; 4 — суставная сумка |
Коленный сустав (вид спереди)
| 1 — надколенник; 2 — большеберцовая коллатеральная связка; 3 — связка надколенника; 4 — малоберцовая коллатеральная связка; 5 — бугристость малоберцовой кости; 6 — бугристость большеберцовой кости |
Коленный сустав с удаленной суставной капсулой
| 1 — бедренная кость; 2 — задняя крестообразная связка; 3 — передняя крестообразная связка; 4 — малоберцовая коллатеральная связка; 5 — медиальный мениск; 6 — латеральный мениск; 7 — большеберцовая коллатеральная связка; 8 — большеберцовая кость; 9 — связка надколенника; 10 — надколенник |
Коленный сустав (вертикальный разрез)
| 1 — бедренная кость; 2 — суставная капсула; 3 — суставная полость; 4 — надколенник; 5 — медиальный мениск; 6 — крыловидная складка; 7 — передняя крестообразная связка; 8 — задняя крестообразная связка; 9 — связка надколенника; 10 — большеберцовая кость |
Связки и суставы стопы (тыльная поверхность)
| 1 — передняя межберцовая связка; 2 — передняя таранно-малоберцовая связка; 3 — дельтовидная связка; 4 — пяточно-малоберцовая связка; 5 — межкостная таранно-пяточная связка; 6 — боковая таранно-пяточная связка; 7 — раздвоенная связка; 8 — тыльные предплюсне-плюсневые связки; 9 — тыльные плюсневые связки; 10 — капсула плюснефалангового сустава; 11 — капсула межфалангового сустава; 12 — коллатеральные связки |
Связки и суставы стопы (распил через голеностопный сустав)
| 1 — голеностопный сустав; 2 — задняя таранно-малоберцовая связка; 3 — подтаранный сустав; 4 — межкостная таранно-пяточная связка; 5 — раздвоенная связка; 6 — таранно-пяточно-ладьевидный сустав; 7 — пяточно-кубовидный сустав; 8 — поперечный сустав предплюсны; 9 — клиноладьевидный сустав; 10 — предплюсне-плюсневые суставы; 11 — межкостная клиноплюсневая связка; 12 — межкостные плюсневые связки; 13 — плюснефаланговые суставы; 14 — межфаланговые суставы стопы |
Тазовая кость (вид снаружи)
| 1 — крыло подвздошной кости; 2 — передняя ягодичная линия; 3 — задняя ягодичная линия; 4 — верхняя передняя подвздошная ость; 5 — верхняя задняя подвздошная ость; 6 — нижняя задняя подвздошная ость; 7 — большая седалищная вырезка; 8 — нижняя ягодичная вырезка; 9 — нижняя передняя подвздошная ость; 10 — тело подвздошной кости; 11 — полулунная поверхность; 12 — вертлужная впадина; 13 — малая седалищная вырезка; 14 — тело седалищной кости; 15 — верхняя ветвь лобковой кости; 16 — лобковый бугорок; 17 — запирательное отверстие; 18 — нижняя ветвь лобковой кости; 19 — седалищный бугор; 20 — ветвь седалищной кости |
Тазовая кость (вид изнутри)
| 1 — подвздошный гребень; 2 — подвздошная ямка; 3 — подвздошная бугристость; 4 — крыло подвздошной кости; 5 — верхняя задняя подвздошная ость; 6 — верхняя передняя подвздошная ость; 7 — ушковидная поверхность; 8 — нижняя задняя подвздошная ость; 9 — нижняя передняя подвздошная ость; 10 — дугообразная линия; 11 — большая седалищная вырезка; 12 — тело подвздошной кости; 13 — тело седалищной кости; 14 — тело лобковой кости; 15 — седалищная ость; 16 — лобковый гребень; 17 — запирательный гребень; 18 — передний запирательный бугорок; 19 — верхняя ветвь лобковой кости; 20 — ветвь седалищной кости; 21 — шероховатая поверхность; 22 — запирательное отверстие; 23 — нижняя ветвь лобковой кости |
Источник
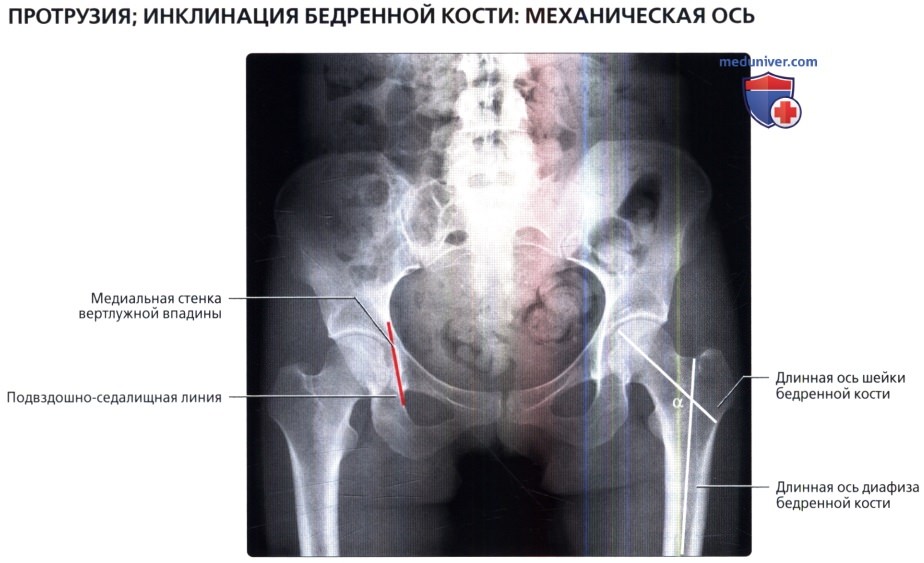
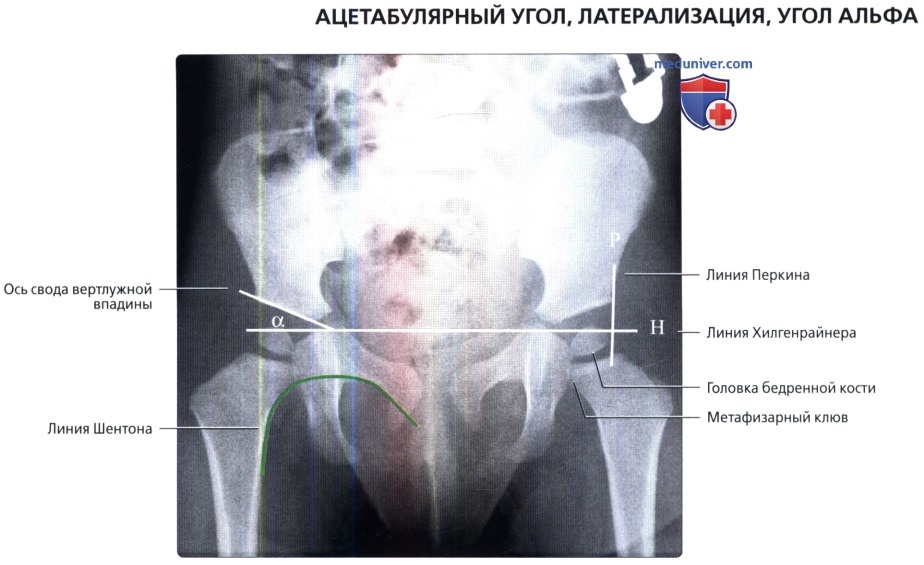
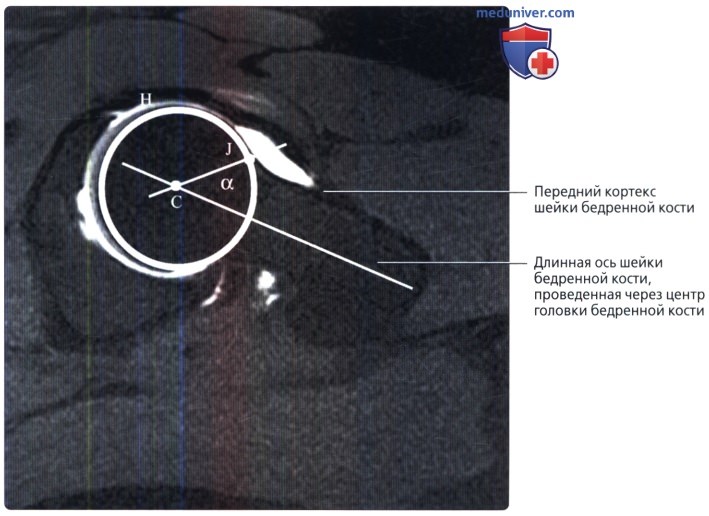
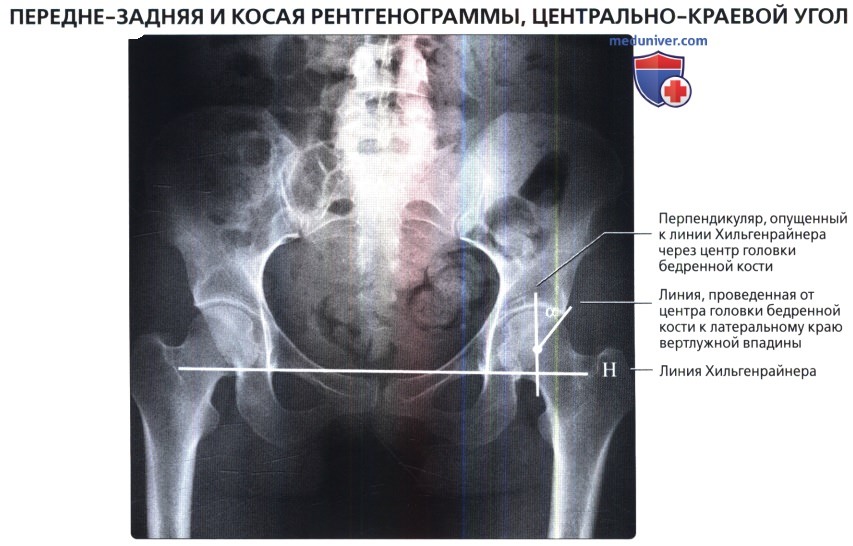
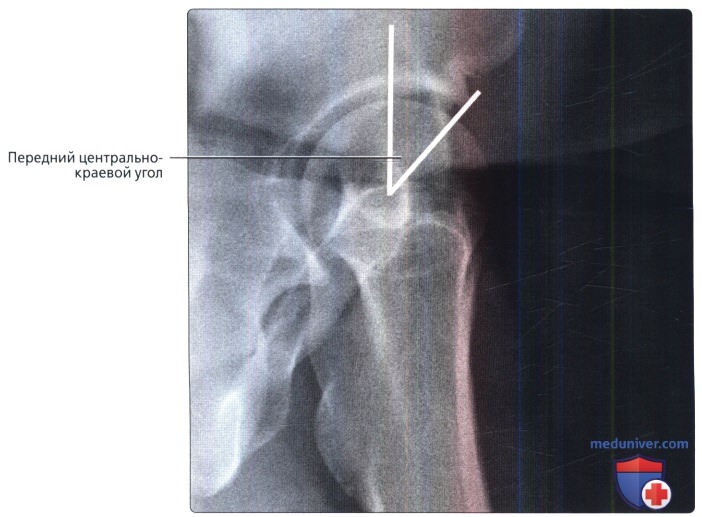
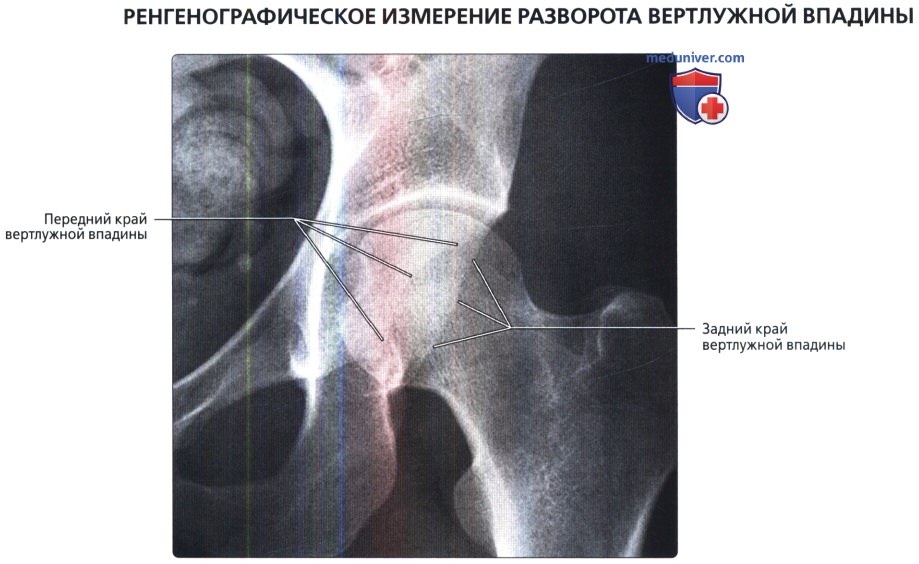
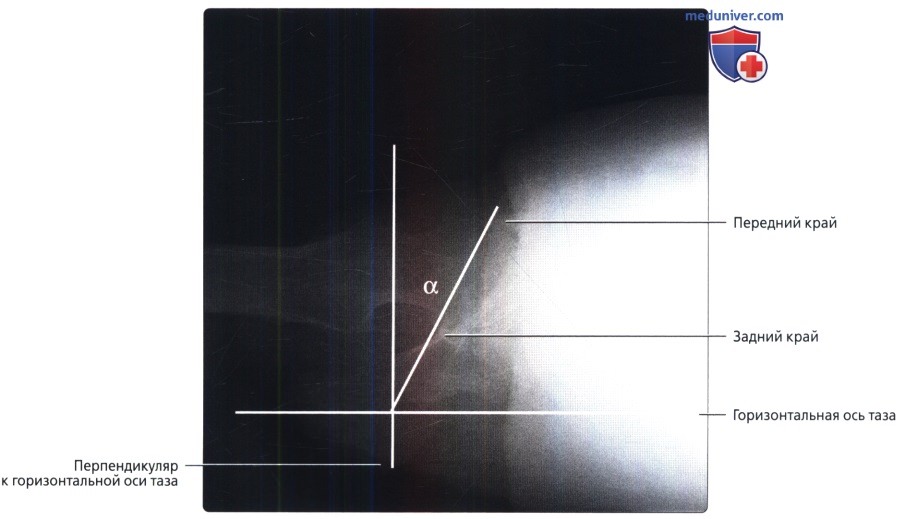
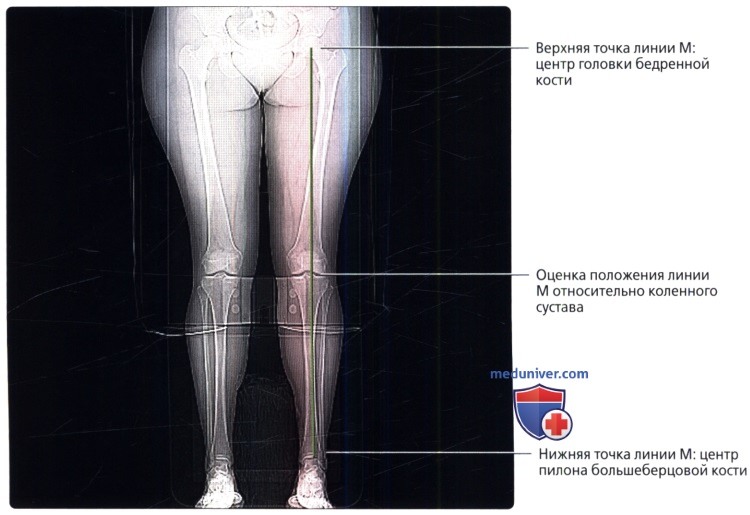
Размеры и линии таза, тазобедренного сустава в нормеа) Терминология: 1. Синонимы: 2. Определения:
б) Лучевая анатомия: 1. Общие сведения: 2. Строение свода вертлужной впадины: 3. Глубина вертлужной впадины: 4. Разворот вертлужной впадины: 5. Покрытие головки бедренной кости: 6. Строение головки бедренной кости: 7. Бедро: 8. Механическая ось нижней конечности: в) Вопросы лучевой анатомии: 1. Чрезмерное покрытие вертлужной впадиной: 2. Неполное покрытие вертлужной впадиной: 3. Уменьшенная кривизна головчато-шеечного перехода: г) Список литературы: — Вернуться в оглавление раздела «Лучевая медицина» Редактор: Искандер Милевски. Дата публикации: 9.6.2019 |
Источник