Тазобедренные суставы кривые ноги
Коксартроз – распространенное заболевание, подразумевающее деформацию тазобедренного сустава (ТБС), приводящее к инвалидности. Чтобы приостановить развитие патологии, нужно вовремя распознать его симптомы. Искривление тазобедренного сустава, чаще встречающееся у женщин, приводит к тому, что он полностью утрачивает свои функции.
Причины деформации ТБС у взрослых
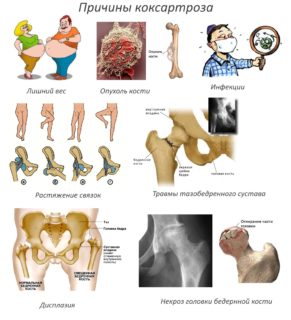 Искривление ТБС развивается постепенно, поэтому подтверждение диагноза свидетельствует о длительном пренебрежении его симптомами. Чаще патология встречается у взрослых людей, особенно ей подвержены женщины в возрасте старше 45 лет. Предрасполагающими факторами являются:
Искривление ТБС развивается постепенно, поэтому подтверждение диагноза свидетельствует о длительном пренебрежении его симптомами. Чаще патология встречается у взрослых людей, особенно ей подвержены женщины в возрасте старше 45 лет. Предрасполагающими факторами являются:
- Генетика. Передавшиеся по наследству заболевания костной, хрящевой ткани повышают вероятность развития искривления ТБС.
- Ожирение. Коксартроз – одно из многих заболеваний, возникающих из-за чрезмерной нагрузки на сустав, спровоцированной давлением на нее лишних килограммов. Даже ожирение первой стадии увеличивает риск развития патологии.
- Сахарный диабет. При хроническом заболевании страдают кровеносные сосуды, особенно их стенки. Из-за сбоев в кровоснабжении бедра развивается деформация.
Помимо предрасполагающих факторов, есть ряд причин, непосредственно провоцирующих появление ДТС:
- Старость. С возрастом хрящевая ткань истончается, происходят необратимые процессы, связанные с невозможностью ее регенерации.
- Дисплазия ТБС. Проявление ее признаков диагностируется у новорожденных, связанно это с неправильным развитием внутрисуставных компонентов.
- Травмирование. Вывих, ушиб, разные повреждение ТБС приводят к деформации, выступающей в качестве осложнения.
- Инфицирование. Заражение может произойти при травмировании капсулы, через кровоток.
- Некроз головки. Гибнут костные клетки, разрушаются ткани, что приводит к появлению коксартроза.
Развитие ДТС – длительный процесс, который провоцирует один, а чаще несколько внешних факторов или заболеваний.
Детский фактор
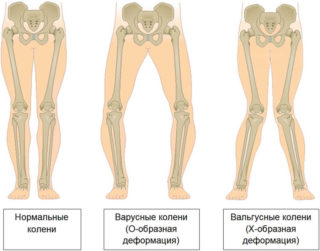 Деформация тазобедренного сустава у детей чаще является врожденной. Ее вызывает генетика, травмирование при родах, вынашивании плода. Выделяют два основных вида ДТС:
Деформация тазобедренного сустава у детей чаще является врожденной. Ее вызывает генетика, травмирование при родах, вынашивании плода. Выделяют два основных вида ДТС:
- Вальгусная деформация тазобедренных суставов. Сегмент расположен под углом наружу, ноги выглядят х-образно. Часто колени прикасаются друг к другу.
- Варусная деформация тазобедренных суставов. Является противоположным состоянием вальгусной. Сегмент расположен под углом внутрь, позиция ног о-образная.
Нормальное развитие ребенка при наличии варусной или вальгусной деформации (код по МКБ10 – 21.0, 21.1) невозможно. С первых дней жизни ему обеспечивают особый уход: пеленание, ограниченность движений, соблюдаются рекомендации по питанию, физической активности. При выполнении всех назначений в 2-3 года признаки искривления полностью пропадают.
Виды патологии и характерные симптомы
Выделяют два вида патологии:
- Первичная. К ней приводят метаболические изменения в организме больного, при которых установить точную причину ДТС невозможно.
- Вторичная. Возникает в качестве осложнения после травмы, имеющихся недугов опорно-двигательной системы организма.
Симптомами деформации тазобедренного сустава являются: невозможность нормальной подвижности, хруст при ходьбе, болевой синдром, укорочение конечности – перекос со стороны пораженного сустава, хромота. Степень проявления этих признаков зависит от стадии ДТС.
На первой стадии симптомы деформации ощущаются только при физической активности, боль временная, на второй – двигательная функция конечностей нарушается все сильнее. На третьей стадии наступает хромота и со временем полное обездвиживание, так как боль становится невыносимой.
Диагностика деформации ТБС
 Обычно при ДТС назначаются такие исследования :
Обычно при ДТС назначаются такие исследования :
- Рентген. Даже если в деформации подозревают только один сустав, нужны снимки двух. Исследование помогает оценить степень искривления, увидеть, как она отразилась на соседних органах.
- КТ и МРТ. Дополнительные способы диагностики, помогающие при необходимости более тщательно изучить полость поврежденного сустава, компоненты внутри него.
- Измерение длины конечностей. На последней стадии диагностируется значительный перекос, поэтому важно установить образовавшуюся разницу.
- Анализ крови. Помогает выявить причину патологии при ее возникновении из-за инфицирования.
При необходимости выполняют пункцию – прокалывают капсулу сустава, проводят анализ взятой жидкости. Процедура болезненная, но позволяет точно диагностировать причину искривления.
Методы лечения патологии
Основным методом лечения деформации тазобедренного сустава у взрослых при любой стадии является медикаментозное. Включает в себя применение лекарственных средств нескольких групп:
- Нестероидные противовоспалительные. Ослабляют болевой синдром, устраняют жар, нормализуют общее состояние. Распространенными препаратами этой группы являются Диклофенак, Мовалис, Индометацин.
- Хондропротекторы. Способствуют восстановлению хрящевой ткани, нормализуют качество синовиальной жидкости в капсуле. Обычно назначают Хондроитин-АКОС, Юниум.
- Средства для наружного применения. Крема, гели усиливают действие препаратов для приема внутрь. Эффективной является мазь Меновазин, ее аналоги.
Дополнительно лечение включает в себя компрессы. Используют лекарственные растворы: Димексид, Бишофит, а также народные средства по согласованию с врачом. На скорость выздоровления также влияют массаж, физиопроцедуры, лечебная гимнастика.
Возможные осложнения и последствия
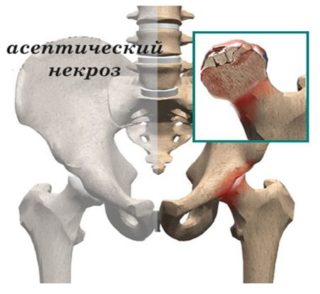
Отмирание тканей головки бедра возникает при нарушении кровоснабжения сустава.
Наиболее опасное последствие невылеченной деформации ТБС – инвалидизация. Чтобы избежать ее при неэффективности медикаментозного лечения назначают хирургическое вмешательство. Другими распространенными осложнениями являются:
- некроз головки — может быть не только первопричиной, но и последствием;
- артроз коленных суставов из-за большой нагрузки;
- бурсит;
- анкилоз – сращивание суставных поверхностей;
- искривление позвоночника, хронические заболевания спины.
Третья степень коксартроза является основанием для получения инвалидности.
Прогноз
Положительный прогноз дается при своевременном лечении. Чтобы полностью остановить развитие деформации, устранив все неприятные симптомы, необходимо выполнять рекомендации врача.
В первую очередь нужно ограничивать физическую нагрузку. Занятия спортом должны быть умеренные, рекомендуется лечебная гимнастика. Также важно соблюдение диеты, особенно если патология была спровоцирована ожирением.
Некоторые общеукрепляющие препараты, назначаемые после выздоровления для профилактики, могут применяться пожизненно.
Источник
Артроз тазобедренного сустава, или коксартроз, начинается с ощущения дискомфорта при ходьбе, а в конце концов может привести к полной потере способности самостоятельно передвигаться. Как и большинство болезней, на ранней стадии коксартроз поддается лечению. Но вот беда — больной обычно обращается к врачу, когда в суставе уже произошли необратимые изменения и без хирургического вмешательства просто не обойтись. На помощь врачам пришли инженеры. В лаборатории биомеханики московского Центрального института травматологии и ортопедии (ЦИТО) под руководством Алексея Анатольевича Жиляева разработан метод, позволяющий поставить диагноз «коксартроз» по особенностям походки больного до того, как тот почувствует неприятные симптомы.
Для изучения распределения нагрузки на поверхность опоры пациент наступает на динамометрические платформы в темпе обычной ходьбы.
При коксартрозе в тазобедренном суставе происходят изменения: поверхность хряща теряет эластичность и покрывается трещинами. Так выглядят суставы здорового человека (слева) и больного коксартрозом (справа).
При биомеханическом исследовании сил реакции опоры при ходьбе обычно используется установка, состоящая из измерительных динамометрических платформ (1), усилителей сигналов (2) и персонального компьютера с аналого-цифровым преобразователем (3).
Распределение нагрузки на опору при ходьбе по ровной поверхности: 2, 6 — касание опоры пяткой; 4, 8 — отталкивание от опоры носком ноги; 3, 7 — прохождение неопорной ноги мимо опорной (положение равновесия); 1, 5 — обе ноги во время ходьбы касаются опоры.
Изменение нагрузки на опору при ходьбе у здорового человека (слева) и больного коксартрозом (справа).
‹
›
Артроз тазобедренного сустава (коксартроз) встречается гораздо чаще, чем артроз коленного и голеностопного суставов. Обычно он проявляется в пожилом возрасте. Предрасположенность к этому заболеванию передается по наследству. Если в семье были случаи коксартроза, то нужно следить за своей фигурой: при избыточном весе болезнь может начаться раньше назначенного природой срока.
Тазобедренный сустав представляет собой соединительную хрящевую ткань между вертлужной впадиной тазовой кости и головкой бедренной кости. В норме головка бедренной кости имеет шаровидную форму, ее поверхность, как и поверхность вертлужной впадины, покрыта гладким хрящом. Максимальной толщины (1,5-3,0 мм) хрящевая прослойка достигает на верхнем полюсе головки бедра, испытывающем наибольшее давление при нагрузке. Для уменьшения трения суставные полости заполнены суставной (синовиальной) жидкостью. Хрящ выполняет функцию амортизатора.
Коксартроз начинается с изменения свойств синовиальной жидкости: она становится более густой и вязкой. Поверхность хряща теряет влагу, покрывается трещинами. Больной ощущает некоторый дискомфорт при ходьбе и привычных движениях — все время «чувствует» сустав. Это происходит из-за увеличения трения между суставными поверхностями. При дальнейшем прогрессировании коксартро за потерявшая эластичность хрящевая прослойка истончается и перестает выполнять функции амортизатора. В результате повседневные небольшие нагрузки, безопасные для здорового человека, у больного артрозом приводят к деформации головки бедренной кости и появлению сильных болей в суставе. Головка бедра при коксартрозе может приобрести, например, грибовидную, цилиндрическую форму или даже сплющиться. По мере деформации головки бедра меняется походка больного: темп ходьбы замедляется, все фазы шага как бы растягиваются во времени, что позволяет уменьшить боль в пораженном суставе при опоре на больную ногу. В результате нагрузка на мышцы ног снижается, уменьшается мышечная масса (атрофия мышц) не только ноги с пораженным суставом, но и здоровой конечности. Нарушается кровообращение сустава, ухудшается обмен веществ. Если болезнь запустить, то больной может потерять способность передвигаться самостоятельно даже в пределах собственной квартиры.
Для таких больных выход один — эндопротезирование, то есть имплантация искусственного, металлического (например, титанового) сустава. Стоимость качественного протеза велика, затраты на проведение операции — тоже. Кроме того, не исключена возможность ее неудачного исхода. Не стоит забывать, что коксартрозом болеют люди преклонного возраста, когда здоровье уже не то и перенести операцию значительно труднее, чем в молодости.
Для объективной оценки состояния суставов ученые часто используют биомеханические параметры. Их множество, и все они дают определенную информацию врачу для постановки правильного диагноза. Способность сустава исправно выполнять свою функцию, то есть обеспечивать перемещение сегментов ноги при ходьбе, врачи оценивают по нарушениям походки. Однако на начальной стадии болезни походка не меняется. В таком случае с помощью однократной регистрации биомеханических параметров ходьбы коксартроз обнаружить невозможно. Но мы нашли выход — провели исследование серии шагов пациента. В лаборатории биомеханики московского Центрального института травматологии и ортопедии (ЦИТО) разработан новый метод: измерение сил взаимодействия стоп человека с поверхностью опоры (так называемая реакция опоры) в серии шагов. Он позволяет поставить диагноз на самых ранних этапах патологического процесса.
Измерительная установка представляет собой две динамометрические (регистрирующие силу давления на их поверхность) платформы с усилительными блоками, которые связаны с персональным компьютером. Обе они размещаются в специальных углублениях со смещением одна относительно другой, а их поверхности расположены на уровне пола. Пациент последовательно наступает на платформы в обычном темпе ходьбы. Интегрирование динамограммы реакции опоры (вычисление площади под кривой) позволяет определить нагрузку, приходящуюся на один шаг.
Для каждой ноги динамограмма ходьбы по ровной горизонтальной поверхности имеет вид почти симметричной двугорбой кривой. Первый ее максимум соответствует моменту касания опоры пяткой, второй — моменту отталкивания от опоры носком. Минимум приходится на перемещение неопорной ноги мимо опорной (так называемое положение равновесия). Переносимая нога из крайнего заднего положения с ускорением движется вниз, и сила давления на опорную поверхность снижается. Затем, после прохождения положения равновесия, переносимая нога с ускорением поднимается, что обусловливает увеличение силы давления на опору. Чередование этих процессов и приводит к появлению минимума на кривой распределения нагрузки. Если человек болен коксартрозом, самую сильную боль он ощущает на максимуме кривой. Это побуждает больного снижать темп ходьбы, поскольку пиковые нагрузки (амплитуды обоих максимумов) на сустав уменьшаются.
Сравним теперь реакцию опоры практически здорового человека и больного коксартрозом. Здоровый человек двигается автоматически — мышцы сокращаются в одну и ту же фазу шага. Поэтому динамограммы реакции опоры симметричны и от шага к шагу имеют минимальные отличия. В начале заболевания ширина зоны одной фазы на динамограмме немного шире, чем при нормальной ходьбе. В дальнейшем при развитии болезни эта зона постепенно расширяется. У больного коксартрозом во время ходьбы идет своеобразный «поиск» условий для снижения болевых ощущений в пораженном суставе — появляются коррекционные мышечные сокращения. Поэтому кривая распределения нагрузки становится асимметричной, непостоянной от шага к шагу, и на ней появляются локальные максимумы. То, насколько различается нагрузка от шага к шагу (вариабельность нагрузки), и есть самый чувствительный параметр, характеризующий степень поражения сустава. Как оказалось, величина вариабельности может помочь врачам в постановке диагноза до того, как пациент почувствует затруднения при ходьбе.
Биомеханические исследования походки, проведенные в ЦИТО, показали, что у здоровых людей независимо от возраста величина вариабельности нагрузки при ходьбе (в серии из десяти шагов) не превышает 0,5%. Если этот параметр выше, то пациенту пора сделать рентгеновский снимок сустава и обратиться к врачу для уточнения диагноза. Величина вариабельности нагрузки растет при прогрессировании артроза одного из крупных суставов ноги (тазобедренного, коленного или голеностопного). Чем сильнее боль в пораженном суставе, тем выше вариабельность нагрузки ноги при ходьбе. При выраженном коксартрозе она колеблется в пределах от 1 до 2,5%, а при очень сильных болях может достигать 3,5%.
Новое биомеханическое исследование дает возможность распознать коксартроз на самых ранних стадиях. Чем раньше обнаруживается заболевание, тем больше вероятность обойтись без хирургического вмешательства, воспользовавшись консервативными методами лечения: магнитотерапией и электростимуляцией определенных групп мышц. Применение магнитотерапии улучшает кровообращение в пораженном суставе и ускоряет регенерацию хрящевой ткани. Электростимуляция препятствует атрофии мышц и позволяет разгрузить пораженный сустав за счет формирования вокруг него «мышечного корсета».
Иллюстрация «Изменение нагрузки на опору при ходьбе у здорового человека (слева) и больного коксартрозом (справа)».
На каждом рисунке приведены кривые серии десяти шагов. Здоровый человек при ходьбе двигается автоматически, поэтому кривая распределения нагрузки практически не меняется от шага к шагу — десять кривых отличаются одна от другой не более чем на 0,35% (слева). Больной коксартрозом во время ходьбы постоянно пытается найти максимально комфортное положение, чтобы уменьшить боль в пораженном суставе, в результате динамограмма «расплывается», на ней появляются дополнительные максимумы, кривые варьируют от шага к шагу: отклонения в серии из десяти шагов достигают 2,99% (справа). P — вес, то есть давление пациента на опору в стоячем положении.
Источник
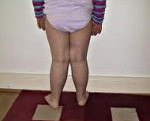
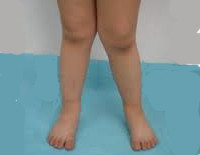
Х-образные ноги – это патология, при которой у человека, стоящего с выпрямленными и сведенными вместе ногами, расстояние между пятками составляет 5 и более сантиметров. В большинстве случаев Х-образные ноги не являются врожденным заболеванием, а развиваются из-за чрезмерной нагрузки на ножки ребенка в первые годы жизни. Диагноз выставляется на основании внешнего осмотра, рентгенографии и других исследований. В раннем возрасте проводится консервативная коррекция, при безуспешности консервативного лечения и прогрессировании деформации показана операция.
МКБ-10
M21.0 Вальгусная деформация, не классифицированная в других рубриках

Общие сведения
Х-образные ноги (вальгусное искривление ног) – часто встречающаяся деформация нижних конечностей. При выпрямленных ногах и сведенных вместе коленях расстояние между стопами пациента составляет 4-5 и более сантиметров, а внешний контур ног по форме напоминает песочные часы. Искривление может быть физиологическим или патологическим, врожденным или приобретенным. В возрасте от 2 до 4 лет 80% детей имеют вальгусное искривление ног, при этом по мере роста ребенка деформация уменьшается или исчезает.
Нормой для взрослого мужчины является отклонение голеней кнаружи до 5-7 градусов, для взрослой женщины – до 10 градусов. Более выраженное искривление приводит к неправильному распределению нагрузки на суставные поверхности большеберцовых костей, прогрессирующей деформации коленных суставов и развитию ранних гонартрозов. Кроме того, нефизиологичное положение нижних конечностей становится причиной постоянного перенапряжения мышц, быстрой утомляемости, нарушений осанки, плоскостопия и т. д. Лечение Х-образных ног осуществляют ортопеды и травматологи.

Х-образные ноги
Причины
Причины Х-образной деформации конечностей многообразны. Заболевание может быть связано, как с врожденными, так и приобретенными факторами. В числе наиболее значимых отмечают:
- Ранее начало ходьбы. Чаще всего вальгусная деформация нижних конечностей развивается вследствие чрезмерной нагрузки на неокрепшие ножки малыша. В таких случаях мышцы и связки еще недостаточно крепки, чтобы удерживать ножки ребенка в правильном положении, а плохая координация усугубляет эту проблему, поскольку во время ходьбы малыш слишком широко расставляет ноги, чтобы не упасть.
- Конституционные особенности. Формирование Х-образной деформации ног может быть спровоцировано лишним весом ребенка. Однако, если лишний вес отсутствует, патология чаще развивается у астеников, а не у гиперстеников, что может быть обусловлено врожденной слабостью мышечно-связочного аппарата, более характерной для людей с астеническим типом телосложения. Девочки страдают вальгусным искривлением ног чаще мальчиков из-за особенностей строения таза, связанных с полом ребенка, при этом, чем шире таз и короче бедренные кости, тем сильнее может быть выражено Х-образное искривление ног.
- Нарушение обмена кальция. Негативное влияние на формирование скелета оказывают некоторые болезни почек и другие заболевания, провоцирующие нарушения кальциевого обмена и, как следствие, снижение прочности костной ткани. Ранее в качестве одной из основных причин развития вальгусной деформации рассматривали рахит, однако, в настоящее время эта проблема утратила свою актуальность. Тем не менее, рахит иногда встречается, поэтому его необходимо исключать в процессе дифференциальной диагностики.
- Наследственность. В ряде случаев Х-образные ноги передаются по наследству. Нарушение вызывается неправильным окостенением наружного мыщелка бедренной кости. В отличие от приобретенного вальгусного искривления, генетически обусловленная патология выявляется сразу после рождения ребенка, поскольку в норме у новорожденных должна наблюдаться физиологическая О-образная деформация. Врожденное Х-образное искривление ног всегда сочетается с плоскостопием и вальгусной деформацией шейки бедра.
- Травмы и опухоли. Причиной одностороннего деформации могут стать внутрисуставные переломы мыщелков большеберцовой и бедренной кости, компрессионные переломы зоны метафизов, а также диафизарные переломы бедра и голени с неустраненным угловым смещением. Искривление конечности возможно при злокачественных и доброкачественных опухолях хрящевой и костной ткани.
- Врожденные состояния. Иногда односторонняя Х-образная деформация развивается при врожденных аномалиях нижних конечностей (дисплазии тазобедренного сустава и врожденном вывихе бедра, гипоплазии большеберцовой кости, аномалии развития коленного сустава и т. д.).
Наряду с истинной вальгусной деформацией ног, обусловленной изменениями костей и суставов нижних конечностей, выделяют ложное искривление, связанное с особенностями расположения мягких тканей. Ложная Х-образная деформация ног является чисто косметическим дефектом и не требует специального лечения.
Симптомы
Дети с Х-образными ногами быстро устают и часто жалуются на боли в нижних конечностях. Их походка становится неловкой, неуверенной. Иногда возникают мышечные судороги. Изменение формы ног видно невооруженным глазом, для точной оценки выраженности патологии ребенка просят встать со сведенными вместе ногами, после чего измеряют расстояние между стопами. Если у малыша в возрасте до 4 лет это расстояние превышает 4-5 см., необходимо дальнейшее обследование, консервативное лечение и динамическое наблюдение.
Длительное существование вальгусной деформации влечет за собой анатомические изменения коленных суставов, стоп, а в некоторых случаях и позвоночника. Внутренние коллатеральные связки коленных суставов чрезмерно растягиваются, сустав становится неустойчивым, происходит его боковое переразгибание. Стопы больных с Х-образными ногами приобретают плосковальгусную установку, формируется плоскостопие, которое еще больше затрудняет ходьбу, вызывает боли и повышенную утомляемость после нагрузки. Если одна нога искривлена сильнее другой, туловище ребенка во время стояния отклоняется от вертикальной оси, что может повлечь за собой нарушение осанки и формирование сколиоза.
Диагностика
Диагноз устанавливается специалистом в сфере ортопедии и травматологии на основании результатов внешнего осмотра, рентгенографии, плантографии и специальных измерений:
- На рентгенографии коленных суставов выявляется неравномерность суставной щели, внутренние мыщелки развиты лучше наружных, наружные мыщелки скошены. При наследственно обусловленном вальгусном искривлении контуры окостеневшей части наружных мыщелков могут быть расплывчатыми, нечеткими. Своды стоп уплощены.
- Данные плантографии и определение подометрического индекса по Фридланду подтверждает наличие патологических изменений.
Лечение Х-образных ног
Консервативная тактика
Нерезко выраженная деформация у детей младшего возраста является физиологической нормой и не требует специального лечения. При отсутствии патологических изменений в суставах рекомендуется наблюдение у детского ортопеда. При выраженном вальгусном искривлении ног проводят консервативные мероприятия. Назначают комплексы ЛФК для укрепления мышц и связок бедер и голеней, рекомендуют ношение специальной обуви, ограничивающей боковое отклонение голеней. Ребенка направляют на массаж и физиопроцедуры. В тяжелых случаях используют специальные шарнирные ортезы и съемные лонгеты.
Хирургическое лечение
Длительное существование вальгусной деформации провоцирует раннее развитие гонартроза, поэтому взрослым и детям старшего возраста при наличии сохраняющейся патологии выполняются операции при искривлении ног. Тактика лечения зависит от вида и причины деформации. При Х-образных ногах, обусловленных наследственной патологией или слабостью мышечно-связочного аппарата, проводят остеотомию бедренной кости. В послеоперационном периоде назначают ЛФК, массаж и физиотерапевтические процедуры.
При одностороннем искривлении, спровоцированном травмами или патологическими процессами в средней части голени, накладывают аппарат Илизарова, одновременно осуществляя остеотомию большеберцовой кости. Срок ношения аппарата определяется выраженностью деформации и может колебаться от 2-3 месяцев до полугода и более. После операции пациентам назначают ЛФК, массаж и физиотерапию, в последующем проводят реабилитационные мероприятия, направленные на восстановление объема движений и укрепление мышц.
Литература 1. Болезни костей у детей / Волков М.В. -1985 2. Косметическая классификация формы нижних конечностей/ Егоров М.Ф.// Анналы травматологии и ортопедии — 1999.- № 2 3. Ортопедия/ Краснов А.Ф., Котельников,Г.П., Иванова.К.А. — 1998 4. Травматология и ортопедия/ под ред. Корнилова Н.В. — 2011 | Код МКБ-10 M21.0 |
Х-образные ноги — лечение в Москве
Источник
