Сумки коленного сустава топографическая анатомия
Оглавление темы «Поверхность коленного сустава. Коленный сустав.»:
- Передняя поверхность коленного сустава. Границы передней поверхности коленного сустава. Внешние ориентиры передней поверхности коленного сустава.
- Слои передней области коленного сустава. Кожа, фасции передней области коленного сустава.
- Задняя поверхность коленного сустава. Внешние ориентиры задней области коленного сустава. Границы задней поверхности коленного сустава. Проекции сосудов и нервов задней поверхности коленного сустава на кожу.
- Слои задней области коленного сустава. Подколенная фасция. Топография сосудисто-нервных образований задней поверхности коленного сустава. Топография большеберцового нерва.
- Топография общего малоберцового нерва. Топография подколенной вены. Топография подколенной артерии. Топография подколенной ямки. Связка Винслова—Бурже.
- Сообщения подколенной ямки. Отверстия подколенной ямки. Связь клетчатки подколенной ямки с соседними областями.
- Коленный сустав ( articulatio genus ). Суставные поверхности коленного сустава. Мениски коленного сустава. Капсула коленного сустава.
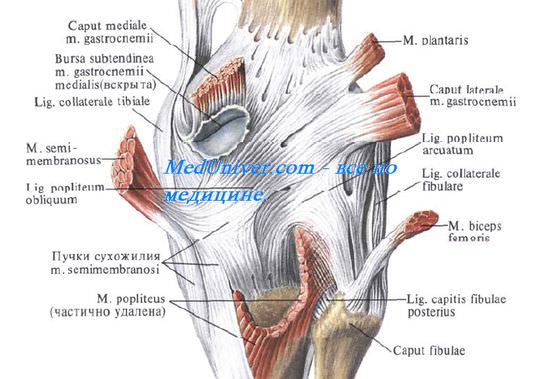
- Связки укрепляющие коленный сустав. Связки коленного сустава. Коллатеральные связки коленного сустава. Внутрисуставные связки коленного сустава.
- Синовиальная оболочка коленного сустава. Завороты коленного сустава. Завороты синовиальной оболочки коленного сустава. Синовиальные сумки коленного сустава.
- Коллатеральное кровообращение в области коленного сустава. Коллатерали коленного сустава. Коллатеральные сосуды коленного сустава.
Синовиальная оболочка коленного сустава. Завороты коленного сустава. Завороты синовиальной оболочки коленного сустава. Синовиальные сумки коленного сустава.
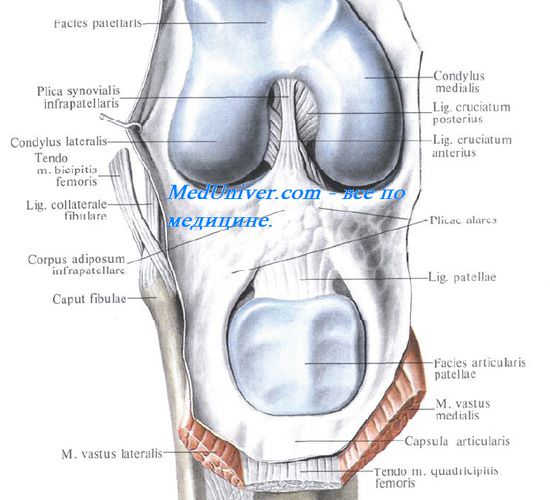
Синовиальная оболочка коленного сустава образует на передней стенке сустава ниже надколенника две содержащие жир складки коленного сустава, plicae alares, которые приспосабливаются к суставным поверхностям, заполняя промежутки между ними при каждом положении колена.
Завороты коленного сустава. Завороты синовиальной оболочки коленного сустава
На местах перехода синовиальной оболочки коленного сустава на кости, составляющие коленный сустав, образуется 13 заворотов коленного сустава, которые значительно увеличивают полость сустава, а при воспалительных процессах могут быть местами скопления гноя, крови, серозной жидкости.
Спереди выделяют 5 заворотов коленного сустава: вверху, над мыщелками бедра, посередине — верхний передний заворот коленного сустава, по бокам — 2 медиальных заворота коленного сустава, верхний и нижний, и 2 латеральных заворота коленного сустава, верхний и нижний.
Сзади располагаются 4 заворота коленного сустава: 2 медиальных, верхний и нижний завороты коленного сустава, и 2 латеральных, верхний и нижний завороты коленного сустава.
На боковых поверхностях мыщелков бедра и боковых поверхностях большеберцовой кости выделяют 4 боковых заворота коленного сустава: 2 медиальных, верхний и нижний, и 2 латеральных, верхний и нижний завороты коленного сустава.

Синовиальные сумки коленного сустава
Снаружи от капсулы коленного сустава залегает ряд синовиальных сумок, некоторые из них сообщаются с суставом. Спереди расположена наднадколенниковая сумка, bursa suprapatellaris, которая в 85% случаев сообщается с верхним передним заворотом коленного сустава.
На передней поверхности надколенника встречаются сумки коленного сустава, число которых может доходить до трех: под кожей — bursa subcutanea prepatellaris; глубже под фасцией — bursa prepatellaris subfascia-lis; наконец, под апоневротическим растяжением m. quadriceps — bursa subtendinea prepatellaris. У места нижнего прикрепления lig. patellae, между этой связкой и большеберцовой костью, заложена постоянная, не сообщающаяся с суставом синовиальная сумка коленного сустава, bursa infrapatellaris profunda.
Сзади снаружи имеется подколенное углубление, recessus subpopliteus, — синовиальная сумка коленного сустава, отделяющая m. popliteus от капсулы коленного сустава. Онапостоянно сообщается с полостью коленного сустава и примерно в 20% случаев — с полостью межберцового сустава, соединяя их.
Сзади и изнутри расположены две сумки коленного сустава, отделяющие капсулу сустава от медиальной головки икроножной мышцы (bursa subtendinea m. gastrocnemii medialis) и от сухожилия полуперепончатой мышцы (bursa m. semimembranosi, или сумка Броди коленного сустава [Brodie]). Обе они сообщаются с полостью коленного сустава в 50% случаев.
Синовиальные сумки коленного сустава имеют значение в распространении затеков при гнойном воспалении коленного сустава (гонит).
Учебное видео анатомии коленного сустава

— Также рекомендуем «Коллатеральное кровообращение в области коленного сустава. Коллатерали коленного сустава. Коллатеральные сосуды коленного сустава.»
Источник
Сустав образован мыщелками бедренной и большеберцовой костей и надколенником. Суставные поверхности костей почти на всем протяжении покрыты хрящом. Между суставными поверхностями расположены на мыщелках большеберцовой кости особые хрящевые мениски, которые соединены наружной поверхностью с капсулой сустава; из них наружный имеет форму буквы О, внутренний – буквы С. Оба мениска соединены между собой посредством lig. transversum genus.
В связочный аппарат сустава входят следующие связки: внутрисуставные и внесуставные.
Внутрисуставные связки:
· передняя и задняя крестообразные связки (lig. cruciatum anterius et posterius) – соединяют бедренную и большеберцовую кости.
Внесуставные связки:
· связка надколенника (lig. patellae);
· медиальная и латеральная поддерживающие связки надколенника;
· коллатеральная большеберцовая связка (lig. collaterale tibiale) укрепляет сустав с медиальной стороны (сращена с капсулой сустава и медиальным мениском, поэтому разрыв связки сопровождается повреждением суставной капсулы и разрывом мениска);
· коллатеральная малоберцовая связка (lig. collaterale fibulare) укрепляет капсулу сустава с латеральной стороны;
· косая и дугообразная подколенные связки (lig. popliteum obliquum et lig. popliteum arcuatum) укрепляют капсулу сзади.
На местах перехода синовиальной оболочки на кости, составляющие коленный сустав, образуются завороты, которые значительно увеличивают полость сустава, а при воспалительных процессах могут быть местами скопления крови, гноя, серозной жидкости.
Различают 9 заворотов (5 спереди и 4 сзади):
· верхний (recessus genus superior) – между бедром и надколенником;
· передние верхние завороты – медиальный и латеральный (recessus genus anteriores superiores medialis et lateralis) – между мыщелками бедра и менисками;
· передние нижние завороты – медиальный и латеральный (recessus genus anteriores inferiores medialis et lateralis) – между менисками и мыщелками большеберцовой кости;
· задние верхние завороты – медиальный и латеральный (recessus genus posteriores superiores medialis et lateralis) – между мыщелками бедра и менисками;
· задние нижние завороты – медиальный и латеральный (recessus genus posteriores inferiores medialis et lateralis) – между менисками и мыщелками большеберцовой кости.
Кровоснабжение:
Коленный сустав кровоснабжается многочисленными артериями, которые, анастомозируя, формируют коленную суставную сеть (rete articulare genus):
· нисходящая коленная артерия (a. genus descendens) из бедренной артерии (выходит из приводящего канала);
· пять ветвей подколенной артерии (латеральная и медиальная верхние коленные, средняя коленная, латеральная и медиальная нижние коленные артерии);
· возвратные ветви передней большеберцовой артерии: передняя и задняя большеберцовые возвратные артерии (aa. reccurrentes tibiales anterior et posterior);
· артерия, огибающая малоберцовую кость (a. circumflexae fibulae) из задней большеберцовой артерии.
Иннервация:
Иннервация коленного сустава осуществляется ветвями общего малоберцового (n. peroneus communis), большеберцового (n. tibialis) и подкожного нервов (n. saphenus).
Синовиальные сумки в области коленного сустава
В передней области колена в подкожной клетчатке и вблизи мест прикрепления сухожилий имеется большое количество синовиальных сумок.
Выше надколенника, между четырехглавой мышцей и бедренной костью находится наднадколенниковая сумка (bursa suprapatellaris). Она сообщается с верхним заворотом коленного сустава.
Впереди надколенника располагаются следующие преднадколенниковые сумки (ни одна из них не сообщается с полостью сустава):
· подкожная (bursa prepatellaris subcutanea) – между поверхностной и широкой фасцией;
· подфасциальная (bursa prepatellaris subfascialis) – между широкой фасцией и сухожилием четырехглавой мышцы;
· подсухожильная (bursa prepatellaris subtendinea) – между сухожилием четырехглавой мышцы и надкостницей.
Книзу от надколенника на уровне бугристости расположены поднадколенниковые подкожная и глубокая сумки (bb. infrapatellares subcutanea et profunda), они не сообщаются с полостью сустава.
С полостью сустава сообщаются сумки, находящиеся сзади на мыщелках бедра: сумка подколенной мышцы (b. m. poplitei) (сообщается с задним верхним латеральным заворотом), медиальная подсухожильная сумка икроножной мышцы (b. subtendinea m. gastrocnemii medialis) и сумка полуперепончатой мышцы (bursa m. semimembranosi) открываются в задний верхний медиальный заворот.
Точки пункции
Пункцию производят на уровне основания или верхушки надколенника, отступив от него на 1 – 2см.
4.8 Топография области голеностопного сустава (regio talocruralis)
Границы области голеностопного сустава могут быть определены двумя плоскостями: верхняя, горизонтальная, проходит через основания обеих лодыжек, нижняя – косо, от верхушки одной лодыжки через подошву к верхушке другой лодыжки, а затем через тыл стопы.
Мягкие ткани, прикрывающие голеностопный сустав, окружают его со всех 4-х сторон, и соответственно этому можно подразделить описываемую область на 4 отдела: передний (между обеими лодыжками), медиальный (между медиальной лодыжкой и краем ахиллова сухожилия), латеральный (между латеральной лодыжкой и ахилловым сухожилием), задний (соответствует ахиллову сухожилию).
Передняя область голеностопного сустава
Послойная топография:
1. Кожа тонкая, подвижная.
2. Подкожная жировая клетчатка развита слабо. В клетчатке кпереди от медиальной лодыжки проходят большая подкожная вена ноги (v. saphena magna) вместе с подкожным нервом (n. saphenus), а латеральнее ветви поверхностного малоберцового нерва (n. peroneus superficialis).
3. Собственная фасция уплотняется и формирует 2 связки: верхний и нижний удерживатели сухожилий-разгибателей (retinaculum mm. extensorum superius et retinaculum mm. extensorum inferius). От retinaculum mm. extensorum вглубь отходят перегородки, которые делят пространство под удерживателями на 3 костно-фиброзных канала. В них проходят сухожилия разгибателей, окруженные синовиальными влагалищами. Медиальный канал содержит сухожилие передней большеберцовой мышцы, латеральный – сухожилия длинного разгибателя пальцев. В срединном канале проходят сухожилие длинного разгибателя большого пальца и a. tibialis anterior с двумя венами и n. peroneus profundus (сосудисто-нервный пучок лежит кнаружи от сухожилия). Влагалища сухожилий между собой и с полостью голеностопного сустава не сообщаются.
4. Глубже сухожилий-разгибателей лежит капсула голеностопного сустава.
· Область медиальной лодыжки
Послойная топография:
1. Кожа тонкая.
2. Подкожная жировая клетчатка представлена слабо.
3. Собственная фасция утолщается, формирует удерживатель сухожилий-сгибателей (retinaculum mm. flexorum), натянутый между медиальной лодыжкой и пяточной костью.
Область xарактеризуется наличием костно-фиброзного лодыжкового канала (canalis malleolaris). Стенками канала являются: медиально – удерживатель сухожилий-сгибателей, латерально – медиальная лодыжка и пяточная кость.
Канал пропускает, идущие на подошву, сухожилия мышц глубокого слоя задней поверхности голени и сосудисто-нервный пучок задней поверхности голени. Сразу за медиальной лодыжкой лежит сухожилие задней большеберцовой мышцы, затем сухожилие длинного сгибателя пальцев, за ним – задняя большеберцовая артерия с венами, кзади от нее – большеберцовый нерв и еще кзади и глубже – сухожилие длинного сгибателя I пальца.
Сосудисто-нервный пучек проецируется на середине расстояния между медиальной ладыжкой и пяточной костью. Артерия и нерв делятся в канале на медиальные и латеральные подошвенные ветви (aa. et nn. plantares medialis et lateralis), которые вместе с сухожилиями длинного сгибателя пальцев и I пальца проникают на подошвенную поверхность стопы в пяточный канал (canalis calcaneus).
· Задний отдел области
Послойная топография:
1. Кожа утолщена, образует поперечные складки.
2. Подкожная клетчатка развита слабо. В ней и на фасции находится артериальная пяточная сеть, образованная пяточными ветвями задней большеберцовой и малоберцовой артерий, а также ветвями подошвенных артерий.
3. Собственная фасция охватывает ахиллово сухожилие двумя пластинками, образуя футляр. Ахиллово сухожилие прикрепляется широким основанием к пяточному бугру. Между сухожилием и пяточным бугром располагается bursa tendinis calcanei.
· Латеральный отдел области
Послойная топография
1. Кожа подвижная.
2. В подкожной клетчатке позади латеральной лодыжки проходят малая подкожная вена ноги (v. saphena parva) и икроножный нерв (n. suralis).
3. Собственная фасция утолщается и формирует 2 связки, идущие от латеральной лодыжки к пяточной кости: верхний и нижний удерживатели сухожилий малоберцовых мышц (retinaculi mm. peroneorum superius et inferius).
Под верхним удерживателем проходят сухожилия малоберцовых мышц в одном общем синовиальном влагалище. Синовиальное влагалище не сообщается с полостью голеностопного сустава. Под нижним удерживателем сухожилия малоберцовых мышц заключены в отдельные синовиальные влагалища.
4.9 Топография голеностопного сустава (articulatio talocruralis)
Голеностопный сустав образован дистальными эпифизами большеберцовой и малоберцовой костей. Лодыжки берцовых костей охватывают в виде вилки блок таранной кости. Суставная капсула прикрепляется по краю суставных хрящей.
Связочный аппарат
Суставная капсула спереди и сзади лишена связок.
С медиальной стороны укреплена дельтовидной связкой (lig. deltoideum) – начинается на медиальной лодыжке, веерообразно расходится и прикрепляется к таранной, пяточной и частично ладьевидной кости), с латеральной стороны укреплена 3 связками: передняя таранно-малоберцовая связка, пяточно-малоберцовая связка, задняя таранно-малоберцовая связка (lig. talofibulare anterius, lig. talofibulare posterius, lig calcaneofibulare).
Кровоснабжение
Кровоснабжается ветвями передней и задней большеберцовых артерий, малоберцовой артерией.
Иннервируется: подкожный нерв с медиальной стороны, икроножный нерв с латеральной стороны, глубокий малоберцовый нерв спереди.
Слабые места
Спереди и сзади суставная капсула лишена укрепляющих связок, здесь она обладает наименьшей прочностью (слабые места).
Проекция
Суставная щель сустава проецируется спереди по линии, соединяющей основания лодыжек; сзади проекция сустава меняется в зависимости от положения стопы: при подошвенном сгибании суставная щель находится на уровне верхнего края пяточной кости, при тыльном сгибании этот край отходит от проекции суставной щели вниз.
Точки пункции
Производят спереди у латеральной или медиальной лодыжек.
С латеральной стороны точка пункции расположена на 2см выше верхушки латеральной лодыжки, на 1см кпереди и кнутри от нее.
При пункции у медиальной лодыжки иглу вкалывают в точку, расположенную на 1см выше верхушки лодыжки и на 2см кнаружи от ее внутренней поверхности.
4.10 Топография тыльной поверхности стопы (dorsum pedis)
1. Кожа тонкая и подвижная.
2. Подкожная клетчатка рыхлая, в ней находится тыльная венозная сеть стопы (rete venosum dorsalis pedis), которая служит истоком для большой и малой подкожных вен.
3. Поверхностная фасция тонкая, в ее расщеплении проходят кожные нервы – подкожный нерв, медиальный и промежуточный тыльные кожные нервы (ветви поверхностного малоберцового нерва), латеральный тыльный кожный нерв (от икроножного нерва).
4. Собственная фасция является продолжением фасции голени. Между листками фасции проходят: сухожилия передней большеберцовой мышцы, длинного разгибателя пальцев и I пальца.
5. Под фасцией расположены: короткий разгибатель большого пальца стопы (m. extensor hallucis brevis) и короткий разгибатель пальцев (m. extensor digitorum brevis).
6. Тыльные межкостные мышцы, покрытые межкостной фасцией.
Сосудисто-нервный пучок стопы состоит из тыльной артерии стопы (a. dorsalis pedis) – продолжение передней большеберцовой артерии – с двумя сопровождающими венами и глубоким малоберцовым нервом (n. peroneus profundus).
Ветви тыльной артерии стопы:
1. Не доходя до первого межплюсневого промежутка артерия отдает дугообразную артерию (a. arcuata), от которой отходят тыльные плюсневые артерии (aa. metatarseae dorsales), а от них – тыльные пальцевые артерии (aa. digitales dorsales).
2. Первая тыльная плюсневая артерия (a. metatarsea dorsalis prima) (идет к первому межпальцевому промежутку).
3. Глубокая подошвенная ветвь (r. plantaris profundus) проникает через мышцы первого межплюсневого .
4. Медиальные предплюсневые артерии (aa. tarsales mediales) участвуют в образовании медиальной лодыжковой сети.
5. Латеральная предплюсневая артерия (aa. tarsales laterales).
Проекция
Проекция проводится от середины расстояния между медиальной и латеральной лодыжками к первому межпальцевому промежутку.
4.11 Топография подошвенной поверхности стопы (dorsum pedis)
1. Кожа плотная, малоподвижная.
2. Подкожная клетчатка плотная, дольчатая, наибольшей толщины достигает в точках опоры. Пронизана плотными соединительно-тканными пучками, соединяющими кожу с подлежащим апоневрозом подошвы.
3. Собственная фасция подошвы в среднем отделе представлена подошвенным апоневрозом (aponeurosis plantaris), который простирается от пяточного бугра до головок плюсневых костей. Апоневроз состоит из продольно и поперечно идущих сухожильных волокон. На уровне головок плюсневых костей поперечные и продольные волокна апоневроза образуют комиссуральные отверстия. От краев подошвенного апоневроза отходят внутренняя и наружная фасциальные межмышечные перегородки. Внутренняя межмышечная перегородка прикрепляется к пяточной, ладьевидной, медиальной клиновидной и I плюсневой костям; наружная фиксируется к V плюсневой кости. Они разделяют все пространство под подошвенным апоневрозом на три отдела: медиальное – или ложе мышц I пальца, латеральное – или ложе мышц V пальца и срединное.
4. В медиальном ложе лежат следующие мышцы: мышца, отводящая I палец (m. abductor hallucis) , короткий сгибатель I пальца (m. flexor hallucis brevis) и сухожилия длинного сгибателя I пальца (m. flexor hallucis longus).
Латеральная группа мышц представлена: мышца, отводящая мизинец (m. abductor digiti minimi), мышца сгибатель мизинца (m. flexor digiti minimi), мышца, противопоставляющая V палец (m. opponens digiti minimi).
В срединном фасциальном ложе сразу под апоневрозом располагаются: короткий сгибатель пальцев (m. flexor digitorum brevis), квадратная мышца подошвы (m. quadratus plantae) и сухожилие длинного сгибателя пальцев (m. flexor digitorum longus) с начинающимися от них червеобразными мышцами (mm. lumbricales). Глубже располагагаются косая и поперечная головки мышцы, приводящей I палец (m. adductor hallucis), , косо пересекает подошву сухожилие длинной малоберцовой мышцы.
5. Подошвенные межкостные мышцы заключены межкостной фасцией в отдельной ложе.
Кровоснабжение и иннервация подошвенной поверхности стопы осуществляется медиальными и латеральными подошвенными сосудами и нервами.
Между мышечными ложами выделяют 2 борозды: медильная (sulcus plantaris medialis) (расположена между коротким сгибателем пальцев и мышцами I пальца) и латеральная (sulcus plantaris lateralis)(расположена между коротким сгибателем пальцев и мышцами мизинца). В них проходят сосуды и нервы подошвы.
В лодыжковом канале задняя большеберцовая артерия и большеберцовый нерв делятся на ветви: медиальные и латеральные подошвенные сосуды и нервы, которые проходят на подошву в пяточный канал (расположен между пяточной костью и мышцей, отводящей I палец). Пройдя через пяточный канал, сосуды попадают в медиальную и латеральную подошвенные борозды.
Медиальные подошвенные сосуды и нерв (a. plantaris medialis et n. plantaris medialis) направляются в медиальную подошвенную борозду.
Латеральные подошвенные сосуды и нерв (a. plantaris lateralis et n. plantaris lateralis) сначала располагаются в срединном ложе между коротким сгибателем пальцев и квадратной мышцей подошвы, потом проходят в латеральную подошвенную борозду. На уровне головок плюсневых костей латеральная подошвенная артерия переходит снова в срединное ложе, где анастомозируя с глубокой подошвенной ветвью из тыльной артерии стопы, участвует в образовании подошвенной дуги (arcus plantaris). От подошвенной дуги отходят подошвенные плюсневые артерии (aa. metatarseae plantares), которые дают общие подошвенные пальцевые артерии (aa. digitales plantares communes), последние делятся на собственные подошвенные пальцевые артерии (aa. digitales plantares propriae) (собственная пальцевая артерия к наружному краю мизинца отходит непосредственно от латеральной подошвенной артерии).
Проекции
Медиальный подошвенный сосудисто-нервный пучок проецируется по линии, проводимой от середины внутренней половины ширины подошвы к первому межпальцевому промежутку.
Латеральный подошвенный сосудисто-нервный пучок проецируется по линии, проводимой от середины ширины подошвы (или от середины линии, соединяющей верхушки медиальной и латеральной лодыжек) к 4-му межпальцевому промежутку.
Клетчаточные пространства
В среднем фасциальном ложе выделяют следующие клетчаточные пространства.
Подапоневротическая клетчаточная щель – между подошвенным апоневрозом и коротким сгибателем пальцев. Проксимально замкнута, дистально переходит в ПЖК подошвы через комиссуральные отверстия.
Поверхностная клетчаточная щель – между коротким сгибателем пальцев и сухожилиями длинного сгибателя пальцев. Связана проксимально с подошвенным и пяточным каналами, дистально – с межпальцевой клетчаткой.
Глубокая клетчаточная щель – между сухожилиями длинного сгибателя пальцев и мышцей, приводящей I палец. Связана с клетчаткой подошвенного канала и межпальцевых промежутков.
Медиальное и латеральное фасциальные ложа не содержат большого скопления клетчатки и не имеют выраженных клетчаточных щелей.
Пути распространения гнойных затеков из среднего фасциального ложа
1. На тыльную поверхность стопы по ходу глубокой подошвенной ветви тыльной артерии стопы и по ходу червеобразных мышц.
2. В ПЖК подошвы через комиссуральные отверстия подошвенного апоневроза.
3. В заднее фасциальное ложе голени. Среднее ложе сообщается с глубоким ложем голени посредством трех каналов. Со средним ложем соединяется подошвенный канал, который проксимально переходит в пяточный; последний переходит в лодыжковый, сообщающийся с глубоким ложем задней области голени.
4. В медиальное ложе подошвы по ходу сухожилия мышцы, приводящей I палец.
5. В латеральное ложе подошвы по ходу сухожилия 5 пальца от длинного сгибателя пальцев.
ЛИТЕРАТУРА
1. Большаков, О.П. Оперативная хирургия и топографическая анатомия: практикум / О.П. Большаков, Г.М. Семенов. – СПб: Изд-во «Питер», 2001. – 700 с.
2. Большаков, О.П. Оперативная хирургия и топографическая анатомия: Учебник для вузов / О.П. Большаков, Г.М. Семенов. – СПб: Изд-во «Питер», 2004. – 1184 с.
3. Кованов, В.В. Хирургическая анатомия конечностей / В.В. Кованов, А.А. Травин. – М.: Медицина, 1983. – 486 с.
4. Николаев, А.В. Топографическая анатомия и оперативная хирургия: учебник / А. В. Николаев. – Москва: ГЭОТАР-Медиа, 2007. – 776 с.
5. Оперативная хирургия и топографическая анатомия / В.В. Кованова. [и др.]; под ред. В.В. Кованова. – 3-изд., с исправл. – М.: Медицина, 1995. – 720 с.
6. Островерхов, Г.Е. Оперативная хирургия и топографическая анатомия / Г.Е. Островерхов, Ю.М. Бомаш, Д.Н. Лубоцкий. – Курск; Москва: АОЗТ «Литера», 1998. – 400 с.
7. Практикум по топографической анатомии: учебн. пособие для мед. ин-тов/ Б.С. Гудимов [и др.]. Изд. 2-е, пераб. и доп.– Мн.: Выш. шк., 1991. – 319 с.
8. Топографическая анатомия и оперативная хирургия в 2-х томах / Ю.М. Лопухин [и др.]. – М.: ГОЭТАР-Медиа, 2007. –1424 с.
СОДЕРЖАНИЕ
ВВЕДЕНИЕ…………………………………………………………………………………….. 3
Глава 1. ТОПОГРАФИЧЕСКАЯ АНАТОМИЯ
Источник
