Стафилококк после эндопротезирования коленного сустава
Эндопротезирование коленного сустава – популярная операция, которая помогает избежать инвалидности многим людям. Но результат операции не всегда бывает удовлетворительным, и на это есть ряд веских причин.
Самые типичные осложнения после эндопротезирования
Несмотря на стерильные условия, в которых проводится вмешательство, на квалификацию и опытность врачей, иногда возникают негативные последствия. Осложнения могут быть ранними и поздними. Ранние риски связаны с инфекцией, с некачественным протезом, с некомпетенцией хирурга, с реакцией на наркоз, большой кровопотерей, неправильной или недостаточной активностью пациента в постоперационном периоде. Поздние осложнения развиваются из-за постепенного износа сустава, из-за реакции околосуставных тканей на «микропыль», появляющуюся при трении компонентов имплантата, при сопутствующих хронических болезнях.
Что такое парапротезная инфекция?
После имплантации эндопротеза коленного сустава, инфекция является одним из наиболее распространенных осложнений, занимая по частоте случаев второе место после асептического ослабления имплантата. Она развивается обычно в первые два года после постановки искусственного протеза.
Парапротезной инфекцией называется локальный инфекционный процесс, который возникает после постановки искусственного сустава. Локальное инфицирование может закончиться общей интоксикацией. Часто пострадавшие пациенты не только должны длительно находиться в больнице и перенести несколько операций, но в значительной части случаев эндопротез коленного сустава не может быть сохранен. Принимая во внимание плохие функциональные результаты, нередко, общее качество жизни пациентов после лечения является сильно ограниченным. В последнее время число лиц с парапротезной инфекцией резко увеличилось, это связано с тем, что всё большее количество людей прибегают к эндопротезированию. Мало того, поток людей, нуждающихся в повторном эндопротезировании, тоже растет. В случае ревизии протеза частота осложнений возрастает по данным некоторых авторов до 40%.
Возбудители парапротезной инфекции
Инфекционные осложнения после эндопротезирования обычно вызывает следующая флора:
- золотистый стафилококк (Staphylokokkus aureus);
- эпидермальный стафилококк (Staphylococcus epidermidis);
- кишечная палочка (Escherichia coli);
- множественная (смешанная) инфекция в сочетании с золотистым стафилококком (наиболее часто);
Последние публикации свидетельствуют об адгезивной способности некоторых возбудителей к определенному материалу, из которого сделан имплантат. Так, например, полимерные протезы чаще провоцируют появление Staphylococcus epidermidis, а металлические конструкции активизируют Staphylococcus aureus.
В соответствии с литературой, бактериологические данные показывают, что большинство инфекций вызываются золотистым стафилококком (Staphylokokkus aureus) и эпидермальным стафилококком (Staphylokokkus epidermidis). В каждом третьем случае золотистый стафилококк (Staphylokokkus aureus) является полирезистентным к антибактериальным средствам и примерно в 25% случаев обнаруживаются смешанные инфекции, вызванные несколькими видами возбудителей. На данный момент становится ясно, что неприцельное лечение антибиотиками широкого спектра действия не может быть эффективным в этих ситуациях. Кроме того, оно способствует формированию устойчивости к антибиотикам. Как можно раньше должно быть начато лечение удовлетворяющими требованиям резистентности антибиотиками, подобранными и назначенными в соответствии с выполненной антибиотикограммой. Возбудители проникают в суставную полость из совершенно разных очагов инфекции. Инфекционный процесс может быть глубоким и поверхностным, острым и хроническим, ранним и поздним (более 6 недель).
Источник
Без преувеличения будет сказано, что эндопротезирование коленных и тазобедренных суставов произвело невероятный фурор в современной ортопедии и травматологии. Людям с тяжелыми суставными патологиями конечностей, чтобы, наконец, почувствовать себя физически полноценными и вернуться к активной жизни, стало доступным пройти замену больного биологического сустава искусственной копией здорового сочленения. Такая операция поставила на ноги и подарила безболезненную легкость движений миллионам людей, это доказанный факт.
Двухсторонняя операция.
Однако, по статистике, благополучный исход происходит у 95% пациентов. Остальные 5%, к сожалению, сталкиваются с различными видами осложнений. Да, даже столь высокие хирургические технологии не гарантируют на 100% отсутствие послеоперационных рисков. И одним из частых последствий является инфицирование тканей послеоперационной раны с образованием в пределах нее свищей. Внесем некоторую ясность в частоту появления свищевых ходов: из 300 пациентов, прошедших замену суставов, закономерно фиксируется 1-2 случая с подобной клинической картиной.
Имплант коленного сустава
Понятие и особенности
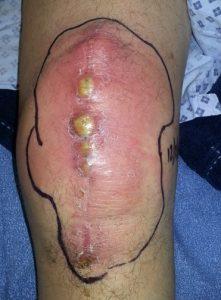
Послеоперационный свищ (фистула) – это одно из серьезных осложнений эндопротезирования суставов или любой другой операции, имеющее инфекционное происхождение. Данный вид осложнения представляет собой эпителиальный или грануляционный сквозной канал небольшого диаметра, связующий воспаленную внутритканную полость, где собирается патологический экссудат, с внешними покровами тела. Как правило, локализируется в послеоперационном рубце, может иметь трубчатое или губовидное строение. Фистула может образоваться одна, но случаются ситуации, когда формируются множественные очаги таких неблагополучных образований.
Зачаточное состояние.
Свищевому каналу свойственно открываться, источая наружу через своеобразное отверстие гнойный субстрат или серозную жидкость с примесями крови (при надавливании или самопроизвольно). Кроме того, его содержимое так же может истекать внутрь, собственно, в область эндопротеза. Поведение свища и его тяжесть последствий непредсказуемы. Он способен самостоятельно затягиваться, однако в дальнейшем может неоднократно открываться. Если своевременно не обратить внимания на проблему и в ближайший период не получить качественную квалифицированную медицинскую помощь, затянувшийся патогенез опасен генерализацией, углублением инфекции, сепсисом крови, летальным исходом.
Гнойные очаги.
Четких временных рамок появления свищевого образования не существует: ему характерно как появляться в ранние, промежуточные периоды, так и поздние, отдаленные. А это означает, что осложнение у кого-то возникает через несколько дней или недель после эндопротезирования колена, ТБС, а у кого-то – спустя месяцы и даже годы. Естественно, не беспричинно, его развитию способствуют определенные факторы, осветим их подробно дальше.
Эндопротезирование колен в Чехии: гарантии, цены, реабилитация, отзывы и статистика.
Узнать подробнее
Малоинвазивное эндопротезирование в Чехии: врачи, реабилитация, сроки и цены.
Узнать подробнее
Почему открылся свищ – основные причины
Формирование и открытие свищевых каналов всегда провоцируется активным развитием бактериальной среды в прооперированных мягких тканях. Наиболее распространенным возбудителем данного патогенеза после протезирования тазобедренных и коленных суставов становится золотистый стафилококк, его обнаруживают в 60%-70% случаев. Примерно в 25% высеивают эпидермальный стафилококк. Совсем редко – определяется сочетание этих двух типов стафилококковой инфекции или других форм патогенов (синегнойной палочки, энтерококков, дифтероидов, анаэробов, грибов и др.).
На заселение и активизацию патогенных бактерий в раневой зоне могут оказывать влияние различные причины, перечислим наиболее частые из них (вероятность по убыванию):
- нарушение правил асептики и антисептики в момент или после снятия шовного материала с раны;
- неполноценное удаление нерассасывающихся капроновых нитей в ходе снятия швов (оставшиеся в подкожной клетчатке их фрагменты);
- ушивание мягких тканей после проведенного эндопротезирования изначально недостаточно стерильной нитью;
- специфический аутоиммунный ответ организма на наложенные на рану лигатуры или на установленный эндопротез, вызывающий местную воспалительную реакцию и отторжение нитей, имплантата;
- расхождение краев раны на любом из постхирургических этапов (это – открытые врата для свободного попадания инфекции);
- интраоперационное занесение инфекции в рану плохо обработанными хирургическими инструментами и материалами, либо сильная травматизация тканей в ходе оперативного процесса вследствие неаккуратной работы хирурга;
- хронически протекающий инфекционный процесс в активной фазе в любой части организма (мочеполовых органах, носоглотке, зубах и пр.), который с током крови заносится в область протезирования.
Обязательно стоит отметить и тех пациентов, которые попадают в группу риска к появлению гнойных свищей. У них риски самые высокие, даже без причастия указанных факторов-провокаторов, не говоря уже об их наличии. В эту группу входят люди с отягощающей сопутствующей патологией в анамнезе: ревматоидным артиритом, системной красной волчанкой, сахарным диабетом, ожирением, гемофилией, ВИЧ. Также определенную предрасположенность к функционирующим свищам имеют пожилые люди из-за ослабленного иммунного потенциала противостоянию инфекциям, а также недостаточной активации процессов тканевой репарации и регенерации.
Что делать, если свищ открылся и течет?
Если у человека после замены сустава искусственным эндопротезом спустя некоторое время появилась фистула и, тем более выделяемый из очага поражения экссудат, следует в наикратчайшие сроки обратиться к хирургу. Воспалительный процесс должен быть тщательно исследован на количество и качество отделяемого, глубину свища, инфекционный генез, наличие инородных тел, состояние протезного ложа, ориентацию и стабильность протеза. Только на основании всех этих диагностических данных специалистом разрабатывается оптимальная тактика лечения, которая предупредит распространение опасной инфекции по организму и принесет окончательное выздоровление.
До приема врача максимум, что можно рекомендовать в качестве первой помощи в домашних условиях, – проводить обработку места поражения перекисью водорода или раствором фурацилина. Указанные средства оказывают местное бактерицидное и противовоспалительное действие, что позволит несколько снизить прогрессирование воспалительно-инфекционного патогенеза. Проведение дома местных антибактериальных процедур осуществляется способом промывания раны с использованием одноразового шприца без иголки соответствующими антисептиками. Подобная тактика является временной поддерживающей мерой, она не решает проблему, о чем каждый должен четко осознавать.
После эндопротезирования коленного/тазобедренного сустава вариант полностью полагаться на себя (пытаться вылечить самому открытый свищ, ждать, когда он закроется и т. д.) более чем абсурден и обречен на провал. Акцентируем, этот вид осложнений нуждается сугубо во врачебной помощи и является абсолютным показанием к госпитализации больного в стационар. Других альтернатив не существует. На прогнозы прямо влияют сроки обращения пациента за специализированной помощью в клинику с момента появления первых симптомов свища.
Лечения свища
Как открытые, так и закрытые свищи нуждаются в профессиональном лечении. Обязательно перед лечением проводят фистулографию свищевых ходов, бактериологические посевы из биоптата, рентген протезированного сустава. Безоперационный подход против такой серьезной послеоперационной патологии в случае с эндопротезированием признан бесперспективным. Свищевые образования склонны многократно рецидивировать, поэтому от них нужно избавляться радикально, используя хирургический метод удаления. К сожалению, не всегда хирургия обходится лишь резекцией фистул, зачастую требуется снимать протезную конструкцию и заменять ее на новую.
По статистике, только у 20% пациентов клиническая картина позволяет специалистам принять решение ограничиться оперативным вмешательством исключительно в области воспаленного рубца, не трогая первично установленный имплантат. Когда это возможно?
- При незапущенном свище поверхностной локализации. Тогда он тотально резецируется, а вместе с ним извлекаются чужеродные элементы (в основном остатки лигатур) и корректно иссекаются нежизнеспособные ткани. После следует усиленная антибиотикотерапия, местные антисептические процедуры, перевязки. Антибиотики назначают в соответствии с полученными результатами бактериологического анализа раневого отделяемого, проведенного перед операцией.
- В единичных случаях, при сформировавшемся в самые ранние сроки (менее 21-30 суток) после первичного эндопротезирования свищевом канале, сообщающем эндопротез с внешней средой. При этом компоненты имплантата сохраняют абсолютную стабильность, в перипротезной области отсутствуют гнойные затеки. В этом случае выполняется иссечение свища с последующим раневым дебридментом и постановкой дренирующей промывной системы в протезированный коленный или тазобедренный сустав. После, с учетом идентифицированного инфекционного агента, назначается долгий курс антибиотиков и сеансы промывания раны антисептическими растворами.
Процесс установки временного спейсера в коленный сустав.
Преимущественная часть пациентов (80%), все же, нуждается в длительном поэтапном лечении, предполагающем реэндопротезирование коленного и тазобедренного сустава. Подобная тактика показана при глубоких и поздних свищах, свищевых абсцессах с внутренним (излитие гноя в сустав), внутренне-наружным (гной выходит и в сустав, и на поверхность раны) извержением, даже если имплантат стабилен. Также реимплантация будет назначена в связи с открытием фистул любой давности (в т. ч. раннего периода), если наряду с ними определяется нестабильность компонентов тазобедренного/коленного протеза. Традиционно применяемая стратегия объемного лечения («золотой стандарт») неблагонадежных свищей, открывшихся после протезирования суставов, складывается из мероприятий в следующей последовательности:
- доскональная визуализационная диагностика имплант-зоны, фистулография, идентификация возбудителя;
- фистулэктомия – полная резекция свищевого хода;
- суставной дебридмент и удаление эндопротеза;
- имплантация артикулирующего спейсера вместо коленного или тазобедренного протеза сроком приблизительно на 6 месяцев (используется цементный спейсер, импрегнированный антибиотиком, чаще гентамицином или ванкомицином);
- активная системная антибактериальная терапия, рекомендованная врачом – сначала в стационаре внутривенно, далее длительно (перорально или уколами) в амбулаторных/домашних условиях до реимплантации;
- примерно спустя полгода после установки спейсера, но исключительно при условии полной элиминации инфекции, выполняется повторное эндопротезирование.
Переимплантация со спейсера на нормальный эндопротез может быть проведена сугубо при удовлетворении трех диагностических критериев, которые фиксируются спустя 4 недели после окончания системной антибиотикотерапии. К этим критериям относят: культуральное (бактериологическое) исследование перипротезных тканей/жидкостей с результатом «отрицательно», С-реактивный белок в анализе крови не превышает 10 мг/л, СОЭ – менее 30 мм/ч.
Источник
Полная замена суставов от середины 60-х лет прошлого столетия стала самой популярной ортопедической операцией и является одним из самых успешных методов лечения целого ряда заболеваний, используемых ортопедами. Инфицирование тканей в области эндопротеза в связи со своими разрушительными последствиями представляет собой серьезную проблему. Несмотря на всевозможные профилактические меры при увеличении числа имплантаций, увеличивается и число инфекционных осложнений.
В 1969 году сообщалось о 9% появления инфекционных осложнений при заменах тазобедренного сустава. Благодаря современному подходу к операции сегодня частота возникновения глубокой инфекции снизилась до 1-2 % при заменах тазобедренного и коленного суставов.
Тем не менее, в случае ревизионной (повторной) операции ТБС появление воспалительных осложнений увеличивается на 4-11,8 %. Это связано со сложностью и объемом вмешательства, необходимостью использования костных лоскутов, ревизионного имплантата и наличием скрытой инфекции при реимплантации по причине асептической нестабильности.
Пациентам, перенесшим несколько операций по эндопротезированию, может грозить гематогенный перенос инфекции с пораженного протеза на здоровый в случае, если инфекция не будет вылечена как можно быстрее.
Подобная ситуация встречается не так уж и часто, но указывает на то, что инфекции искусственного сустава у пациентов с более, чем одним протезом, должны лечиться быстро и радикально.
Эндопротезирование колен в Чехии: гарантии, цены, реабилитация, отзывы и статистика.
Узнать подробнее
Малоинвазивное эндопротезирование в Чехии: врачи, реабилитация, сроки и цены.
Узнать подробнее
Факторы риска
Риск возникновения инфекционных осложнений после операции замены тазобедренного сустава зависит от многих факторов. Влияние оказывают как системные, так и локальные причины. Высокий риск инфекции наблюдается у пациентов, имеющих в анамнезе септический артрит сустава или рожистое воспаление нижней конечности в случае эндопротезирования коленного сустава. Вследствие очень высокого риска гематогенной инфекции хронический остеомиелит является относительным противопоказанием к операции.
К системным факторам относятся прежде всего характер питания, как недоедание, так и избыточный вес, хронические дефекты иммунитета, алкоголизм, состояние после пересадки почек, диабет, повторные инфекции мочеполовой системы, опухоли, лечение иммуносупрессантами и кортикоидами.
На местном уровне большое влияние имеет количество предшествующих операций на данном суставе. Менее важным фактором является способ проведения операции с учетом лишения тканей жизнеспособности, продолжительность операции, использованный тип протеза и качество шва.
Нельзя забывать и о типе операционной, используемой воздухотехнике и соблюдении санитарных правил. В послеоперационном периоде играют роль медленное заживление раны, гематома, дегисценция (расхождение краев раны), поверхностная инфекция раны. В группе риска находятся пациенты с ревматоидным артритом. Механизм, объясняющий повышенную частоту возникновения инфекционных осложнений при хроническом артрите описан неточно. Стандартной частью предоперационной подготовки у больных ревматоидным артритом должна быть отмена метотрексата за несколько недель перед плановой операцией и изменение лекарственной поддержки после консультации с ревматологом.
Классификация глубоких инфекций
- Тип I. Ранняя острая инфекция возникает в первом, максимально во втором месяце после операции. Вызывается очень вирулентными штаммами. Состояние острое. Часто возникают системные признаки.
Первым признаком является повышение температуры тела в вечернее время, позже постоянная не очень высокая температура.
Местные признаки — покраснение, отек, припухлость, повышенная температура и выраженная болезненность. Может быть гнойное отделение из раны и/или из полости сустава.
- Тип II. Поздняя скрытая хроническая инфекция возникает вследствие заражения мало вирулентными микроорганизмами в ходе операции. Из-за мало вирулентности симптомы инфекции проявляются постепенно. Обычно спустя 6-12 месяцев обнаруживается ограничение подвижности и болезненность. Местно ничего не обнаруживается, поэтому инфекция часто ошибочно диагностируется и безуспешно лечится как асептическая нестабильность эндопротеза.
- Тип III. Поздний гематогенный эффект вызван инфекцией до того момента здорового протеза сустава. Обычно возникает через 2 года и больше после операции. Возбудитель проникает в здоровый сустав через кровь. В большинстве случаев после повышения температуры тела возникает ограничение функции сустава, боль, локальное покраснение, припухание и местное повышение температуры.
Согласно данной классификации разделяются и профилактические мероприятия. Возникновение острой и скрытой инфекции напрямую зависит от операционного вмешательства. Однако гематогенная инфекция уже никак не связана с операцией, поэтому в профилактике следует придерживаться совершенно других мер.
Профилактика поздних гематогенных инфекций
С течением времени достигается состояние равновесия, пациент сживается с имплантатом, поэтому такое серьезное осложнение, как поздняя гематогенная инфекция является для пациента шоком. Система профилактики подобных осложнений на данный момент не так хорошо проработана, как, например, в кардиологии у пациентов с искусственными клапанами. Профилактический прием антибиотиков сопряжен с большими рисками. Речь не идет только о финансовой стороне вопроса, но, главным образом, о возникновении резистентных штаммов бактерий, аллергических реакций или дополнительных побочных эффектов.
Стоматология
Самой большой проблемой является сложность выявления зависимости между бактериями и глубокой инфекцией аллопластики. В случае инфекции Streptococcus viridans или пептострептококками связь с ротовой полостью была статистически подтверждена. Об инфекциях, вызванных Staphylococcus aureus нельзя однозначно сказать, что они вызваны микрофлорой ротовой полости.
Бактерии возникают не только при рутинных стоматологических процедурах, но и в случае инфекций ротовой полости как таковых, поэтому нельзя пренебрегать гигиеной полости рта.
Антибиотикопрофилактика при стоматологических процедурах обычно не используется у всех пациентов с протезами суставов, но требуется при вмешательствах, где есть риск бактериемий, как например, удаление зубов, хирургические операции десен, хирургическое удаление задержавшихся молочных зубов, установка зубных имплантатов, мероприятия в апикальном пространстве зуба, установка ортодонтических систем, местная интралигаментарная анестезия, чистка зубов и имплантатов с предполагающимся кровотечением.
Гинекология
Гинекологические и акушерские операции относятся к классу операций по степени бактериальной контаминации с риском септическо-воспалительных осложнений 10-40%. Гинекологические процедуры с риском бактериемии — это абдоминальная, вагинальная и лапароскопическая гистерэктомия (удаление матки), онкологические операции, контаминированные вагинальной флорой, операции по реконструкции, операции дефектов тазового дна, связанных с недержанием мочи, использование ксенотрансплантатов. Из акушерских операций в группе риска, прежде всего, кесарево сечение.
Урология
В целом, можно сказать, что антибиотикопрофилактика не показана всем урологическим больным с заменой сустава, а только узкой, ясно охарактеризованной группе лиц, и у относительно малого количества процедур и ситуаций, при которых риск гематогенной инфекции значительно повышен.
К урологическим процедурам с риском бактериемии относятся операция простаты (полостная и эндоскопическая), операция опухоли мочевого пузыря (полостная и эндоскопическая), операции мочевых камней (полостные и эндоскопические), экстракорпоральная литотрипсия (дробление камней без разрушения кожи) и биопсия простаты. Бывают и ситуации в урогенитальном тракте, сопряженные с высоким риском бактериальной колонизации. Наиболее часто встречается мочевой катетер или интермиттирующая (периодическая) катетеризация, стент уретры, задержка мочи, инфекция мочевого тракта или воспаление простаты.
Общая хирургия
В настоящее время общая хирургия имеет широкий спектр значительно отличающихся острых и хронических состояний. Необходимость профилактического приема антибиотиков у пациентов с искусственным клапаном сердца широко известна, однако такие пациенты встречаются нечасто. Напротив, пациенты с заменой сустава, чаще тазобедренного или коленного, попадают в отделения общей хирургии практически ежедневно.
Знания о назначении антибиотикопрофилактики этой группе людей и о возможных рисках поздней гематогенной инфекции иплантата среди хирургов достаточно малы. В отличие от инвазивных стоматологических и урологических операций риск бактериемии при операциях на пищеварительном тракте ниже.
В области общей хирургии профилактическое назначение антибиотиков, помимо ситуаций, где терапия антибиотиками очевидна, показано в случаях развернутой формы острого аппендицита, перипроктального абсцесса, инвазивных эндоскопических операциях на толстом кишечнике, флегмонах и абсцессах мягких тканей и при хирургическом лечении трофических язв нижних конечностей и ампутации конечностей.
Пирсинг
В настоящее время уже встречаются пациенты, которые после эндопротезирования решаются на такие инвазивные процедуры, как пирсинг или татуировки, в том числе и в опасной области гениталий. В таких случаях рекомендуется такой же прием, как и в случае профилактики эндокардита или у пациентов с иплантатом сустава в группе риска. Необходимо не только принимать антибиотики перед процедурой, но и тщательно лечить гнойные осложнения.
Выбор антибиотика
При выборе необходимо исходить из наличия наиболее частых возбудителей инфекционных осложнений эндопротеза сустава с учетом локализации и нормальной микрофлоры области, которая подвержена риску с точки зрения возможной бактериемии.
Учитывая то, что предпочтительный способ приема per os, препарат должен иметь высокую биодоступность, стабильный уровень в сыворотке крови, дальнейшие фармакокинетические характеристики, важные с точки зрения профилактики инфекции. Препарат для профилактического приема должен быть минимально токсичным.
Рекомендуется принимать перорально амоксициллин 2 г (или цефалексин) за час до операции или клиндамицин 600 мг per os, инравенозно ампициллин 2 г или цефазолин 1 г за полчаса до операции. В случае аллергии на пенициллиновый ряд — клиндамицин 600 мг за полчаса до операции.
Заключение
Необходимо подчеркнуть, что задача врача — не навредить пациенту. Мы должны иметь в виду, что не использование профилактического приема антибиотиков перед рискованной операцией может оказать значительное влияние на дальнейшую жизнь пациента. Лечение гематогенной инфекции подразумевает повторные реоперации, назначение высоких доз антибиотиков и, не в последнюю очередь, долговременную госпитализацию с вероятностью заразиться резистентными, тяжело излечимыми штаммами бактерий, и все это с неоднозначным результатом.
Антибиотикопрофилактика, несомненно, довольно дорога, но инфекционные осложнения эндопротеза являются настолько серьезными, что на этом нельзя экономить. Применение антибиотиков в этом случае, однако, должно имеет рациональный подход, нельзя использовать антибиотики долгое время после операции только для того, чтобы чувствовать себя спокойно. Такой подход, согласно цитируемым статьям, не только не снижает частоту инфекционных осложнений, но и ведет к возникновению и распространению резистентных бактериальных штаммов, а также к давлению со стороны руководства в виде уменьшения финансирования антибиотикопрофилактики и лечения в связи с повышением расходов на антибиотики.
Лечение пациента с помощью эндопротезирования сустава не заканчивается снятием швов. Необходимо относиться ответственно к обеспечению как можно более лучшего и долгого функционирования имплантата. Профилактика инфекционных осложнений, несомненно, рассматривается врачами разных специализаций, конкретный специалист должен всегда ответственно подходить к оценке ситуации пациента. Большую помощь оказывает знающий и коммуникативный пациент. Антибиотикопрофилактика поздней гематогенной инфекции не показана по умолчанию всем пациентам с аллопластикой, а только узкой, определенной группе людей с высоким риском. Тем не менее, у таких пациентов профилактический прием антибиотиков с точки зрения современной медицины необходим.
Источник
