Стадии рассекающего остеохондрита коленного сустава

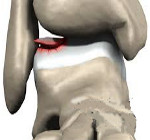
Рассекающий остеохондрит – это асептический некроз, вследствие которого небольшой участок хряща отделяется от подлежащей кости и смещается в полость сустава, образуя свободно лежащее внутрисуставное тело. В основном страдает мыщелок бедренной кости, хотя возможно также поражение лучезапястного, локтевого, тазобедренного и голеностопного сустава. Заболевание проявляется незначительными болями в суставе. Со временем боли усиливаются. После формирования суставной мыши возникают блокады, замыкание и похрустывание в пораженном суставе. На начальных стадиях у детей достаточно эффективно консервативное лечение. После отделения участка хряща необходима операция.
Общие сведения
Рассекающий остеохондрит (болезнь Кенига) – достаточно редкое заболевание, сопровождающееся отделением участка хряща и перемещением его в полость сустава с образованием «суставной мыши». В основе процесса лежит асептический некроз. Чаще всего страдает коленный сустав (хрящ отделяется от мыщелка бедренной кости), но возможно и поражение других крупных и средних суставов конечностей.
Болеют преимущественно молодые спортсмены. Заболевание может возникнуть в любом возрасте, однако подавляющее число пациентов – люди, не достигшие 50 лет. Еще один вариант болезни – ювенильный рассекающий остехондрит, который развивается у детей младше 9-10 лет. Многие специалисты полагают, что рассекающий остеохондрит у детей и у взрослых – это два разных заболевания со сходными симптомами, поскольку прогноз в этих случаях сильно отличается. У детей болезнь заканчивается полным выздоровлением. У взрослых дефект хряща не восстанавливается, а посттравматический артроз может развиться даже после квалифицированного, адекватного лечения, включающего в себя операцию по удалению суставной мыши.
Рассекающий остеохондрит
Причины
Большинство специалистов полагает, что причиной развития болезни являются незначительные повторные травмы, обусловленные интенсивными физическими нагрузками. Однако в ряде случаев болезнь возникает у людей, которые не имеют отношения к спорту, и при отсутствии других факторов риска. Если заболевание развилось без видимых причин, такую форму рассекающего остеохондрита называют криптогенной.
Патогенез
В норме суставные поверхности костей покрыты плотным, упругим и гладким гиалиновым хрящом. Это позволяет костям беспрепятственно скользить друг относительно друга при движениях. При рассекающем остеохондрите в небольшом сосуде, питающем участок кости, возникает тромбоз. Питание расположенного над этим участком хряща нарушается, формируется зона асептического некроза.
Со временем некротизированный хрящ отслаивается и попадает в сустав, образуя «суставную мышь» — свободно лежащее внутрисуставное тело, которое перемещается по суставу и, попадая между поверхностями костей при движениях, может вызывать блокады. Поврежденный участок теряет свою гладкость, становясь причиной перегрузок и дальнейшей травматизации сустава. В результате может развиться остеоартроз.
Классификация
В травматологии и ортопедии выделяют четыре стадии заболевания:
- 1 стадия – дискомфорт и неясные незначительные боли без четкой локализации. На рентгенограмме выявляется овальное некротизированное тело, отделенное полоской просветления от здоровой кости.
- 2 стадия – умеренные боли в суставе, явления синовита. Полоса просветления на рентгеновских снимках становится шире. Целостность замыкательной пластинки на поврежденном участке нарушается.
- 3 стадия – боли, похрустывание и «заедание» сустава. Возможны блокады. На рентгенограммах выявляется некротизированный участок, частично отделившийся от кости.
- 4 стадия – боли усиливаются, однако блокады становятся более редкими. Отмечается нарастание синовита. На рентгеновских снимках обнаруживается полностью отделившееся внутрисуставное тело.
Симптомы рассекающего остеохондрита
Симптомы болезни одинаковы и у детей, и у взрослых пациентов. Вначале в суставе появляется незначительная ноющая боль или неприятные ощущения, усиливающиеся при нагрузке и движениях. Со временем боли усиливаются, возможен небольшой отек и нерезкая болезненность при пальпации. После того, как некротизированный участок отслоился и превратился в суставную мышь, пациенты начинают предъявлять жалобы на хруст и ощущение «заедания» при движениях, обусловленные наличием препятствия при движениях суставных поверхностей друг относительно друга. Возможны блокады – состояния, при которых сустав во время движения «заклинивает». Блокада сопровождается резкой острой болью, движения невозможны.
Диагностика
Диагноз выставляется на основании истории болезни, жалоб пациента, данных физикального обследования и дополнительных исследований. Самым доступным, недорогим и, как следствие, популярным способом инструментальной диагностики является рентгенография. В ряде случаев участок некротизированной кости виден на рентгенограмме. Однако следует учитывать, что область некроза невелика в ряде случаев может не отображаться на снимках. Поэтому отсутствие изменений на рентгенограмме не является основанием для исключения диагноза рассекающий остеохондрит. Альтернативными, более точными способами инструментальной диагностики являются радиозотопное сканирование костей, КТ сустава и магнитно-резонансная томография, позволяющие выявлять расслаивающий остеохондрит на самых ранних стадиях.

МРТ коленного сустава. Рассекающий остеохондрит медиального мыщелка бедренной кости, стадия отграничения.
Лечение рассекающего остеохондрита
Лечение рассекающего остеохондрита осуществляется врачами-ортопедами и может быть как консервативным, так и оперативным. Выбор тактики лечения осуществляется с учетом формы и стадии рассекающего остеохондрита.
Консервативное лечение
Консервативная терапия более эффективна при ювенильной форме болезни, ее целью является стимуляция восстановительных процессов в пораженной области. Длительность лечения составляет 10-18 месяцев. На это время врачи рекомендуют больному полностью исключить повышенную нагрузку на сустав (в том числе отказаться от занятий спортом).
Первые два месяца пациент ходит, используя костыли. Комплексное консервативное лечение включает в себя сосудистые препараты и лекарственные средства, улучшающее питание и стимулирующее процессы восстановления суставного хряща. После уменьшения болевого синдрома в курс лечения включают лечебную физкультуру.
В ходе терапии для контроля над ходом восстановительных процессов пациента периодически направляют на радиоизотопное сканирование. При необходимости план терапии корректируют с учетом полученных данных. В 50% случаев консервативная терапия при ювенильной форме заболевания оказывается неэффективной. По показаниям больным предлагают хирургическое лечение. При развитии рассекающего остеохондрита у взрослых консервативная терапия не обеспечивает необходимого результата. Практически единственным способом лечения этой формы заболевания остается операция.
Хирургическое лечение
Хирургическое вмешательство проводится после отделения участка хряща и формирования свободного внутрисуставного тела. В ходе операции суставная мышь удаляется либо, если дефект суставной поверхности находится в функционально важной зоне, фиксируется специальными металлическими фиксаторами. Основной целью при этом является восстановление конгруэнтности сустава. Кроме того, для восстановления суставной поверхности может использоваться аллотрансплантат (кусочек трупной кости, обработанной с применением специальной технологии).
В настоящее время разрабатываются и постепенно внедряются в клиническую практику новые методики хирургического лечения рассекающего остеохондрита, в том числе – туннелизация кости с последующим введением жидкости, способствующей восстановлению хрящевой и костной ткани, а также имплантация в пораженную зону собственных хрящевых клеток пациента, взятых на другом участке.
Источник
Также дополнительный материал по ссылке —
https://www.radiomed.ru/publications/niekroz-ostieokhondropatii#comment-53740
Частичные клиновидные остеохондропатии суставных поверхностей (рассекающий остеохондроз, osteochondritis dissecans), (болезнь Кенига)
Рассекающие остеохондриты суставных поверхностей — это остеохондропатии с единым этиопатогенезом и различной анатомической локализацией. В основе заболевания лежит нарушение кровообращения в ограниченном участке эпифиза. В результате формируется краевой асептический некроз небольшого участка субхондрально расположенной губчатой кости, форма которого напоминает чечевицу, двояковыпуклую или плосковыпуклую линзу. В дальнейшем происходит полное отделение этого костного фрагмента, покрытого гиалиновым хрящом, в полость сустава и превращение его в «суставную мышь», блокирующую движения в суставе.
Заболевание впервые описано Монрое в 1726 г. и Кенигом в 1888 г. По данным Центрального НИИ травматологии и ортопедии, среди ортопедических больных составляет 0,8%, а у пациентов с заболеваниями коленного сустава — 2%. Встречается в возрасте 11-60 лет, однако, преимущественно наблюдается у молодых мужчин от 20 до 40 лет.
В 90-93% случаев заболевание поражает коленный сустав, в основном внутренний мыщелок бедра. Патологический очаг может также локализоваться в области головки бедра, головки плеча, дистального эпифиза плечевой кости — болезнь Паннера (1929), головки луча, локтевого отростка, тела таранной кости — болезнь Диаза (1928), тела позвонка, головки I плюсневой кости.
Этиология заболевания окончательно не выяснена. Наибольшее признание получила сосудистая теория, согласно которой аваскулярный некроз возникает вследствие рефлекторного спазма или эмболии конечных сосудов, питающих ограниченный участок эпифиза. Высказываются предположения о влиянии
диспластических, нервно-сосудистых, травматических и эндокринных факторов.
Клиника. В развитии патологического процесса выделяют 3 стадии (З.С. Миронова, И.А. Баднин, 1976).
Клиническая картина в I стадии заболевания бедна симптомами. Боль в коленном суставе разной интенсивности, носит неопределенный перемежающийся характер, возникают явления умеренного синовита с небольшой припухлостью сустава.
С прогрессированием заболевания (II стадия) боль принимает более постоянный характер, усиливается при ходьбе. Больные испытывают чувство тугоподвижности в суставе, снижается опорная функция конечности, появляется хромота.
После отделения в полость сустава некротизировавшегося костно-хрящевого фрагмента (III стадия), иногда удается прощупать свободно перемещающееся внутрисуставное тело. Величина его может быть от крупной чечевицы до фасоли средних размеров, при ущемлении «суставной мыши» между суставными поверхностями возникает резкая боль и внезапное ограничение движений — блокада сустава. Со временем развивается гипотрофия четырехглавой мышцы бедра и возникают явления остеоартроза.
Рентгенологически в I стадии в субхондральной зоне выпуклой суставной поверхности мыщелка бедра выявляется ограниченный участок уплотнения кости. Обычно он двояковыпуклый, достигает размеров 1,0×1,5 см и ограничен узким ободком просветления. Затем (во II стадии) происходит отграничение уплотненного костно-хрящевого фрагмента от материнского ложа: расширяется зона просветления вокруг него, фрагмент начинает выступать в полость сустава (рис. 10). В III стадии определяется ниша в области суставной поверхности мыщелка бедренной кости, а внутрисуставное тело обнаруживается в любой части коленного сустава (обычно, в одном из заворотов, а при блокаде сустава — между суставными поверхностями).
Аналогичные изменения могут наблюдаться и при частичных остеохондропатиях суставных поверхностей головки бедренной, плечевой и лучевой кости, головчатого возвышения плеча, локтевого отростка, блока таранной кости и некоторых других костей.

































Источник
Термин «рассекающий остеохондрит» принадлежит Konig, который в 1887 году описал отделение костно-хрящевого фрагмента от мыщелка бедра и превращение его в свободное суставное тело.
Что такое болезнь Кенига? Речь идет о некрозе участка субхондральной кости с распространением на хрящевую ткань. По мере прогрессирования процесса может наступать отделение мертвого субхондрального фрагмента и выпадение его в полость сустава.
Правильно будет разделить это заболевание на две группы: рассекающий остеохондрит (болезнь Кенига) у детей и подростков с незакрытой зоной роста и поражение хряща и подлежащей кости у взрослых. Это два заболевания с единым патогенезом имеют различный прогноз. Если у детей при консервативном лечении (заключающемся, в основном, в прекращении нагрузки на ногу) часто наступает спонтанное заживление хрящевого дефекта, то у взрослых консервативными методами не удается достичь полноценной регенерации гиалинового хряща.
В большинстве случаев при болезни Кенига хрящевой дефект локализуется на нагружаемой поверхности внутреннего мыщелка бедра, реже – наружного мыщелка, и ещё реже — надколенника. На представленном рисунке видно, что классическая локализация (51% случаев) это область, расположенная рядом с местом прикрепления задней крестообразной связки.
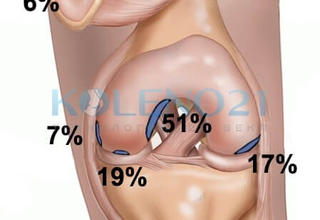 Преимущественная локализация костно-хрящевого дефекта при болезни Кенига.
Преимущественная локализация костно-хрящевого дефекта при болезни Кенига.Выделяют четыре стадии рассекающего остеохондрита (болезни Кенига) коленного сустава. При первой, начальной стадии заболевания, хрящ в месте поражения становится более мягким, но он не имеет четких границ. Вторая стадия характеризуется появлением отчетливых границ повреждения хряща, но хрящ остается неподвижным. При третьей стадии фрагмент хряща уже сдвигается на несколько миллиметров относительно подлежащей кости, но остается связанным с ним, а при четвертой стадии заболевания фрагмент хряща и субхондральной кости полностью отслаивается и начинает свободно перемещаться в полости сустава.
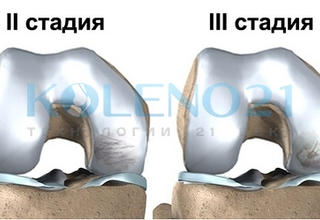 Стадии рассекающего остеохондрита коленного сустава (болезни Кенига
Стадии рассекающего остеохондрита коленного сустава (болезни КенигаДиагностика рассекающего остеохондрита
Клинические симптомы на начальных этапах болезни Кенига крайне скудные: нерезкие боли без четкой локализации, периодические обострения синовита. И лишь позже, уже при образовании свободного суставного тела, клинические симптомы проявляются в усилении болей, в появлении «хруста и треска», суставных блокад, хронического синовита и т.д. При ходьбе пациенты находят облегчение в положении некоторой наружной ротации ноги. Положительный симптом Wilson: усиление боли при медленном разгибании ноги и внутренней ротации голени.
Рентгенологическое исследование обычно производится в двух классических проекциях -передне-задней, боковой). Для дифференциальной диагностики необходимо производить сравнительное рентгенологическое исследование и здорового коленного сустава.
Лучшим способом инструментальной диагностики рассекающего остеохондрита признана компьютерная томография, позволяющая с наибольшей точностью определить локализацию костно-хрящевого дефекта, а также площадь и глубину поражения кости.
Магнитно-резонансная томография (МРТ) при болезни Кенига желательна для исключения сочетанных повреждений менисков и связок, для уточнения размеров поражения хряща и степени смещения хрящевой пластины.
АРТРОСКОПИЯ
Артроскопия является наиболее точным методом диагностики рассекающего остеохондрита. Диагностическая точность этого исследования приближается к 100%. Артроскопия с высокой степенью достоверности позволяет определить локализацию, стадию, площадь и глубину повреждения хряща и кости.
Артроскопическая картина остеохондрального дефекта медиального мыщелка бедра при рассекающем остеохондрите (болезнь Кёнига)
Гибридная костно-хрящевая трансплантация при хирургическом лечении болезни Кенига
Гибридная костно-хрящевая трансплантация при хирургическом лечении болезни Кенига
Хирургическое лечение локальных форм асептического некроза мыщелков бедра. Гибридная костно-хрящевая моно трансплантация
Источник
Рекомендации ортопеда и ревматолога…
Сведения о болезни Кенига
информация для прочтения
Одно из самых редких и загадочных заболеваний костно-суставной системы — болезнь Кенига, получившая свое название в честь немецкого врача Франца Кенига, посвятившего ей множество исследований и работ. Другое название заболевания — рассекающий остеохондрит суставов, и оно отражает саму его суть: действительно происходит рассечение участка суставного хряща и его отслоение от кости, попадание в полость сустава.
Поражаться этим процессом могут любые суставы — тазобедренный, локтевой, плечевой, но чаще всего встречается рассекающий остеохондрит коленного сустава. Болеют преимущественно лица мужского пола в возрасте от 12 до 40 лет, женщины заболевают в 2-3 раза реже. В коленном суставе поражаются суставные поверхности мыщелков бедра, и в 70% случаев развивается рассекающий остеохондрит медиального (внутреннего) мыщелка бедренной кости.

При болезни Кенига наиболее уязвимыми являются суставные поверхности мыщелков бедра, где и происходит отслоение участков хряща, попадание их в полость сустава
Причины и механизм развития болезни
загрузка…
Болезнь Кенига — это, по сути, отслойка хрящевой ткани вследствие развития его некроза (омертвения). Пока точно не установлено, почему это происходит, но практика показывает, что есть целый ряд предрасполагающих факторов, на фоне которых высока вероятность развития болезни. К таким факторам относятся:
- закупорка мелких артерий, несущих кровь к хрящевой ткани сустава;
- частые, повторяющиеся травмы сустава, отек и кровоизлияния под слоем хрящевой ткани;
- усиленный рост костей, когда он опережает процессы окостенения и формирования хрящевой ткани;
- гормональные нарушения, приводящие к расстройству минерального обмена в кости;
- недостаток витаминов и микроэлементов (витаминов А, D, С, кальция, фосфора);
- наследственная предрасположенность (особенность структуры, уязвимость хрящевой ткани).
Болезнь Кенига (коленного сустава) развивается постепенно, годами. Участок пораженной хрящевой ткани постепенно атрофируется, затем отслаивается, в итоге отрывается, попадая в полость сустава. С этого и начинается выраженная клиническая картина заболевания.

Некротизированный участок того хряща, который покрывает мыщелок бедра, отслаивается и вызывает нарушение функции сустава
Клинические стадии и симптомы
загрузка…
Развиваясь постепенно, болезнь Кенига, или рассекающий остеохондрит, проходит следующие стадии, в зависимости от степени выраженности патологического процесса в хряще:

Так поэтапно происходят изменения в омертвевшем участке хряща. Он отслаивается и попадает в полость сустава, образуя суставную мышь.
- Первая стадия характеризуется размягчением и как бы вздутием участка хряща, выпячиванием его в просвет сустава. Симптомы болезни выражены незначительно: боли возникают изредка, в основном при физической нагрузке, функция сустава не нарушена.
- Вторая стадия. Отслойка хряща увеличивается, появляется защитное уплотнение прилегающей к нему костной ткани в субхондральном (подхрящевом) отделе. Клинические проявления также слабо выражены, объем движений в суставе и ходьба не нарушены.
- Третья стадия — происходит частичный отрыв отслоившейся от кости хрящевой ткани, и этот «лоскут» хряща, перемещаясь при движениях, раздражает суставные поверхности и внутреннюю капсулу сустава, вызывая боли и ограничение движений. В ответ на раздражение развивается воспаление внутренней синовиальной оболочки, увеличивается выработка суставной жидкости, колено увеличивается в объеме.
- Четвертая стадия — отслоившийся «лоскут» хряща полностью отрывается и свободно перемещается в полости сустава как инородное тело. В медицине это называют суставной мышью. Она попадает между суставными поверхностями, вызывая резкое ограничение движений, возникновение «блока» сустава. Его как бы заклинивает на время, после чего снова возможны движения в небольшом объеме. В запущенных случаях может развиться деформирующий артроз, а затем — анкилоз (полная неподвижность) сустава. Клинические симптомы ярко выражены: постоянная боль и деформация сустава, атрофия мышц бедра и голени, резкое нарушение функции конечности, ходьбы.

Коленный сустав при рассекающем остеохондрите увеличен в объеме, контуры его деформированы
Важно. Любые жалобы относительно коленного сустава у подростка должны быть поводом для обращения к врачу. В этом возрасте заболевание еще поддается лечению.
Методы диагностики
Важно. Обычная рентгенография на начальных стадиях болезни не будет информативной, потому что на снимках не видна хрящевая ткань.
Поэтому для обследования коленного сустава применяются более современные методы диагностики:
- компьютерная томография (КТ);
- магнитно-резонансная томография (МРТ);
- ультразвуковое исследование (УЗИ);
- артроскопия.
Обычно сначала выполняют томографическое исследование, после чего проводят прямой осмотр полости сустава через специальный зонд (артроскоп), снабженный системой освещения и увеличения.

Так проводится видеоартроскопия коленного сустава при болезни Кенига. За ходом операции врач следит по изображению на мониторе.
Современный подход к лечению
Прежде чем назначить лечение, проводится тщательное обследование пациента, устанавливается степень тяжести изменений в суставе и возможные факторы, способствовавшие заболеванию. В любом случае лечение болезни Кенига (коленного сустава) проводится комплексно, путем сочетания медикаментозной терапии, физиотерапии и хирургического лечения, если это необходимо.
Медикаментозное лечение
Фармацевтические препараты назначаются при любой стадии заболевания. Они включают обезболивающие и противовоспалительные средства, как в таблетках, так и в инъекциях, а также средства для улучшения циркуляции крови, витамины, хондропротекторы (препараты, способствующие восстановлению хрящевой ткани). Широкое распространение получило применение НПВС при болезни Кенига, то есть нестероидных противовоспалительных средств, к которым относятся такие: «Ибупрофен», «Напроксен», «Диклофенак», «Кеторол» и множество их аналогов.

Наиболее распространенные препараты из группы нестероидных противовоспалительных средств, применяемые при лечении рассекающего остеохондрита
Важно! Можно применять в домашних условиях и средства народной медицины, но лишь как дополнение к основным методам. Необходимо обязательно согласовать такое лечение с врачом.
Физиотерапевтическое лечение
Электропроцедуры и светолечение в сочетании с ЛФК назначаются как дополнение к консервативному лечению, а также после оперативного вмешательства на суставе. Хороший эффект дает диатермия, а также ионофорез, инфракрасное или лазерное облучение — они усиливают кровообращение и стимулируют обменные процессы в суставных тканях. Лечебная физкультура назначается по специальной дозированной программе с постепенным увеличением нагрузки.
Консервативное лечение болезни Кенига (коленного сустава) дает эффект только на начальных стадиях и в подростковом возрасте, когда еще не завершился рост костей. На время лечения применяется фиксация сустава для устранения нагрузки. Для этой цели хорошо подходят различные современные фиксаторы — ортезы.

Пример современного ортеза, применяемого для фиксации коленного сустава при болезни Кенига на период лечения
Хирургическое лечение
Третья и четвертая стадии заболевания, как правило, лечатся хирургическим методом. Благодаря современным эндоскопическим технологиям вмешательства на коленном суставе проводятся малотравматичным артроскопическим методом. Через небольшие надрезы на коже в полость сустава вводится видеозонд, ход операции отображается на дисплее.
Во время операции отслоившийся хрящ фиксируется специальными методами или же удаляется с последующей пластикой (пересадкой) на его место участка хряща или культуры хрящевых клеток. Применяется современная система «Хондрогайд» — закрытие дефекта стерильной коллагеновой матрицей. Суставная мышь подлежит обязательному удалению. Через зонд в сустав также вводятся различные лекарственные препараты — «Диклофенак», хондропротекторы и другие.

Так выполняется трансплантация хряща при болезни Кенига. Дефект закрывается мозаичным способом маленькими участками хряща, взятыми из других отделов мыщелка бедра.
Успех лечения болезни Кенига зависит от возраста пациента, а также от сроков диагностики болезни. Чем раньше пациент обращается к врачу, тем больше шансов на полное излечение.
загрузка…
Источник
