Спортивное лечение коленного сустава
Травма колена и хроническая боль[править | править код]

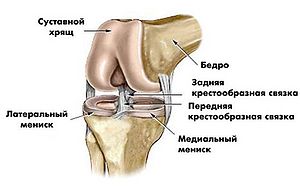
Строение коленного сустава
Общей проблемой всех атлетов являются травмы. Бодибилдинг находится в списке самых травмоопасных видов спорта, при этом одним из самых уязвимых суставов в организме является колено.
Люди, профессионально занимающиеся бодибилдингом, часто жалуются на боль в колене. Жалобы выражаются в основном в том, что при движениях, а иногда даже в состоянии покоя имеются болевые ощущения. Боль при повреждении может быть разной по характеру и локализации, поскольку устройство коленного сустава сложное, и он, по сути, является самым уязвимым среди всех суставов опорно-двигательного аппарата.
Причины боли в колене[править | править код]
В бодибилдинге, такие причины как вывихи, ушибы и ранения малоактуальны. Травмы и боль в колене возникают в результате объемно-силовой перегрузки сустава, его ткани начинают изнашиваться и возникают множественные микротравмы. При выполнении силовых упражнений колено неизбежно травматизируется, однако у здорового человека оно полностью восстанавливается к началу следующего занятия.
Если репаративные возможности сустава снижены, то патологические изменения будут постепенно накапливаться в его тканях до тех пор, пока не разовьется заболевание сопровождающееся хроническими болями. Низкая способность к восстановлению может быть связана с возрастом, наследственностью, инфекционно-воспалительными заболеваниями в организме, нарушением обмена веществ, недостаточным (неправильным) питанием и перетренированностью.
Травма связок колена[править | править код]
В коленном суставе могут повреждаться несколько структур, прежде всего это связки. В легких случаях возникают растяжения связок, в тяжелых — разрыв. Такая травма колена возникает во время занятия и дискомфорт проявляется незамедлительно, значительно усиливаясь через несколько часов. При разрыве связок можно ощутить патологическую подвижность (передне-заднее смещение и боковое сгибание) и нестабильность в суставе. В этом случае необходимо в срочном порядке обратиться за врачебной помощью.
У тяжелоатлетов достаточно часто повреждается связка надколенника, что связано с развитой мускулатурой передней части бедра. Это происходит в основном при жимовых упражнениях с большим весом, а также при сгибании колена под острым углом (например, Гакк приседания). Внутренние связки могут подвергаться нагрузке при силовых сгибаниях и разгибаниях сустава в колене, а также в процессе выполнения всех упражнений с большой весовой нагрузкой.
Повреждения хряща[править | править код]
Помимо повреждения связок, в колене высоко уязвимы хрящевые структуры, которые покрывают трущиеся суставные поверхности. Именно хрящ обеспечивает скольжение в суставе. Он же выполняет амортизационную функцию. Разрушение хряща приводит к возникновению хронической боли в колене и даже инвалидизации в тяжелых случаях (остеоартроз). Для восстановления хряща с успехом применяются глюкозамин сульфат, хондроитин сульфат и коллаген.
Повреждение суставных хрящей может быть следствием заболеваний, имеющих не механическую природу развития (например, артриты).
Повреждения менисков[править | править код]
В качестве «прокладок» в коленном суставе расположены особые образования — 2 мениска. Они очень часто становятся объектом травматизации. При повреждении мениска боль в колене носит приступообразный характер. Кроме того, при повреждении менисков возникает «заклинивание» сустава, слышен хруст при движении.
Как проявляется боль?[править | править код]
При повреждениях суставов спортсмены ощущают боль, которая может быть вызвана сдавливанием или трением. Если причиной боли в области надколенника является износ суставных поверхностей, ее очаг располагается выше щели впереди сустава. В данном случае боль может ощущаться в бедренно-надколенниковом сочленении при приседаниях. Также в процессе упражнений с приседаниями проявляются повреждения бедренно-большеберцового сочленения. При ходьбе болевые ощущения могут проявляться медиально в суставной щели. Боль будет иметь более глубокий характер, чем в надколеннике.
Статистика спортивных травм показывает, что наиболее часто повреждается именно медиальная часть колена. В том случае, если в процесс вовлечены мениски, возможно возникновение защемляющей боли, что чаще всего является следствием отклонения в суставе анатомических осей. Если болезнь коленного сустава прогрессирует, могут появляться боль в покое и синовиит, то есть воспалительные процессы.
Лечение и профилактика[править | править код]
Исследования новых методов восстановления суставов. Автор: Борис Цацулин
Если возникает травма колена, то в этом случае следует в обязательном порядке обратиться к врачу. При травмах и воспалении используют нестероидные противовоспалительные средства, например, диклофенак или кетанов. Эти медицинские препараты кроме своих прямых функций имеют также обезболивающий эффект. Поэтому если при их применении спортсмен не чувствует боли, это совсем не означает, что он излечился. Покой и восстановительные меры по прежнему необходимы. Если имеют место ортопедические дефекты, являющиеся причинами патологии, их также необходимо устранять.
Каждый бодибилдер задачей номер один должен ставить для себя профилактику травм. «Нет боли – нет роста», — данного лозунга нельзя придерживаться в отношении суставов. Болевые ощущения в суставах — это признак патологии, который требует немедленного лечения.В борьбе с болью в коленном суставе необходимы своевременные профилактические меры, важное место среди которых занимает сбалансированность и полноценность питания спортсмена. Восстановить и вылечить коленный сустав можно, строго ограничивая на него нагрузки в период лечения.
В исследовании проведенном группой исследователей в 2017 году было доказано, что инъекции глюкокортикостероидов не лучше инъекций обычным физ.раствором, а даже немного хуже, поскольку у людей систематически принимающих стероидные инъекции толщина хряща со временем истончается.[1]
Занятия бодибилдингом после травмы и при хронических болях[править | править код]
Для более быстрого восстановления колена следует соблюдать правила и рекомендации:
- Необходимо использовать добавки для связок и суставов, разогревающие мази.
- Используйте специальный фиксирующий бандаж для колена в течение всего периода восстановления. Заменить его можно повязкой эластичным бинтом.
- Хорошо разминайте коленный сустав перед каждой тренировки. Разминка сустава выполняется путем круговых движений сведенных вместе колен, положив руки на переднюю их поверхность (см. видео).
- Как можно меньше подвергать сустав какой бы то ни было нагрузке, которая вызывает дискомфорт или боль.
- Старайтесь выполнять упражнения с большой амплитудой и меньшими весами — это будет способствовать улучшению трофики сустава и восстановлению поврежденной структуры.
- Носите удобную обувь
- Меньше бегайте и стойте
- Проходите периодически курсы физиолечения (электрофорез, массаж, прогревание и пр.).
- Большое значение имеет полноценность и сбалансированность питания атлета.
- Умеренное ограничение нагрузки на поврежденное колено и дальнейшее грамотное построение тренировочной программы спортивным врачом позволят восстановить сустав без особого ущерба для здоровья занятий спортом.
Как строить тренировки при боли в колене[править | править код]
Очень часто задается один и тот же вопрос: как тренироваться максимально безопасно при боли или травме колена? Ответ прост — не нагружайте коленный сустав до полного восстановления. Практически все упражнения на ноги перегружают колено, особенно опасны разгибания в тренажере. В процессе восстановления начинайте постепенно увеличивать нагрузку (веса) и одновременно снижая число повторений в подходе. Строго соблюдайте меры профилактики описанные в предыдущем пункте.
Читайте также[править | править код]
- Коленный сустав
- Коленный сустав ребенка
- Анатомия коленного сустава
- Травма коленного сустава
- Спортивные травмы
- Хруст в коленях
- Тейпирование коленного сустава
- Ортезы для коленного сустава
- Массаж при растяжении связок суставов
- Массаж при повреждении менисков коленного сустава
- Переразгибание коленного сустава
- Разрыв связки надколенника
- Отрыв бугристости большеберцовой кости
- Разрыв мениска: симптомы и лечение
- Разрыв мениска у детей
- Рассекающий остеохондроз
- Травмы и повреждения четырехглавой мышцы бедра
- Латеропозиция надколенника
- Ущемление околонадколенниковой синовиальной складки
- Раздвоение надколенника
- Связки коленного сустава
- Разрыв передней крестообразной связки
- Разрыв передней крестообразной связки у детей
- Разрыв задней крестообразной связки
- Боль в колене с передней стороны
- Хондромаляция надколенника: симптомы и лечение
- Подвывих и вывих надколенника
- Вывих надколенника у детей
- Тендинит собственной связки надколенника
- Боль в колене с внешней стороны
- Боль в колене после бега
- Растяжение связок колена (лечение)
- Нестабильность коленного сустава
- Спортивная травма позвоночника — лечение
- Спортивные травмы плеча — лечение
- Спортивные травмы локтя — лечение
Источники[править | править код]
Источник
- База знаний
- Колено
- Остеоартроз коленного сустава
Содержание:
Введение
Откуда берется боль в колене?
Кого поражает остеоартроз – дегенеративное заболевание сустава?
Причины коленного артроза
Симптомы артроза коленного сустава
Как можно диагностировать артроз коленного сустава?
Методы лечения артроза коленного сустава
Введение

Боль в колене – это чаще всего проявление остеоартроза коленного сустава. Это заболевание поражает миллионы людей во всем мире. Но эндопротез требуется не всегда! Существуют новые эффективные методы лечения дегенеративных процессов коленного сустава, которые устраняют и причины, и симптомы. Наилучшие результаты могут быть достигнуты при Ортокин терапии ®. Центр восстановительной медицины SPORT-MED (доктор Ян Парадовский) успешно внедрил в лечение терапию мезенхимальными стволовыми клетками (MSC — Mesenchymal Stem Cells). Самое главное для каждого пациента – знать причины и симптомы заболевания и возможности его лечения. Если выяснится, что однако операция необходима, мы будем делать это таким образом, чтобы она была минимально инвазивной, или в конечном счете, подберем подходящий протез. Поэтому читайте статью и узнайте больше о дегенеративном процессе коленного сустава.
►Рекомендую статью о биологической, противовоспалительной и восстановительной Ортокин терапии, которую мы используем в лечении суставного остеоартроза и заболеваний позвоночника – нажмитездесь.
Откуда берется боль в колене?
Дегенеративное заболевание коленного сустава (артроз, дегенеративные изменения, остеоартрит) является состоянием хронического воспаления сустава. Хотя возраст является основным фактором риска, к сожалению, болезнь может поражать также и людей в совсем молодом возрасте. В результате воспаления повреждается, в первую очередь, хрящ, а также связки, мениск и другие структуры сустава. Однако, именно потери хрящевой ткани определяют в наибольшей степени усугубление развития артроза. Природный амортизатор между костями, которым является хрящ, становится ослабленным. Когда это происходит, кости внутри сустава сближаются (потеря толщины хряща) и трутся друг о друга. Открывшиеся вследствие потери толщины хряща концы нервных волокон раздражаются при каждом движении. Трение вызывает боль, отек (это видно на УЗИ, а иногда даже и невооруженным глазом), жесткость, снижение двигательной способности, а позднее – образование костных выростов-шпор, называемых остеофитами (видимых на рентгеновских снимках и УЗИ). В основе этого заболевания лежит хроническое воспаление, разрушающее хрящ. Умелое снятие воспаления (Ортокин терапия ®), регенерация хряща и забота о биомеханических свойствах сустава (реабилитация) играют решающую роль в контроле над прогрессирующим заболеванием.
Кого поражает остеоартроз – дегенеративное заболевание сустава?
Артроз сустава является наиболее распространенным типом внутрисуставного воспаления. Несмотря на то, что заболевание может возникнуть даже среди молодых людей, риск возрастает после 45 лет. Многочисленные исследования показывают, что собственно остеоартрит (англ. osteoarthritis) коленного сустава является одним из самых распространенных. Исследование также показывает, что женщины более склонны к артрозам.
Причины коленного артроза
Наиболее частой причиной остеоартроза колена является возраст. Почти у каждого из нас в определенном возрасте происходят в определенной степени дегенеративные изменения. Тем не менее, существует целый ряд факторов, которые увеличивают риск значительного остеоартроза, даже в более молодом возрасте:
- Возраст – способность хрящевой ткани к регенерации уменьшается с увеличением возраста. При этом увеличивается число циклов работы сустава, суммируются микроперенагрузки, а иногда и серьезные травмы.
- Избыточный вес – избыточная масса тела увеличивает нагрузку на коленный сустав. Каждый лишний килограмм нагружает колени еще на 3-4 кг. Патологическая жировая ткань производит вещества, которые через кровь поступают в сустав и вызывают повреждения.
- Атеросклероз (плохое кровоснабжение субхондральной кости, инфаркты кости)
- Диабет
- Гормональные нарушения – было доказано, что снижение массы тела на 5 кг может уменьшить боль даже на 50%.
- Наследственный фактор – генетические факторы играют важную роль в развитии остеоартроза. Возникновение артроза или ревматической болезни у родителей значительно увеличивает риск заболевания у пациента. Наследоваться может также неправильная ось («искривление») конечности, вызывая перегрузку данного коленного отсека и развитие дегенеративных изменений. Это происходит в случае вальгусной или варусной деформации колена.
- Пол – женщины старше 55 лет чаще заболевают, чем мужчины того же возраста. Влияют гормональные факторы.
- Травмы и перегрузки – как правило, травмы зависят от типа занятий человека. Люди, выполняющие работу стоя на коленях, сидя на корточках или поднимая тяжести, более склонны к развитию дегенеративных изменений из-за частых и неправильных нагрузок и давления на суставные поверхности.
- Спорт – професииональные спортсмены, особенно культивирующие дисциплины, такие как футбол, теннис, баскетбол или спринт, обременены повышенным риском развития остеоартроза коленного сустава. Большая группа наших пациентов также люди, практикующие рекреационный спорт, но зачастую очень интенсивно. Среди них бегуны имеют наибольшие проблемы с коленями (и стопами). Это означает, что спортсмены должны использовать все меры предосторожности, чтобы избежать травм и перегрузок. Многое может быть достигнуто относительно простыми средствами. Важно помнить о регулярных и умеренных укрепляющих упражнениях и растяжке. На самом деле, это слабые мышцы, окружающие колено, уменьшают его стабильность и приводят к более быстрому «истиранию» хряща и дегенеративным изменениям. Неправильно тренированные мышцы легко поддаются контрактурам, создавая перегрузки в сухожилиях, энтезах (местах прикрепления к костям) и связках. Поврежденная таким образом биомеханика сустава ускоряет «износ» его элементов. Необходимо скорректировать тренировки, восстановление после них, диеты, иногда пищевые добавки и внутрисуставные инъекции специальных препаратов (гиалуроновой кислоты, обогащенной тромбоцитами плазмы PRP, Ортокин).
- Другие причины – люди, страдающие от ревматоидного артрита, который является вторым наиболее распространенным типом воспаления суставов, более склонны к развитию остеоартроза. У этих пациентов необходимо прежде всего правильное лечение основного заболевания у ревматолога, а также разносторонние мультиортопедические процедуры. Кроме того, люди с определенными нарушениями обмена веществ (например, в результате избытка железа или гормона роста) или соединительной ткани (например, конституционная гипермобильность суставов), также являются группой повышенного риска заболевания остеоартрозом. Кровь внутри сустава сильно повреждает хрящ, поэтому гемофилия может привести к серьезному повреждению и необходимости эндопротезирования.
Когда консервативное лечение не приносит результатов, показано хирургическое вмешательство замены сустава на искусственный — коленный эндопротез (также называемое аллопластикой).
Узнайте больше об операции эндопротезирования коленного сустава — нажмите здесь.
Симптомы артроза коленного сустава
Это заболевание протекает по-разному, в зависимости от степени тяжести, возраста, физической активности и других предрасположенностей, но на сегодняшний день наиболее распространенными симптомами являются:
- боль в коленном суставе, которая усиливается во время активности, и уменьшается во время отдыха. Это вызвано открыванием свободных нервных окончаний субхондральной кости поврежденного хряща
- отек колена
- ощущение тепла в суставе
- жесткость в колене, особенно утром или после долгого времени неподвижности, например, после сидения в офисе или перед телевизором
- уменьшение диапазона движений коленного сустава (англ. ROM. – Range of Motion), что затрудняет, например, вставание со стула или выход из машины. Трудно подниматься и спускаться по лестнице, а позднее даже ходить.
- скрип, хруст и треск в колене, особенно в результате внезапного движения коленного сустава
- многие люди также говорят, что погодные изменения влияют на степень боли и функционирование сустава.
Как можно диагностировать артроз коленного сустава?
Диагноз остеоартроза коленного сустава основывается главным образом на описании истории болезни пациента, точном описании текущих признаков и ортопедическом обследовании. В беседе с врачом следует обратить внимание на то, что приводит к усилению боли и что ее снимает. Вы также должны выяснить, страдал ли кто-то ранее в семье от остеоартроза или ревматоидных заболеваний.
Хирург-ортопед может рекомендовать дополнительные исследования, в том числе:
- Рентген, который показывает тяжесть поражений костей, в том числе: сужение суставной щели, остеофиты (костные шпоры), субхондральное склерозирование, заострение межмыщелкового возвышения, неправильную ось конечности.
- Ультразвук- нажмите здесь, чтобы узнать больше.
- MPT — магнитно-резонансная томография — выполняется чаще всего, когда рентген и ультразвук не показывают четкой причины боли в суставе.
- Анализ крови — для устранения других причин заболеваний, таких как ревматоидные заболеваний, болезнь Лайма (борелиоз) и т.д.
Методы лечения артроза коленного сустава
Развитие ортопедии в последние годы открыло новые возможности для необычайно эффективного лечения остеоартроза коленного сустава. Все чаще мы можем задержать или вообще отменить этап заместительной хирургии (эндопротезирования коленного сустава), за счет применения современных методов, в основном Ортокин терапии ® и лечения факторами роста (GPS = PRP, обогащенной тромбоцитами плазмы — Platelets Rich Plasma). Эти методы используют естественную способность организма к торможению остеоартроза и укреплению суставного хряща.
Самая важная цель лечения остеоартроза коленного сустава — облегчение боли и восстановление диапазона движений наряду с подпижностью. План лечения должен быть подобран индивидуально. В дополнение к Ортокин терапии ® и лечению факторами роста, лечение, как правило, содержит комбинацию этапов, описанных ниже.
Консервативное лечение (безоперационное)
- Снижение массы тела. Потеря даже нескольких килограммов может значительно уменьшить боль в колене.
- Упражнения. Укрепление и растяжение мышц вокруг колена дает большую стабильность, надлежащую биомеханику и уменьшает болевые ощущения.
- Анальгетики и противовоспалительные препараты. На рынке существует множество препаратов, как по рецепту (например, диклофенак, кетопрофен — Кетонал) так и без рецепта (например, ибупрофен), которые помогают уменьшить боль и воспаление (так называемые НПВП — Нестероидные противовоспалительные препараты или NSAID – Non Steroid Anti Inflammatory Drugs). Но имейте в виду: Вы не можете использовать болеутоляющие средства более 10 дней без консультации с врачом. Принимая их дольше, Вы увеличиваете вероятность возникновения побочных эффектов. Наиболее важными из них являются:
- кровотечения из верхних отделов желудочно-кишечного тракта (желудка и двенадцатиперстной кишки) — особенно в США, где велика доступность препаратов НПВС, а доступность врача — гораздо меньше, и кровотечение становится частой причиной смерти,
- язвенной болезни желудка и двенадцатиперстной кишки (разрушение слизистой оболочки желудка соляной кислотой, содержащейся в желудочном соке),
- гастрита желудка и двенадцатиперстной кишки,
- снижение свертывания крови (возможные кровотечения),
- почечная неджостаточность,
- разрушение костного мозга.
Поэтому так важно использовать другие методы, которые не вызывают системных побочных эффектов. В этом случае рекомендуется использовать Ортокин терапию ®которая блокирует местное воспаление в суставе без каких-либо нежелательных побочных эффектов.
- Инъекции кортикостероидов, так называемая стероидная блокада колена. Стероиды являются мощными противовоспалительными средствами и устраняют боль. К сожалению, они имеют очень негативные системные эффекты (например, гормональные нарушения, сахарный диабет) и местные (необратимое повреждение суставного хряща!). Таким образом, эта форма терапии должны быть зарезервирована только для пациентов, которым в течение короткого времени назначена хирургическая операция замены коленного сустава (эндопротезирование). Альтернативой является Ортокин терапия, которая обладает сильным противовоспалительным действием, но без побочных эффектов.
- Ультразвуковое вмешательство. Обкалывание области, охваченных заболеванием, соответствующим лекарственным препаратом под ультразвуковым контролем. Весьма эффективная форма терапии, требующая, однако, высокой квалификации и опыта от врача-ортопеда. Узнайте больше о ультразвуковом вмешательстве – нажмите здесь.
- Инъекции гиалуроновой кислоты, так называемая вискосуплементация.Гиалуроновая кислота вводится путем инъекции в коленный сустав и повышает вязкость синовиальной жидкости, и, следовательно, ее смазывающие свойства. Уменьшает трение между поверхностями хряща,боли в колене, треск и ощущение жесткости, часто улучшая диапазон движений.
- Таблетки с глюкозамином, коллагеном, хондроитином. Исследования не доказали их эффективность, хотя они сильно распространены.
- Противовоспалительные мази. Например, Вольтарен, Репарил, Фастум, Кетонал. Применяют внешне и могут принести временное облегчение. Их действие, однако, существенно ограничено слабым проникновением в сустав через барьер кожи, подкожной клетчатки, фасции и т.д. Лучшее проникновение препарата, благодаря липосомальной структуре, обеспечивают такие спреи, как DIKY 4% или Кетоспрей форте.
- Стабилизаторы и ортезы коленного сустава. Показаны, в основном, при повреждении передней крестообразной связки (ACL — Anterior cruciate ligemant) или других связок. Они помогают сохранять лучшую стабильность коленного сустава, тем самым предотвращая дальнейшее повреждение хряща и мениска.
- Физиотерапия. Очень важная часть терапевтического процесса. Часто упражнения на укрепление и растяжку просто необходимы. Массаж, мануальная терапия, выполняемая опытным физиотерапевтом являются наиболее важными. Физикотерапия (например, криотерапия, ультразвук, ионофорез или токи TENS) работает вспомогательно. Эффект может дать также иглоукалывание, которое в Германии уже используется в ежедневной больничной практике. Физиотерапевт научит Вас способам укрепления мышечной силы и гибкости суставов в домашних условиях. Он должен также указать, каким образом выполнять основные упражнения ежедневно, не перенапрягая колени. В моей практике я работаю каждый день с высококвалифицированными физиотерапевтами. Благодаря многонаправленному индивидуально оптимизированному подходу к каждому пациенту, мы получаем хорошие результаты нашей работы.
Оперативное лечение
Операция имеет ряд преимуществ, равно как и недостатков. При правильной квалификации для хирургического вмешательства (правильной оценки поврежденных структур и возможности их восстановления), мы быстро получаем значительное улучшение. Каждая операция, однако, несет в себе риск, поэтому, выполняется только тогда, когда степень повреждения внутрисуставных структур сильна, а консервативные методы лечения не дают положительного эффекта. Наиболее часто выполняемые процедуры при остеоартрозе коленного сустава включают артроскопию, остеотомию и эндопротезирование коленного сустава.
- Артроскопия – малоинвазивная эндоскопическая процедура. Она обеспечивает безопасное восстановление большинства внутрисуставных структур. В два небольших (несколько миллиметров) кожных надреза в передней части колена вводится продольная камера и инструменты внутрь колена. Эта процедура часто проводится у спортсменов (сложные реконструкции связок, хряща, сшивание мениска) и в случае относительно молодых пациентов с начальной стадией артроза (как правило, до 60 лет). В первом случае мы даем возможность вернуться в большой спорт в короткий промежуток времени, во втором — даем шанс уменьшить дискомфорт и смещаем во времени или исключаем необходимость эндопротезирования.
- Остеотомия – процедура «урезания» кости, коррекции оси конечности и сращивания костей. Мы, таким образом, облегчаем больную часть колена, чаще всего медиальную (именно она чаще всего повреждается). Остеотомия часто рекомендуется при переломе в области колена (например, перелом проксимального конца большеберцовой кости), если он не был должным образом вылечен. Успех такой операции в значительной степени зависит от правильной классификации пациента и надлежащего проведения самой процедуры. Преимуществом является смещение во времени необходимости эндопротезирования, недостатком – необходимость длительной иммобилизации в гипсе, чтобы позволить кости срастись.
- Протезирование коленного сустава (аллопластика, эндопротезирование) — это большая хирургическая операция, при которой мы вырезаем надлежащим способом концы суставных костей, затем помещаем на них металлические части протеза (на так называемый костный цемент или только механическим способом). Новые суставные поверхности образуют так называемые подкладки: из полиэтилена, керамики или металла. Замене может подлежать одна часть колена (медиальная) или весь коленный сустав. Целью операции является восстановление большей мобильности и устранение боли. Так и происходит в большинстве случаев. Тем не менее, это большая и обременительная операция, к который пациент должен быть хорошо подготовлен. Осложнения, хотя и редкие, могут быть очень серьезными (включая инфекции костей, расшатывание эндопротеза, тромбоэмболические осложнения). Поэтому замена коленного сустава должна быть зарезервирована для людей старше 55 лет с тяжелой формой остеоартроза, у которых правильное и интенсивное консервативное лечение (в том числе Ортокин терапия) не дало ожидаемых результатов. Для операции мы не можем с уверенностью квалифицировать людей гораздо более старших по возрасту, с сердечной или дыхательной недостаточностью, гормональными нарушениями (в основном связанными с щитовидной железой), после инсульта или других серьезных внутренних заболеваний. Этим пациентам мы предлагаем интенсивное консервативное лечение. Тем не менее, несмотря на некоторый риск, общие результаты хирургических операций по имплантации эндопротеза в последние годы очень хорошие.
Таким образом, следует подчеркнуть важность ранней диагностики и регулярный контакт с врачом-ортопедом. Лучшей альтернативойа хирургии остается Ортокин терапия ®, лечение с факторами роста PRP, вискосуплементация и индивидуально подобранная, профессиональная реабилитация. В моей практике я слежу за ходом развития остеоартроза и выбираю адекватное лечение в сотрудничестве с высококачественными рентгенологами, ревматологами и физиотерапевтами.
dr Jan Paradowski ©
Contact doctor
Back
Источник
