Снимок коленного сустава при ревматоидном артрите
Ревматоидный артрит — аутоиммунное заболевание, которое характеризуется поражением соединительной ткани, входящей в структуру суставов. Патология хроническая, прогрессирующая. Одной из классификаций заболевания, на основании которой подбирается тактика проводимого лечения, является выявление рентгенологической стадии ревматоидного артрита. На основании данных исследований можно судить о длительности и активности процесса.
Классификация заболевания по рентгенологическим стадиям
Патогенетическим механизмом развития ревматоидного артрита является аутоиммунная перекрёстная реакция. Антигенная структура гемолитического стрептококка, относящегося к группе В, по своему строению сходна с соединительной тканью организма человека.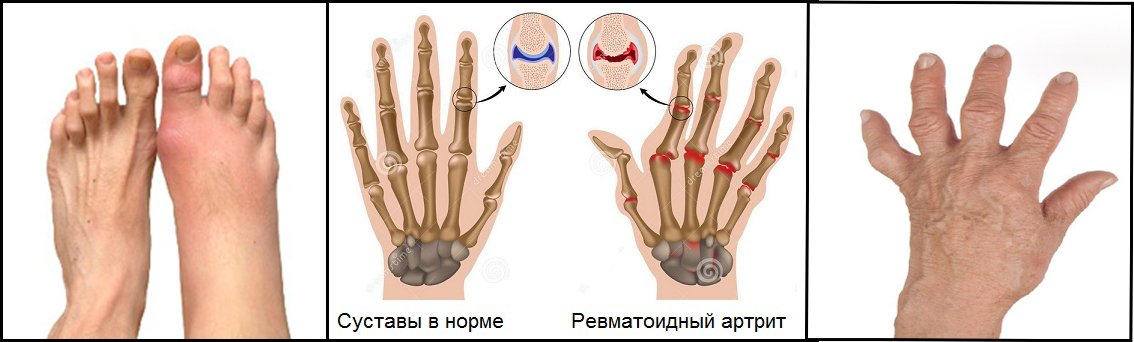
При инфицировании микроорганизмом (острый или хронический тонзиллит, пиелонефрит, кишечная патология) возможно повреждение выработанными антителами собственных тканей. В первую очередь страдают суставы. С каждой новой ревматической атакой область поражения расширяется и изменения становятся необратимыми и тяжёлыми.
На ранних стадиях при первых признаках на рентгенограмме можно и не выявить изменений. Но чем дальше прогрессирует процесс, тем явными становятся повреждения. Выделяют четыре рентгенологические стадии патологии.
Первая стадия
Первая стадия характеризуется как самая лёгкая, изменения обратимы и излечимы. Клинически пациент жалуется на утреннюю скованность в движениях кистей, визуально отмечаются отеки в районе мелких суставов пальцев рук. Чаще признаки связывают с недавно перенесённой инфекционной патологией (ангиной, тонзиллитом, инфекцией мочевыводящих путей, стрептодермией и др.).
Первая стадия
Первыми страдают мелкие суставы кистей рук, стоп. Рентгенологические признаки первой стадии ревматоидного артрита:
- преимущественное воспаление мягкотканого компонента, имеющее вид уплотнений структур над поражённым суставом;
- незначительное сужение межсуставной щели, которое не визуализируется на рентгеновском снимке;
- начальные проявления остеопороза в виде локальных просветлений костных структур и разрыхления только суставных поверхностей.
Вторая стадия
Клинически вторая стадия проявляется в виде сильной тугоподвижности рук в течение нескольких часов, преимущественно утром и к вечеру. Изменения более выражены, проявляются в виде отёчности и видимой деформации, манипулятивные движения кистей значительно затруднены (пациенту трудно вдеть пуговицу в петлю, нитку в иголку, завязать шнурки).
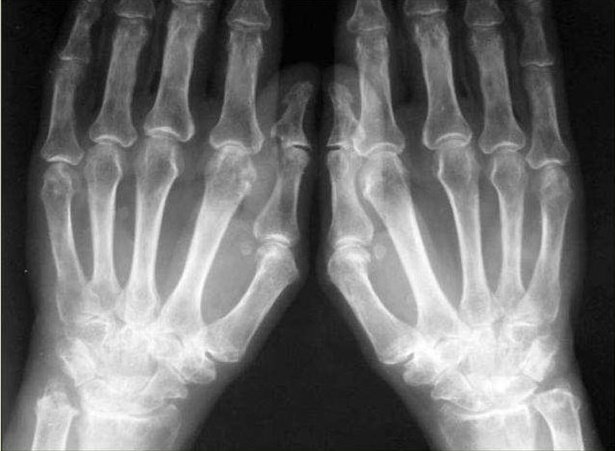
 Вторая стадия
Вторая стадия
В области суставов пальпируется уплотнение, часто присоединяются кожные проявления в виде ревматоидных узелков, кожа над ними гиперемирована. Боли в ногах носят острый характер, ходьба затруднена, наблюдается хромота.
Вторая рентгенологическая стадия заболевания разделяется на две подгруппы, в зависимости от степени повреждений в виде эрозии суставной поверхности:
- подгруппа А второй рентгенологической стадии характеризуется отсутствием эрозий на суставных поверхностях, на снимке выявляют околосуставной остеопороз в виде кист (локальные просветления костных структур), участков костных уплотнений и более заметное сужение щели между суставными поверхностями;
- подгруппа Б второй рентгенологической стадии патологии помимо основных проявлений характеризуется появлением эрозий поверхностей суставов, не более, чем в четырёх местах.
Третья стадия
Клинически характеризуется полной неподвижностью мелких суставов. Патология распространяется на крупные: лучезапястные, локтевые, коленные, голеностопные, верхний плечевой пояс и даже межпозвоночные сочленения в редких случаях. Пациент испытывает затруднения при ходьбе вследствие выраженного болевого синдрома и тугоподвижности коленных суставов.
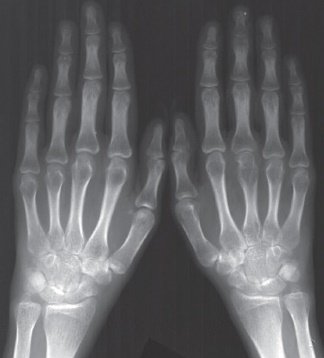
 Третья стадия
Третья стадия
Происходит деформация кистей в виде «плавника моржа» (подвывихи пястно-фаланговых сочленений) или «шеи лебедя» (формирование стойких сгибательных контрактур пястно-фаланговых сочленений и переразгибание межфаланговых суставов), невозможность отведения большого пальца кисти. Больной не может выполнить простейшие манипулятивные действия руками, в том числе испытывает затруднения в удерживании чашки, ложки и так далее.
Кости становятся хрупкими из-за выраженного дегенеративного процесса. Учащаются случаи подвывихов, вывихов, патологических переломов. Заживление повреждений длительное, требует проведения оперативных вмешательств.
Третья степень ревматоидного артрита на рентгене:
- образование единого костного блока в районе мелких суставов кистей;
- более 5 участков эрозии костной ткани;
- сужения суставных щелей мелких и крупных суставов;
- появление остеопорозных кист;
- формирование кальцификатов мягких тканей (ревматоидные узелки), которые на снимке выглядят как участки затемнения округлой формы, диаметром до 2 см в районе мягкотканого компонента вокруг суставов (чаще кисти, локтевые, коленные).
Четвёртая стадия
Терминальная стадия ревматоидного процесса, которая необратимо инвалидизирует больного. Выполнение простейших бытовых действий невозможно из-за выраженного болевого синдрома и стойких контрактур суставов (неподвижность). У пациента атрофируются мышцы из-за отсутствия движений. Человек не может обслуживать себя самостоятельно (поесть, сходить в туалет) и требует регулярной помощи.
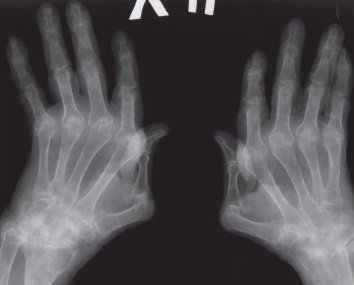 Четвёртая стадия
Четвёртая стадия
По результатам рентгенографии суставов выявляют следующие изменения:
- отсутствие суставной щели с уплотнением в области сочленения и формированием анкилозов (контрактур суставов) и субхондральных остеосклерозов (из-за усиления трения хрящевых структур при отсутствии суставной щели они кальцифицируются и склерозируются, становятся плотными, теряют амортизационные возможности);
- на суставных поверхностях формируются костные наросты — остеофиты, имеющие заострённую форму;
- остеопороз может перерасти в остеонекроз.
Эрозии костей при патологии
Эрозии костных структур делят на три вида:
- Краевая или поверхностная — выявляется уже на второй стадии в суставах, где отсутствует хрящевая структура и трение более жёсткое.
- Компрессионная — происходит из-за усугубления процесса и провала кости в месте повреждения.
- Деформирующая — формируется из-за разрушения костной пластины, визуально наблюдается видимая деформация кости, характерна для 4 стадии патологии.
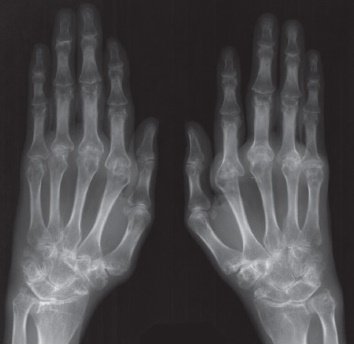
 Единичные эрозии костей запястья
Единичные эрозии костей запястья
При появлении эрозий костей излечить заболевание практически не удаётся. Длительная многокомпонентная терапия помогает лишь приостановить прогрессирующий процесс.
Лечение и профилактика ревматоидного артрита
Лечением патологии занимается врач ревматолог. Лечение заболевания комплексное и многокомпонентное:
- Диетотерапия. В рационе должны преобладать продукты богатые кальцием (молоко, творог, свежие овощи и зелень), при избыточной массе тела существует необходимость в сбрасывании веса для снижения нагрузки на суставы нижних конечностей. Также полезны продукты, способствующие поддержанию хрящевых структур: желе, агар-агар, холодец, заливная рыба.
- Медикаментозное лечение.
- Патогенетическая терапия. Назначаются противовоспалительные препараты нестероидного («Диклофенак», «Нимесил») и стероидного ряда («Преднизолон», «Дексаметазон»), они помогают купировать болевой синдром и снизить воспаление. Для предотвращения аутоиммунного процесса назначаются цитостатики («Метотрексат», «Циклоспорин»), биологические препараты («Ритуксимаб», «Энбрел»).
- Этиотропная терапия. Применяются антибактериальные средства («Бициллин») для предупреждения рецидива стрептококковой инфекции.
- Симптоматическая терапия. Включает применение хондроитиновых препаратов и препаратов гиалуроновой кислоты для поддержания хрящевых структур, кальций с витамином Д3.
- Физиотерапия и лечебная гимнастика. Позволяет при помощи физических упражнений, электрофореза, магнитной терапии улучшить гемодинамику в области поражения, активизировать процессы регенерации.
- Оперативные методы. Применяются на крайних рентгенологических стадиях (третья и четвёртая) при наличии вывихов, контрактур и анкилозов, патологических переломов.
Профилактикой ревматоидного артрита является своевременное и правильное лечение инфекционных заболеваний и недопущения появления хронических очагов. На начальных стадиях (1-2) необходимо развивать мелкую моторику кистей, рук — это помогает избежать стойких изменений благодаря нормальной гемодинамике.
Таким пациентам рекомендовано начать вышивать, вязать, рисовать. Также требуется правильно питаться для профилактики дегенеративных патологий хрящевых и костных структур.
Ревматоидный артрит — серьёзная патология, которая на крайних стадиях развития приводит к инвалидизации пациента. Развиваться заболевание может как во взрослом, так и в детском возрасте. Прогрессирование приводит к ухудшению общего самочувствия и появлению стойких необратимых изменений в области суставов.
Видео
Источник
Артрит – это воспалительные изменения суставных поверхностей, возникающий при некоторых инфекциях, реактивных состояниях, подагре, болезни Рейтера и ряде другой первичной или вторичной патологии.
Серьезные проблемы вызывает ревматоидный артрит на начальной стадии, который на рентген снимках четко не прослеживается. Только квалифицированный рентгенолог способен выявить уникальные признаки заболевания.
Реактивное воспаление сустава – это последствие некоторых инфекций, при которых возникает воспаление на месте повреждения тканей. Существует несколько видов микробов способных запустить каскад иммунологических реакций, приводящих к воспалительному процессу в тканях. Аналогичные изменения формируются при синдроме Рейтера.
Артриты реактивные – это группа ревматологической патологии, поэтому при тяжелых формах пациенты направляются в отделения ревматологии. Форма чаще всего встречается после перенесенных кишечных инфекций.
Клинические исследования подтверждают более высокую вероятность болезни у мужчин. Примерно в 15 раз чаще патология встречается у сильной половины. У представителей африканских регионов, жителей Скандинавии реактивные артриты встречаются на 5-6% чаще, чем у других национальностей.
Ревматоидный, подагрический артрит: рентген
Рентген признаки артрита возникают на фоне следующих морфологических изменений – кальцинаты, артроз, асептический некроз, полиартрит, остеолиз. При ревматоидном артрите на рентгенограмме возникают следующие синдромы:
1. Уплотнение мягких тканей вокруг очага воспаления. Синдром является ранним проявлением ревматоидного артрита, но на рентгеновском снимке его сложно выявить. Экссудативно-пролиферативный процесс приводит к расширению суставной щели, но мелкие щели верхней конечности значительно не увеличиваются. Заподозрить артрит сможет квалифицированный рентгенолог на основе увеличения прозрачности мягких тканей в области воспаленного сустава;
2. При воспалительном процессе в участке поражения могут откладываться соли кальция, приводящие к появлению на снимке плотных интенсивных очагов. Кальцификаты с одинаковой вероятностью прослеживаются с обеих сторон или локализуются в одной руке. Образования имеют неровные контуры, округлые очертания, интенсивную плотность. При тщательном анализе обызвествлений прослеживается участки разной интенсивности, которые свидетельствуют о разной активности воспаления сустава. При свежем процессе отложения кальция имеют небольшие размеры, низкую интенсивность. Длительное хроническое течение суставного воспаления характеризуется образованием очагов высокой интенсивности. При локализации на краях суставных поверхностей отложения кальция по интенсивности можно сравнить со структурой костной ткани;
3. При воспаленном процессе в суставе скапливается большое количество жидкости, но она не прослеживается на рентген снимке. Предположить синовит помогает расширение суставной щели;
4. Тендосиновит, тендинит при артрите возникает за счет перехода воспалительного процесса с костной ткани на связочно-сухожильные структуры. При вовлечении в процесс связок запястий на рентген снимке прослеживаются уплотнения, кальцификация в области пораженных связочных структур.
Острый подагрический артрит: рентген
При подагрическом артрите рентген снимки показывают специфические изменения – участки скопления мочевой кислоты. Ураты локализуются в периартикулярных тканях, суставной щели, что приводит к просветлению в структуре суставных поверхностей, расширению суставной щели.
Изменения формируются на длительном промежутке времени. Для развития «штампованных» дефектов в дистальном участке суставных концов костей, которые формируют суставы мелких конечностей, требуется долгое время. На концевых частях эпифизов при отложении уратов откладывается склеротическая кайма. В кортикальных слоях прослеживаются кистевидные дефекты. Из-за отложения уратов формируется увеличение мягких тканей вдоль воспаления суставных поверхностей.
Периартрикулярные изменения сложно обнаружить на классической рентгенограмме. Магнитно-резонансная томография помогает в диагностике данных изменений. Специфическая локализация подагрического артрита – плюснефаланговые суставы больших пальцев стопы. На основе расположения изменений часто приходится дифференцировать ревматическую и подагрическую этиологию суставных воспалений.
Артрит коленного сустава – неспецифические рентген признаки
Для диагностики артрита коленного сустава не существует специфических признаков. Обнаружить скопление жидкости в суставных сумках позволяет ультразвуковое сканирование, а не рентгенограмма. Установить диагноз воспалительного процесса коленного сустава позволяет выявление косвенных признаков на снимке:
• Остеопороз;
• Кистовидные просветления;
• Эрозии;
• Сужение суставной щели; • Субхондральный остеосклероз;
• Остеолиз;
• Остеонекроз.
Околосуставной остеопороз развивается при многих заболеваниях костей. Причиной состояния является нарушение поступления питательных веществ и кровоснабжения. Костная ткань не имеет собственных сосудов, а микроэлементы поступают из надкостницы. При патологических процессах и инфекционных поражениях верхней части сустава – замыкательной пластинки нарушается трофика, что способствует снижению плотности кости.
Остеопороз хорошо прослеживается на рентген снимке, но артрит на начальной стадии сопровождается воспалительным процессом, а не патологией костей. На рентгенограмме при данном типе патологии увеличивается прозрачность эпифизарных концов, обеднение трабекулярного рисунка, истончение костной структуры.
У пожилых людей остеопороз часто наблюдается в области хирургической шейки бедренной кости. При дегенеративно-дистрофических расстройствах возникает обеднение трабекул данной области. При повреждениях увеличивается вероятность переломов хирургической шейки бедренной кости. Аналогичные изменения появляются у женщин в период менопаузы. Остеопороз при артрите коленного сустава не возникает из-за массивной массы суставных концов. Только при длительном течении заболевания, когда на фоне артрита развивается артроз, прослеживается данный синдром.
Рентген признаком ревматоидного артрита на суставах кисти являются кистовидные просветления. Синдром возникает на ранних стадиях вследствие поражения тканей. Выявить кисты можно по ограниченным просветлениям, которые расположены в эпифизе кости.
Множественный кистозный процесс увеличивает выраженность прозрачности остеопорозной костной ткани в стадию обострения. При ремиссии процесса вокруг кист возникает интенсивный ободок, который является последствием роста соединительной ткани, закрывающей деструктивные очаги.
При ревматоидном артрите наблюдаются крупные кисты с локализацией в эпифизах. Невоспалительные ревматические болезни сопровождаются незначительными кистовидными образованиями разных размеров.
Сужение суставных щелей на фоне заболевания – это признак артроза коленного сустава. Разрушение хрящевой ткани – это последствие длительного патологического процесса. Только при полиартрите возможно существенное сужение щели. Финальная стадия болезни способна привести к полному срастанию суставных концов костей между собой (анкилоз).
Дифференциальная диагностика сужения суставной щели при артрозах и артритах проводится на основе анализа рентген снимков, на которых изучается равномерность внутрисуставных частей эпифизов.
Эрозивный артрит коленного сустава: рентген картина
При крупных эрозиях рационально исследование на эрозивные артриты, поражающие губчатую часть эпифиза. Подобные изменения возникают при ревматоидных воспалениях сустава.
На снимке выявляется 3 типа эрозивных изменений:
1. Поверхностные – образуются в участках, где кость не покрывается суставным хрящом;
2. Компрессионные – локализуются в областях коллапса, где активно выражена кистовидная перестройка, остеопороз;
3. Резорбционные – формируются в местах фиксации связочного аппарата к замыкательной пластинке сустава.
Дифференциальная диагностика между ревматоидным артритом и остеоартрозом коленного сустава по рентген снимку строится на анализе костной ткани. При артрите не формируются участки остеосклероза вокруг эрозивных дефектов.
При артрозе коленного сустава вокруг неровности замыкательной пластинки сильно выражены остеосклеротические изменения – очаги интенсивного скопления трабекулярной ткани. При ревматоидном артрите прослеживаются эрозии в области 1-го запястно-пястного сочленения.
Артрит суставов на рентгене сопровождается остеолитическими изменениями. На этом фоне у пациентов формируются контрактуры, подвывихи.
Остеолиз – это рассасывание трабекул. На рентген снимках костная структура становится гомогенной и прозрачной за счет разрушения костных трабекул. Форма деструктивная, поэтому при длительном течении развивается искривление фаланг пальцев.
Крайней степенью поражения является асептический некроз (остеонекроз). Многочисленные изменения, связанные с нарушением кровоснабжения, недостатком питательных веществ связаны с гибелью участка ткани. Некроз приводит к полному разрушению трабекул, что на снимке проявляется, как зоны повышенной прозрачности.
Остеофиты – это разрастания вдоль суставных концов, которые характерны для остеопороза, но могут возникать при хроническом воспалительном поражении сустава.
Субхондральный остеосклероз – это признак артроза, связанный с уплотнением костей под замыкательной пластинкой. Признак сочетается с выраженным сужением суставной щели и появляется на поздней стадии заболевания.
Пришлите данные Вашего исследования и получите квалифицированную помощь от наших специалистов
Источник
