Снимки узи дисплазия тазобедренного сустава
- Клиникам
- Врачам
- Примеры заключений
- Полезные материалы
- Врачи
- Отзывы
- Соглашение
Дисплазия тазобедренного сустава – патология, которая встречается часто, но не всегда рационально назначение рентгенографии для постановки диагноза. На протяжении первых 3 месяцев после рождения УЗИ показывает смещение головки бедренной кости относительно крыши вертлужной впадины. Верхняя часть бедра выполнена из хрящевой ткани, которая хорошо изучается с помощью ультразвукового сканирования.

Фото УЗИ тазобедренного сустава
Рентген при дисплазии у детей нельзя назначать необоснованно, так как процедура сопровождается радиационным облучением. Есть много исследований, доказывающих негативное влияние радиации на быстро делящиеся клетки.
Под влиянием ионизирующих лучей возникают мутации, генетические аномалии, повышается опасность ракового перерождения клеток. Атипичные ткани не подвергаются контролю со стороны иммунитета, самостоятельно живут и размножаются, что приводит к росту раковой опухоли. Чтобы не допускать такую вероятность ограничивается доза и количество рентгенограмм у детей.
Для снижения негативного влияния диагностических методов на здоровье ребенка разработаны специальные УЗИ-аппараты, позволяющие оптимально изучить состояние головки бедренной кости, крыши вертлужной впадины. Для постановки диагноза требуется анализ не только суставных поверхностей, но и угла впадения головки бедра в суставную поверхность подвздошной кости.
Приобрести УЗИ-аппаратуру для диагностики диспластических изменений может позволить не каждое медицинское заведение. Стоимость его доступна, но не всегда наберется достаточное количество грудничков новорожденных. Не у каждого ребенка возникает нестабильность после рождения. После 3 месяцев жизни верхняя часть бедренной кости «зарастает» солями кальция. Через костную ткань не проходит ультразвук, поэтому исследование не характеризуется высокой четкостью. У детей в возрасте от 4-ех месяцев более эффективными считаются рентген снимки.
Серьезные осложнения создает невозможность неподвижного расположения ребенка на диагностическом столе рентгеновского аппарата, поэтому при расшифровке рентгенограмм с подозрением на дисплазию требуется поправка на неправильное положение нижних конечностей.
На самом деле УЗИ тазобедренных суставов – это не новый метод. Развитие исследования началось в 1989 году, когда впервые процедура была применена для визуализации области бедра у детей. После процедуры чаще всего назначаются дополнительные методы, но не сразу. После динамического наблюдения за малышом с предположительными диспластическими изменениями применяются следующие методы:
1. МРТ тазобедренного сустава;
2. Артрография;
3. Компьютерная томография;
4. Внутрисуставная пункция.
Назначение данных способов должно соответствовать требованиям Всемирной Организации Здравоохранения. Принцип нормирования рентгеновского излучения обязателен к соблюдению при рентгенодиагностике любых детских заболеваний. УЗИ не сопровождается побочным эффектом, поэтому рациональнее рентгенография тазобедренного сустава.
Детская дисплазия: УЗИ или рентген – что делать
Информативность ультразвукового сканирования максимальна в течение первых трех месяцев жизни новорожденного. Показания для направления на диагностику тазобедренных суставов:
1. Ассиметричность ягодичных складок;
2. Нарушение разведения коленей;
3. Несоответствие величины нижних конечностей с обеих сторон.
На практике педиатры должны назначать УЗИ ребенку при обнаружении несимметричности кожных складок, ограничении разведения коленных суставов.
Подход правильный, так как тяжелые формы заболевания обнаруживаются только в 0,5% случаев. В остальных ситуациях заболевание протекает в легкой форме. Малейшие искажения при ультразвуковом сканировании тазобедренных суставов позволяет выявить ультразвук.

Схема рентгенографии при диагностике дисплазии тазобедренных суставов
Точный диагноз на позднем этапе помогают установить лучевые методы, но не все они безвредные. Если ранее у ребенка на УЗИ наблюдались симптомы незначительной дисплазии, требуется динамическое наблюдение. Рентген назначается согласно принципам нормирования ВОЗ.
Внимание! Нарушение отведения нижних конечностей, асимметрия складок тазобедренных суставов – это неспецифичные признаки. Встречаются в норме и при патологии. Ориентироваться нужно также на сравнительные характеристики обеих конечностей.
Почему требуется рентген при дисплазии суставов бедра
Рентгенография при дисплазии суставов бедра требуется не только для своевременной постановки диагноза. При отсутствии эффекта от лечения состояние в будущем приведет к ряду осложнений:
• Нарушается формирование бедренной кости;
• Возникает вывих бедра;
• Появляется деформация крыши вертлужной впадины.
Некоторые европейские страны провели скрининговое УЗИ-обследование на дисплазию бедра. По результатам программы в Австрии было проведено три операции, а в Германии – осуществлено хирургическое лечение 8-ми грудничкам. Такие результаты стали доступны после внедрения в клиническую практику массового ультразвукового скрининга.
Для определения рациональности использования диагностических методов применяется правило «ножниц». На протяжении первых 5 месяцев жизни малыша рационально ультразвуковое сканирование. После наступления данного срока с одинаковой вероятностью применяется УЗИ и рентген. Затем точки окостенения насыщаются костной тканью и постепенно информативность ультразвукового сканирования снижается.
К шести месяцам только рентгенодиагностика позволяет оптимально определить патологические изменения. По статистике к этому сроку лечить дисплазию становится поздно. Раннее выявление патологии тазобедренного сустава – это основа предотвращения последующих изменений.
К году с помощью рентгенографии врач-рентгенолог с достаточной степенью достоверности определит диспластические изменения, но помочь ребенку уже сложно.
При анализе статистики работы ортопедов-травматологов в России выявлено, что УЗИ часто ошибается. На практике прослеживается большое количество ложноположительных результатов. Уровень подготовки европейских специалистов гораздо выше, чем у отечественных врачей лучевой диагностики.
Зарубежные медики обладают огромным практическим опытом, так как исследование начало применяться в клиниках с 1979 года. Европейская медицина накопила большой багаж знаний. Отечественным специалистам требуется не только практический опыт.

Рентгенограмма: деформация головки правой бедренной кости, уплощение крыши вертлужной впадины справа, как последствие позднего выявления дисплазии
Оборудование для исследования должно быть оснащено специальными датчиками с определенными требованиями, позволяющими провести качественную диагностику состояния тазобедренных суставов. Дополнительная комплектация аппаратов стоит небольших денег, но в базовый состав оборудования дополнительные датчики не входят.
Если врач лучевой диагностики ставит неправильный диагноз дисплазии, то впоследствии будет назначена рентгенография, которая приведет к лучевому облучению ребенка. Гипердиагностика – это основа вреда для ребенка.
Статистика показывает, что в большинстве случаев квалифицированным специалистам приходится снимать диагнозы. Реже устанавливаются диагнозы вывиха и подвывиха. Рентгенодиагностика для верификации диспластических изменений должна проводиться грамотно. Лучше довериться квалифицированному специалисту, чем многократно делать необоснованные рентген снимки.
Наши врачи-рентгенологи помогут прочитать рентгенограммы тазобедренного сустава ребенка, установить правильный диагноз. Альтернативное мнение создано для правильных решений.
Не всегда точность диагностики зависит от оборудования. При ультразвуковом сканировании требуется правильно выставить плоскость исследования, установить диагностические точки. Для постановки диагноза необязательно наличие экспертного оборудования. Верифицировать патологию тазобедренного сустава позволяет добавление специального датчика.
При применении такой аппаратуры снижается цена обследования.
Рентгенодиагностика тазобедренного сустава при дисплазии у ребенка
Рентген снимки при дисплазии тазобедренного сустава не рекомендуется выполнять ребенку до 3 месяцев, так как существует безвредная альтернатива – УЗИ.
После этого срока единственным достоверным способом является рентген. Не всегда его использование рационально, так как чрезмерное облучение грудничка способно вызвать мутации, аномалии генетического аппарата.
Есть практические наблюдения возможных осложнений после радиационного облучения таза в виде аутоиммунных заболеваний, опухолей, болезней крови.
Негативные последствия можно устранить путем нормированного проведения обследования. При выполнении процедуры строго по показаниям уменьшается суммарная экспозиционная доза. В государственных медицинских заведениях установлено оборудование с высоким уровнем радиации. При сравнении с современными цифровыми аппаратами традиционное оборудование характеризуется высокой лучевой нагрузкой на пациента.
Для защиты области таза ребенка при выполнении процедуры рекомендовано использование свинцовых пластинок.
Как правильно сделать рентген при диспластических изменениях тазобедренных суставов:
1. Решение относительно вреда и пользы рентгена в каждом индивидуальном случае;
2. По возможности на раннем этапе провести ультразвуковое сканирование;
3. Делать снимки по направлению специалиста;
4. Проверить показания лечащего врача;
5. Анализ истории болезни пациента;
6. Подбор правильной укладки;
7. Выбор технологических режимов;
8. Определение вида пластины для защиты таза.
Для примера приведем случай некачественной диагностики дисплазии у ребенка. Сразу после родов молодой маме сообщили, что у малыша есть предрасположенность к дисплазии или вывиху на основе клинической картины – асимметрия ягодичных складок.
После выписки из стационара малыш консультирован ортопедом. Специалист дал направление на рентгенографию тазобедренных суставов. Расшифровка результатов показала, что головка шейки бедра смещена.
Из-за небольшого возраста малыша лечение не было проведено, а назначен повторный снимок через месяц.
При таком подходе специалисты выполнили ряд диагностических ошибок:
• Начальная диагностика должна быть проведена с помощью УЗИ;
• До 3 месяцев рентгенография не является показательной;
• Рентген снимки нужно делать на качественном оборудовании для исключения повторных переделок;
• Правильная укладка позволяет точно верифицировать диагноз.
Для детей рациональнее ультразвуковое сканирование. При проведении процедуры ребенок может двигаться. На протяжении сканирования врач получает возможности для выполнения дополнительных проб – приведение, ротация бедра, выявление воспалительных изменений мышечно-связочного аппарата, определение состояния капсулы и хрящей.
Особой подготовки к ультразвуковому обследованию не требуется. Родителям нужно лишь продумать гардероб малыша так, чтобы при рентгенографии было удобно снять одежду с области тазобедренных суставов.
При обследовании ребенок укладывается на кушетке. Врач лучевой диагностики при этом проводит датчиком в паховой области. Одновременно оценивается состояние суставов, мягкие ткани, прилегающие хрящи. Некоторые аппараты оснащены допплерометрией. Эффект позволяет оценить состояние кровотока, предположить участки нарушения развития костной ткани.
Для каждого возраста разработаны собственные режимы, схемы обследования. В любом случае малыш не будет чувствовать боль, дискомфорт.
Нельзя запускать дисплазию, так как ребенок растет, а побочные эффекты прогрессируют.
Другие статьи из раздела «Рентген суставов»
Проконсультируем бесплатно в мессенджерах
Источник
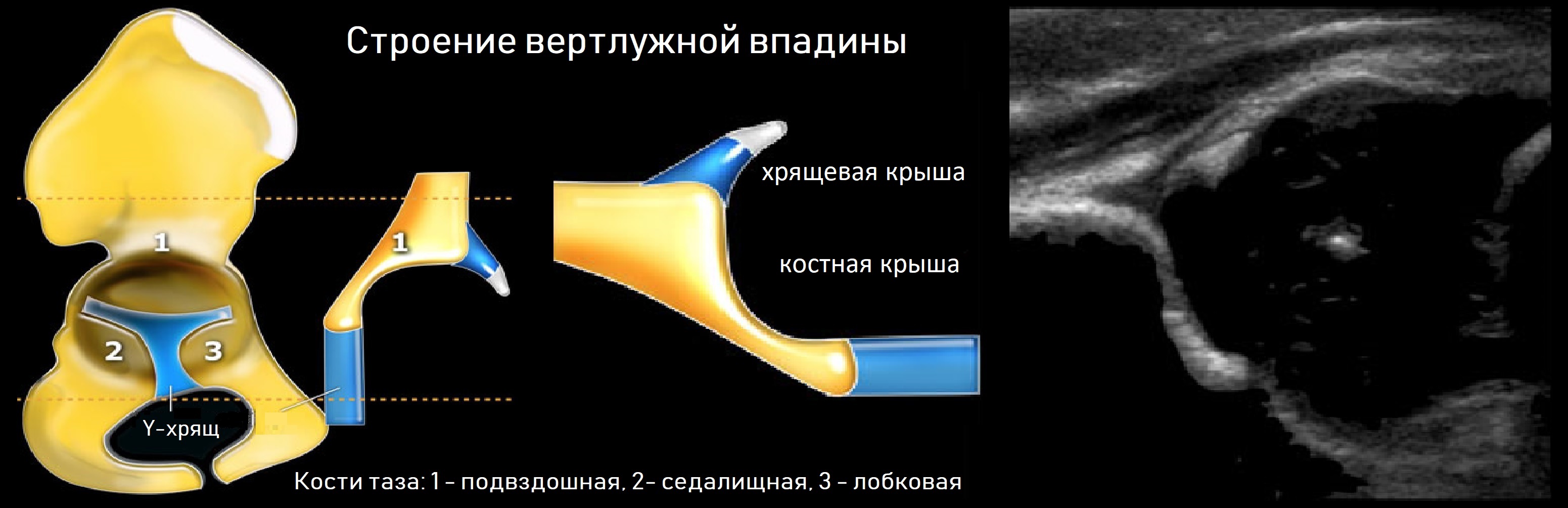
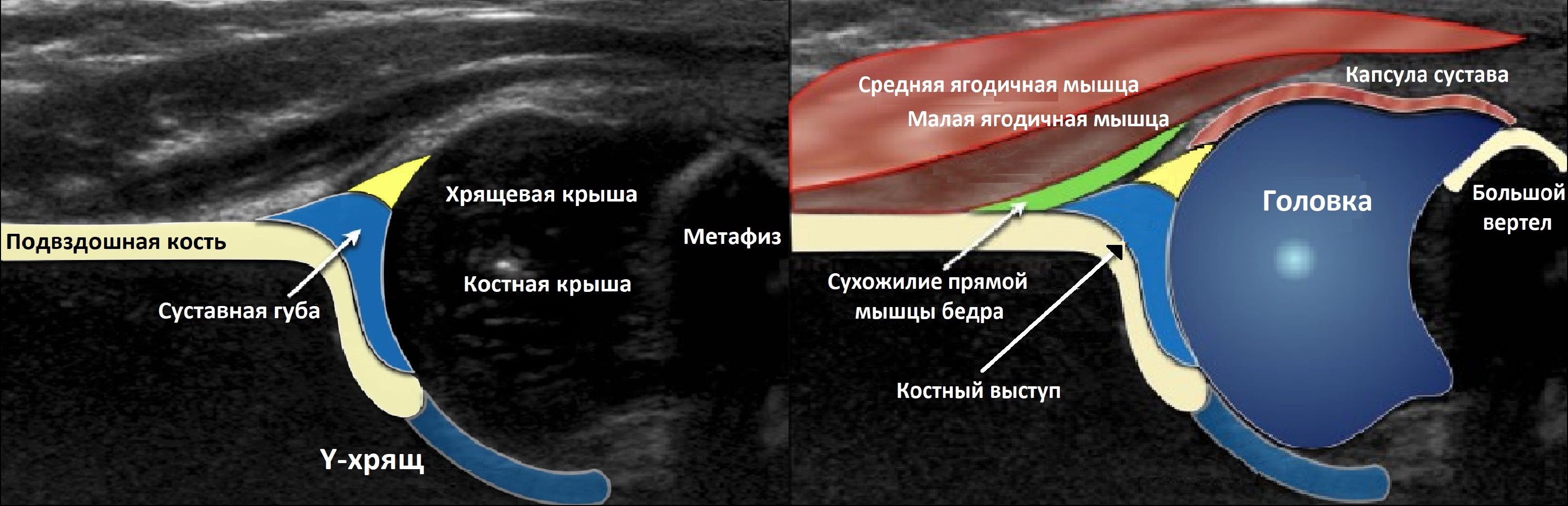
Тазобедренный сустав состоит из головки бедренной кости и вертлужной впадины. Вертлужную впадину образуют подвздошная, седалищная и лобковая кости. У детей три кости соединяет Y-хрящ. К 16-ти годам Y-хрящ окостенеет, тогда образуется единая безымянная кость.
К костному краю вертлужной впадины прикрепляется волокнисто-хрящевая суставная губа, которая увеличивает охват головки и выполняет роль присоски. Кнаружи от суставной губы крепится суставная капсула; головка и большая часть шейки оказываются в полости сустава.
Нажимайте на картинки, чтобы увеличить.
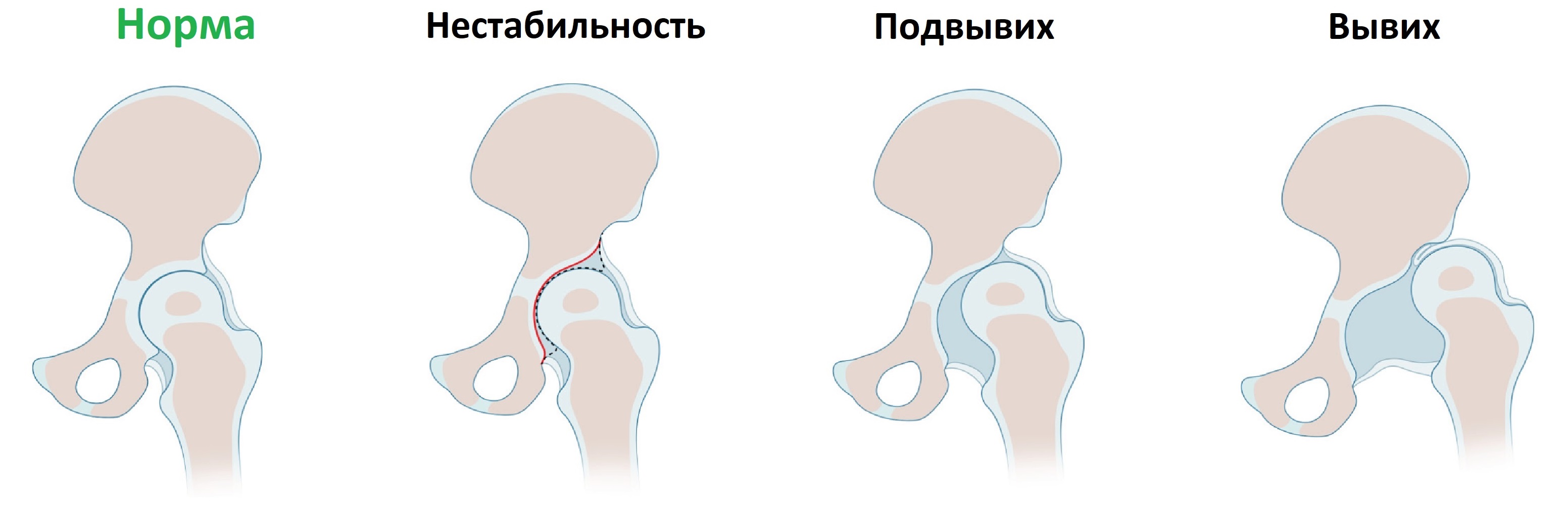
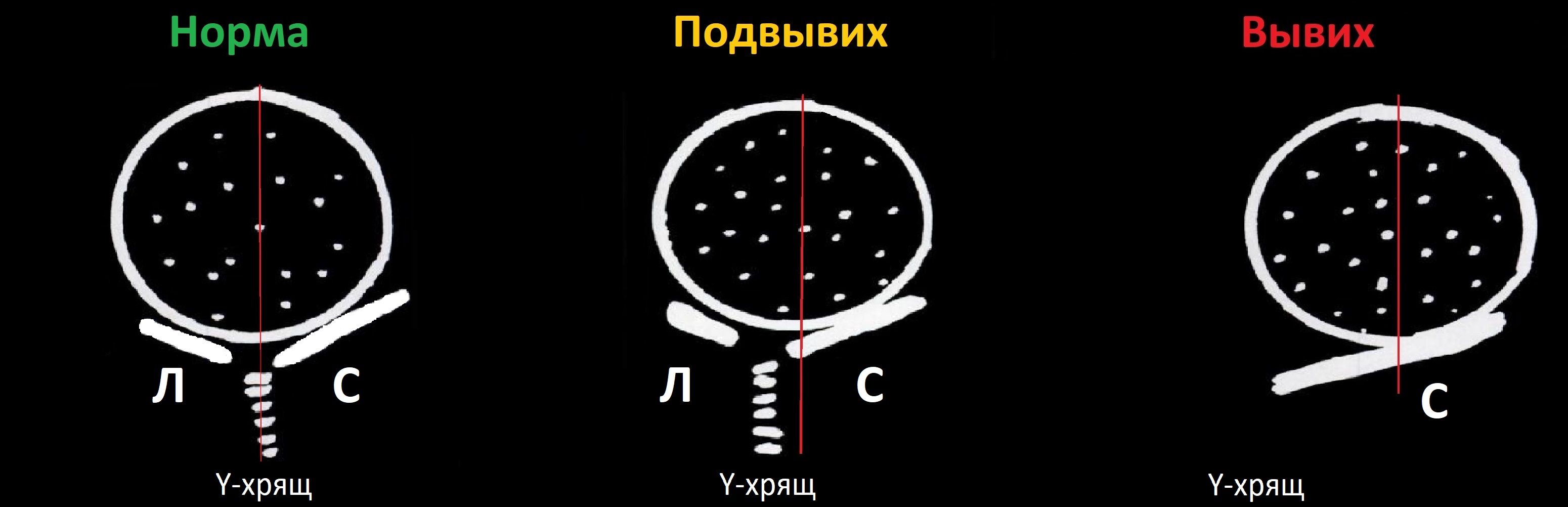
Врожденная дисплазия тазобедренных суставов встречается с частотой 6-20 случаев на 1000 новорожденных. При дисплазии костный край вертлужной впадины неполноценно развит, головка бедренной кости смещается кнаружи (подвывих) или выходит за пределы впадины (вывих).
От постоянного трения о сверхподвижную головку суставная губа превращается в плотное фиброзное кольцо, суставная капсула растянута и утолщена. Если образуются спайки между суставной губой и дном впадины или суставной капсулой и подвздошной костью, вправление вывиха затруднено.
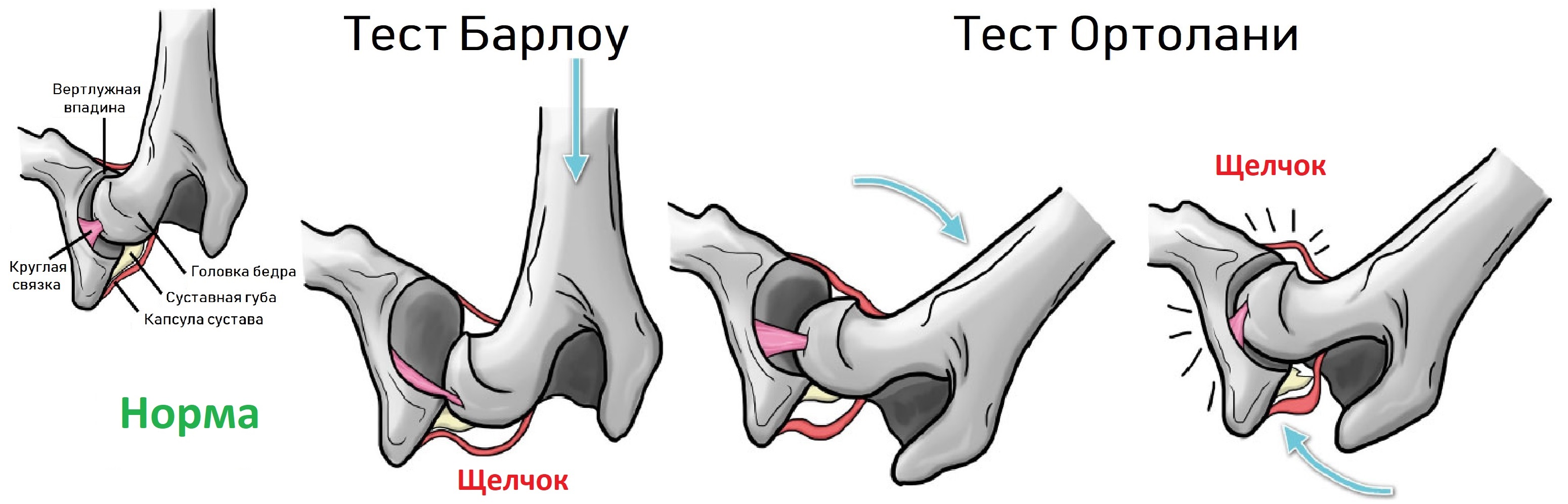
Признаки дисплазии тазобедренного сустава: разная длина ног, асимметрия ягодичных складок, ограничение разведения бедер. Когда вертлужная впадина неглубокая, то головка легко вывихивается и вправляется при пробе Барлоу-Ортолани.
Младенец лежит на спине, ноги согнуты в коленях и приведены к средней линии. Деликатно надавите на колено вдоль оси бедра, при вывихивание слышно щелчок. Постепенно разводите ноги, вправление вывиха также сопровождает щелчок.
Нагрузка на кости определяет их форму. Если головка бедра сверхподвижная или вывихнута, то кости и связки тазобедренного сустава развиваются уродливо. Ранняя диагностика врожденной дисплазии тазобедренного сустава определяет эффективность лечения и исход.
УЗИ тазобедренных суставов у младенцев
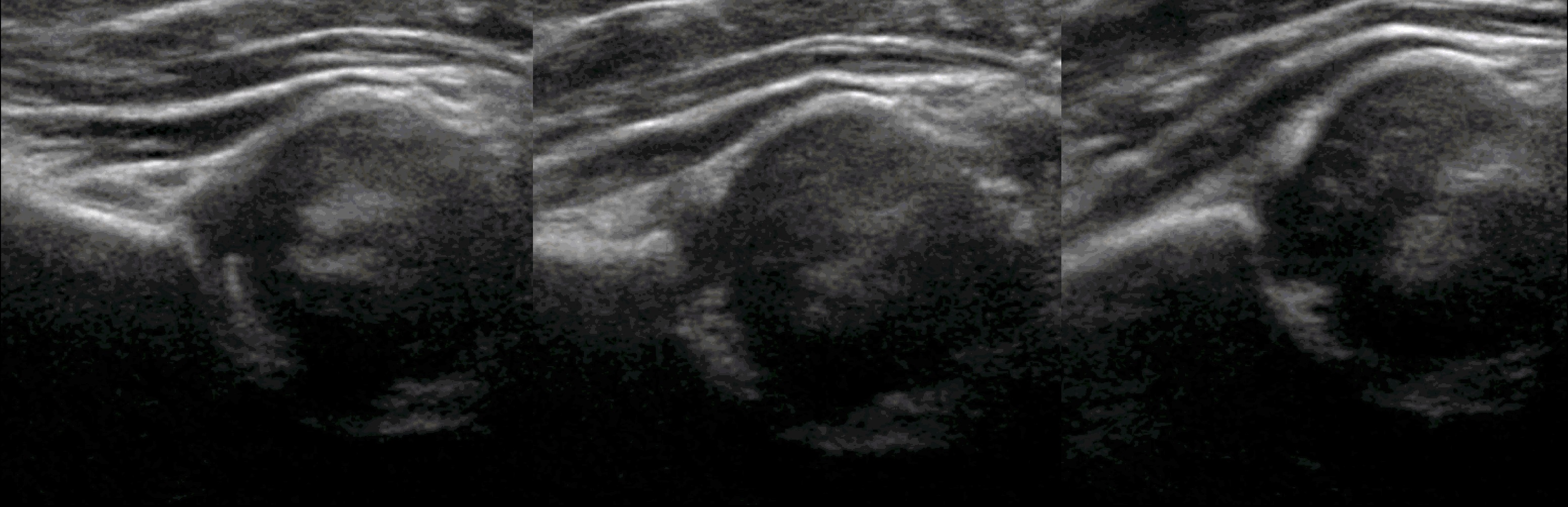
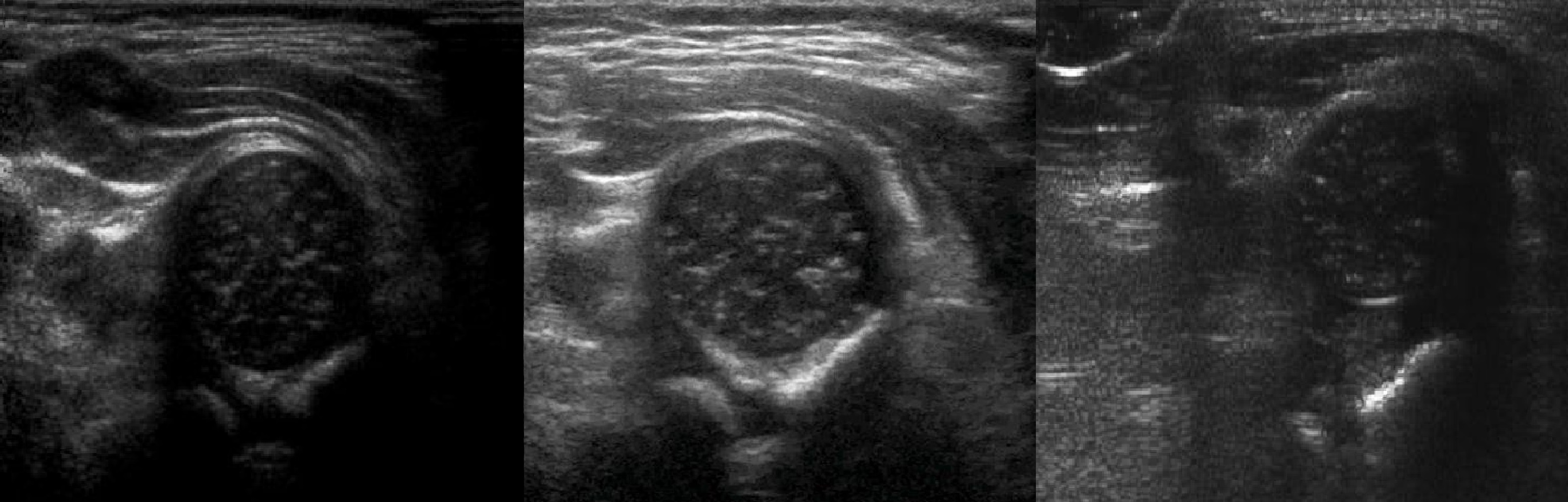
У новорожденного головка бедренной кости хрящевой плотности, что позволяет оценивать вертлужную впадину методом УЗИ. У детей старше 6 месяцев возможности ультразвука ограничены из-за окостенения краев впадины и частично головки.
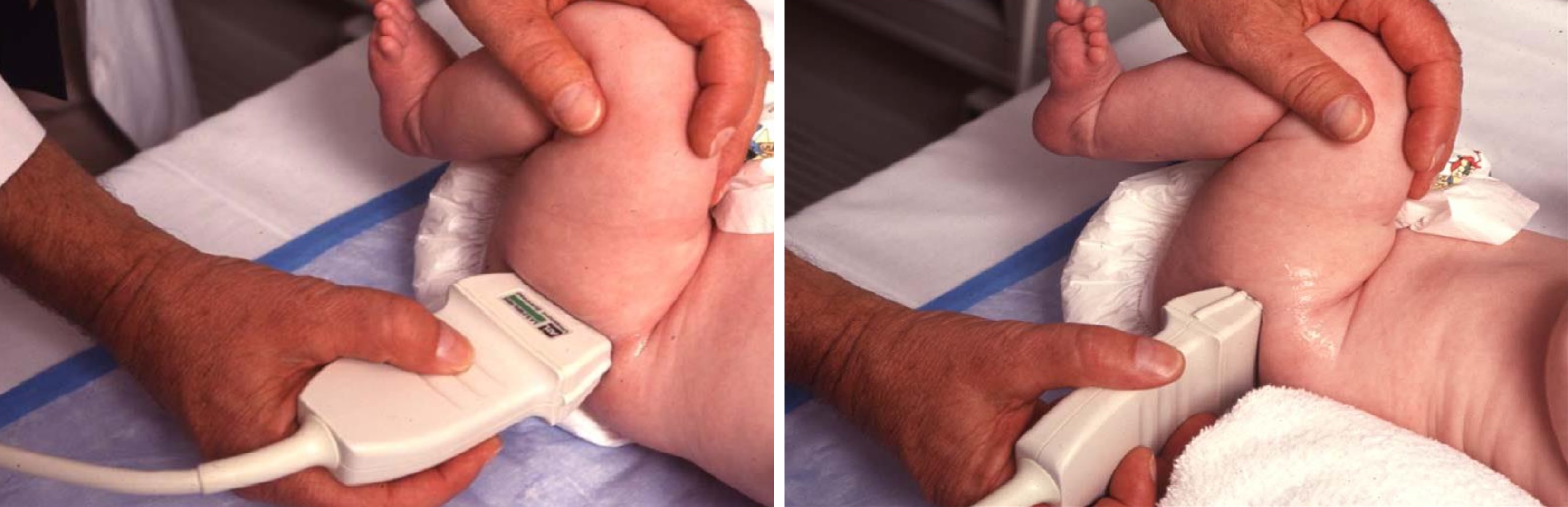
Младенец лежит на спине или на боку. Бедро оценивают в нейтральном (15-20°) и согнутом (90°) положениях. Линейный датчик 7-15 МГц располагают в проекции большого вертела параллельно (1) или перпендикулярно (2) поясничному отделу позвоночника.
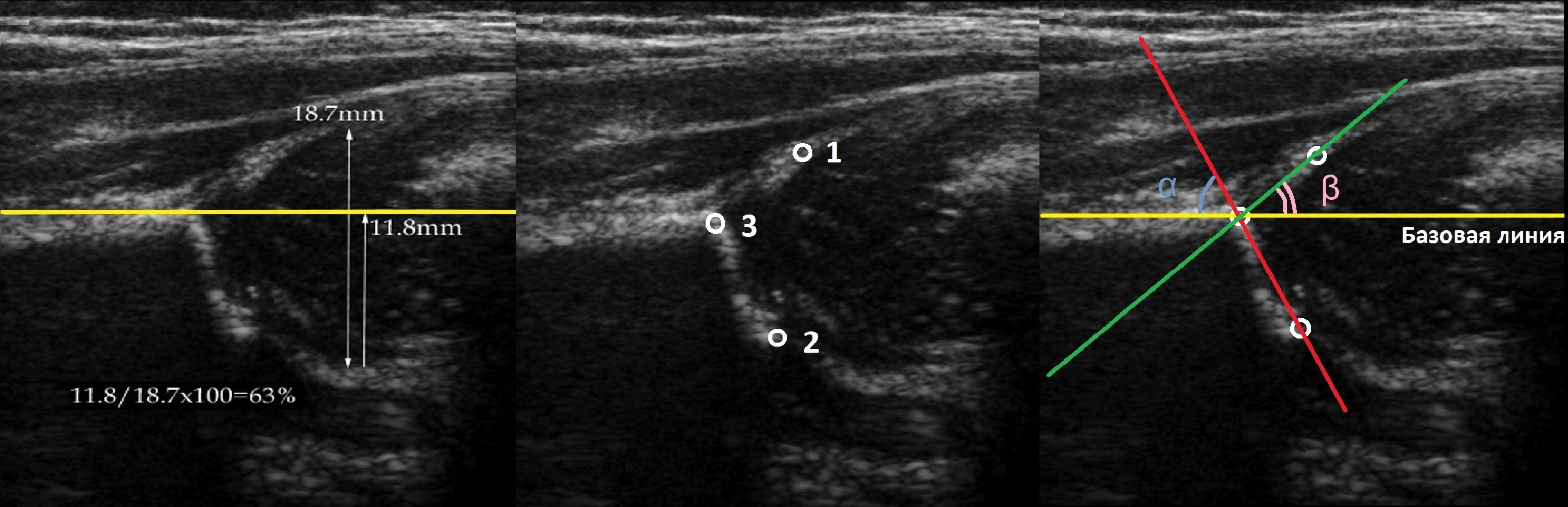
На первом этапе тазобедренный сустав сканируют в продольной плоскости. Проводят основные линии, измеряют костное покрытие головки, расстояние от лобковой кости до головки, ∠α и ∠β, а также определяют тип строения по Графу.
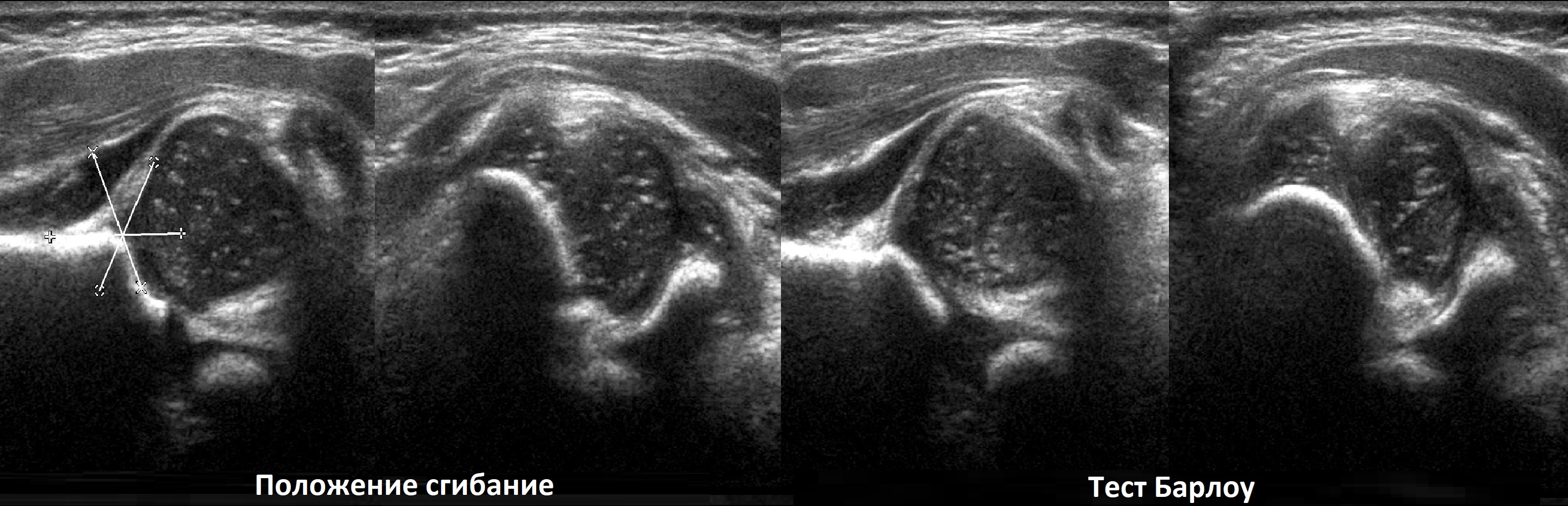
На втором этапе оценивают стабильность тазобедренного сустава сустава при пробе Барлоу-Ортолани. В нестабильном суставе костное покрытие головки уменьшается, а расстояние от лобковой кости до головки и ∠β увеличиваются.
На третьем этапе тазобедренный сустав сканируют в поперечной плоскости. В случаях нестабильности, подвывиха или вывиха определяют кпереди или кзади смещается головка при пробе Барлоу-Ортолани.
Продольное сканирование тазобедренных суставов
Датчик располагают в проекции большого вертела параллельно поясничному отделу позвоночника. Найдите самое глубокое место вертлужной впадины. Отрегулируйте наклон датчика, чтобы линия тела подвздошной кости лежала строго горизонтально (2).

Пока головка бедренной кости хрящевой плотности, имеется акустическое окно для исследования вертлужной впадины. При продольном сканировании документируют по два снимка: первый — обзорный, второй — с линиями и углами.
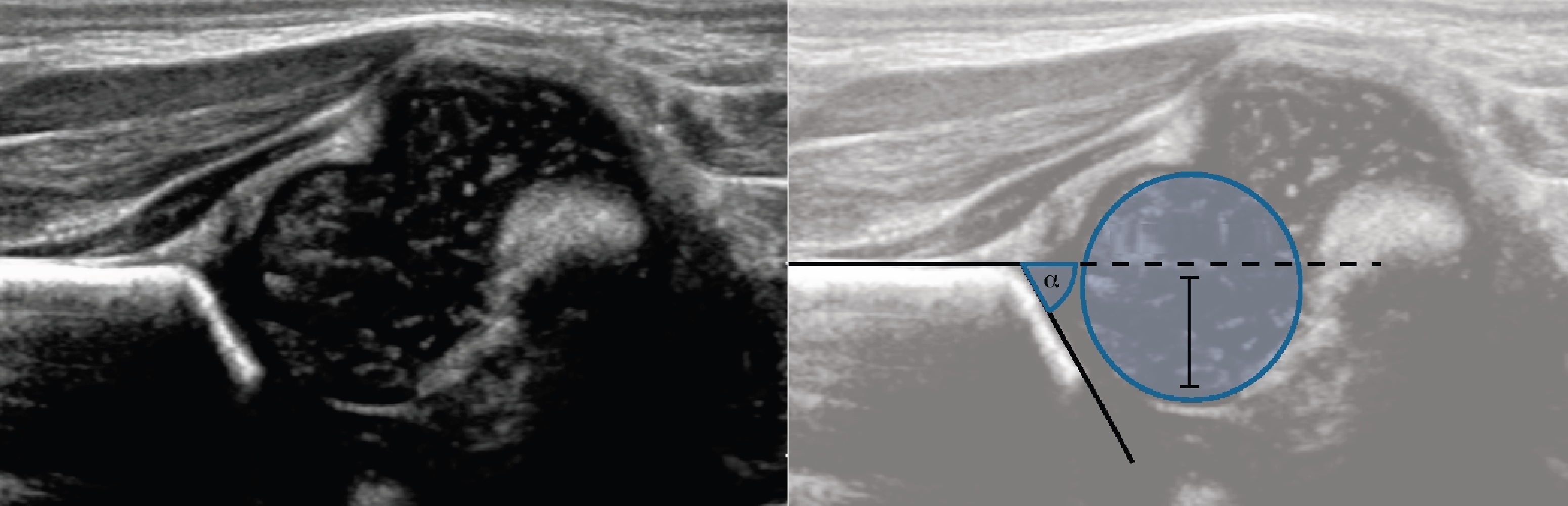
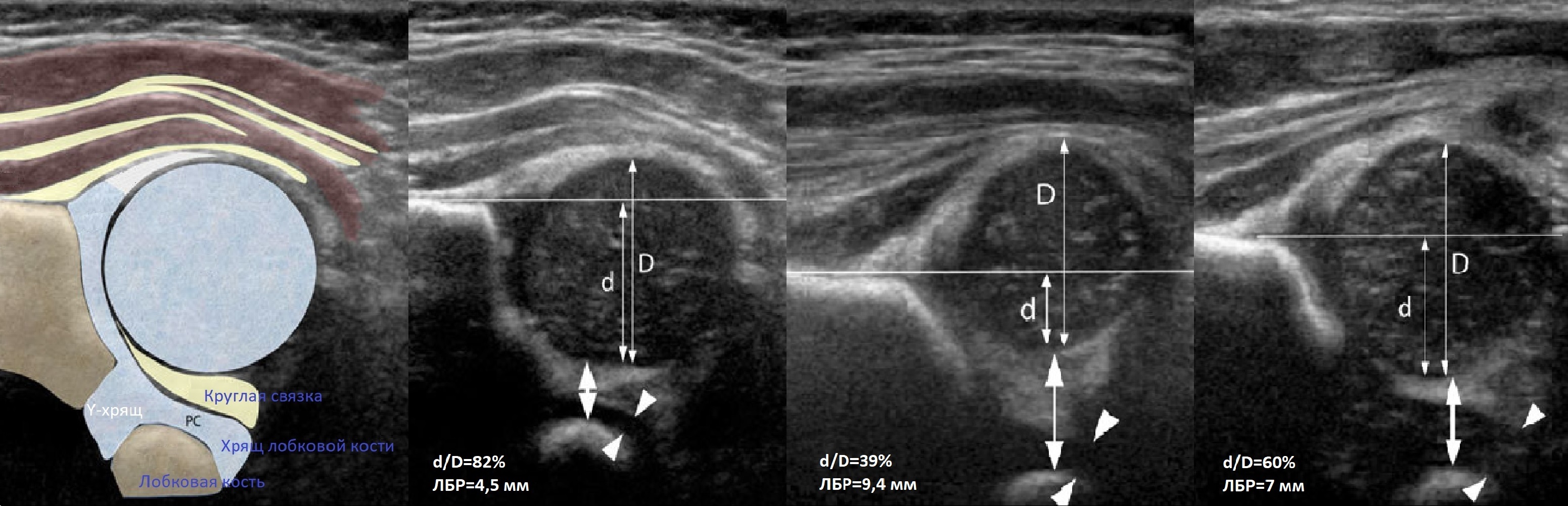
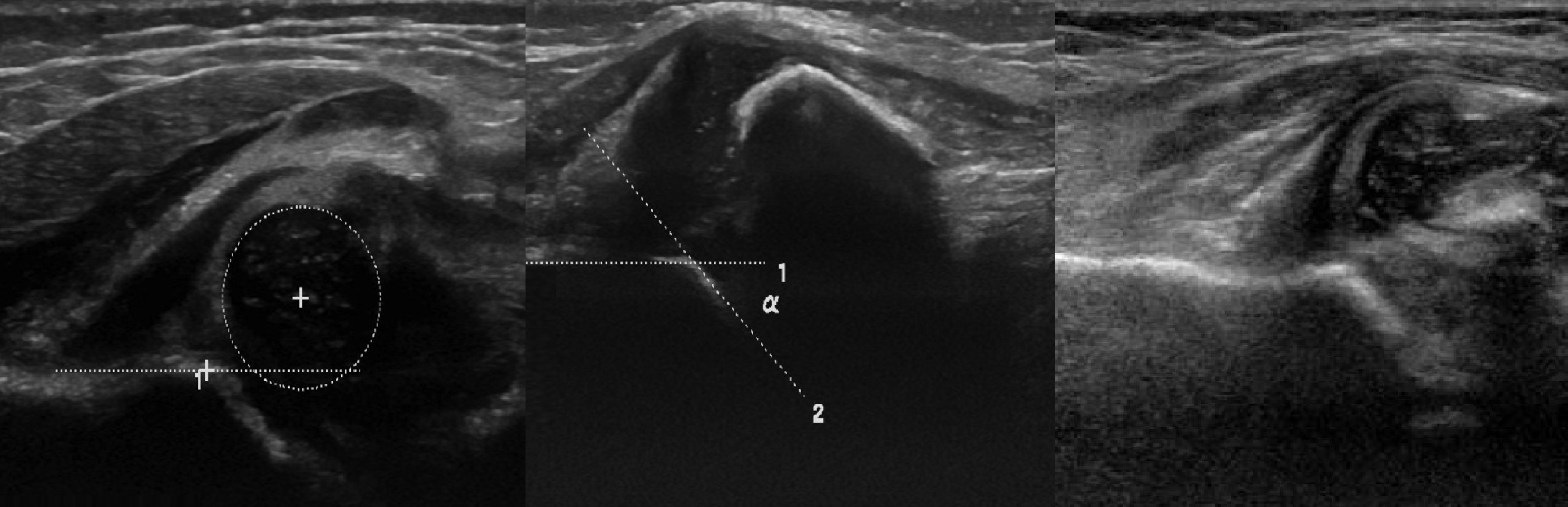
Проведите базовую линию по наружному контуру подвздошной кости и обозначьте головку бедренной кости, аппарат автоматически вычисляет степень костного покрытия головки. Костное покрытие головки в случаях предвывиха 40-50%, подвывиха <40%, вывиха <9%.
Когда головка смещается кнаружи, освободившееся пространство заполняет гиперэхогенная круглая связка и жир. При подвывихе и вывихе расстояние от лобковой кости до головки >6 мм, разница между бедрами >1,5 мм (3). Толстый хрящ лобковой кости считают вариантом нормы (4).
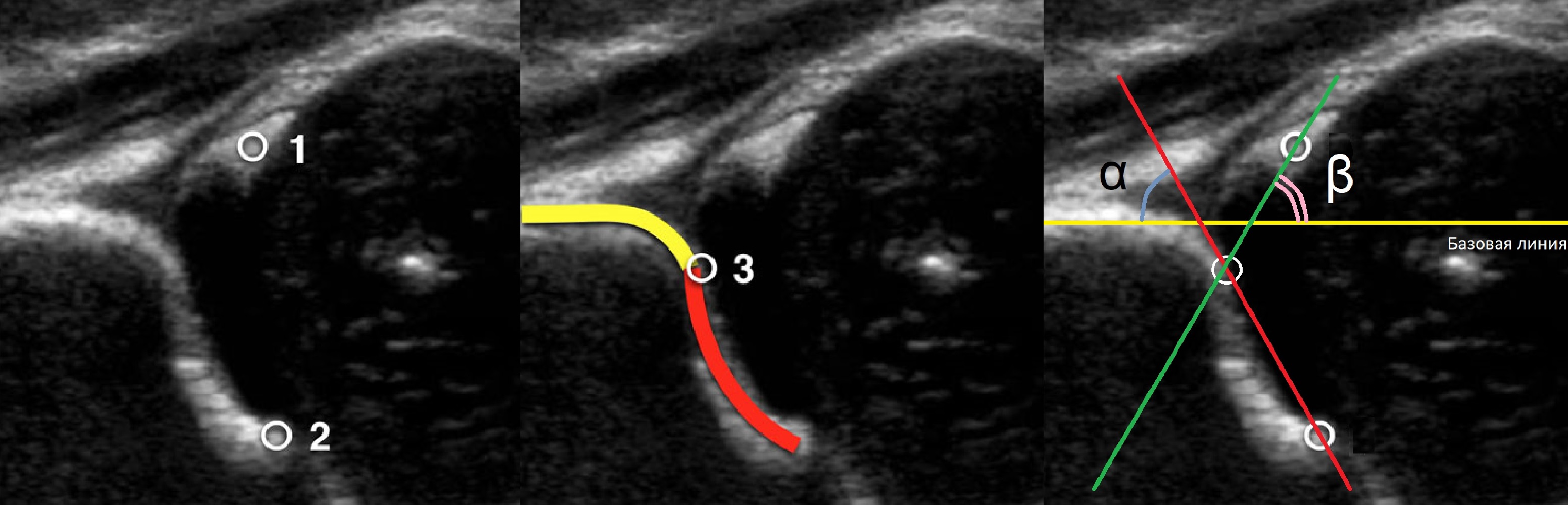
Линии костной (красная) и хрящевой (зеленая) крыши проходят через костный выступ, а так же начало Y-хряща и центр гиперэхогенного кончика суставной губы, соответственно. Степень развития костной крыши определяет ∠α, а хрящевой крыши ∠β.
Если край подвздошной кости округлый, костный выступ определяют в точке перехода дуги наружного контура вертлужной впадины в дугу наружного контура подвздошной кости. Обратите внимание, все линии проходят по наружному контуру костей.
Типы тазобедренных суставов по Графу
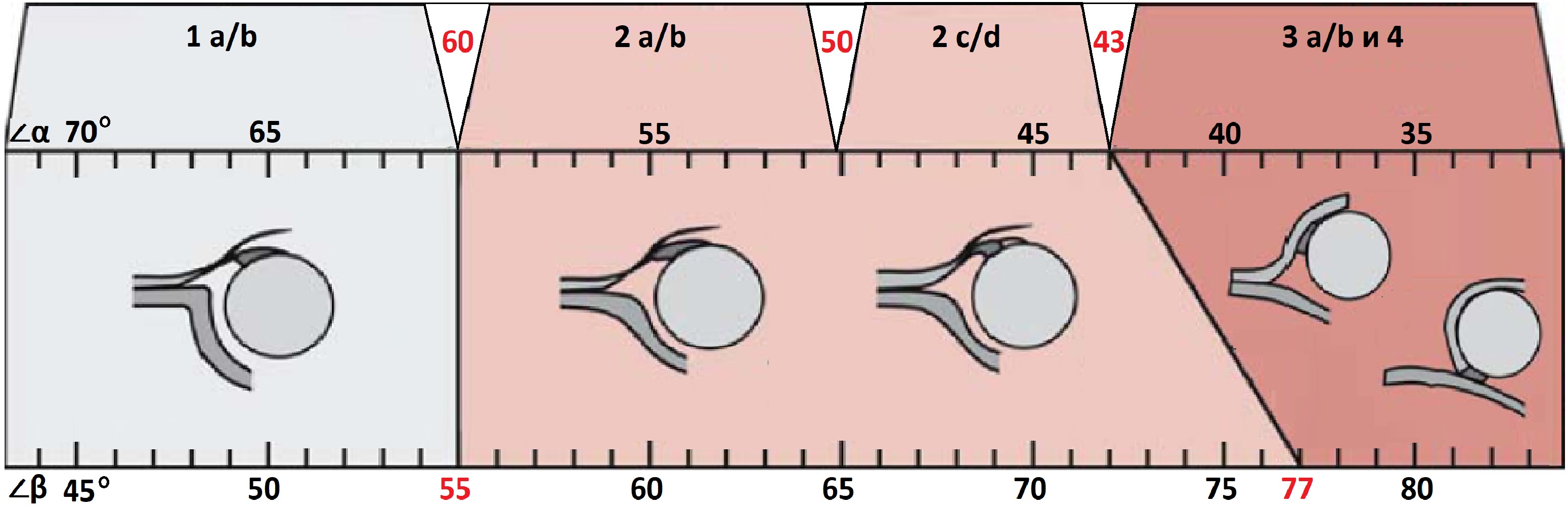
Тип 1: ∠α>60°, костное покрытие головки >50%
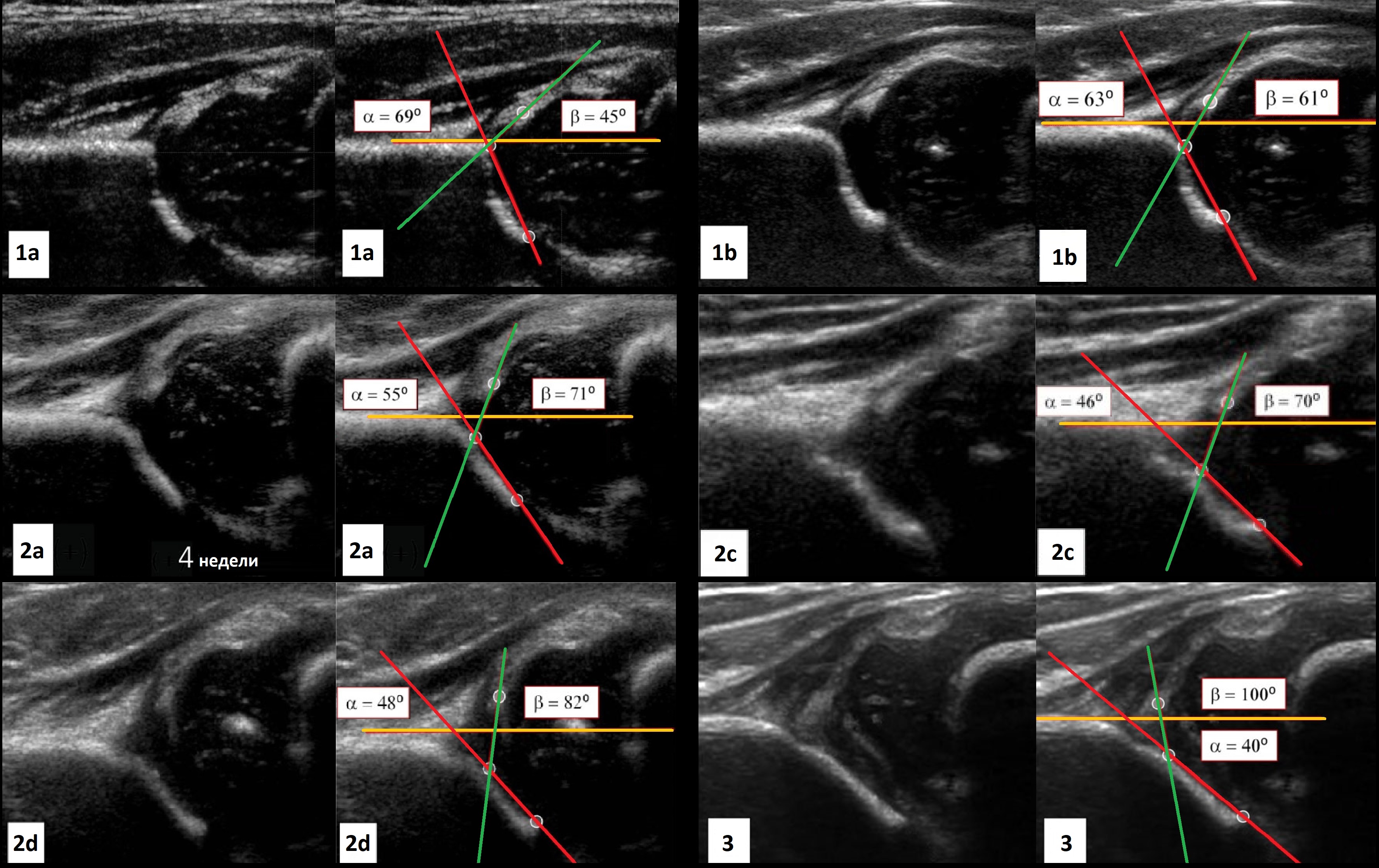
1а: ∠β<55°. Костная крыша хорошо контурирует, костный выступ угловой. Хрящевая крыша с узким основанием, покрывает головку. Заключение: Зрелый т/б сустав (тип 1а). Не требует дальнейшего наблюдения.
1b: 55°<β<77°. Костная крыша хорошо контурируется. Костный выступ слегка сглажен. Хрящевая крыша с расширенным основанием, покрывает головку. Заключение: Транзиторный тип строения т/б сустава (тип 1b). Повторное УЗИ через 3 месяца.
Тип 2: 43°<α<59°, костное покрытие головки 40-50%
2a: 50°<α<59° у детей младше 3-х месяцев. Костная крыша определяется не четко. Костный выступ умеренно уплощен, округлый. Хрящевая крыша с широким основанием. Заключение: Физиологическая задержка развития т/б сустава (тип 2а). Повторное УЗИ в 3 месяца.
2b: 50°<α<59° у детей старше 3-х месяцев. Костная крыша определяется не четко. Костный выступ умеренно уплощен, округлый. Хрящевая крыша с широким основанием. Заключение: Дисплазия тазобедренных суставов (тип 2b). Стремена Павлика и контроль УЗИ 1 раз в месяц.
2c: 43°<α<49°, 70°<β<77°. Костная крыша уплощена. Костный выступ закруглен или плоский. Хрящевая часть крыши расширена, но еще охватывает головку бедра. Заключение: Тяжелая дисплазия т/б сустава (тип 2с), предвывих. При стабильном суставе — стремена Павлика, а при нестабильности — гипсовая повязка на 3 недели, затем стремена Павлика. Контроль УЗИ 1 раз в месяц.
2d: 43°<α<49°, β>77°. Костная часть крыши уплощена. Костный выступ закруглен или плоский. Хрящевая крыша расширена. Заключение: Тяжелая дисплазия т/б сустава (тип 2d), предвывих (близко к децентрации головки). Гипсовая повязка на 3 недели, затем стремена Павлика. Контроль УЗИ 1 раз в месяц.
Тип 3: ∠α<43°, костное покрытие головки <40%
3a: Костная крыша и костный выступ плоские. Хрящевая крыша заворачивается кверху, эхоструктура однородная. Стойкая децентрация головки бедра. Заключение: Тяжелая дисплазия т/б сустава (тип 3а), подвывих. Закрытая репозиция, затем гипсовая повязка на 3 недели, далее стремена Павлика. Контроль УЗИ 1 раз в месяц.
3b: Типе 3b встречается при запущенной форме хронического вывиха бедра. Хрящевая часть крыши поврежденная — небольших размеров, неправильной формы, неоднородная.
Тип 4: ∠α<43°, костное покрытие головки <9%
Костная крыша почти плоская. Головка полностью выходит за границы вертлужной впадины. Суставная губа вывернута или зажата между головкой и вертлужной впадиной. Заключение: Тяжелая дисплазия т/б суставов (тип 4), вывих. Закрытая или открытая репозиция, затем гипсовая повязка на 3 недели и стремена Павлика. Контроль УЗИ 1 раз в месяц.
Поперечное сканирование тазобедренных суставов
В нейтральном положении на поперечном срезе Y-хрящ между седалищной и лобковой костью обозначает центр дна вертлужной впадины. В норме центр головки проходит через Y-хрящ (1), при подвывихе — смещается на 5-6 мм (2), а при вывихе вся головка вне впадины (3).
В положении сгибания на поперечном срезе головка погружена в «чашу» из метафиза спереди и седалищной кости сзади (1). При подвывихе головка смещаются кнаружи (2), а при вывихе садится верхом на седалищную кость (3).

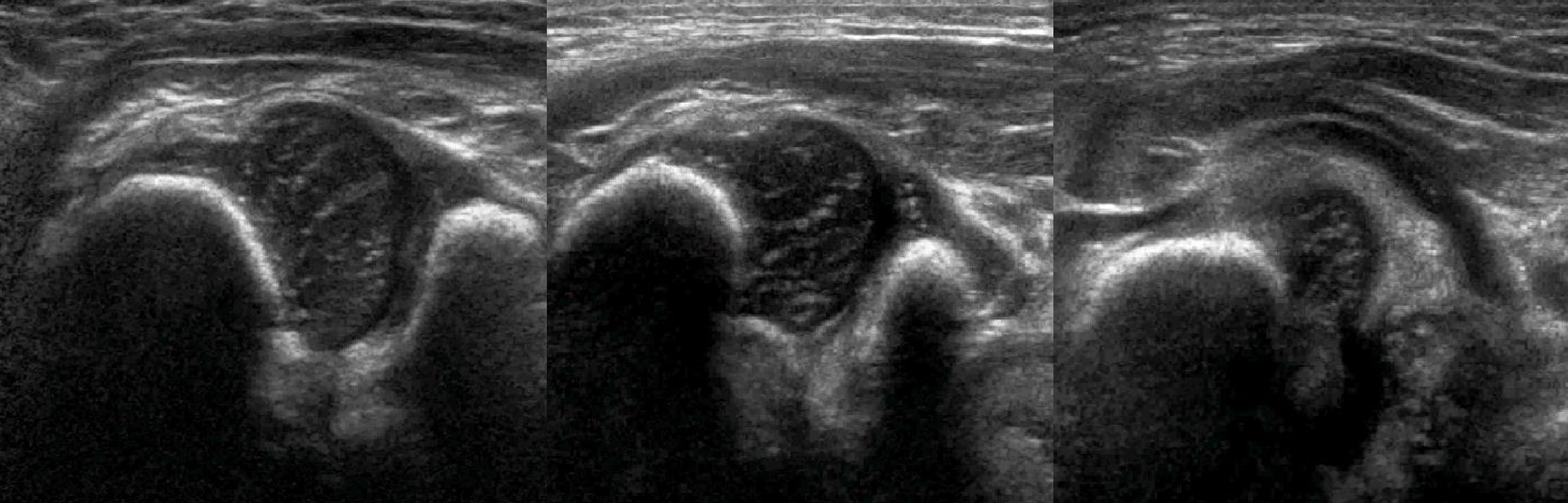
Задачи
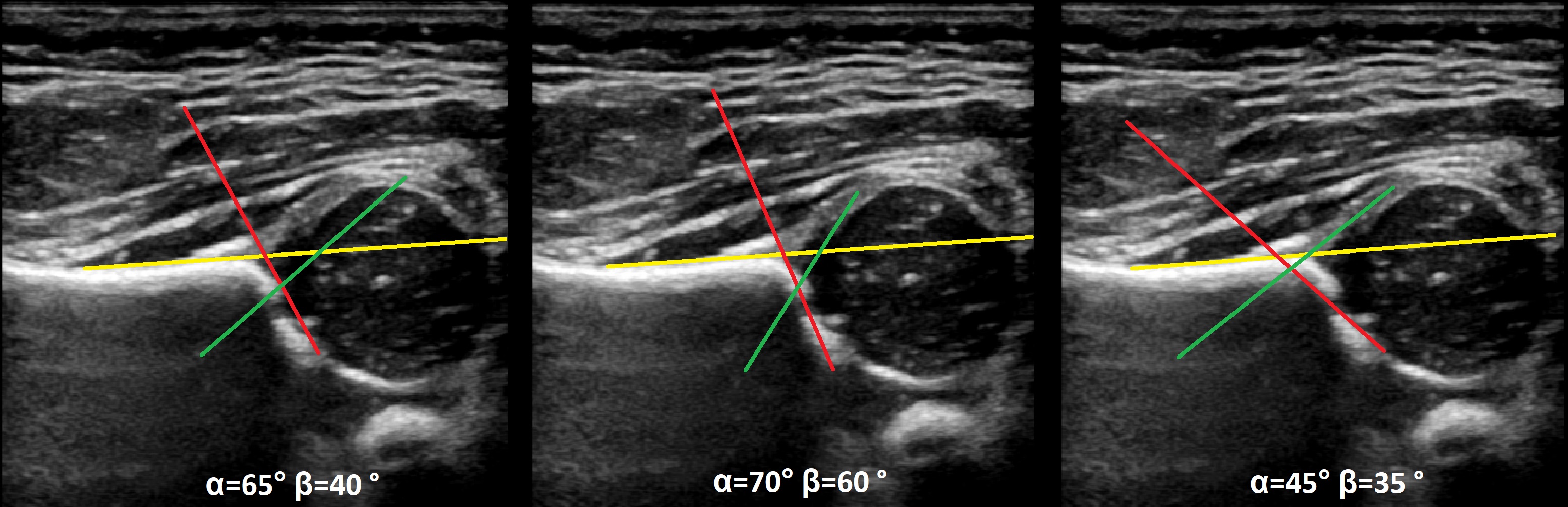
Задача. На УЗИ т/б сустав: ∠α=65° (1) и ∠β=60° (2). Другие линии начертаны не правильно, поэтому углы не корректные. Заключение: Транзиторное строение (тип 1b) т/б сустава.
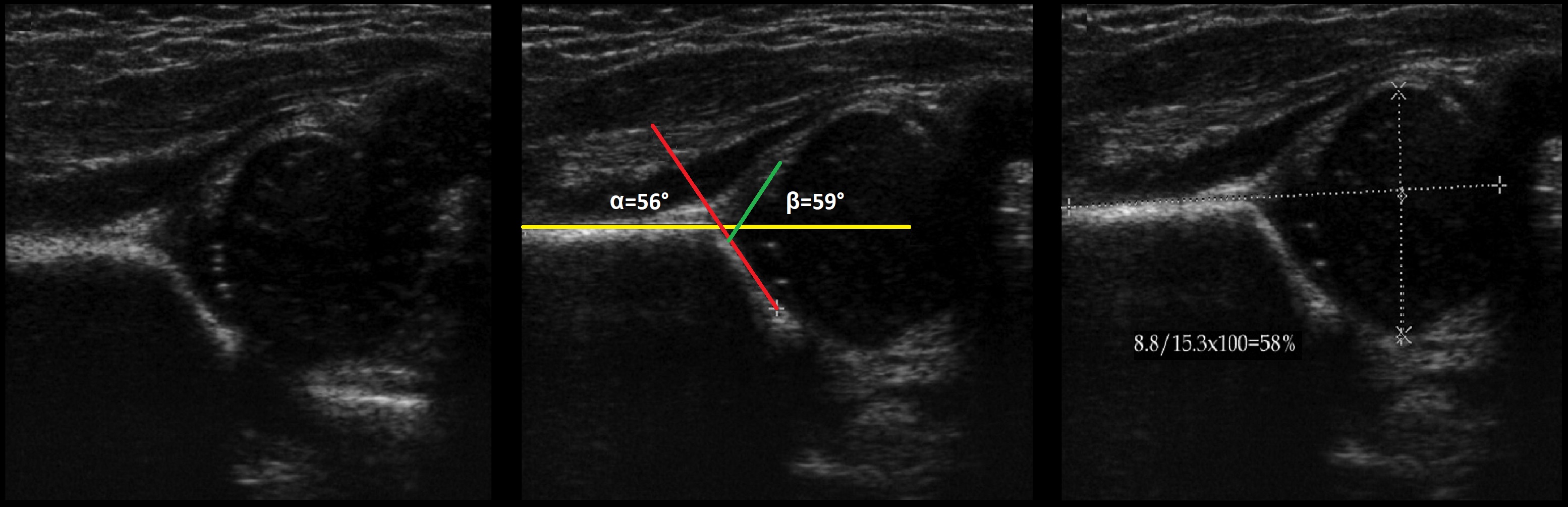
Задача. На УЗИ т/б сустав: ∠α=56°, ∠β=59°; костное покрытие головки 58%. Заключение: у ребенка до 3-х месяцев — физиологическая задержка развития (тип 2а), а у ребенка старше 3-х месяцев — дисплазия (тип 2b) т/б сустава.
Задача. На УЗИ т/б сустав: ∠α=68°, ∠β=62°; костное покрытие головки <50%. Проба Барлоу смещает головку кнаружи и вверх — ∠β=90-93°. Заключение: Зрелый (тип 1b) нестабильный т/б сустав.
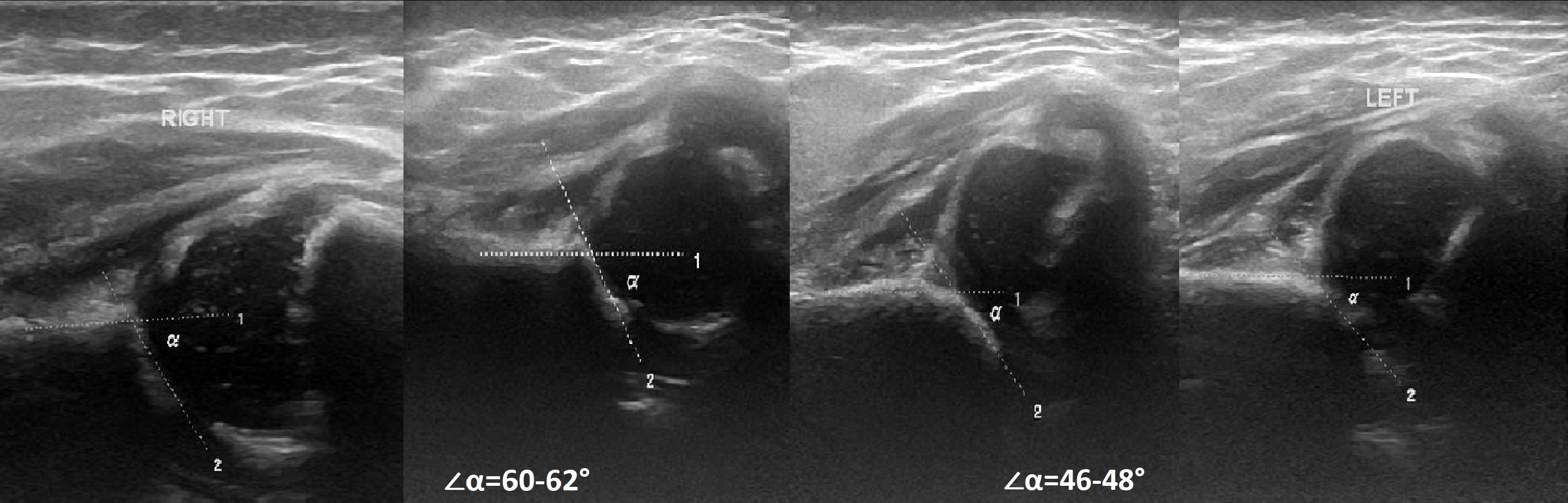
Задача. На УЗИ т/б сустав: справа ∠α=60-62°, ∠β=66-70°; слева ∠α=46-48°, ∠β=90-93°. Заключение: Транзиторное строение (тип 1b) строения т/б сустава справа. Тяжелая дисплазия (тип 2d) т/б сустава, предвывих слева.
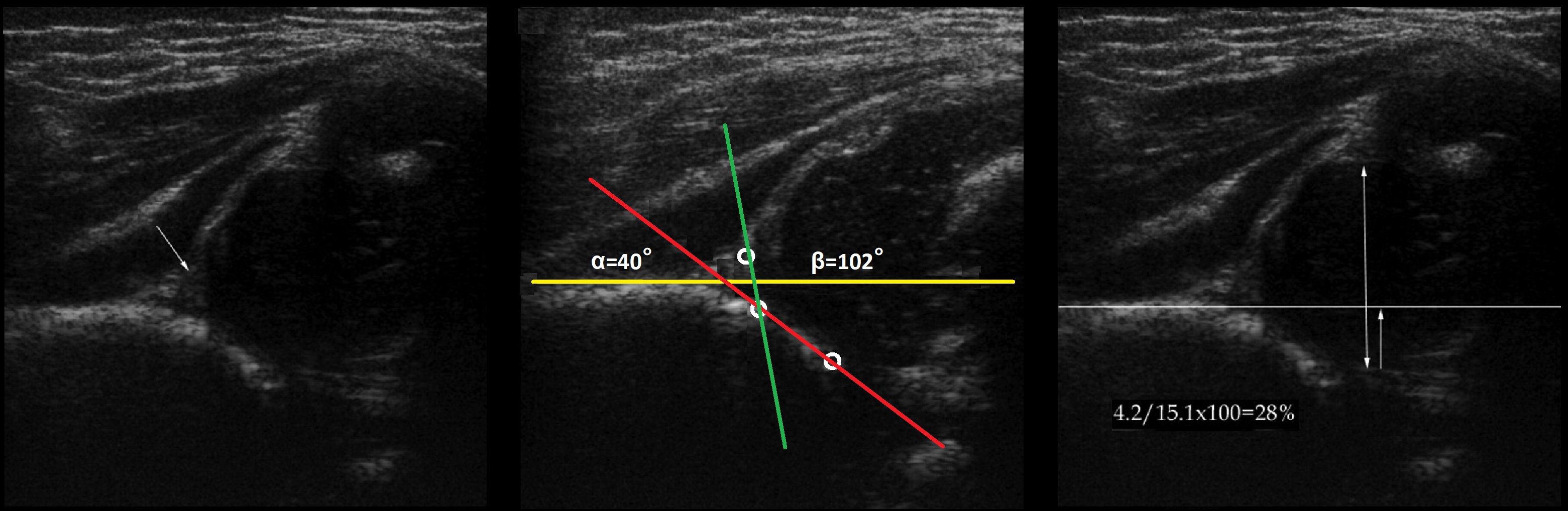
Задача. На УЗИ т/б сустав: ∠α=40°, ∠β=102°; костное покрытие головки <28%. Заключение: Тяжелая дисплазия (тип 3а) т/б сустава, подвывих.
Задача. На УЗИ т/б суставы, где ∠α<43°. Заключение: Тяжелая дисплазия (тип 3а) т/б сустава, подвывих.
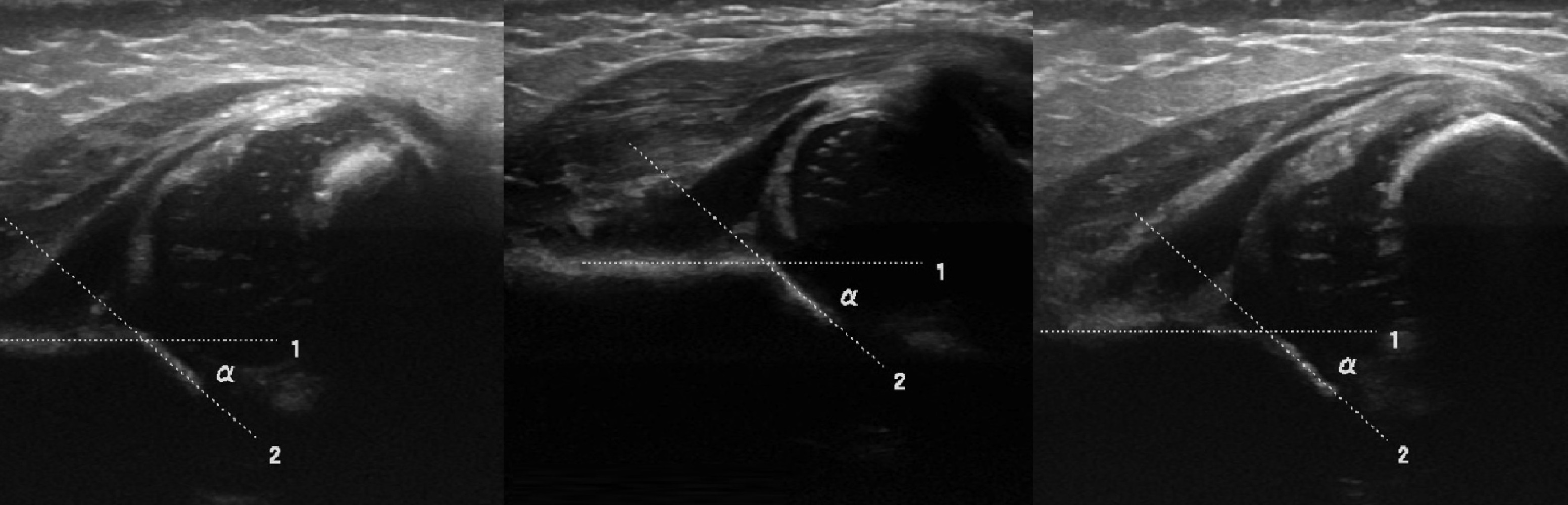
Задача. Дисплазии т/б сустава типа 4 сопутствует вывих: головка смещена кнаружи и вверх, покрытие костной крыши минимальное (1); при тесте Барлоу определяется симптом пустой вертлужной впадины (2), хрящевая крыша завернута внутрь вертлужной впадины и препятствует вправлению вывиха (3).
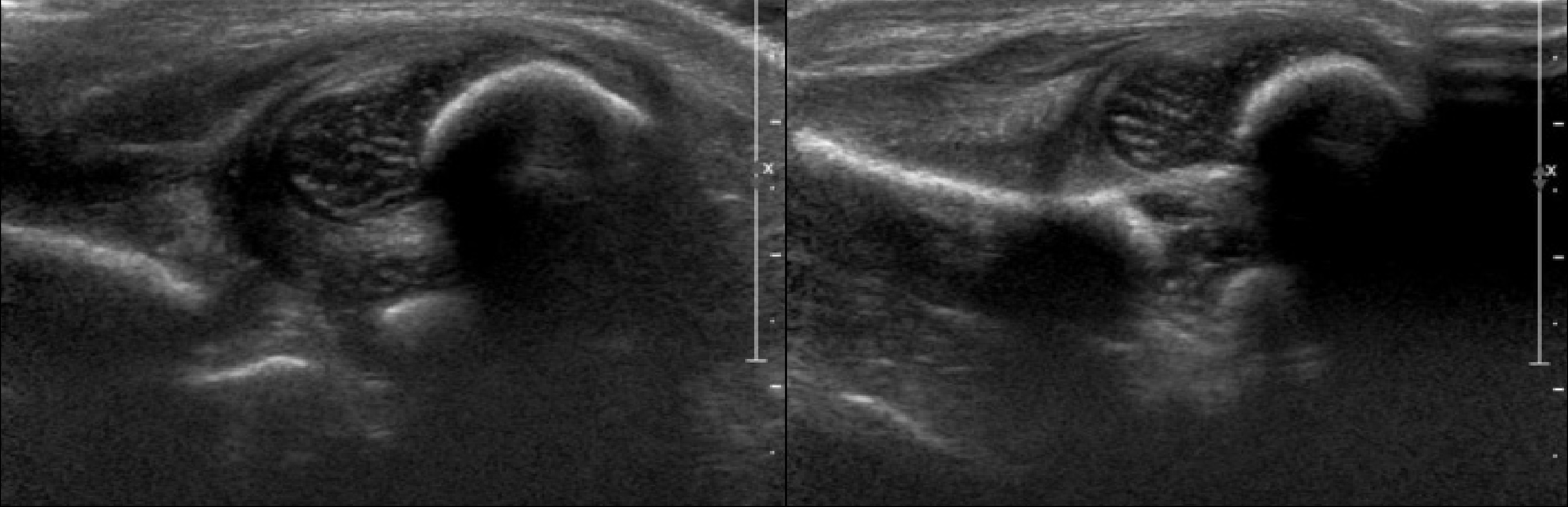
Задача. Тяжелая дисплазия (тип 4) т/б суставов, вывих с обеих сторон. Чтобы определить направление смещения головки бедренной кости, оцените задний и передний край вертлужной впадины.
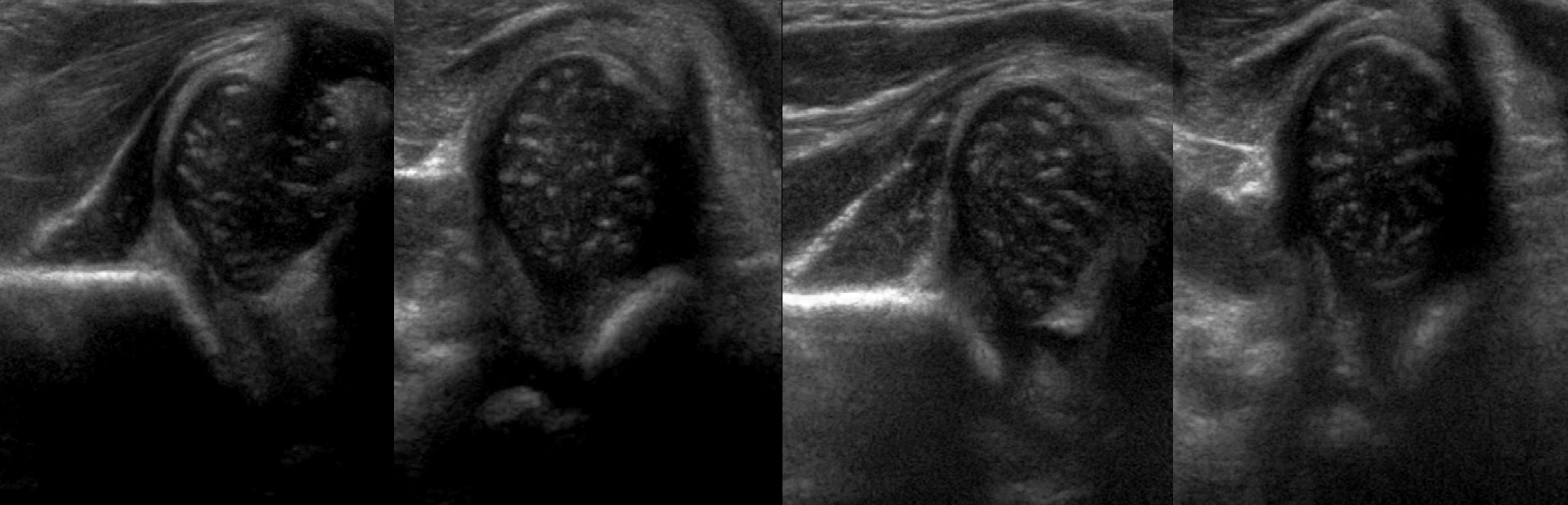
Задача. Ребенок в возрасте 6 месяцев, неоднократно осмотрен ортопедами, избыточная ротация левого т/б сустава. На УЗИ т/б суставы: слева ∠α=48°, ∠β=79°; справа ∠α=50°, ∠β=60°. Заключение: Тяжелая дисплазия (тип 2d) т/б сустава, предвывих слева. Дисплазия (тип 2b) т/б сустава, предвывих справа. На рентгене слева головка лежит вне сустава — вывих.

Задача. Новорожденный с положительной пробой Барлоу-Ортолани с обеих сторон. На УЗИ т/б суставы: справа ∠α=52°, ∠β=100°; слева ∠α=49°, ∠β=95°; костное покрытие головки <9% с обеих сторон. Заключение: Тяжелая дисплазия т/б суставов (тип 2d), вывих с обеих сторон.
Берегите себя, Ваш Диагностер!
Источник
