Слабые связки тазобедренных суставов
Связки представляют из себя сплетения достаточно прочных и тугих волокон, среди которых находится много кровеносных сосудов и нервных окончаний. Растяжение же приводит к разрушению некоторых из этих нервов и сосудов, возникновению сильных болевых ощущений.
Причины возникновения травмы
Растяжение СТБС обусловлено повышенной нагрузкой на связочный аппарат. К главным источникам получения таких травм можно отнести:
- · генетическую предрасположенность;
- · движение по неровным поверхностям;
- · заболевание, негативно воздействующее на нервную проводимость и мышечные ткани;
- · не до конца вылеченную травму, которая могла поспособствовать ослаблению связок;
- · неверное выполнение упражнений во время тренировок;
- · непроизвольное скольжение;
- · однообразные движения с нагрузкой;
- · падение.
Группа риска
Растяжению СТБС наиболее подвержены следующие группы людей:
- · дети, у которых костная структура развита довольно слабо;
- · пожилые люди;
- · спортсмены, чрезмерно нагружающие суставные ткани.
Растяжение, полученное взрослыми людьми, чревато последующими осложнениями.
Степень тяжести
Степень тяжести растяжения может быть, как частичной, так и полной. Как правило, выделяют 4 степени тяжести:
- Лёгкая – происходит разрушение отдельных нитей ткани.
- Средняя – происходит разрыв всех соединений ткани. Со временем волокна разрушаются, отделяются друг от друга.
- Тяжёлая – связка полностью разрушается, отслаивается от кости.
- Особо тяжёлая – разрыв в таком случае происходит вместе с откалыванием кусочка кости.
Подобные травмы происходят довольно редко и называются отрывными переломами.
Степень тяжести определяет врач после осмотра травмированной области тазобедренного сустава, проведения МРТ.
Основные признаки травмы
Среди симптомов растяжения СТБС выделяют:
- · сильная боль, возникающая при движении;
- · болевые ощущения, которые присутствуют даже в неподвижном состоянии;
- · деформирование сустава;
- · небольшое покраснение;
- · отечность травмированной зоны.
К слову, болезненные ощущения при растяжении могут отдавать в голенную, коленную области.
Во время получения травмы возникает специфический щелчок, сразу же ощущается сильная боль. При сильном повреждении нарушается целостность кровеносных сосудов за счёт чего в бедренной части возникает кровоподтек.
Что следует делать?
При обращении пациента к врачу, специалист должен:
- Опросить пациента.
- Провести тщательный осмотр, пальпацию травмированного участка.
- Определить подвижность тазобедренного сустава.
- Выяснить место растяжения.
Для того, чтобы исключить различные заболевания, врач должен обязательно направить пациента на МРТ или рентген, уже после этого поставить правильный диагноз, а также назначить лечение.
Терапевтическое лечение
Лечение растяжения СТБС зависит от степени травмы. В первую очередь травмированному суставу обеспечивается абсолютный покой, а уже потом пациенту назначаются необходимые обследования (МРТ, рентген), прописываются различные препараты.
Оказание первой помощи
Вовремя принятые меры помогут избежать возникновения и развития осложнений. Следующая инструкция подскажет, как нужно поступить в первые минуты после получения растяжения тазобедренного сустава:
- · Для того, чтобы снять отечность, уменьшить воспалительный процесс, необходимо на 10 минут приложить к травмированному участку ледяной компресс.
- · Надежно закрепить сустав с помощью эластичного бинта, только не слишком туго!
- · Обеспечить тазобедренному суставу полный покой, неподвижность.
Если ощущаются сильные болезненные ощущения, можно принять лекарство с анальгезирующим действием.
Болеутоляющие препараты:
- · Бруфен – обладает сильным жаропонижающим, противовоспалительным, анальгезирующим действиями.
- · Ибуклин – способствует снижению уровня артралгии как в состоянии покоя, так и при передвижениях, уменьшает скованность суставов, их припухлость.
- · Новиган – является комбинированным препаратом, обладающим противовоспалительным, спазмолитическим, анальгезирующим действиями.
Мази для спортсменов
Профессиональным спортсменам рекомендуются местные препараты, обладающие анальгетическим, болеутоляющим, противовоспалительным и согревающим эффектами. К таким мазям можно отнести:
- · Апизартрон – мазь на основе яда пчёл, обладающая местным раздражающим действием, помогающая стимулированию периферических нервных окончаний.
- · Бутадион – отлично борется с посттравматическим воспалительным процессом, который может развиться в суставах, мягких тканях.
- · Дип Рилиф – помогает снижать воспаление и боль, эффективен при болезненных ощущениях в суставах как при движении, так и в состоянии абсолютного покоя, снижает утреннюю скованность.
Лекарства для детей
При острых стадиях детям прописываются мази, которые помогают снизить сильную боль:
- · Долобене является противовоспалительным и болеутоляющим медикаментом, способствующим улучшению восстановления тканей.
- · Капилар (БАД) обладает антиоксидантным, сосудорегулирующим и тонизирующим действиями.
- · Траумель-гель является растительным средством, помогающее быстрому заживлению.
Комплексные мази
Такие лекарства способствуют улучшению эффективности комплексного лечения. К ним относятся:
- · Капсодерма – комбинированное средство, которое содержит местно-раздражающие компоненты (капсацин, камфора).
- · Никофлекс – комбинированный препарат, оказывающее местнораздражающее, рассасывающее, обезболивающее действия.
- · Финалгон – является сильным анальгетиком c местным раздражающим эффектом.
Народные средства и рецепты
В зависимости от степени травмы, для лечения растяжения СТБС можно применять разнообразные народные средства, среди которых лучшими являются:
- · Глина. Небольшое ее количество необходимо смешать с простоквашей, добившись консистенции сметаны. Затем натереть в смесь половину луковицы, половину сырой картошки и 100 грамм белокочанной капусты. На ночь необходимо наложить полученную смесь на травмированный участок, зафиксировать.
- · Лимонный сок. 100 мл свежевыжатого сока нужно смешать с таким же количеством чеснока и полученным раствором пропитать марлю. Такую примочку необходимо делать на протяжении дня. После того, как боль отступит, процедуру нужно прекратить.
- · Хозяйственное мыло. 30 грамм мыла нужно смешать с одним желтком, добавить 150 мл теплой воды, а потом пропитать этой смесью марлю. Примочки делать на протяжении всего дня.
Несмотря на эффективность народных средств, ими нельзя злоупотреблять. Поэтому в случае непрекращающихся сильных болевых ощущений, необходимо сразу же обратиться к врачу, который сначала осмотрит травмированный участок, а потом, направив на рентген или МРТ тазобедренного сустава, поставит правильный диагноз и назначит необходимое лечение!
Немедикаментозное лечение
При растяжении СТБС могут назначаться:
- · курс массажа;
- · ультразвуковая терапия;
- · физиотерапия.
При травме 3 степени назначается операция, после которой пациенту нужно будет пройти реабилитацию сроком до нескольких месяцев.
Лечебная физкультура
Самыми эффективными при растяжении СТБС являются следующие виды упражнений:
- · Растяжка тазобедренных суставов, помогающая расслаблению мышц, за счёт чего они становятся более гибкими, подвижными.
- · Махи ногами.
- · Поза портного (необходимо сесть на пол, свести подошвы вместе, задержаться в такой позе на 15 секунд).
Если после проведения лечебной физкультуры ощущается боль в тазобедренном суставе, то об этом непременно нужно оповестить своего лечащего врача!
Источник
Оглавление темы «Тазобедренный сустав ( articulatio coxae ). Задняя область бедра.»: Связки тазобедренного сустава. Внутрисуставные связки тазобедренного сустава. Внесуставные связки тазобедренного сустава.Связки тазобедренного сустава делятся на внутри- и внесуставные. Внутрисуставные связки тазобедренного суставаВнутрисуставных связок две: упомянутая lig. transversum acetabuli и связка головки, lig. capitis femoris. Она начинается от краев вырезки вертлужной впадины и от lig. transversum acetabuli, верхушкой прикрепляется к fovea capitis femoris. Связка головки покрыта синовиальной оболочкой, которая поднимается на нее со дна вертлужной впадины. Она является эластической прокладкой, смягчающей толчки, испытываемые суставом, а также служит для проведения в головку бедра a. lig. capitis femoris, отходящей от a. obturatoria.
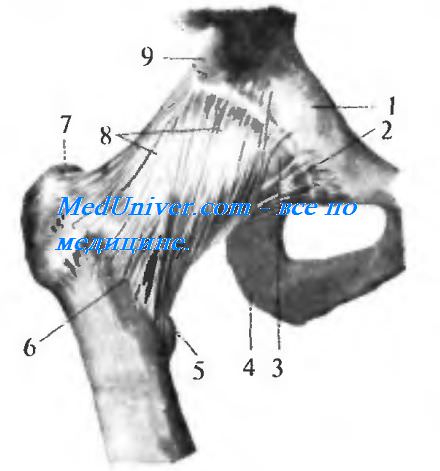
Внесуставные связки тазобедренного суставаВнесуставные связки тазобедренного сустава укрепляют фиброзный слой его капсулы. Три связки отходят от трех костей таза: подвздошной, лобковой и седалищной и прикрепляются на бедренной кости. 1. Подвздошно-бедренная связка, lig. iliofemorale, или бертиниева [Bertini]*, расположена на передней стороне сустава. Верхушкой она прикрепляется к spina iliaca anterior inferior, а расширенным основанием — к linea intertrochanterica. Ее ширина достигает здесь 7—8 см, толщина — 7—8 мм. Она тормозит разгибание и препятствует падению тела назад при прямохождении. Этим объясняется наибольшее развитие бертиниевой связки у человека, у которого она становится самой мощной из всех связок человеческого тела, выдерживая груз, равный 300 кг. 2. Лобково-бедренная связка, lig. pubofemorale, находится на нижнемедиальной стороне сустава. Начинаясь от eminentia iliopubica и нижней горизонтальной ветви лобковой кости, она прикрепляется к малому вертелу. Связка задерживает отведение и тормозит вращение кнаружи. 3. Седалищно-бедренная связка, lig. ischiofemorale, укрепляет медиальную часть суставной капсулы. Она начинается сзади сустава от края acetabulum в области седалищной кости, идет латераль-но и кверху над шейкой бедра и, вплетаясь в сумку, оканчивается у переднего края большого вертела. 4. Круговая зона, zona orbicularis, имеет вид круговых волокон, которые заложены в глубоких слоях суставной сумки под описанными продольными связками и составляют основу фиброзного слоя суставной капсулы тазобедренного сустава. Волокна zona orbicularis охватывают в виде петли шейку бедра, прирастая вверху к кости под spina iliaca anterior inferior. Обилие связок, конгруэнтность суставных поверхностей тазобедренного сустава делают этот сустав более ограниченным в своих движениях, чем плечевой, что связано с функцией нижней конечности, требующей большей устойчивости в этом суставе. Это ограничение и прочность сустава являются причиной и более редких, чем в плечевом суставе, вывихов. Учебное видео анатомии тазобедренного сустава
— Также рекомендуем «Слабые места тазобедренного сустава. Переднее слабое место капсулы тазобедренного сустава. Задненижнее слабое место капсулы тазобедренного сустава.» |
Источник
Суставы устроены таким образом, чтобы обеспечить телу человека гибкость и подвижность, но иногда эти свойства становятся чрезмерными. И тогда врачи говорят о синдроме гиперподвижности или гипермобильности суставов.
Определение гипермобильности
Любое сочленение может обеспечивать движения только в определенном объеме. Происходит это из-за связок, которые окружают его, и выполняют роль ограничителя.
В том случае, когда связочный аппарат не справляется со своей задачей, объем движений в суставе значительно возрастает.
Например, коленные или локтевые сочленения при этом состоянии смогут не только сгибаться, но и переразгибаться в другую сторону, что невозможно при нормальной работе связок.
Причины развития гиперподвижности суставов
Существуют различные теории развития этого состояния. Большинством врачей и ученых считается, что чрезмерная мобильность сочленений связана с растяжимостью коллагена. Это вещество входит в состав связок, межклеточного вещества хрящей и повсеместно присутствует в человеческом теле.
Когда коллагеновые волокна растягиваются больше чем обычно, движения в сочленениях становятся свободнее. Такое состояние еще называют слабыми связками.
Распространенность
Синдром гипермобильности суставов достаточно распространен среди населения, частота его может достигать 15%. Не всегда он фиксируется врачами ввиду незначительных жалоб. И пациенты нечасто акцентируют на этом внимание, считая, что у них просто слабые связки.
Нередко встречается гипермобильность суставов у детей. Ее связывают с нарушением обмена веществ, недостаточным поступлением витаминов с пищей, быстрым ростом.
В молодом возрасте синдром чаще наблюдается у девушек. Пожилые люди болеют редко.
Виды гиперподвижности сочленений
Синдром гипермобильности суставов – в большинстве случаев врожденная патология. Но при этом его нельзя отнести к самостоятельному заболеванию. Гиперподвижность сочленений – это лишь следствие болезни соединительной ткани, из которой состоят суставы и связки.
Нередко даже при самом тщательном обследовании заболевания соединительной ткани выявить не удается. Тогда врачи ведут речь только о нарушении ее развития. Со стороны суставов проявления будут те же, но прогноз для пациента благоприятнее, осложнений меньше.
Бывает и искусственная чрезмерная подвижность суставов. Встречается она в спорте – гимнастике, акробатике. Для музыкантов и танцоров, балетмейстеров гипермобильные суставы – большое преимущество. В этом случае гипермобильность развивается специально – упорными тренировками, растяжением мышц и связок. Эластичные связки обеспечивают телу нужную гибкость.
Но даже самыми длительными тренировками среднестатистическому человеку сложно добиться больших успехов.
Обычно удается это тем, кто изначально имеет предрасположенность к синдрому гипермобильности. Поэтому искусственная гипермобильность суставов иногда может рассматриваться, как патологический вариант наряду с врожденной.
Заболевания, при которых встречается гиперподвижность
Гипермобильность суставов может быть одним из проявлений других патологий. На сегодняшний день медицине известно несколько таких болезней:
- Самой распространенной болезнью, при которой чрезмерная подвижность сочленений ярко выражена, является синдром Марфана. До недавнего времени все случаи «слабых связок» связывали именно с ним. Люди с синдромом Марфана высокие, худые, с длинными руками и очень подвижными, чрезвычайно гибкими суставами. Иногда их сочленения по гибкости напоминают резиновые, особенно это касается пальцев рук.
- Позже обратили внимание на еще одно заболевание – синдром Элерса-Данлоса. При нем диапазон суставных движений тоже чрезвычайно широк. Также к нему добавляется избыточная растяжимость кожи.
- Болезнь с неблагоприятным прогнозом – несовершенный остеогенез – как и другие, проявляется значительной слабостью связочного аппарата. Но кроме слабых связок для несовершенного остеогенеза характерны частые переломы костей, потеря слуха и другие тяжелые последствия.
Преходящая гипермобильность суставов
Некоторая «разболтанность» сочленений может встречаться при беременности. Хотя беременность и не болезнь, но при ней в организме женщины наблюдаются гормональные изменения.
К таким относится и выработка релаксина – специального гормона, увеличивающего эластичность и растяжимость связок.
При этом преследуется благая цель – подготовить лонное сочленение и родовые пути к растяжению во время родов. Но так как релаксин действует не на конкретный сустав, а на всю соединительную ткань, то гиперподвижность появляется и в других сочленениях. После родов она благополучно исчезает.
Симптомы гиперподвижности
Все симптомы, связанные с этой патологией, будут наблюдаться исключительно со стороны суставного аппарата. Люди с синдромом гиперподвижности будут предъявлять такие жалобы:
- Частые боли в суставах, даже после незначительных травм и обычных физических нагрузок. Особенно при этом синдроме страдают коленные и голеностопные суставы.
- Вывихи, подвывихи сочленений.
- Воспаление оболочки, выстилающей полость сустава – синовит. Важно, что при этом всегда можно заметить связь с нагрузкой или травмой.
- Постоянные боли в грудном отделе позвоночника.
- Искривление позвоночника – сколиоз. Даже при обычной нагрузке – ношении сумки на плече, неправильной посадке за столом – сколиоз появится рано, и искривление будет значительным.
- Боли в мышцах.
Диагностика
Гипермобильный синдром распознается внимательным врачом при первом же обращении пациента. Достаточно тщательно расспросить его о жалобах, их связи с нагрузкой и провести простейшие диагностические тесты:
- Попросить дотянуться большим пальцем руки до внутренней части предплечья.
- Предложить привести мизинец к наружной стороне руки.
- Проверить, может ли человек, склонившись, опереться ладонями о пол. Ноги при этом остаются прямыми.
- Посмотреть, что происходит при выпрямлении локтей и коленей. При гипермобильном синдроме они переразгибаются в другую сторону.
Дополнительные обследования нужны в том случае, если врач подозревает какое-то конкретное заболевание соединительной ткани. Тогда используются следующие методы:
- рентгенография;
- компьютерная томография;
- биохимическое исследование крови;
- консультации смежных специалистов – кардиологов, ревматологов, окулистов.
Всегда нужно помнить, что подвижность сочленений – это лишь один симптом заболевания соединительной ткани. А страдать будут все органы, в состав которых она входит.
И часто у таких пациентов отмечаются жалобы со стороны сердца, зрения, головные боли, утомляемость, мышечная слабость, шум в ушах.
Лечение
Метода, который бы устранил причину гипермобильного синдрома, не существует. Но это не значит, что такие люди остаются без медицинской помощи. Терапия в основном направлена на избавление от жалоб.
При выраженных суставных болях используются противовоспалительные средства (Нимесулид, Ревмоксикам).
В том случае, когда сочленения очень подвижны, применяются ортезы. Они помогают слабым связкам удерживать суставы. Хорошие результаты дает лечебная физкультура. Ее особенностью является тренировка и укрепление мышц при неподвижном сочленении – изометрические упражнения. В этом случае мышцы, как и ортезы, будут выполнять роль ограничителя.
Людям с гипермобильным синдромом важно помнить, что тяжесть их состояния напрямую зависит от образа жизни. При занятиях физкультурой, избегании травм, выполнении врачебных рекомендаций вероятность осложнений значительно снижается. И качество жизни практически не страдает.
Болезненная активность. Синдром Марфана
Источник

