Синдром тазобедренного сустава у детей

Здоровый, нормально развивающийся ребенок – стремление любого родителя. К сожалению, детский организм уязвим сильнее, чем у взрослого человека. Существует ряд болезней, которым подвержены исключительно дети. К их числу и относится заболевание Легга Кальве Пертеса. Чаще оно встречается у мальчиков 3-15 лет.
Болезнь Пертеса затрагивает бедренные кости и тазобедренные суставы
Что собой представляет болезнь Легга Кальве Пертеса?
Заболевание Легга Кальве Пертеса затрагивает тазобедренный сустав и кость бедра. По причине того, что головка и хрящ бедра недостаточно снабжаются кровью, они становятся мягкими и деформируются. Как следствие происходит развитие асептического некроза – процесса омертвления верхнего полушария головки бедренной кости, носящий дистрофический, а не бактериальный или гнойный характер.
Болезнь поражает одну кость, а другая остается здоровой. Обычно страдает правое бедро. Двухстороннее поражение бывает в 5 % случаев. Несмотря на то, что чаще заболевание встречается у мальчиков (на 5 ребят приходится 1 девочка), если заболевает девочка, то недуг протекает тяжелее и чреват инвалидностью.
Причины развития заболевания
Определенной причины, приводящей к развитию патологии, в медицине пока не установлено. К самым вероятным факторам, способным спровоцировать болезнь Пертеса у детей относятся:
- генетическая предрасположенность, передающаяся по наследству;
- высокая нагрузка на суставы ног;
- врожденные патологии эндокринной системы организма;
- получение травмы;
- гормональные изменения, которые происходят в подростковый период;
- инфекционные заболевания, развивающиеся на фоне ослабленного иммунитета.
Одна из последних теорий, объясняющей механизм прогрессирования болезни Пертеса, заключается в миелодисплазии. Это врожденное недоразвитие спинного мозга в отделе, который отвечает за нервные связи головки бедренной кости.
Недоразвитость, меньшие размеры и недостаточное число нервных окончаний и сосудов, по которым осуществляется питание тазобедренного сустава, приводит к его хронической недостаточности. Дать толчок к развитию некроза способна травма или воспалительный процесс.
В группу риска попадают малыши:
- родившийся с маленьким весом (меньше 2,1 кг);
- переболевшие в раннем возрасте рахитом;
- получающие неполноценное питание с острой нехваткой полезных веществ;
- подверженные инфекционно-аллергическим недугам;
- ребята, которые часто и долго болеют вирусными и инфекционными заболеваниями;
- страдающие гипотрофией;
- с проблемами аллергического характера.
Часто болеющие дети попадают в группу риска по развитию болезни Пертеса
Стадии болезни и сопутствующие симптомы
Симптоматика болезни Пертеса проявляется не сразу, на начальном этапе иногда может вовсе отсутствовать. Дети обычно начинают жаловаться на боли в колене. Постепенно к болевым ощущениям присоединяются следующие симптомы:
- тупая боль во время ходьбы, которая затрагивает тазобедренный сустав или распространяется по всей длине пораженной конечности;
- появление слабости ягодичных мышц;
- хромота;
- изменение походки, которое сводится к характерному припаданию на больную ногу;
- неспособность полностью вывернуть ногу наружу;
- ограниченность вращательных возможностей тазобедренного сочленения;
- плохое сгибание или разгибание сустава;
- отечность в области поражения болезнью;
- снижение пульсации в пальцах ног;
- повышенная температура, достигающая отметки 37,5 градуса;
- бледность, холодность, сильная потливость стопы.
На начальной стадии развития болезни ребенка могут беспокоить резкие периодические боли в коленном суставе
В современной медицине выделяют 5 стадий развития болезни Легга Кальве Пертеса. В таблице приведены характерные признаки каждой из них:
| Стадия | Признаки |
| Скрытая | Внешние симптомы отсутствуют, но начинается некроз губчатого вещества |
| Импрессионный перелом | Визуальное укорачивание конечности из-за невозможности головки бедра выдерживать повышенные нагрузки |
| Рассасывание | Болевой синдром, появляющийся при нагрузке конечности |
| Восстановление костной ткани | Снижение болевых ощущений, но нормальное функционирование ног еще не возвращается |
| Конечная или стадия остаточных изменений | Прекращение боли, но подвижность сочленения не восстанавливается |
Методы диагностики
Как только у ребенка замечены проблемы с ходьбой, хромота, и он жалуется на периодически появляющуюся боль, необходимо незамедлительно обратится к врачу. Специалист сможет установить диагноз, стадию болезни, назначить надлежащее лечение.
Самый эффективный способ диагностирования заболевания Пертеса заключается в рентгенографическом исследовании. Рентген тазобедренного сочленения осуществляется в стандартной пропорции и в боковой по Лауэнштейну. Такой подход позволяет сделать полную картину поражения и выявить его на ранних стадиях.
Болезнь Пертеса на рентгенографическом снимке
Дополнительно могут назначить УЗИ, КТ или МРТ. Последний метод является более эффективным и подходит для начального этапа развития болезни, когда изменения в структуре кости незначительны, и на рентгене их еще не видно. Рентгеновские исследования проводятся через 4-6 недель после обнаружения минимальных изменений, таких как расширение суставной щели или разрыхление ростковой зоны кости.
На первой стадии рентгенограмма показывает, что процесс затрагивает только костные ткани, на второй – сдавленность головки бедренной кости, на третьей – ее раздробленность на участки. На четвертой становятся заметны признаки новой костной ткани в зонах омертвления. На пятой можно увидеть восстановленную бедренную головку, но грибовидной, а не шаровидной формы, и уплощенную вертлужную впадину.
Лечение заболевания
Оптимальное лечение обязан подбирать специалист, основываясь на данных исследований, состоянии больного. На начальном этапе развития недуга терапия сводится к устранению симптомов, так как установить диагноз в этот период еще затруднительно.
Занимаются лечением болезни Пертеса такие специалисты, как травматолог и ортопед. Их основная задача – сохранение анатомической шарообразной формы головки бедренной кости и ее положения в вертлужной впадине. Вся терапия направлена на то, чтобы:
- стимулировать рассасывание отмирающей ткани;
- улучшить кровообращение;
- восстановить тонус мышц бедра, которые ослабли.
Существует два подхода в борьбе с данным недугом: консервативный и оперативный. Первая методика актуальна, если диагноз установлен на ранней стадии.
Минимальный срок терапевтического курса консервативного способа составляет 1 год. К операции прибегают только в случае наличия серьезных осложнений. Ее разрешено проводить детям, достигшим шестилетнего возраста.
Консервативное лечение
Консервативный метод лечения включает в себя целый ряд направлений и процедур, который дают результат комплексно. Среди них:
- Разгрузка тазобедренного сустава. Запрещается опираться на ногу, желательно соблюдать постельный режим.
- Наложение гипсовых повязок, использование манжеточных вытяжений и других ортопедических конструкций. Это позволяет исключить риск деформации головки бедра.
- Прием медикаментов. С их помощью нормализуют кровообращение в пораженной части. К таким медикаментозным препаратам относятся: хондропротекторы, ангиопротекторы, витамины и микроэлементы.
- Электромиостимуляция мышц.
- Лечебная гимнастика и ЛФК. Необходима для формирования нормального мышечного корсета бедра.
- Массаж. Направлен на нормализацию кровообращения и восстановление тонуса мышц.
Если болезнь диагностирована на ранней стадии, актуальны будут консервативные методы лечения
Оперативное вмешательство
Операция рекомендована в тех случаях, когда имеется обширная зона остеонекроза, выраженная деформация головки бедренной кости, вывих. Также оперативное вмешательство эффективно для уже взрослых пациентов, так как у них восстановительная способность костных тканей ниже, чем у детей.
Возможны следующие варианты выполнения операции:
- Туннелизация головки бедренной костной ткани. В кости делают отверстия, которые обеспечивают улучшение притока и оттока крови к суставу, тем самым снижая внутрикостное давление.
- Замена сустава эндопротезом. Выполняется, если болезнь находится в запущенной форме.
- Пластическая операция по коррекции головки.
- Осуществление разворота вертлужной впадины.
Прогноз на выздоровление
Лечение болезни Пертеса выполняется в комплексе и может занимать от двух до пяти лет. На достижение положительного результата и длительность самого терапевтического курса влияет возраст ребенка и стадия заболевания.
Чем раньше обнаружить проблему и приступить к лечению, и чем младше пациент, тем выше шансы полного выздоровления.
Важным моментом в терапии патологических процессов тазобедренного сочленения является своевременность и систематичность. Благодаря правильному лечению, можно полностью восстановить функции сустава, его анатомические и физиологические характеристики. Ввиду того, что данная болезнь не бывает без осложнений, при отсутствии надлежащего лечения проблема не проходит самостоятельно.
Во многих случаях возможны такие остаточные явления, как ограниченность движения разной степени. Однако обычно это не сказывается на работоспособности и привычной жизнедеятельности человека. Что касается неблагоприятного прогноза, то он вероятен только при запущенной стадии и сопутствующих патологиях.
Последствия заболевания
Самое серьезное последствие, к которому способно привести данное заболевание – инвалидность. Она может быть обусловлена двумя основными осложнениями:
- Деформирующий артроз сустава. Второе название – коксартроз. Он обусловлен несовпадением формы головки и вертлужной впадины. После Пертеса ранее шарообразная головка становится грибовидной, а вертлужная впадина – плоской. Случается это в 16-25 лет.
- Снижение подвижности тазобедренного сустава. Является следствием сближения тазовых и бедренной кости из-за внезапного укорачивания шейки и головки последней.
Самое страшное последствие болезни Пертеса – инвалидность
Если не игнорировать первые проявления, пойти на прием к специалисту и назначить терапию, то тазобедренный сустав сохранит свою функциональность, не причиняя дискомфорта. В противном случае человек будет страдать всю жизнь от хромоты и сниженного мышечного тонуса.
Профилактические меры
В первую очередь профилактические мероприятия касаются детей, которые попадают в группу риска, а именно тех, кто родился недоношенным с весом менее двух килограмм. Их рацион питания должен быть богат кальцийсодержащими продуктами, а вредная пища, например, фастфуд – исключен.
Также особое внимание родители должны уделять ребенку при получении даже незначительных травм конечностей малыша.
На самом деле определенной профилактики болезни Пертеса нет. Наилучшее, что можно предпринять – это вовремя, еще в начале развития недуга, обратится к врачу. Своевременное грамотное лечение даст возможность избежать таких серьезных последствий, как потеря двигательной активности или деформирующийся артроз.
Однако существует ряд мер, которые позволят снизить вероятность развития недуга у детей. Родителям необходимо:
- не допускать травмирования или получения повреждений и переохлаждения нижних конечностей;
- придерживаться элементарных правил ухода за ребенком с рождения;
- проводить диагностику с целью обнаружения врожденных патологий;
- осуществлять физические нагрузки согласно возрасту ребенка;
- до конца лечить очаговые инфекции;
- не пренебрегать регулярными медицинскими обследованиями у специалистов (ортопед, кардиолог, невропатолог, окулист).
Врач-педиатр 2 категории, аллерголог-иммунолог, окончила БГМУ Федерального агентства по здравоохранению и социальному развитию. Подробнее »
Источник
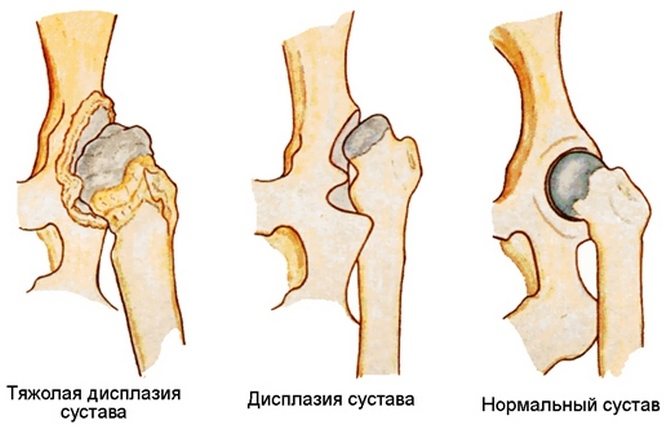
Дисплазия тазобедренного сустава — широко распространенная врожденная патология, которая диагностируется чаще у девочек, чем у мальчиков. Клинически она проявляется укорочением одной ноги относительно другой, нарушением отведения бедра. Лечение обычно консервативное с помощью пеленания, физиотерапевтических и массажных процедур, ношения ортопедических приспособлений. Только при неэффективности этих методов проводится хирургическая терапия дисплазии тазобедренных суставов (ТБС) у детей.
Общее описание дисплазии тазобедренного сустава у детей
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует…» Читать далее…
При дисплазии ТБС отмечается его недоразвитие или повышенная подвижность, которая сочетается с недостаточностью соединительных тканей. Опасность патологии заключается в частых подвывихах и вывихах бедра. Недоразвитие сустава разнится степенью тяжести — это могут быть грубые нарушения или чрезмерная подвижность на фоне слабости связочно-сухожильного аппарата. При отсутствии врачебного вмешательства возникают тяжелейшие осложнения, поэтому в детской ортопедии особое внимание уделяется своевременному выявлению дисплазии ТБС у новорожденных.
Для патологии характерно нарушение развития одного из отделов ТБС. Это приводит к утрате способности вертлужной губы, суставной капсулы, связок удерживать головку бедренной кости в анатомически правильном положении. В результате происходит ее смещение кнаружи и одновременно вверх — возникает подвывих. А при полном отсутствии контакта головки бедра с вертлужной впадиной происходит вывих.
Классификация отклонения
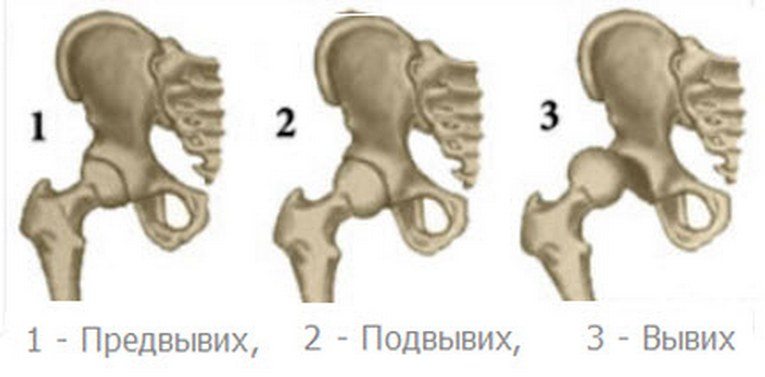
Дисплазии ТБС классифицируются в зависимости от степени тяжести возникших нарушений его развития. Выделяют собственно саму дисплазию, или неполноценность тазобедренного сочленения. Такая форма патологии клинически не проявляется, поэтому диагностировать ее у ребенка только при внешнем осмотре сложно. Ранее она не считалась заболеванием, а ее лечение не проводилось. Теперь без терапии не обходится, так как это может стать предпосылкой для развития осложнений. Различают три степени тяжести течения дисплазии ТБС:
- предвывих — небольшое возвратное смещение головки бедра из-за слабости суставной капсулы;
- подвывих — частичное смещение головки бедренной кости относительно вертлужной впадины с отгибанием хрящевого ободка и напряжением связок;
- вывих — полное смещение головки бедра за пределы суставной впадины.
Именно от степени тяжести недоразвития ТБС зависит тактика лечения. Если при предвывихе достаточно специального пеленания, то при частых вывихах нередко требуется хирургическая коррекция.
| Форма дисплазии ТБС | Характерные особенности |
| Ацетабулярная | Нарушено развитие только суставной впадины. Ее размеры меньше анатомических, она уплощена, а хрящевой ободок недоразвит |
| Бедренной кости | Угол сочленения шейки бедренной кости с ее основанием меньше или больше нормальных значений |
| Ротационная | Нарушена конфигурация суставных структур в горизонтальной плоскости. Не совпадают оси движения анатомических образований при сгибании и разгибании ТБС |
Причины возникновения заболевания
Причиной возникновения дисплазии ТБС у детей становится целый ряд факторов. Ортопеды особенно выделяют наследственную предрасположенность. Если у кого-либо у родителей в свое время было диагностировано врожденное недоразвитие тазобедренного сустава, то вероятность его появления у ребенка выше в 10 раз.
Риск дисплазии значительно увеличивается при тазовом предлежании плода — его продольном расположении в матке с обращенными к входу в малый таз ножками или ягодицами. Спровоцировать недоразвитие могут следующие факторы:
- сильный токсикоз во время вынашивания ребенка;
- прием матерью препаратов определенных клинико-фармакологических групп, например, глюкокортикостероидов, иммуносупрессоров, цитостатиков;
- крупный плод;
- маловодие;
- некоторые гинекологические патологии, невылеченные к периоду зачатия.
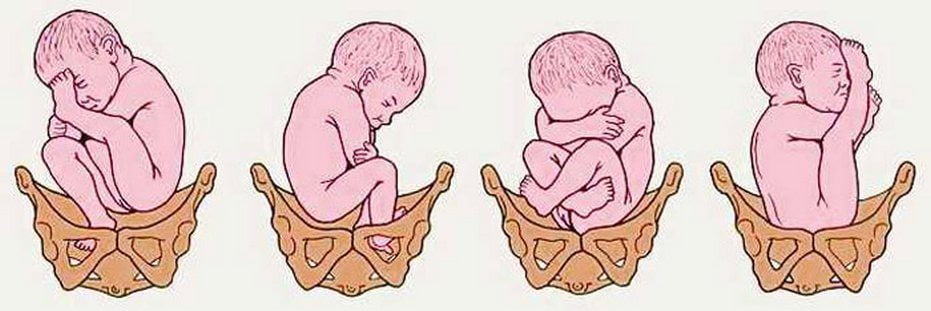
Установлена взаимосвязь между частотой рождения детей с недоразвитием ТБС и проживанием родителей в экологически неблагополучном регионе. Не на последнем месте среди провоцирующих приобретенную патологию факторов находится традиционное тугое пеленание.
Признаки патологии
Врожденное недоразвитие ТБС может быть установлено в роддоме детским ортопедом по его характерным признакам. Он обязательно осматривает ребенка также в возрасте одного, трех, шести и двенадцати месяцев. Особое внимание уделяется детям без каких-либо симптомов дисплазии, но входящих в группу риска. К ним относятся новорожденные с большим весом или те, которые находились перед родами в ягодичном прилежании.
У детей старше одного года на недоразвитие ТБС указывают нарушение походки (хромота), слабость ягодичных мышц (симптом Дюшена-Тренделенбурга), а также более высокая локализация большого вертела.
Симптом соскальзывания
Симптом соскальзывания (симптом «щелчка», симптом Маркса-Ортолани) выявляется только у детей в возрасте до 2-3 месяцев в положении лежа на спине. При равномерном и постепенном отведении врачом бедра ребенка в сторону ощущается специфический толчок. Его появление указывает на вправление головки бедренной кости в суставную впадину, устранение состояния вывиха.
Ограничение отведения
Такой признак дисплазии выявляется у детей до года в положении лежа на спине. Врач сгибает ноги ребенка, а затем осторожно разводит их в сторону. При правильно сформировавшемся тазобедренном суставе угол отведения бедра равен 80–90°. Этот симптом не всегда информативен. У здоровых детей ограничение отведения может быть спровоцировано физиологичным повышением мышечного тонуса.
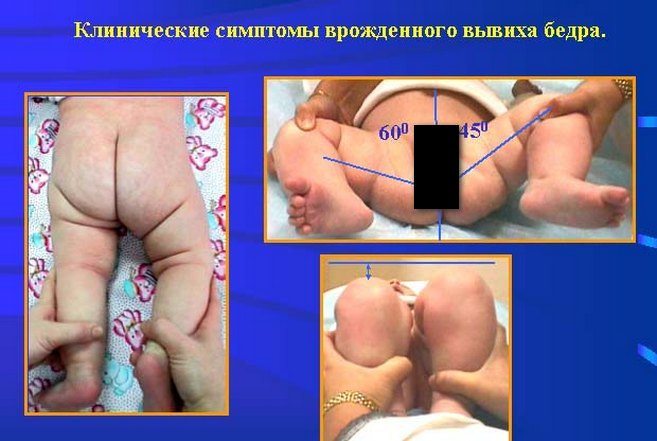
Укорочение ножки
Этот диагностический признак позволяет выявить самую тяжелую форму ТБС — врожденный вывих. Для этого ребенок укладывается на спину, а врач сгибает его ножки, прижимая к животу. Если дисплазией поражено одно тазобедренное сочленение, то коленные суставы не будут расположены симметрично из-за укорочения бедра.
Симметричность складок
При выраженной дисплазии паховые, подколенные, ягодичные кожные складки у ребенка старше 3 месяцев расположены асимметрично. Они также отличаются друг от друга глубиной и формой. Но такой симптом информативен только при одностороннем поражении. Если недоразвиты сразу два тазобедренных сустава, то складки вполне могут располагаться симметрично. К тому же, такой диагностический признак часто отсутствует у детей с дисплазией и может быть выявлен у здорового ребенка.
Диагностика болезни
Врач может заподозрить недоразвитие тазобедренного сустава у ребенка сразу при его первом в жизни внешнем осмотре. Обследование проводится после кормления, когда новорожденный спокоен и расслаблен. Первичный диагноз выставляется при обнаружении одного или нескольких специфических признаков дисплазии, например, ограничения отведения бедра.
Для его подтверждения назначаются инструментальные исследования, обычно ультрасонография (УЗИ ТБС). Используется в диагностике и рентгенография, но только у детей старшего возраста. Дело в том, что до 3 месяцев в тазобедренном суставе еще много хрящевых тканей, которые не просматриваются на рентгенографических изображениях.
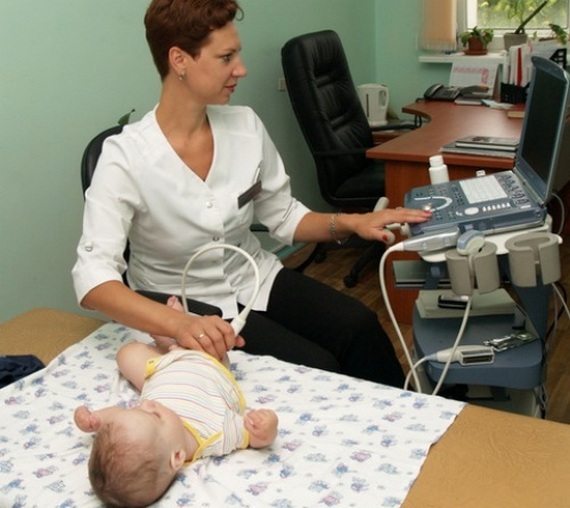
К какому врачу обратиться
В большинстве случаев врожденная дисплазия ТБС выявляется сразу детским ортопедом или педиатром на очередном плановом осмотре. Но иногда родители сами замечают нефизиологичную походку ребенка, когда он делает свои первые шаги. В этом случае следует обратиться к педиатру, который после небольшого обследования выпишет направление к врачу узкой специализации — детскому ортопеду.
Как правильно лечить ребенка
Чем раньше начнется лечение, тем быстрее удастся добиться правильного формирования тазобедренного сустава. Для этого применяются различные методы и средства, помогающие зафиксировать ноги ребенка в положении сгибания и отведения. Это специальное широкое пеленание, стремена, шины и другие приспособления. Чем младше ребенок, тем более мягкими и эластичными должны быть удерживающие ножки ортопедические изделия.
«Врачи скрывают правду!»
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим…
>
Широкое пеленание
Это, скорее, профилактическое мероприятие, а не лечебное. Широкое пеленание рекомендовано родителям детей, которые входят в группу риска или у них обнаружено недоразвитие ТБС, пока не ставшее причиной предвывихов, подвывихов и вывихов. Для терапии дисплазии оно проводится только при невозможности использования других, более эффективных методов лечения.
Чтобы выполнить широкое пеленание, ребенок укладывается на спину, а между ног располагаются две пеленки. Они неплотно обвертываются вокруг каждой ножки, согнутой в положении отведения. Пеленки фиксируются третьей, закрепляющейся на поясе. Такой способ пеленания помогает удерживать ноги в состоянии разведения на 60-80°.

Ортопедические конструкции
В терапии дисплазии ТБС у самых маленьких детей чаще используется подушка Фрейка. Внешне она выглядит, как плотный валик, располагающийся между коленями. А для закрепления ног в физиологичном положении для «дозревания» тазобедренного сустава в конструкции предусмотрены фиксирующие ремешки.
Еще одно часто применяемое приспособление — стремена Павлика. Так называется ортопедическое изделие, напоминающее грудной бандаж. Для надежного крепления ножек он оснащен ремешками, располагающимися на плечах ребенка и позади коленок, фиксаторами голеностопов, штрипками. Реже используется шина Виленского — две кожаные манжеты с металлической телескопической распоркой между ними.
Лечение массажем
Общеукрепляющий массаж — важная составляющая терапии. Детский ортопед выписывает направление для проведения сеансов. Массаж выполняется спустя примерно час после последнего кормления, в спокойной расслабляющей обстановке. Он начинается с поглаживаний, легких разминаний и растираний. Затем массажист приступает к более интенсивным, энергичным движениям. Это необходимо для укрепления мышц бедер и ног, улучшения кровообращения. На завершающем этапе вновь выполняются поглаживания.
Лечебная физкультура
Ежедневные занятия лечебной физкультурой обязательно показаны при дисплазии. Комплекс упражнений составляет детский ортопед с учетом степени тяжести заболевания, возраста ребенка, общего состояния его здоровья. Он показывает родителям, как правильно выполнять движения, что избежать чрезмерных нагрузок на тазобедренный сустав. Какие упражнения наиболее эффективны:
- ножки отводятся в стороны, а затем ими выполняются круговые движения с небольшой амплитудой;
- в положении лежа на животе ножки плавно отводятся в стороны, а затем сводятся вместе;
- лежа на спине, ножки поднимаются, а ступни ребенка сводятся вместе.
Регулярные занятия (до 4 раз в день) способствуют укреплению мышц, поддерживающих головку бедренной кости, препятствующих ее смещению из вертлужной впадины. Они также становятся отличной профилактикой развития осложнений. Упражнения выполняются только по назначению врача, так как есть противопоказания к занятиям, например, пупочная грыжа.
Физиотерапия
Для ускорения «дозревания» тазобедренного сустава в анатомическом положении используются физиопроцедуры. Назначается электрофорез с растворами кальция, фосфора, йода — элементами, необходимыми для правильного формирования костных и хрящевых структур. Всего проводится около 10 сеансов, но при необходимости курс лечения продлевается.
Практикуется также УФО-облучение суставов по схеме, определяемой индивидуально. Благодаря проникновению ультрафиолетовых лучей в кожу на глубину 1 мм укрепляется местный иммунитет, ускоряются метаболические и восстановительные процессы.
Лечение дисплазии проводится аппликациями с озокеритом или парафином. Эти сыпучие порошки предварительно расплавляются, остужаются и наносятся послойно на ТБС. На поверхности кожи образуется толстая пленка, долго сохраняющее тепло.
Хирургическое вмешательство
Показаниями к хирургическому вмешательству становится тяжелая степень дисплазии ТБС, выявленная в возрасте 24 месяцев, наличие анатомических дефектов, при которых невозможно вправить вывих. Операции проводятся при ущемлении суставной капсулы, недоразвитии костей таза, бедра. Если нельзя вправить головку бедренной кости закрытым способом, то также прибегают к хирургическому вмешательству. Какие операции проводятся при дисплазии:
- открытое вправление вывиха — вправление головки бедренной кости в вертлужную впадину после рассечения суставной капсулы с последующим гипсованием на 3 недели;
- операция на кости бедра — придание проксимальному концу бедренной кости правильной конфигурации с помощью остеотомии;
- операция на тазовых костях — создание упора для головки бедренной кости, препятствующего ее выскальзыванию из суставной впадины.
Если по каким-либо причинам невозможно исправить конфигурацию ТБС, то проводятся паллиативные операции. Их целями становятся улучшение самочувствия ребенка, восстановление некоторых функций тазобедренного сустава.
Какие бывают осложнения
При отсутствии врачебного вмешательства дисплазия тазобедренного сустава становится причиной развития многочисленных осложнений. Функциональная активность одного или двух ТБС снижена, что приводит к нарушению работы всего опорно-двигательного аппарата.
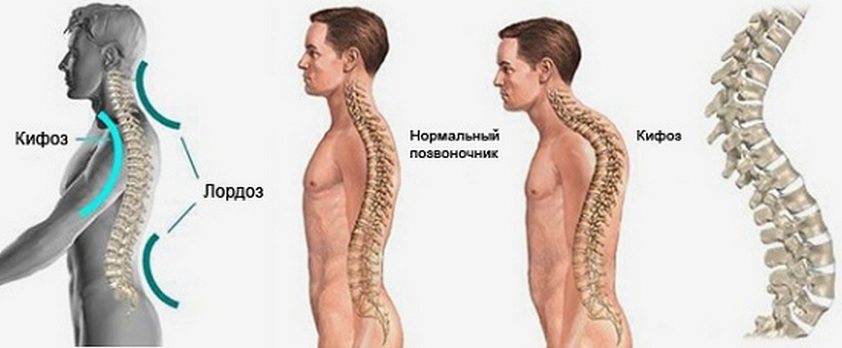
Нарушения со стороны позвоночного столба и нижних конечностей
Дисплазия тазобедренных суставов провоцирует нарушение моторики позвоночника, крупных и мелких суставов ног. По мере взросления ребенка нарушается походка из-за развившегося плоскостопия, возникает сколиоз — стойкое искривление позвоночного столба вбок относительно своей оси. Это приводит к неравномерному распределению нагрузок на позвоночные структуры при движении, появлению характерных признаков остеохондроза.
Диспластический коксартроз
Так называется тяжелая дегенеративно-дистрофическая патология ТБС, возникающая из-за разрушения хрящевых тканей с дальнейшей деформацией костей. У больных дисплазией тазобедренные суставы сформированы неправильно, под воздействием определенных факторов хрящевая прокладка начинает истончаться. После 25 лет диспластический коксартроз может быть спровоцирован низкой физической активностью, чрезмерными нагрузками на ТБС, изменениями гормонального фона и даже приемом препаратов определенных клинико-фармакологических групп, например, глюкокортикостероидов.
Неоартроз
Неоартроз — состояние, для которого характерно формирование ложного тазобедренного сустава. При длительно сохраняющемся вывихе головка бедренной кости уплощается, а размеры вертлужной впадины уменьшаются. В месте упора головки в кость бедра начинает постепенно образовываться новый сустав. Некоторые врачи рассматривают это даже, как самоизлечение, так как сформировавшийся ТБС способен выполнять определенные функции.
Асептический некроз головки бедра
Эта патология развивается в результате повреждения сосудов, снабжающих головку бедренной кости питательными веществами. Асептический некроз в большинстве случаев возникает после проведения операции на тазобедренном суставе, в том числе для лечения дисплазии. Бедренная головка начинает разрушаться, что делает невозможным самостоятельное передвижение.
Профилактика ДТС
Самый лучший способ профилактики дисплазии ТБС — регулярное обследование ребенка детским ортопедом. Даже если на каком-либо этапе будут выявлены нарушения работы тазобедренного сустава, то вовремя проведенное лечение позволит полностью избавиться от патологии.
Врачи настоятельно рекомендуют родителям не применять тугое пеленание, чаще носить ребенка на боку в позе «наездника». В таком положении он крепко обхватывает мать или отца ножками, что способствует правильному формированию суставов.
Похожие статьи
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
загрузка…
Источник
