Синдром фабелла коленного сустава

Причины болезни

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Читать далее »
Главных причин, вследствие которых развивается патологическое поражение фабеллы коленного сустава, до конца не выявлено. Но по мнению врачей, возникновению такого синдрома могут способствовать следующие факторы:
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- Воспалительные заболевания организма и суставов.
- Наличие любого патологического процесса опорно-двигательного аппарата.
- Врожденные аномалии.
- Несвоевременное лечение заболеваний коленного сустава дегенеративно-дистрофического характера.
- Чрезмерные физические нагрузки, которые могут сильно повлиять на состояние хрящевой и суставной ткани, и вызвать воспаление, приводящее в дальнейшем ко многим заболеваниям, в том числе синдрому фабеллы.
Помимо перечисленных причин, не очень распространенными, но не менее значимыми факторами риска в появлении патологии, являются излишняя масса тела, частые переохлаждения организма, неправильное питание, малоподвижный образ жизни и наличие инфекционных болезней.
Симптомы
Гонартроз 3 степени имеет характерные симптомы, которые отличают его от других заболеваний. Прежде чем приступить к лечению, необходимо определить их наличие:
- боль в состоянии покоя и при движении;
- гиперемия, локальное повышение температуры области коленного сустава;
- отек мягких тканей вокруг колена;
- ограничение активных и пассивных движений в коленном суставе;
- визуальная деформация сустава.

Особенности проявления хондромаляции надколенника

Хондромаляция надколенника — заболевание, вызванное дегенеративными изменениями в хрящевых тканях. Сопровождается такое состояние потерей эластичности.
Хрящ становится менее упругим, постепенно разрушается. По мере изменений в структуре сустава колена появляются болевые ощущения.
Их провоцирует повышенная нагрузка, оказываемая на подлежащую кость.
Причины развития
Нужно представить, где именно происходят изменения. Сам по себе хрящ не имеет иннервации, соответственно симптомы заболевания проявляются, когда на кости оказывается избыточная нагрузка.
Хрящевые ткани имеют гладкую поверхность, они эластичны, что позволяет суставу активно двигаться. Это своего рода соединительная прослойка между бедренной, большеберцовой костью и коленной чашечкой.
Хондромаляция начинает развиваться с денегеративных процессов хряща задней поверхности надколенников. Истощение хрящевой ткани может произойти и на других участках бедренно-надколенникового сочленения.
Чтобы этого не случилось, рекомендуется своевременно начать лечение хряща коленной чашечки. Дегенеративные процессы можно остановить методом комплексной терапии.
Однако если не устранить факторы, способствующие развитию данного патологического состояния, через некоторое время придется снова столкнуться с этим заболеванием.
Если диагностируют хондромаляцию надколенника, причины данной патологии могут быть следующие:
- Повышенные физические нагрузки на суставы. В таких условиях обычно находятся профессиональные спортсмены по направлениям бег и прыжки. Изменения хрящевой ткани начинаются с регулярной интенсивной работы суставов нижних конечностей на сгибание-разгибание.
- Анатомические особенности. Женщины сильнее склонны к развитию дегенеративных процессов в структуре тканей коленных суставов, нежели мужчины.
- Патологии, диагностированные при рождении. Чаще других встречается смещение коленной чашечки.
- Гипотония мышц (квадрицепса). В данном случае движение сустава может затрудниться из-за слабости в тканях, которые удерживают коленную чашечку.
- Дисбаланс мышц. При таком состоянии хондромаляция коленного сустава развивается из-за разницы в уровнях выдерживаемой нагрузки. Мышцы внешней части бедра намного сильнее развиты, чем внутренней.
- Травма, которая привела к нарушению целостности хрящевой ткани. Такой риск присутствует, если неправильно выполнять упражнения.
- Спровоцировать заболевание может и повторная деформация хряща коленной чашечки.
- Возрастные изменения. У пожилых людей патология развивается на фоне артрита. В большинстве случаев дегенеративное состояние хряща диагностируют у молодежи, подростков.
Степени заболевания
Хондромаляция развивается постепенно. При этом дегенеративный процесс проходит 4 стадии. Каждая из них сопровождается разными симптомами, что обусловлено ухудшением состояния пациента. Степени хондромаляции:
- Первая. У пациентов с патологией сустава 1 степени появляется утолщение некоторых участков хрящевой ткани. Они мягкие на ощупь. Кроме того, на хряще образуются вздутия. На данном этапе развития патологии появляются первые признаки — болевые ощущения, но пока они неинтенсивные. В данном случае по рекомендации лечащего врача проводится промывание полости сустава.
- Вторая. Если на 1 стадии патологии коленного сустава лечение не было проведено, дегенеративные процессы продолжат развиваться. У пациентов с патологией 2 степени на хрящевой ткани появляются значительные углубления, щели размером до 1 см. Такие деформации приводят к возникновению сильных болей, которые часто носят хронический характер. Вторая степень заболевания диагностируется чаще у спортсменов, которые игнорируют дискомфорт, проявившийся на начальном этапе развития дегенеративных процессов. В данном случае может быть рекомендована процедура резекции — хирургическое вмешательство, при котором выполняют иссечение поврежденных участков хряща специальными ножницами. После этого показано промывание сустава, как при первой стадии заболевания.
- Третья. В данном случае хрящевая ткань деформируется сильнее. У пациентов с патологией сустава 3 степени появляются трещины и углубления на соединительных тканях размером более 1 см. Иногда хрящ деформируется настолько сильно, что открывается кость. Если решается вопрос, как лечить патологию 3 степени, следует учитывать, что процедура резекции в данном случае неэффективна. Часто требуется пластика сустава, при которой выполняется замена патологически измененных тканей на здоровые.
- Четвертая. Это наиболее серьезный этап развития дегенеративных процессов. У пациентов с патологией 4 степени отмечается оголение субхондральной кости.
Симптоматика
По ряду признаков можно заподозрить развитие дегенеративного процесса в структуре коленного сустава. Симптомы хондромаляции надколенника немногочисленны.
Некоторые из них проявляются нечасто под воздействием ряда факторов: разная степень интенсивности деформации хрящевой ткани, общее состояние организма пациента и род его деятельности.
Симптоматика следующая:
- Болевой синдром. На ранних стадиях развития патологии отмечаются слабые боли, они возникают периодически. По мере усугубления ситуации дискомфорт в суставе нарастает. Боль становится интенсивной, проявляется после перенесенных физических нагрузок.
- Отечность. Это один из признаков хондромаляции, но он возникает не всегда. Чаще всего отек развивается после физических нагрузок на нижние конечности.
- Нетипичный хруст. Если ранее у пациента периодически появлялись специфические звуки при сгибании коленного сустава и это было связано с физиологическими особенностями, то причин для волнения нет. В случае, когда хруст появляется в результате воздействия избыточных нагрузок, это может служить поводом для беспокойства на фоне проявления других симптомов: отечность, боли.
Факторы, способствующие возникновению дискомфорта в области коленной чашечки: гимнастика (определенные упражнения, например, приседания), бег, подъем по лестнице, необходимость часто опускаться на колени, занятия спортом, при которых отмечается воздействие повышенной нагрузки на суставы нижних конечностей. Болевые ощущения могут возникнуть при длительном пребывании в положении сидя (в самолете, автомобиле, офисе). Провоцирует развитие хондромаляции еще и избыточный вес.
Диагностика и прогноз
Врач проводит внешний осмотр, методом пальпации можно выявить вздутия, отечность тканей. Основные способы диагностики при патологии коленного сустава:
- рентгенография, причем проводится процедура в осевой проекции (ноги сгибаются в коленях под углом 45°);
- с помощью КТ и МРТ обнаруживается изменение положения надколенника (наклон или подвывих);
- артроскопия коленного сустава — назначается в случаях, если имеются признаки развития артроза, такая процедура позволяет определить степень тяжести патологического состояния.
Прогноз этого заболевания положительный. Если своевременно начать лечение, можно постепенно вернуть эластичность хрящевым тканям, силу и выносливость мышцам. При условии выполнения рекомендаций хрящ восстанавливается до исходного состояния.
Причины развития заболевания у взрослых и детей
Бурсит сустава колена – воспалительный процесс, затрагивающий синовиальные сумки, одну или сразу несколько. По различным причинам в них накапливается синовиальная жидкость, которая предназначена для защиты суставных хрящей от чрезмерных нагрузок. Как недостаток, так и избыток этого вещества ведет к появлению неприятных симптомов у человека. Заболевание можно распознать самостоятельно, так как у мужчин и женщин возникает припухлость колена и начинаются боли в воспаленных областях.
Именно суставная сумка позволяет колену полностью сгибаться. В ее области расположено три синовиальные сумки, которые наполнены синовиальной жидкостью. Оболочка очень чувствительна к травмам, перегрузкам и инфекциям, поэтому склонна к воспалению. Каждый человек должен разбираться в причинах появления заболевания, чтобы максимально снизить вероятность возникновения воспаления.
 Из-за частых травм и ушибов возможен бурсит коленного сустава
Из-за частых травм и ушибов возможен бурсит коленного сустава
Причины развития у взрослого и ребенка:
- ушибы;
- повреждение или разрыв мениска;
- травмы;
- длительные физические нагрузки на сочленение;
- подагра или артрит;
- ожирение или сахарный диабет;
- аутоимунные заболевания;
- осложнения от гриппа и ОРВИ;
- туберкулез;
- гормональные нарушения;
- сбои в работе обмена веществ.
Специалистами принято разделять причины появления на две группы – инфекционные и неинфекционные. Наиболее вероятно, что острый тип болей возникает по причине травм и ушибов.
Больше всего к ним склонны:
- профессиональные футболисты;
- бодибилдеры;
- хоккеисты;
- волейболисты;
- люди, имеющие профессиональную необходимость длительно находиться в одном положении на коленях (всевозможные строители).
Хроническая форма чаще проявляется вследствие артрита.
Общая информация
Остеоартроз характеризуется патологическим разрушительным процессом, затрагивающим хрящевую ткань. Она перестает получать нормальное питание, поэтому становится слабой, на ней появляются трещины, она истончается. Он подвергается процессу дистрофии.
Во время остеоартроза в коленном суставе развивается воспалительный процесс, характеризующийся различными неприятными симптомами. Со временем хрящ полностью стирается, кости в колене начинают тереться друг о друга. На последней стадии развития заболевания подвижность коленного сустава теряется полностью. Кроме того, компенсируя свой недостаток, на костях начинает появляться отложения, сочленение приобретает неестественную форму.

На начальных этапах развития болезнь хорошо поддается лечению. Причем вполне можно остановить ее прогрессирование. Затрагивает патологический процесс левый или правый сустав, хотя существует и полиостеоартроз. В этом случае изменению подвергаются не только колени, но и другие части опорного аппарата.
Полностью устранить патологию не получится. Но следует постараться не допустить ее дальнейшего развития. В противном случае человека ожидает инвалидность, отсутствие подвижности.
Понятие и причины артроза коленного сустава
Артроз представляет собой не что иное, как деструктивные изменения хрящевой ткани, то есть ее разрушение, истощение, сопровождающееся уменьшением объема синовиальной жидкости.
то может быть вызвано многими причинами:
- Перенесенные травмы и постоянные нагрузки на суставы, изнуряющий физический труд;
- Наследственные факторы;
- Нарушения обмена веществ;
- Избыточный вес;
- Плохое питание, недостаток необходимых витаминов и микроэлементов.
Важное о заболевании
Начнем раздел с описания причин, стадий, симптомов, а затем углубимся в вопросы лечения артроза коленного сустава. Пациентам важно перед изучением лечебных тактик ознакомиться с нижеизложенным материалом, чтобы владеть в полном объеме информацией относительно механизма зарождения и клинических проявлений патологии. Сразу отметим, что артроз и артрит тесно связаны между собой, поскольку рассматриваемая болезнь является последствием артритной болезни. Но откуда же появляются злополучные недуги, которые беспощадно разрушают важнейшее костное соединение? Какой степени тяжести бывает гонартроз и по каким проявлениям можно его распознать?
Причины
Дегенеративно-дистрофический патогенез «запускают» следующие факторы-провокаторы:
- некогда перенесенные травмы – переломы голени, вывихи колена, повреждения тела мениска, надрывы и разрывы связок, падения на колени, всевозможные ушибы и пр.;
- избыточные физические нагрузки;
- малоподвижный образ жизни;
- высокий индекс массы тела;
- системные патологии по ревматоидному, подагрическому, псориатическому типу, а также болезнь Бехтерева, системная красная волчанка;
- генетически унаследованная слабость связочно-мышечной системы или врожденная недоразвитость структурных элементов сочленения;
- нарушения обмена веществ и кровотока;
- гормональный сбой, сахарный диабет и другие эндокринные патологии;
- перенесенные или хронические инфекционно-воспалительные недуги.
Довольно часто люди сами становятся виновниками того, чтобы развилось трудноизлечимое суставное заболевание. Нередко, получив травму, они игнорируют обращение к специалисту, предпочитая обойтись первым попавшимся препаратом от боли, самодельными примочками и тому подобным. А спустя несколько лет, ввиду проведенного в прошлом неадекватного лечения, они приходят на прием к врачу уже с гонартрозом, в лучшем случае – средней тяжести. И тут уже одной физической профилактикой и обезболивающими мазями, как в самом раннем течении, не обойдешься, действовать зачастую приходится уже радикально, применяя хирургические тактики.
Причины возникновения артроза коленного сустава
Гонартроз подразделяется на первичный (возникший самостоятельно) и вторичный, который возникает вследствие других заболеваний коленного сустава.
Причины появления гонартроза
При данном заболевании очень сложно бывает определить, что именно послужило толчком для его развития. Чаще всего причин бывает несколько. Поводом для каждого пятого заболевания послужили переломы в области голени, травмы мениска, надрывы и разрывы связок.

Нередко причиной гонартроза становится повышенная нагрузка на коленный сустав. Чрезмерную нагрузку на колено может дать неправильно подобранные физические упражнения. Такому риску в первую очередь подвержены люди возрастной категории за 40. В это время в организме начинают происходить гормональные изменения.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Сусталайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Любая оплошность может привести к серьезным проблемам со здоровьем. В этом возрасте очень легко повредить коленный сустав, достаточно неправильно выполнять физические упражнения. Для сохранения здоровья необходимо тщательно следить за техникой выполнения и соответствием нагрузки возрасту.
Лишний вес – то, что достаточно часто становится поводом для гонартроза. Избыточная масса – лишняя нагрузка, которую организм вынужден выдерживать ежедневно. Малейшее неловкое движение может привести к микротравмам в коленных суставах. Часто это приводит к более серьезным травмам, таким как разрыв связок, их надрыв, переломы. Особенно важно следить за состоянием суставов полным людям с варикозным заболеванием вен.
Увеличивается риск возникновения гонартроза после перенесенных артритов, например, псориатического, ревматоидного, реактивного. Гонартроз может стать следствием подагры и болезни Бехтерева.
Еще одна причина появления гонартроза – генетическая предрасположенность. Предопределяется это слабостью связочного аппарата, нарушением обмена веществ, это могут быть проблемы невралгического плана.
Источник
Ýòî ñàìàÿ ìèñòèôèöèðîâàííàÿ èäåÿ íàóêè. Îíà îáðîñëà òàêèì êîëè÷åñòâîì ìèôîâ è ïðåäðàññóäêîâ, ÷òî ìíîãèå âåäóò ñïîðû î íåé, íå ïîíèìàÿ ñàìîãî ïðåäìåòà äèñêóññèè. ß íàäåþñü ýòèì ïîñòîì ïîêàçàòü, ÷òî â òåîðèè ýâîëþöèè íåò íè÷åãî ñâåðõúåñòåñòâåííîãî îíà ìàêñèìàëüíî ëîãè÷íà!
Ãëàâíîå çàáëóæäåíèå
Íà÷íó íåìíîãî îòâëå÷¸ííî, à çàòåì ïåðåéäó ê îñíîâàì. Ìíîãèå âîñïðèíèìàþò ýâîëþöèþ, êàê ÷òî-òî îñîçíàííîå, èìåþùåå öåëü
Ýòî â êîðíå íåâåðíî. Ýâîëþöèÿ ýòî ïðîñòî ïðîöåññ, ïðîòåêàþùèé ñîâåðøåííî åñòåñòâåííûì îáðàçîì ïðè ñîáëþäåíèè íåêîòîðûõ óñëîâèé, î êîòîðûõ ìû ïîãîâîðèì äàëåå. Âîñïðèíèìàéòå å¸ êàê, ñêàæåì, ãðàâèòàöèþ. Îíà íå èìååò öåëè, îíà ïðîñòî åñòü. È ðàáîòàåò ñîâñåì íå ñîçèäàòåëüíûì ñïîñîáîì
Íà ýòîì îòñòóïëåíèå çàêîí÷èëîñü, òåïåðü ïîãîâîðèì áîëåå ñòðóêòóðèðîâàííî
Îñíîâû
Çäåñü ÿ îïèøó äîñòîâåðíî èçâåñòíûå íàóêå ôàêòû, êîòîðûå ïðèãîäÿòñÿ íàì â äàëüíåéøåì. Óâåðåí, ìíîãèå èç íèõ âàì çíàêîìû!
1. ÄÍÊ íåñ¸ò íàñëåäñòâåííóþ èíôîðìàöèþ. Âñå ýóêàðèîòè÷åñêèå (ñ ÿäðàìè â êëåòêàõ) îðãàíèçìû ñòðîÿòñÿ íà îñíîâå èíôîðìàöèè â ÄÍÊ èõ êëåòîê. ÄÍÊ ìîæíî âîñïðèíèìàòü, êàê êíèãó, íàïèñàííóþ âñåãî ÷åòûðüìÿ áóêâàìè íóêëåîòèäàìè, â êîòîðîé ñîäåðæèòñÿ èíñòðóêöèÿ ïî ñáîðêå è ðàáîòå òåëà

2. Æèâûå îðãàíèçìû îáëàäàþò íàñëåäñòâåííîñòüþ. Ýòî çíà÷èò, ÷òî äåòè ðîæäàþòñÿ íå ñîâåðøåííî óíèêàëüíûìè, à ïîëó÷àþò ãåíåòè÷åñêóþ èíôîðìàöèþ îò ðîäèòåëåé. Ïîýòîìó äåòè ïîõîæè íà ñâîèõ ðîäñòâåííèêîâ
3. Êàæäàÿ îñîáü óíèêàëüíà. Êàæäûé ðåá¸íîê (íå ñ÷èòàÿ áëèçíåöîâ) ðîæäàåòñÿ ñ óíèêàëüíûì íàáîðîì ïðèçíàêîâ. Äàæå íåñìîòðÿ íà òî, ÷òî ïðèçíàêè ýòè íàñëåäóþòñÿ îò ðîäèòåëåé, èõ íàñòîëüêî ìíîãî, ÷òî â öåëîì ïîëó÷àåòñÿ ñîâåðøåííî íîâûé îðãàíèçì! Ýòî ïðîèñõîäèò âñëåäñòâèå ðåêîìáèíàöèè ñëó÷àéíîãî ïåðåìåøèâàíèÿ ãåíîâ ïðè îïëîäîòâîðåíèè
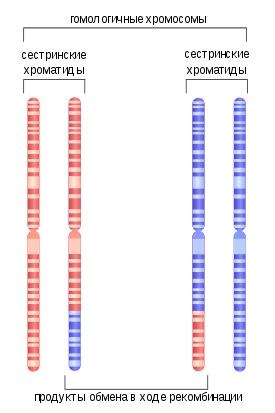
Åñòü è äðóãàÿ ïðè÷èíà:
4.  ÄÍÊ ïðîèñõîäÿò ìóòàöèè. Íàø îðãàíèçì ñîñòîèò èç îãðîìíîãî ÷èñëà êëåòîê. Áîëüøèíñòâî èç íèõ ïîñòîÿííî îáíîâëÿþòñÿ äåëÿòñÿ. Ïðè ýòîì â êàæäîé êëåòêå ñîäåðæèòñÿ ïîëíûé íàáîð õðîìîñîì, êîòîðûé âíîâü âîñïðîèçâîäèòñÿ ïðè äåëåíèè. Ïðåäñòàâüòå, ÷òî íàøó êíèãó-èíñòðóêöèþ ïîñòîÿííî ïåðåïå÷àòûâàþò! Êðîìå òîãî, å¸ åù¸ è ïîñòîÿííî èñïîëüçóþò ÷èòàþò. Ðàíî èëè ïîçäíî ñëó÷àþòñÿ îøèáêè
Íàïðèìåð, â êíèãå íàïèñàíî «Òîê áåæèò ïî ïðîâîäàì»

Íî ïðè ïåðåïèñûâàíèè êíèãè (íå îäèí, à äåñÿòêè è ñîòíè ðàç) ðàíî èëè ïîçäíî ïðîèñõîäÿò îøèáêè. Ãäå-òî òåðÿåòñÿ áóêâà, ãäå-òî âñòàâëÿåòñÿ íîâàÿ, à ãäå-òî áóêâû ìîãóò ïîìåíÿòüñÿ ìåñòàìè. ×àùå âñåãî ïîëó÷àåòñÿ, êîíå÷íî, íå÷èòàåìûé áðåä. Íî î÷åíü ðåäêî ïîëó÷àþòñÿ è îñìûñëåííûå «ôðàçû», êîòîðûå äîâîëüíî ñèëüíî ìåíÿþò ñìûñë íàïèñàííîãî. Íàïðèìåð, ìû ìîæåì ïîëó÷èòü âìåñòî èñõîäíîé ôðàçó «Êîò áåæèò ïî ïðîâîäàì»

Òàêèå ñëó÷àéíûå îøèáêè, íàçûâàåìûå ìóòàöèÿìè, òàêæå èãðàþò ñâîþ ðîëü â óíèêàëüíîñòè îðãàíèçìîâ
5. Ðàáîòàþò çàêîíû ëîãèêè è ïðè÷èííî-ñëåäñòâåííûå ñâÿçè. Íîâàÿ çàïèñü â ÄÍÊ ïî-íîâîìó âëèÿåò íà ðàáîòó öåëîãî îðãàíèçìà ýòî ïîíÿòíî. Íî ÿ áû õîòåë ñêàçàòü î äðóãîì. Ïðîâåä¸ì ìûñëåííûé ýêñïåðèìåíò. Ïðåäñòàâüòå îñòðîâ, íà êîòîðîì èç ñúåäîáíîãî ðàñòóò òîëüêî áàíàíû. À òàêæå, ãðóïïó îáåçüÿí, æèâóùèõ íà ýòîì îñòðîâå. Îáåçüÿíû æèâóò â ýòîì ðàþ ãîäàìè, íàñëàæäàÿñü åäîé è ðàçìíîæàÿñü. Íî îäíàæäû ïðîèñõîäèò ñëó÷àéíàÿ ìóòàöèÿ è â íîâîì ïîêîëåíèè ðîæäàåòñÿ îáåçüÿíà ñ àëëåðãèåé íà áàíàíû. Íî áîëüøå åäû íà îñòðîâå íåò! ×òî ïðîèçîéä¸ò ñ òàêîé îáåçüÿíîé? Ê ñîæàëåíèþ, îíà óìð¸ò â äåòñòâå. Ýòî íàçûâàåòñÿ åñòåñòâåííûì îòáîðîì íåïðèñïîñîáëåííûå ê óñëîâèÿì ïîãèáàþò. Ïðåäïîëîæèì, àëëåðãèÿ áûëà áû ãåíåòè÷åñêè îáóñëîâëåííîé è, ïîÿâèâøèñü ïîñëå ìóòàöèè, ñìîãëà áû ïåðåäàâàòüñÿ ïîòîìêàì. Íî îñîáü ñ ýòèìè ãåíàìè óìåðëà â äåòñòâå! Òàê åñòåñòâåííûì îáðàçîì èç ïîïóëÿöèè óøëè íåïîäõîäÿùèå ãåíû. Çäåñü íåò íèêàêîé îñìûñëåííîé ñèëû, æåëàþùåé, ÷òîáû îáåçüÿíû åëè òîëüêî áàíàíû òîëüêî ñóðîâîå ñòå÷åíèå îáñòîÿòåëüñòâ. Îñòàþòñÿ òîëüêî îáåçüÿíû, ñïîñîáíûå ïèòàòüñÿ åäîé âîêðóã
Åñëè âû ñîãëàñíû ñî âñåìè óñëîâèÿìè, îïèñàííûìè âûøå, òî âû ëåãêî ïîéì¸òå è òåîðèþ ýâîëþöèè îíà ÿâëÿåòñÿ âñåãî ëèøü âûâîäîì!
Êàê ýòî ðàáîòàåò
Æèçíü â ðåàëüíûõ óñëîâèÿõ íå òàê ïðîñòà, êàê â áàíàíîâîì ðàþ. Æèçíü ýòî êîíêóðåíöèÿ. Íóæíî ïîñòîÿííî áîðîòüñÿ ñ óñëîâèÿìè îêðóæàþùåé ñðåäû. Íåîáõîäèìî äîáûâàòü åäó. Çà íå¸ ïðèõîäèòñÿ êîíêóðèðîâàòü ñ îñîáÿìè äðóãèõ âèäîâ, à òàêæå ñâîåãî! Íà âñåõ ïèùè ìîæåò è íå õâàòèòü. Ñðåäè äâóõ ãîëîäíûõ ëüâîâ âûæèâåò òîò, êòî ïåðâûé ñõâàòèò äîáû÷ó ñàìûé áûñòðûé. Äðóãîé ïîãèáíåò è ãåíû áîëåå áûñòðîãî ëüâà ïåðåäàäóòñÿ ïîòîìñòâó. Çäåñü òàêæå âèäíî, ÷òî åäîé ìîæåò áûòü è âàø âèä òîãäà íóæíî áîðîòüñÿ çà ñâîþ æèçíü óæå èíà÷å!
Îòêóäà âîîáùå áåðóòñÿ íîâûå âèäû?
Ïóò¸ì ïîñòåïåííîãî î÷åíü ìåäëåííîãî èçìåíåíèÿ òåêóùèõ. Ïðåäñòàâüòå îêåàí, ïîëíûé ðûá. Åäû êàòàñòðîôè÷åñêè íå õâàòàåò, ìíîãèå ïîãèáàþò îò ãîëîäà. Íî íåêîòîðûå îñîáè ñëó÷àéíûìè ìóòàöèÿìè ïîëó÷èëè òî, ÷òî ïîìîãàåò èñêàòü ïèùó âíå âîäû êîíå÷íîñòè. Ñíà÷àëà â çà÷àòî÷íîì ñîñòîÿíèè, ÷òî ìîãëî ïîçâîëèòü ïðîäâèíóòüñÿ ÷óòü-÷óòü. Íî òå, êîìó ýòî óäàëîñü, âûæèëè è ñìîãëè ïåðåäàòü ãåíû êîíå÷íîñòåé ïîòîìêàì! È òàê ïîñòåïåííî ïîÿâëÿëèñü íîâûå ìóòàöèè, êîòîðûå ïîçâîëèëè æèâûì ñóùåñòâàì âûéòè íà ñóøó. Ðûáû ïðè ýòîì íèêóäà íå äåëèñü: îíè òàêæå îñòàëèñü â îêåàíå! Íî ãðóïïå æèâûõ ñóùåñòâ óäàëîñü ïîêîðèòü ñóøó è â ýòîì ðàþ, ïîëíîì ïèùè, ïðîèçâåñòè òàêæå ìíîãî ïîòîìñòâà. À çàòåì åäû ñíîâà ñòàëî íå õâàòàòü
Ïî÷åìó ìóòàöèè òàêèå ïîëåçíûå?
Ýòî åù¸ îäíî çàáëóæäåíèå! Ìóòàöèè â àáñîëþòíîì áîëüøèíñòâå âðåäíûå. Èñïðàâëÿòü ÷òî-òî â èíñòðóêöèè ïî ñáîðêå îðãàíèçìà íå ëó÷øàÿ èäåÿ (ïðåäëîæèòå ïðîãðàììèñòó ñëó÷àéíî èçìåíèòü êîä è ïîñìîòðåòü, ÷òî áóäåò). ×àùå âñåãî ìóòàöèè ëåòàëüíû è îñîáü ñ íèìè ïîãèáàåò åù¸ â çàðîäûøåâîì ñîñòîÿíèè.  ñàìîì äåëå, êàêàÿ ïîëüçà îò êîøåê â ïðîâîäàõ, åñëè íàì íóæíî ýëåêòðè÷åñòâî? Íåáîëüøàÿ ÷àñòü ìóòàöèé íåéòðàëüíûå. Íàïðèìåð, èçìåíåíèå öâåòà ãëàç íå î÷åíü ïîìîæåò äîáûâàòü ïèùó. È ëèøü êðîõîòíàÿ ÷àñòü îò îñòàâøåéñÿ äîëè ïðîöåíòà ìóòàöèé ìîãóò ïðèíåñòè êàêóþ-òî ïîëüçó
È êàê æå îíè òîãäà îáðàçóþò ñòîëüêî íîâûõ âèäîâ?
Íà ýòî åñòü äâå ïðè÷èíû. Ïåðâóþ ìû ðàçîáðàëè âûøå. Áåñïîëåçíûå ìóòàöèè óñòðàíÿòñÿ åñòåñòâåííûì îáðàçîì îñîáü íå âûæèâåò èëè íå ñìîæåò îñòàâèòü ïîòîìñòâî. Çàòî ïîëåçíûå ìóòàöèè çàêðåïÿòñÿ è ðàñïðîñòðàíÿòñÿ. Ïðåäñòàâüòå îñîáü, êîòîðàÿ ïîëó÷èëà äîñòóï ê îãðîìíîìó êîëè÷åñòâó ïèùè â îêåàíå ãîëîäíûõ ðûá! Îíà áóäåò ÷óâñòâîâàòü ñåáÿ ïðåêðàñíî, íàéä¸ò ïàðó äëÿ ðàçìíîæåíèÿ è ðàñïðîñòðàíèò ñâîè ãåíû.
Âòîðàÿ ïðè÷èíà âðåìåííûå ðàìêè ýâîëþöèè. Ýòî òî, ÷åãî íå ïîíèìàþò î÷åíü ìíîãèå ëþäè. Ýâîëþöèÿ íå èçìåðÿåòñÿ ñîòíÿìè èëè äàæå òûñÿ÷àìè ëåò. Ÿ âðåìÿ äåéñòâèÿ ñîòíè òûñÿ÷, ìèëëèîíû è ìèëëèàðäû ëåò. Æèçíè íà Çåìëå äâà ìèëëèàðäà ëåò. Âîò êàê èëëþñòðèðóåò Ðè÷àðä Äîêèíç â êíèãå «Ðàñïëåòàÿ ðàäóãó» ýâîëþöèîííûå ðàìêè:
Ðàñêèíüòå âøèðü ðóêè â øèðîêîì æåñòå, ÷òîáû âìåñòèòü âñþ ýâîëþöèþ îò íà÷àëà ó êîí÷èêîâ ïàëüöåâ âàøåé ëåâîé ðóêè, äî ñåãîäíÿøíèõ äíåé ó ïðàâîé.
Íà âñ¸ì ïóòè, ïðîõîäÿùåì ÷åðåç ñåðåäèíó è äàëüøå ïðàâîãî ïëå÷à, æèçíü ñîñòîÿëà òîëüêî èç áàêòåðèé.
Ìíîãîêëåòî÷íàÿ áåñïîçâîíî÷íàÿ æèçíü ðàñöâåëà ãäå-òî îêîëî âàøåãî ïðàâîãî ëîêòÿ.
Äèíîçàâðû áåðóò íà÷àëî â ñåðåäèíå âàøåé ïðàâîé ëàäîíè, è âûìèðàþò â ðàéîíå ïîñëåäíåé ôàëàíãè ïàëüöà.
Âñÿ èñòîðèÿ Homo Sapiens è íàøåãî ïðåäêà Homo Erectus óìåùàåòñÿ íà êîí÷èêå íîãòÿ.
×òî æå êàñàåòñÿ çàïèñàííîé èñòîðèè, êàê øóìåðîâ, âàâèëîíÿí, åâðåéñêèõ ïàòðèàðõîâ, äèíàñòèé ôàðàîíîâ, ðèìñêèõ ëåãèîíîâ, õðèñòèàíñêèõ îòöîâ, íåèçìåííûå çàêîíû ìèäÿí è ïåðñîâ; êàê Òðîè è ãðåêîâ, Åëåíû è Àõèëëåñà è ñìåðòü Àãàìåìíîíà; êàê Íàïîëåîíà è Ãèòëåðà, Áèòëç è Áèëëà Êëèíòîíà, èõ è âñ¸ ÷òî íàì èçâåñòíî — ñäóâàþòñÿ â âèäå ïûëèíêè îò ë¸ãêîãî ïðèêîñíîâåíèÿ ïèëî÷êè äëÿ íîãòåé.
Ýâîëþöèÿ íå ñòðåìèòñÿ ñîçäàòü ÷òî-òî ïðåêðàñíîå èëè ñîâåðøåííîå. Îíà âîîáùå íå ñòðåìèòñÿ íè÷åãî äåëàòü! Ÿ ìåòîä ýòî ìåòîä ñëåïîãî êîò¸íêà, ïåðåáèðàþùåãî âñå âàðèàíòû. Áîëüøèíñòâî âàðèàíòîâ ïîãèáàþò, íî ÷àñòü îñòà¸òñÿ è îêàçûâàåòñÿ ñïîñîáíà ðàñïðîñòðàíèòü ñâîè ãåíû. Çäåñü íåò íèêàêîãî óìûñëà, òîëüêî ïðÿìàÿ ëîãèêà è æåñòîêîñòü îêðóæàþùåãî ìèðà. Ìóòàöèè, íàñëåäñòâåííîñòü è åñòåñòâåííûé îòáîð ñëèâàþòñÿ â òî, ÷òî íàçûâàåòñÿ ýâîëþöèåé. Ïðèñïîñîáëåííûå îòáèðàþòñÿ, îñòàëüíûå ïîãèáàþò. Ýâîëþöèÿ íå ïðîèñõîäèò ïî ùåë÷êó ïàëüöåâ, îíà äëèòñÿ ìèëëèîíû ëåò è äîñòèãàåòñÿ öåíîé ìèëëèîíîâ ñìåðòåé
È ýòî óæàñíî! Òàêàÿ ñóðîâàÿ ëîãèêà ìèðà, «Ïðèñïîñîáèøüñÿ âûæèâåøü», ïðèâîäèò ê ïîÿâëåíèþ ñóùåñòâ ñàìûì ìåðçêèì îáðàçîì öåïëÿþùèõñÿ çà æèçíü. Áîëüøàÿ ÷àñòü âèäîâ íà ïëàíåòå íàñåêîìûå. 50% âèäîâ æèâûõ ñóùåñòâ õîòÿ áû íà îäíîé ñòàäèè ðàçâèòèÿ ÿâëÿþòñÿ ïàðàçèòàìè

ß áû õîòåë æèòü â ìèðå, êîòîðûé ñîçäàëî äîáðîå è ëþáÿùåå ñóùåñòâî, è ÷òîáû ïîñëå ñìåðòè íàñ æäàëî ðàéñêîå ìåñòî. Íî ðåàëüíîñòü, ê ñîæàëåíèþ, íå òàêîâà
Áîëüøå ïîñòîâ ïðî íàóêó, ó÷¸áó è IT ìîæíî íàéòè â ìîåé ãðóïïå ÂÊ
Источник

