Симптом выдвижного ящика коленного сустава
Классификация травм связок коленного сустава. Диагностика повреждений
Классификации повреждений связочного аппарата:
I степень (незначительный частичный разрыв):
1. Локальная болезненность
2. Минимальная припухлость
3. Отсутствие нестабильности при нагрузочной пробе в крайних положениях
4. Незначительная боль при нагрузке
5. На артрограмме не отмечается вытекания контрастного вещества
II степень (умеренный частичный разрыв):
1. Локальная болезненность
2. Умеренный отек
3. Нестабильность 1+ при нагрузочной пробе в крайних положениях по сравнению со здоровым коленным суставом
4. Умеренное нарушение функции
5. На артрограмме минимальное затекание контрастного вещества
III степень (полный разрыв):
1. Локальная болезненность, но боль не соответствует степени повреждения
2. Отек может быть минимальным или выраженным
3. При нагрузочной пробе нестабильность от 2+ до 3+ с разболтанностью сустава в крайних положениях
4. Может иметь место тяжелая инвалидизация больного
5. На артрограмме отмечается затекание контрастного вещества
Рентгенологическое исследование коленного сустава должно предшествовать углубленному клиническому обследованию. Диагностические манипуляции и нагрузочные пробы выполняют после рутинного рентгенологического исследования.
Перед обследованием врач должен собрать подробный анамнез. При острых и хронических состояниях уточняют локализацию припухлости и вид движений в суставе, ее вызывающих, обычную продолжительность симптомов, а также ответную реакцию на состояние покоя.
Точная локализация боли после повреждения и факторы, усиливающие симптоматику, весьма специфичны для определенных повреждений связок. Частичный разрыв связки, как правило, более болезненный, чем полный разрыв. В одной серии исследований 76% больных с полным разрывом связки коленного сустава ходили без поддержки.

Методика определения симптома переднего выдвижного ящика коленного сустава
Повреждения связочного аппарата часто связаны с жалобами на блокаду коленного сустава. Блокада может быть двух типов: истинная и ложная. Ложная блокада обычно возникает после приступа усиливающейся боли и нарастающей припухлости. Как правило, она является следствием выпота и боли, носящей вторичный характер, и мышечного спазма. Истинная блокада в основном возникает спонтанно и может быть вызвана оторванным фрагментом мениска, инородным телом или оторванной крестообразной связкой, препятствующими движениям в суставе.
Истинная блокада у детей редка и обычно указывает на врожденный дискоидный мениск.
Некоторые исследования показали, что, если в момент повреждения раздается слышимый щелчок или треск, это — верный признак разрыва передней крестообразной связки. Несколько авторов установили, что у больных с данным анамнезом вероятность разрыва передней крестообразной связки равна 90%, что подтверждается при операциях. Однако 65% пациентов с разрывом передней крестообразной связки в момент повреждения треска или щелчка не слышали. После разрыва передней крестообразной связки обычно быстро развивается гемартроз. Самой частой причиной возникновения травматического гемартроза в первые 2 ч после повреждения является разрыв передней крестообразной связки.
Аксиома: если в момент повреждения пациент слышал щелчок или треск, следует предполагать разрыв передней крестообразной связки (пока не доказано обратное), особенно если при этом наблюдалось быстрое развитие гемартроза.
Нередко пациент жалуется на то, что коленный сустав «подламывается». Кроме уточнения частоты и обстоятельств возникновения этого симптома, врач должен выяснить, не было ли раньше повреждений коленного сустава. Самыми частыми причинами этого симптома являются: 1) истинная блокада; 2) слабость четырехглавой мышцы бедра или заболевание надколенника; 3) повреждение передней крестообразной связки; 4) нестабильность коленного сустава в сочетании с повреждением коллатеральной, или крестообразной связки, или обеих вместе.
Проведение пробы Лачмана
Заболевания надколенника и четырехглавой мышцы часто проявляются симптомом подкашивания конечности, когда больной делает шаг вниз, например сходит с тротуара. Больные с повреждением передней крестообразной связки нередко жалуются на безболезненное ощущение смещения вперед одной кости на другую с одновременным подкашиванием.
Существуют противоречивые мнения относительно применения и интерпретации различных тестов при обследовании больных с острой травмой коленного сустава. При рассмотрении этого вопроса авторы руководствовались опубликованными данными и своим личным опытом. Следует подчеркнуть, что больные с полным разрывом внутреннего комплекса в острой стадии могут жаловаться на незначительные боли, припухлость или нестабильность сустава при ходьбе. При обобщении данных клинического обследования необходимо знать время между моментом повреждения и обследованием. Непосредственно после повреждения выпота в суставе или спазма нет, поэтому повреждения связок выявляются без затруднений. Через несколько часов это же повреждение вследствие отека окружающего связочного аппарата и мышечного спазма диагностировать будет трудно. Если имеется спазм, расслабление связок может остаться незамеченным. Этих больных обследуют повторно через 24 ч, когда уменьшается спазм. В промежутке между обследованиями коленный сустав больного должен быть иммобилизован задней лонгетой, конечность приподнята и к месту повреждения приложен пузырь со льдом. Если спазм сохраняется, рекомендуется назначить анальгетики и инъекции лидокаина в сустав. Если и после этого спазм не проходит, может потребоваться обследование под общей анестезией.
Больных с острой травмой коленного сустава обследуют методично, обращая прежде всего внимание на любую припухлость. Houghton отметил, что до 64% больных вскоре после повреждения имели локальный отек в месте, соответствующем разрыву связки. При полных разрывах связок отечности может и не быть, поскольку жидкость вытекает через разорванную капсулу. Напряженный гемартроз может проявиться ложной блокадой, которая устраняется аспирацией выпота. Выпот, появляющийся в первые 2 ч после повреждения, характерен для разрыва тканей, в то время как появившийся в промежуток от 12 до 24 ч с момента повреждения, как правило, является реактивным выпотом из синовиальной оболочки сустава. Гемартроз при нормальных рентгенограммах указывает на одно из следующих повреждений: 1) разрыв передней крестообразной связки; 2) костно-хрящевой перелом; 3) разрыв периферического отдела мениска; 4) разрыв связок.
При первичном обследовании больного с острой травмой коленного сустава следует обратить особое внимание на выявление любой деформации, позволяющей предположить вывих. Затем врач должен осторожно прощупать коленный сустав, пытаясь локализовать болезненность. В одной из серий наблюдений у 76% больных диагноз, поставленный на основании определения участка болезненности, был подтвержден на операции. Чтобы документировать объем движений, показано осторожное обследование.
Ротационная нестабильность при определении симптома выдвижного ящика
Нагрузочные пробы при повреждениях связок часто дают ценную информацию, но их следует выполнять лишь после рентгенологического исключения вероятности перелома. Важно документировать состояние сустава при максимальной нагрузке (стабильный или нестабильный) наряду со степенью раскрывания суставной щели. Объективная классификация (ограниченного применения) степени раскрывания суставной щели следующая:
1) 1+ = 5 мм или менее раскрывания суставной щели;
2) 2+ = от 5 до 10 мм раскрывания суставной щели;
3) 3+ = 10 мм или более раскрывания суставной щели.
Вальгусные и варусные нагрузочные пробы выполняют при сгибании голени под углом 30°. Нагрузочную пробу на поврежденной конечности следует сравнивать с аналогичной пробой на здоровой. Повреждения связок коленного сустава или так называемое растяжение по степени тяжести можно классифицировать на 3 степени.
Вальгусную стрессовую пробу в положении сгибания сначала выполняют на здоровом коленном суставе. Тазобедренный сустав для расслабления сгибателей бедра должен быть слегка разогнут. Это можно осуществить, свесив бедро и голень больного через край стола с углом сгибания в коленном суставе 30°; больной в это время лежит на спине. Врач помещает одну руку на наружную поверхность коленного сустава, а другой рукой захватывает стопу и голеностопный сустав. Затем он производит осторожное отведение голени с наружной ротацией стопы и голеностопного сустава. Небольшая наружная ротация натягивает внутренние капсулярные связки. Пробу выполняют несколько раз подряд до крайних положений, чтобы определить максимальное расслабление связок. Эта проба является надежным показателем повреждения коллатеральной большеберцовой (медиальной) связки. Существуют различные мнения относительно влияния разрыва передней крестообразной связки на вальгусную нестабильность коленного сустава. Опыт авторов этой книги и ряда других исследователей показывает, что разрыв передней крестообразной связки приводит к значительной вальгусной нестабильности.
Классификация повреждений при проведении вальгусной нагрузочной пробы в положении сгибания коленного сустава следующая (следует сравнить со здоровым коленным суставом):
1. Раскрывание суставной щели 1+ указывает на полный разрыв большеберцовой коллатеральной связки или серьезный неполный разрыв.
2. Раскрывание суставной щели 2+ указывает на полный разрыв большеберцовой коллатеральной и, возможно, передней крестообразной связок.
3. Раскрывание суставной щели 3+ указывает на полный разрыв большеберцовой коллатеральной, передней крестообразной и, возможно, задней крестообразной связок.
Вальгусную нагрузочную пробу в положении разгибания выполняют после исследования сустава в положении сгибания, используя те же приемы. Интерпретация этой пробы противоречива. Раскрывание суставной щели указывает на разрыв большеберцовой коллатеральной связки. Некоторые авторы полагают, что это указывает на разрыв передней крестообразной связки и задней части капсульно-связочного аппарата. Переразгибание в суставе или выраженная положительная нагрузочная проба свидетельствуют о повреждении задней крестообразной связки.

Варусную нагрузочную пробу в положении сгибания коленного сустава под углом 30° выполняют с внутренней ротацией голени и стопы. Раскрывание суставной щели указывает на разрыв малоберцовой (латеральной) коллатеральной связки.
Варусная нагрузочная проба при разгибании с внутренней ротацией голени эффективна при исследовании наружной группы связок и сухожилий. Раскрывание суставной щели указывает на то, что наряду с разрывом малоберцовой коллатеральной связки вероятен разрыв наружной части суставной капсулы (которая располагается отдельно), подвздошно-берцового тракта или подколенной связки. Широкое раскрывание суставной щели предполагает разрыв задней крестообразной связки.
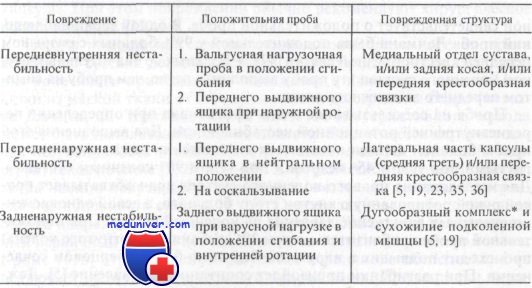
Значению проб на выявление симптомов переднего и заднего выдвижного ящика в литературе уделено много внимания. Однако интерпретация этих проб неоднозначна. Согласно наиболее распространенному мнению, их выполнение важно для оценки нестабильности коленного сустава при ротационных движениях. Существуют шесть видов нестабильности, диагностируемых при этом исследовании: передняя, задняя, передневнутренняя, передненаружная, задненаружная и задневнутренняя.
При проведении этого исследования больной находится в положении лежа в расслабленном состоянии. Тазобедренный сустав согнут под углом 45°, коленный — под углом 80—90°, стопа фиксирована. Врач обхватывает руками верхний отдел большеберцовой кости, располагая пальцы в подколенной ямке, и убеждается, что сгибатели бедра расслаблены. Разболтанность сустава определяют, пытаясь попеременно перемещать голень кпереди и кзади. Затем эту пробу выполняют в положениях внутренней и наружной ротации голени. Важно провести пробу и на поврежденном, и на здоровом коленном суставах.
Смещение голени кпереди в нейтральном положении указывает на разрыв передней крестообразной связки. Смещение только в сторону внутреннего мыщелка указывает на передневнутреннюю ротационную нестабильность и разрыв менискоберцовой порции медиальной капсулярной связки. Смещение в сторону наружного мыщелка указывает на передненаружную ротационную нестабильность. Смещение кзади в нейтральном положении указывает на разрыв задней крестообразной связки. При голени в положении наружной ротации можно оценить передневнутреннюю ротационную нестабильность. Сочетание отрицательного симптома выдвижного ящика в нейтральном положении голени и положительного симптома выдвижного ящика при наружной ротации указывает на разрыв глубокой части внутреннего участка суставной капсулы и, возможно, разрыв задней косой связки. Разрыв передней крестообразной связки добавит к этому передневнутреннюю нестабильность. Кроме того, предшествующее удаление медиального мениска также усугубляет передневнутреннюю нестабильность. При ярко выраженном положительном результате пробы обычно имеется разрыв передней крестообразной связк.
Если голень ротирована кнутри, интактная задняя крестообразная связка предотвратит задневнутреннее смещение большеберцовой кости по отношению к бедренной. Для дальнейшего изучения значения ротационной нестабильности при определении симптома выдвижного ящика читателю следует обратиться к таблице представленной в данной статье на сайте.
Проба на симптом переднего выдвижного ящика может быть положительной у 77% больных с разрывом передней крестообразной связки. Разрыв передней крестообразной связки приводит к передне-внутренней ротационной нестабильности. Положительная проба на симптом заднего выдвижного ящика указывает на разрыв задней крестообразной связки. Однако отрицательная проба на симптом не исключает этого повреждения.
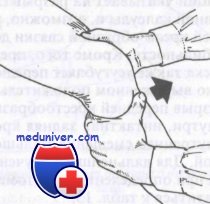
Проба Лачмана более чувствительна при острых разрывах передней или задней крестообразной связки. Проводят ее в положении полного разгибания коленного сустава. Одной рукой захватывают дистальный отдел бедра и приподнимают его так, чтобы коленный сустав ушел на сгибание в проксимальном направлении.
Другую руку кладут на проксимальный отдел большеберцовой кости приблизительно на уровне ее бугристости и пытаются сместить голень кпереди. Смещение голени кпереди по сравнению со здоровой стороной свидетельствует о положительной пробе. В одной серии наблюдений проба Лачмана была положительной у 99% больных с разрывом передней крестообразной связки. У больных со значительным отеком коленного сустава эту пробу выполнить легче, чем пробу на симптом переднего выдвижного ящика.
Проба на соскальзывание очень эффективна при определении передневнутренней ротационной нестабильности. Для выполнения этой пробы больной должен находиться в положении лежа на спине с согнутыми под углом 45° бедром и под углом 90° коленным суставом. Для исследования правого коленного сустава врач обхватывает правой рукой ротированную кнутри стопу больного, а левой одновременно оказывает вальгусное давление на коленный сустав. При положительной пробе приблизительно при 30° сгибания (разогнутого колена) происходит подвывих в наружном бедренно-большеберцовом сочленении. При разгибании произойдет спонтанное вправление. Ложноположительную пробу на соскальзывание можно наблюдать при интерпозиции оторванного фрагмента мениска.
В диагностике разрывов капсулы также описана проба на смещение. При проведении этой пробы врач одной рукой обхватывает дистальный отдел голени и ротирует ее кнутри, другой рукой поддерживает голень с наружной стороны на уровне головки малоберцовой кости, одновременно прилагая небольшое давление. Коленный сустав постепенно сгибают. При положительной пробе вправление в латеральном бедренно-большеберцовом сочленении, находящемся в положении подвывиха, происходит приблизительно при 30° сгибания.
Если пробы на нестабильность связочного аппарата сустава отрицательные, следует определить мышечную силу поврежденной конечности и сравнить ее со здоровой стороной. При разрыве мышечно-сухожильного соединения может наблюдаться потеря мышечной силы.
Повреждения связок целесообразно классифицировать в зависимости от поврежденной структуры и степени повреждения.
Повреждение I степени означает растяжение волокон без их разрыва. Нагрузочные пробы при повреждении I степени выявляют устойчивость сустава при максимальных движениях сегмента конечности.
При повреждении II степени имеется частичный разрыв волокон. Нагрузочные пробы также выявляют устойчивость сустава.
Повреждение III степени характеризуется полным разрывом связки. Клинически нагрузочная проба обнаруживает нестабильность сустава при максимальных движениях сегмента конечности.
— Также рекомендуем «Лечение повреждений связок коленного сустава. Первая помощь»
Оглавление темы «Травмы коленного сустава»:
- Механизмы повреждения связок коленного сустава. Патогенез травмы
- Классификация травм связок коленного сустава. Диагностика повреждений
- Лечение повреждений связок коленного сустава. Первая помощь
- Повреждение мениска коленного сустава. Диагностика и лечение
- Рассекающий остеохондрит коленного сустава — болезнь Кенига. Диагностика и лечение
- Хрящевые переломы коленного сустава и хондромаляция надколенника. Диагностика и лечение
- Хондромаляция надколенника — синдром смещения надколенника. Диагностика и лечение
- Болезни Ларсена—Юхансона и Осгуда-Шлаттера. Диагностика и лечение
- Вывих коленного сустава. Диагностика и лечение
- Вывих головки малоберцовой кости. Диагностика и лечение
Источник
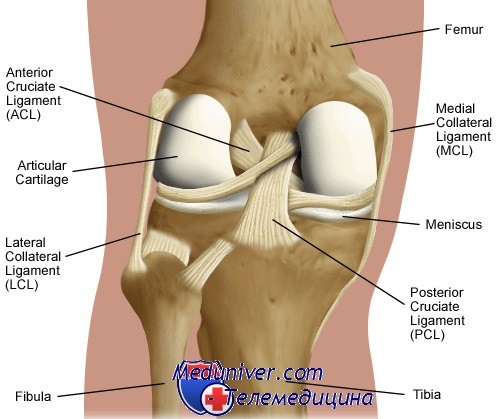
Коленный сустав относится к одним из наиболее важных в скелете человека. Он призван обеспечивать функцию опоры и ходьбы. А потому его стабильность является важным фактором нормальной работы костно-мышечной системы нижних конечностей.
Устойчивость и прочность коленного сустава обеспечивается благодаря комплексу структур: менискам, костным мыщелкам, связочному аппарату, сухожилиям мышц. Наибольшее значение в поддержании стабильности сочленения имеют такие связки колена:
- Передняя и задняя крестообразные.
- Мало- и большеберцовая коллатеральные.
- Связки надколенника.
Повреждение соединительнотканных волокон приводит к уменьшению их упругих свойств, а, значит, ведет за собой снижение прочности соединения костных структур.
При этом может наблюдаться их смещение друг относительно друга в ту или иную сторону, что зависит от локализации травмированной связки. Симптомы нестабильности также будут определяться видом поврежденной структуры.
Коленный сустав – хорошо укрепленная и слаженная структура, но любой человек может столкнуться с его нестабильностью.
Причины
Наиболее часто нестабильность коленного сустава возникает у людей молодого и среднего возраста, которые ведут активный образ жизни и занимаются спортом. Такое заболевание возникает в результате частых и продолжительных растяжений и разрывов связочно-мышечного аппарата колена.
Однако, могут быть и острые случаи, когда травма произошла внезапно под воздействием значительной силы. Как правило, причинами нестабильности становятся:
- Удары в колено.
- Избыточная нагрузка в определенных положениях ноги.
- Высокоамплитудные движения в суставе (особенно переразгибание и скручивание).
- Неловкие движения нижней конечностью (спотыкание, подворачивание).
В легких случаях повреждается одна связка, а в более тяжелых – несколько, вплоть до вовлечения всех стабилизирующих структур коленного сустава (включая мениск и сухожилия). Это может встречаться при падениях с высоты, дорожно-транспортных происшествиях – тогда часто встречаются сочетанные травмы.
Но наиболее распространены такие поражения в любительском и профессиональном спорте (футболе, хоккее, баскетболе, лыжах, легкой атлетике), когда в погоне за достижениями люди нередко пренебрегают собственной осторожностью.
Формирование нестабильности колена можно предупредить, если после травмы оказать первую помощь и сразу обратиться к врачу. Кроме того, немаловажное значение отводится соблюдению правил техники безопасности в спорте и повседневной жизни.
Симптомы
Поскольку нестабильность колена возникает вследствие повреждения связочного аппарата, то проявления патологии будут иметь много общего с растяжениями и разрывами этих соединительнотканных образований. Кроме того, симптомы будут зависеть от того, какая из связок травмирована и соотноситься со степенью повреждения. Общими признаками будут:
- Резкая боль в колене после травмы.
- Отечность околосуставных тканей.
- Треск или хруст в суставе.
- Чрезмерная подвижность в колене.
- Деформация сустава.
- Ощущение смещения голени в любую сторону (вперед, назад или вбок).
- Чувство «подкошенных» ног при неловких движениях, беге.
- Затруднения при ходьбе по ступенькам, подъеме с кровати, когда необходимо перенести вес тела на пораженную ногу.
Такие симптомы говорят о повреждении связок колена, что повлекло за собой нарушение стабильности сустава. Какая из структур повреждена и что при этом делать – скажет врач после всестороннего обследования.
Степени повреждения связок
Выраженность симптомов нестабильности зависит от того, насколько повредились соединительнотканные волокна, а также от вовлечения в процесс соседних структур. Различают такие степени повреждений связочного аппарата:
- 1-я – возникают микроразрывы отдельных волокон, целостность связки сохранена.
- 2-я – повреждены до 50% волокон, симптоматика более выражена.
- 3-я – порвано более половины связочных волокон, характерны полные отрывы от места прикрепления. При этом часто повреждаются другие структуры: мениски, суставная капсула, хрящевые поверхности.
Тяжесть травмы определяется количеством поврежденных связок. Часто травмируются крестообразные и боковые связки. В этом случае характерно образование гемартроза, когда в полости сустава скапливается кровь. Тогда сустав увеличивается в размерах, становится теплым на ощупь, движения значительно затруднены.
Существует также классификация степеней нестабильности колена в зависимости от смещения суставных поверхностей голени и бедра друг относительно друга. В соответствии с ней различают:
- Легкую нестабильность – смещение не более 5 мм.
- Умеренную нестабильность – смещение достигает 10 мм.
- Тяжелую нестабильность – кости смещаются на расстояние более 10 мм.
Это можно проверить при врачебном осмотре, пальпации и пассивных движениях в коленном суставе. Смещение костей заметно даже визуально, что доставляет пациенту значительные неудобства в повседневной жизни.
Если явления нестабильности вовремя не устранить, может развиваться не только функциональная недостаточность сустава, но и повышается риск возникновения остеоартроза колена.
Симптомы повреждения отдельных структур
Установить, какая связка повреждена, можно на основании знаний о механизме травмы и результатов специальных диагностических тестов. Кроме общих признаков травмы, будут присутствовать характерные черты разрыва определенных структур.
Передняя крестообразная связка
При травме передней крестообразной связки возникает ощущение вывиха голени вперед и в сторону. Пациент ощущает «провал» в колене при опоре на ногу и ходьбе. Возникает передне-медиальная или передне-внутренняя нестабильность сустава.
Характерен симптом «переднего выдвижного ящика», когда в положении лежа с согнутым коленом проверяют смещение голени вперед. Травма часто сопровождается гемартрозом.
Задняя крестообразная связка
Разрывы задней крестообразной связки характеризуются сильной болью, что вначале делает движения в колене практически невозможными. Нестабильность может возникнуть даже в острый период, когда видна отечность и нарастает гемартроз.
Пациент отмечает «выскальзывание» сустава кзади, жалуется на то, что «вылетает колено», нога стала «непослушной». Заметны кровоизлияния под коленом. Отмечается симптом «заднего выдвижного ящика» — если при пассивном сгибании голени в колене и надавливании на переднюю поверхность она смещается назад.
Боковые связки
Среди боковых связок чаще повреждается внутренняя коллатеральная, когда во время травмы голень отклоняется наружу. Отмечается локальная боль в месте растяжения, отечность незначительна. Происходит смещение голени в сторону здоровой ноги.
Пациент хромает, нестабильность сустава становится заметной при переносе веса тела на больную ногу и вращательных движениях. Для выявления разрыва боковой связки проводят тест «переднего выдвижного ящика» с ротацией голени внутрь.
Если голень в момент травмы смещается внутрь, то происходит разрыв наружной связки. Часто наблюдаются ее полные отрывы. Характерно возникновение боли, усиливающейся при попытке отведения голени наружу. Формируется нестабильность коленного сустава, выявляемая при наружных ротационных пробах.
Разрывы боковых связок часто сочетаются с повреждением менисков, переломом головки малоберцовой кости, что необходимо учитывать на этапе обследования.
Мениски
Повреждение менисков влечет за собой явления нестабильности с блокировкой сустава. Это происходит из-за смещения хрящевого диска в сторону, что создает препятствие движениям. Возникает выраженная боль в колене, ограничение подвижности. Голень расположена в положении вынужденного сгибания, когда уменьшается болевой синдром.
Отечность тканей нередко предупреждает появление полного блока, а сместившийся мениск может травмировать суставную капсулу и хрящевые поверхности. Такую патологию часто скрывают ушибы, вывихи. В этом случае значительную помощь окажут дополнительные методы диагностики.
Диагностика
Кроме клинического обследования, когда для выяснения поврежденных структур необходимо делать специальные пробы, модулирующие механизм повреждения, используют дополнительные методы.
Их диагностическая ценность заключается в четкой визуализации травмированных участков и определении других патологических образований. Наиболее часто используют такие методы обследования при нестабильности колена:
- Рентгенографию.
- Магнитно-резонансную томографию.
- Артроскопию.
Большими преимуществами обладает магнитно-резонансная томография, поскольку она позволяет точно определить состояние мягких тканей, в отличие от рентгенографии. Артроскопия имеет особое значение при внутрисуставных повреждениях.
Благодаря применению инструментальных методов подтвердить нестабильность коленного сустава становится намного проще и быстрее. Только точный диагноз даст возможность провести эффективное лечение.
Лечение
Лечение нестабильности колена проводится с учетом степени повреждения связочного аппарата. При легких и умеренных травмах можно применять консервативные методики, тогда как тяжелые разрывы требуют оперативного вмешательства.
Выбор лечебной тактики основан на преимуществах каждого компонента в комплексной терапии повреждений связок колена. Наиболее распространенными консервативным методами являются:
- Иммобилизация колена гипсовой повязкой или ортезом.
- Медикаментозное лечение.
- Физиотерапия.
- Массаж и ЛФК.
- Пункция коленного сустава (при гемартрозе).
После получения травмы необходимо оказать первую помощь, чтобы минимизировать повреждения тканей и выиграть время на обращение к врачу. Существуют простые рекомендации, которые должен знать каждый. Мероприятия самопомощи включают:
- Обеспечить покой поврежденной конечности.
- Приложить холод к колену.
- Приподнять ногу выше горизонтальной плоскости.
- Зафиксировать колено бинтом (марлевым или эластичным).
- При необходимости принять обезболивающее.
В дальнейшем нельзя откладывать визит к врачу, так как от этого зависит скорость выздоровления и отсутствие нежелательных рисков.
Медикаментозное лечение
Прием препаратов в острой стадии повреждения позволяет уменьшить боль, снять воспаление и отечность. Кроме того, медикаменты улучшают заживление тканей и создают благоприятные условия для более быстрого восстановления функции сустава. Врачом назначаются такие лекарственные средства:
- Нестероидные противовоспалительные (мелоксикам, диклофенак, нимесулид).
- Противоотечные (L-лизина эсцинат).
- Хондропротекторы (глюкозамина и хондроитина сульфат, гиалуроновая кислота).
- Улучшающие кровообращение (пентоксифиллин).
- Витамины группы В (нейрорубин, мильгамма).
В остром периоде оправдано применение препаратов в инъекциях, а по мере стихания симптомов можно переходить на прием таблетированных форм. Существует большое количество лекарств для местного применения (мазей, гелей), которые можно использовать при разрывах связок колена. Из них можно выделить Долобене, Никофлекс, Меновазин, Апизартрон.
Однако их использование ограничено необходимостью иммобилизации сустава. Но после снятия гипсовой повязки втирание лекарств в колено поможет ускорить выздоровление.
Принимать медикаменты самостоятельно можно только по назначению врача – игнорирование рекомендаций может стать причиной неблагоприятных последствий.
Физиотерапия
В комплексе консервативных мероприятий и как компонент реабилитации после оперативного вмешательства большое значение имеет физиотерапия. Отдельные методы хорошо сочетаются с лекарственными средствами, используемыми сразу после травмы.
Другие – применимы только после ликвидации отека и воспаления. Однако все оказывают позитивный эффект на мягкие ткани, улучшая биохимические процессы, микроциркуляцию, тем самым способствуя заживлению. При разрывах связок рекомендуют пройти курс лечения такими процедурами:
- Электрофорез препаратов.
- Криотерапия.
- Лазерное лечение.
- Магнитотерапия.
- УВЧ-терапия.
- Парафино- и грязелечение.
- Электромиостимуляция.
- Бальнеотерапия.
Физическое воздействие на поврежденные ткани усиливает эффект медикаментозного лечения и ускоряет восстановление после травм. Для получения максимального результата от процедур необходимо выполнять все рекомендации физиотерапевта, который подберет оптимальные методы с учетом особенностей организма пациента.
Массаж и ЛФК
Среди реабилитационных мероприятий особое место отводится лечебной гимнастике и массажу. При этом необходима постепенность воздействия – чтобы не навредить поврежденному суставу. Начинать занятия можно после ликвидации острых последствий травмы, еще в период иммобилизации.
На этом этапе выполняют гимнастику для непораженной конечности, а также упражнения в голеностопных и тазобедренных суставах на больной стороне. Также показан массаж свободных участков бедра и голени.
Разрабатывать травмированный коленный сустав можно будет не ранее, чем через 3–6 недель, что зависит от тяжести повреждения связочного аппарата. Сначала упражнения пассивные, а далее переходят к активным занятиям. Массаж околосуставной зоны также можно делать после снятия гипсовой повязки.
Ранняя активизация двигательной функции нижней конечности – обязательное условие успешного лечения разрывов связок. Это позволяет предотвратить гипотрофию мышц и развитие тугоподвижности в суставе.
Оперативное лечение
При выраженном разрыве связок колена, особенно если травмированы несколько структур, включая мениск и суставную капсулу, необходима хирургическая коррекция патологии. Неэффективность консервативных мероприятий при нестабильности более легкой степени также диктует необходимость проведения операции.
В настоящее время отдают предпочтение малоинвазивным артроскопическим методикам лечения, которые обладают рядом преимуществ перед традиционными:
- Малотравматичность.
- Отсутствует кровотечение.
- Более быстрое заживление тканей.
- Меньшее количество нежелательных эффектов.
- Сокращаются сроки реабилитации.
Операция проводится с применением микроинструментария под контролем видеоаппаратуры. Она заключается в сшивании поврежденных связочных волокон, фиксируя их в анатомически правильном положении.
После этого ткани заживают с образованием соединительнотканного рубца, который не оказывает влияния на последующие движения в суставе. По окончании операции коленный сустав иммобилизируют гипсовой повязкой.
Применение физиопроцедур, лечебной гимнастики и массажа после хирургического вмешательства позволяет ускорить выздоровление и восстановить функцию конечности в полном объеме.
Реабилитация при нестабильности колена продолжается не более 6–8 недель.
Своевременное лечение травм колена с применением высокоэффективных современных методов позволяет вернуть суставу прочность и стабилизировать его в прежнем состоянии. Это вернет пациента к активной жизни без опасений за каждое движение.
Разрыв крестообразной коленной связки
Источник
