Шов мениска коленного сустава

Разрыв мениска коленного сустава это повреждение хрящевой прокладки колена, вызванное силой в виде тяги, нарушающей анатомическую целостность мениска.

– полный отрыв мениска от места крепления или же горизонтальный разрыв заднего рога медиального мениска, что происходит в 10-15% случаев это самая тяжелая травма хряща: требуется оперативное вмешательство с целью удаления «болтающейся» части мениска, защемляющей и блокирующей сустав;
– частичный разрыв мениска происходит приблизительно в половине случаев травмы хряща. Надрывы происходят чаще всего в заднем роге и же в середине тела, а реже всего поражается передний рог. Неполное повреждение может быть косым, продольным, горизонтальным, поперечным, внутренним: разрыв мениска по типу ручки лейки;
– защемление мениска происходит в 40% случаев отрыва и разрыва хряща, когда поврежденная часть задирается и блокирует сустав. Если не помогает закрытое вправление сустава, то требуется срочное хирургическое вмешательство.
От вида, области и силы повреждения мениска зависит, какое лечение будет оптимальным, и есть ли шансы спасти мениск. Самой неблагоприятной травмой считается полный односторонний отрыв мениск, а самая лёгкая травма – косой надрыв белой зоны мениска.
Этиологическая классификация разрыва мениска коленного сустава:
– травматический разрыв мениска сустава вследствие чрезмерной нагрузки на анатомически целый, неизменённый мениск;
– дегенеративный разрыв мениска вследствие нормальной нагрузки на изменённый дегенеративными процессами мениск.
Морфологическая классификация разрыва мениска коленного сустава
описывает локализацию и форму разрыва, а также стабильность поврежденного мениска. Локализацию разрыва определяют по отношению к анатомическим частям мениска (передний, средний и задний разрывы) и по отношению к зонам его васкуляризации. Так как, кровоснабжение мениска неравномерно, в нем выделяют три зоны: периферическую (красную) – в области соединения мениска с капсулой, промежуточную (красно-белую) и центральную – белую зону не имеющую кровеносных сосудов. Чем ближе к внутреннему краю мениска располагается разрыв, тем меньше сосудов находится вблизи части мениска, и тем ниже вероятность его заживления. Питание красной и красно-белой зон мениска осуществляется за счёт собственного кровоснабжения, питание белой зоны мениска происходит за счет прокачки через хрящевую прокладку синовиальной жидкости в полости коленного сустава при ходьбе или беге человека.


Для восстановительных операций на мениске используют либо традиционный артротомный доступ, либо артроскопический. В последнем случае мениск скрепляют с помощью лигатур, выведенных из сустава наружу, или проведенных снаружи внутрь, или фиксированных внутри сустава. Первые два метода требуют миниартротомии и основаны на фиксации мениска к капсуле. Для скрепления мениска полностью внутри сустава имеется много приспособлений – рассасывающихся и нерассасывающихся фиксаторов в форме стрел, шурупов, дротиков и кнопок. Независимо от выбранного метода необходима предварительная обработка краев разрыва: с них срезают шейвером нежизнеспособные фрагменты или «освежают» края с помощью рашпиля до появления капиллярного кровотечения. Хорошему заживлению, обеспечивающему восстановление функции мениска, способствует точное совмещение краев разрыва.
Считается, что восстановлению подлежат следующие повреждения менисков:
- полный вертикальный продольный разрыв (более 10 мм);
- периферический разрыв (в пределах 10–30% от края мениска) или отрыв мениска от капсулы с образованием зазора шириной 3–4 мм;
- периферический разрыв, который можно сместить зондом к центру суставной поверхности большеберцовой кости;
- отсутствие вторичных дегенеративных изменений в мениске и разрыв мениска у человека, ведущего активный образ жизни, или одновременное проведение восстановительной операции на связке или хряще.
Успех восстановительной операции зависит от многих факторов. Несмотря на отсутствие абсолютных возрастных ограничений, считается, что у больных моложе 40 лет шансов на заживление больше. Сопутствующая слабость связочного аппарата, особенно передней крестообразной связки, снижает вероятность заживления из-за нетипичной нагрузки на мениск. Важны также локализация и давность разрыва. При острых разрывах в красной или красно-белой зоне больше шансов на заживление, чем при хронических разрывах в красно-белой или белой зоне. В белую, аваскулярную, зону попадают разрывы, отстоящие от наружного края мениска на 5 мм или более. Разрывы, располагающиеся в пределах 3–5 мм от края, получают промежуточную васкуляризацию (красно-белая зона). Разрывы в пределах 3 мм от края мениска кровоснабжаются хорошо (красная зона). При периферических разрывах можно применять абразию краев разрыва или фибриновый клей. Считается, что из поверхности, обработанной рашпилем, формируется сосудистый паннус, способствующий заживлению мениска. Наконец, важный фактор это прочность соединения частей мениска; наибольшую прочность обеспечивают вертикальные матрасные швы. Шов можно наложить, если разрыв находится в красной или красно-белой зоне мениска, приближенной к наружным его краям, то есть там, где имеются кровеносные сосуды. Сшивание в белой зоне не приводит к заживлению и грозит повторным разрывом.
В настоящее время нет единого мнения о выборе оптимальной тактики лечения при повреждениях менисков, и о целесообразности наложения швов мениска. Решение вопроса о возможности и целесообразности наложения шва мениска хирург, как правило, принимает непосредственно в ходе операции, после уточнения типа повреждения мениска. В виду анатомических особенностей и кровоснабжения менисков — показания к выполнению шва мениска достаточно ограничены. Однако если у молодого пациента, имеется локальное повреждение в паракапсулярной (красной) зоне мениска — гораздо эффективнее выполнить шов мениска, чем удалять значительную часть потенциально жизнеспособного мениска. Сохранение мениска — статистически значимо улучшает долгосрочный прогноз и уменьшается риск развития артрозных изменений сустава, особенно в случаях сопутствующего повреждения крестообразных связок коленного сустава.
К минусам выполнения шва мениска, кроме выбора правильных показаний, следует отнести трудоемкость и более высокую стоимость операции, которая, к сожалению, не всегда гарантирует хороший результат и отсутствие рецидива. Так же нужно учитывать необходимость разгрузки сустава в течении 4-6 недель после выполнения шва мениска.
Еще одной проблемой является техническая сложность выполнения шва мениска, особенно учитывая частую локализацию повреждения в области заднего рога мениска, наиболее неудобной области, для выполнения шва мениска. Однако по мере развития артроскопического инструментария увеличиваются и технические возможности для корректного наложения шва мениска.
В настоящее время на рынке появились сшивающие аппараты, позволяющие проводить шов мениска техникой All-Insaide (все внутри), что значительно расширяет возможности для выполнения швов, при различной локализации повреждений менисков.
Представлем Вашему вниманию одно из удобных приспособлений для шва мениска: «Sequent» /SequentTM Meniscal Repair Device is an All-Inside, Stay-Inside/ ConMed Linvatec (USA).
Это приспособление позволяет накладывать до 7 без узловых швов различной конфигурации, и выполнять сшивание в наиболее неудобных отделах менисков.
Ещё одним из современных направлений, значительно улучшающим результаты шва мениска, является применение биологических стимуляторов и клеточных технологий.
На фотографиях представлены основные этапы наложения шва мениска.
Определение размера повреждения миниска
Введение устройства для шва мениска в полость сустава
Этапы наложения шва мениска (1)
Этапы наложения шва мениска (2)
Этапы наложения шва мениска (3)
Правильно наложенный Z образный шов мениска
Обрезание нити при безузловой фиксации шва мениска
Структура безузлового шва мениска
В заключении хотелось бы подчеркнуть, что хотя шов мениска не относится к наиболее распространенным операциям и выполнятся по строгим показаниям — это перспективное и развивающееся направление артроскопической хирурги коленного сустава. Оптимально если хирург имеет технические возможности для выполнения шва мениска, при соответствующих показаниях, особенно если речь идет о травмах у молодых активных пациентов.
Фотографии любезно предоставлены представительством корпорации ConMed Linvatec (USA).
Источник
В настоящее время нет единого мнения о выборе оптимальной тактики лечения при повреждениях менисков, и о целесообразности наложения швов мениска. Решение вопроса о возможности и целесообразности наложения шва мениска хирург, как правило, принимает непосредственно в ходе операции, после уточнения типа повреждения мениска. В виду анатомических особенностей и кровоснабжения менисков — показания к выполнению шва мениска достаточно ограничены. Однако если у молодого пациента, имеется локальное повреждение в паракапсулярной (красной) зоне мениска — гораздо эффективнее выполнить шов мениска, чем удалять значительную часть потенциально жизнеспособного мениска. Сохранение мениска — статистически значимо улучшает долгосрочный прогноз и уменьшается риск развития артрозных изменений сустава, особенно в случаях сопутствующего повреждения крестообразных связок коленного сустава.
К минусам выполнения шва мениска, кроме выбора правильных показаний, следует отнести трудоемкость и более высокую стоимость операции, которая, к сожалению, не всегда гарантирует хороший результат и отсутствие рецидива. Так же нужно учитывать необходимость разгрузки сустава в течении 4-6 недель после выполнения шва мениска.
Еще одной проблемой является техническая сложность выполнения шва мениска, особенно учитывая частую локализацию повреждения в области заднего рога мениска, наиболее неудобной области, для выполнения шва мениска. Однако по мере развития артроскопического инструментария увеличиваются и технические возможности для корректного наложения шва мениска.
В настоящее время на рынке появились сшивающие аппараты, позволяющие проводить шов мениска техникой All-Insaide (все внутри), что значительно расширяет возможности для выполнения швов, при различной локализации повреждений менисков.
На мой взгляд, одним из наиболее удобных приспособления является «Sequent» /SequentTM Meniscal Repair Device is an All-Inside, Stay-Inside/ ConMed Linvatec (USA).
Это приспособление позволяет накладывать до 7 без узловых швов различной конфигурации, и выполнять сшивание в наиболее неудобных отделах менисков.
Ещё одним из современных направлений, значительно улучшающим результаты шва мениска, является применение биологических стмуляторов и клеточных технологий.
На фотографиях представлены основные этапы наложения шва мениска.
Определение размера повреждения миниска
Введение устройства для шва мениска в полость сустава
Этапы наложения шва мениска (1)
Этапы наложения шва мениска (2)
Этапы наложения шва мениска (3)
Правильно наложенный Z образный шов мениска
Обрезание нити при безузловой фиксации шва мениска
Структура безузлового шва мениска
В заключении хотелось бы подчеркнуть, что хотя шов мениска не относится к наиболее распространенным операциям и выполнятся по строгим показаниям — это перспективное и развивающееся направление артроскопической хирурги коленного сустава. Оптимально если хирург имеет технические возможности для выполнения шва мениска, при соответствующих показаниях, особенно если речь идет о травмах у молодых активных пациентов.
Фотографии любезно предоставлены представительством корпорации ConMed Linvatec (USA).
Источник
Доступ и техника наложения шва мениска техникой all-inside и шва корня мениска коленного сустава
а) Артроскопический шов мениска с использованием техники all-inside обычно выполняется через два стандартных артроскопических порта, однако эту технику при необходимости можно комбинировать с техниками inside-out или outside-in, для чего могут быть использованы дополнительные заднемедиальный или заднелатеральный доступы:
б) Стандартные порты:
— Переднелатеральный порт
— Переднемедиальный порт
в) Дополнительные порты:
— Дополнительные переднемедиальный или переднелатеральный порты в ряде случаев могут обеспечить оптимальную траекторию доступа при некоторых вариантах разрывов мениска
— Заднемедиальный или заднелатеральный порты могут использоваться для визуализации и реконструктивных вмешательств при разрывах заднего рога, соответственно, внутреннего или наружного мениска.
Техника шва мениска all-inside и шов корня мениска
1 этап: обследование в условиях анестезии:
• Непосредственно перед операцией в условиях расслабления мышц необходимо еще раз оценить состояние коленного сустава, в т. ч. наличие перименисковых кист и выпота в полости сустава, объем пассивных движений, состояние связочного аппарата, тест McMurray и стабильность надколенника
а) Нюансы техники:
• Локализация портов с помощью спинальной иглы 18G и триангуляция планируемых зон реконструкции обеспечивает более точное и эффективное формирование портов, используемых для шва мениска по методике all-inside
• При наличии показаний для вмешательства в области заднего корешка мениска в распоряжении хирурга должен быть 70° артроскоп и должны быть условия для работы с использованием заднемедиального (или заднелатерального) портов или модифицированного доступа по Gillquist
б) Ошибки техники:
• Хорошее понимание анатомии сосудисто-нервных и связочных структур в области коленного сустава позволит выбрать оптимальные точки фиксации и избежать ятрогенного повреждения смежных анатомических образований.
в) Оснащение:
• В качестве упора для стопы и валика под ягодичную область можно использовать мешочки с песком, пакет с раствором для внутривенных инфузий, гелевые подушки или свернутую простыню
• Боковой упор
• Прямой гемостатический зажим
• Спинальная игла 18G
• Артроскопический щуп
• Артроскопические корзинчатые кусачки
• Тупоконечный троакар
• Артроскопические рашпили (с различными углами наклона рабочей части)
• Расходные материалы для шва мениска по методике all-inside
• Артроскопический толкатель узлов
• Артроскопические ножницы или кусачки для нитей (стандартные или входящие в комплект инструментов того или иного производителя)
2 этап: диагностическая артроскопия:
а) Операция начинается с диагностической артроскопии, призванной оценить характер и объем внутрисуставных патологических изменений коленного сустава:
• Осматривается верхний заворот и боковые каналы коленного сустава
• Оценивается состояние надколеннико-бедренного сочленения
• Межмыщелковая вырезка должна быть тщательно осмотрена, в т. ч. с использованием модифицированной методики Gillquist, на предмет повреждения крестообразных связок или дислокации фрагмента мениска при его разрыве
• При осмотре медиального и латерального отделов коленного сустава следует искать признаки повреждения менисков или патологии суставного хряща:
— Необходимо тщательно обследовать мениск с помощью артроскопического щупа, оценить мобильность мениска, его патологическую подвижность или нестабильность, наличие и характер потенциально репарабельных повреждений мениска (рис. 1)
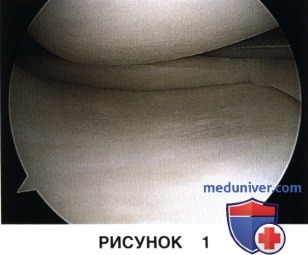
б) Нюансы 2 этапа:
• Тщательный осмотр повреждения мениска, включающий его локализацию относительно сосудистой зоны, оценку протяженности, характера разрыва, степени изменений оставшейся части мениска, целостности смежных суставных поверхностей позволят прогнозировать вероятность положительного исхода при восстановлении разрыва мениска
в) Ошибки 2 этапа:
• Резекция жирового тела коленного сустава должна быть минимальной, избыточная резекция может усиливать кровотечение в полость сустава, приводить к экстравазации жидкости, что, в свою очередь, ограничивает визуализацию и способствует формированию внутрисуставных рубцов в послеоперационном периоде. Однако при гипертрофии жирового тела, когда оно ограничивает визуализацию, показана его резекция
3 этап: репозиция фрагмента мениска при разрывах типа «ручка лейки»:
а) После того, как будет обнаружен смещенный фрагмент мениска, с помощью тупоконечного троакара или щупа этот фрагмент аккуратно вправляют на место, стараясь не повредить при этом хрупкие порции мениска (рис. 2):
• В этот момент возможно сгибание или разгибание коленного сустава, приложение вальгусной (внутренний мениск) или варусной (наружный мениск) нагрузки для раскрытия соответствующего отдела коленного сустава
б) При дислокации фрагмента мениска необходимо выполнить его репозицию и тем самым оценить возможность шва мениска, наличие его пластической деформации или кальцификации
в) На этом этапе максимально полно оцениваются размеры, локализация и характер разрыва мениска, а также повреждения смежных отделов мениска и целостность его корешков:
• Не подлежащие восстановлению разрывы менисков обрабатываются стандартным образом с сохранением целостности оставшейся и интактной части менисков
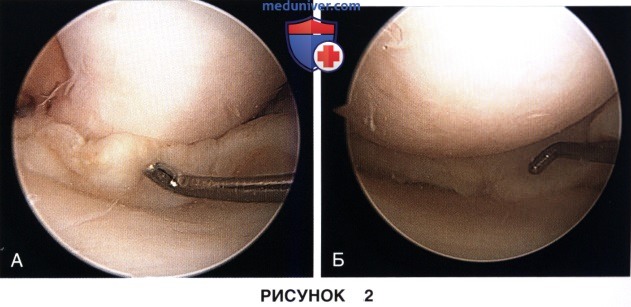
г) Нюансы 3 этапа:
• Перемена местами инструментов в стандартных портах или формирование дополнительных портов позволит оптимизировать доступ и эффективность манипуляций при более обширных разрывах менисков
• Наложение шва-держалки в ряде случаев помогает «вправить» смещенный фрагмент мениска и удержать его в необходимом положении в процессе наложения основных швов. Наиболее эффективна эта методика при радиальных разрывах с дислокацией фрагмента мениска
д) Ошибки 3 этапа:
• Неадекватная оценка протяженности и сложности имеющегося разрыва мениска ухудшает возможности его восстановления.
4 этап: обработка фрагмента и периферической зоны мениска:
а) Поменяйте при необходимости артроскоп и инструменты местами для оптимизации доступа к поврежденной части мениска
б) Если восстановление мениска в принципе возможно, то его поврежденный сегмент необходимо оттеснить таким образом, чтобы получить доступ к интактной периферической зоне мениска в области разрыва
в) Края разрыва обрабатываются артроскопическим шейвером или рашпилем для образования кровоточащей поверхности и стимуляции тем самым репаративных процессов (рис. 3):
• Использование шейвера в режиме ограниченной аспирации и/или с функцией бора позволит предотвратить избыточный дебридмент мениска при сохранении возможности адекватной его механической обработки
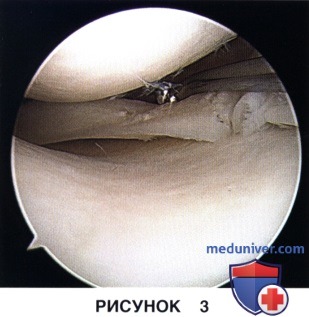
г) Трефинация мениска с помощью спинальной иглы 18G в радиальном направлении позволит сформировать в толще мениска каналы, которые в последующем послужат проводниками для врастания сосудов
д) Нежизнеспособные или сильно истонченные края мениска для создания максимального контакта в зоне повреждения можно резецировать с помощью корзинчатых щипцов
е) Оснащение 4 этапа:
• Артроскопический шейвер
• Артроскопические кусачки и корзинчатые щипцы
• Артроскопические рашпили
• Фиксаторы для восстановления мениска по методике all-inside
• Артроскопический толкатель узлов
• Артроскопические ножницы или кусачки для нитей (стандартные или входящие в комплект инструментов того или иного производителя)
• Тупоконечный троакар
• Артроскопическая канюля
• Артроскопический зажим
ж) Нюансы 4 этапа:
• Выбор импланта подходящей длины позволяет избежать избыточной пенетрации капсулы сустава, которая может привести к тому, что имплант будет выстоять под кожу, раздражать мягкие ткани или даже стать причиной ятрогенного повреждения сосудисто-нервных образований
• Использование артроскопической канюли или шахты-проводника значительно упрощает введение и позиционирование менисковых фиксаторов, используемых для шва мениска по методике all-inside
• Введение фиксатора со стороны противоположного месту разрыва порта позволяет избежать необходимости введения их со стороны подколенной щели или подколенной ямки и тем самым минимизирует риск повреждения подколенных сосудисто-нервных образований
• Иглу следует вводить перпендикулярно разрыву мениска, что нередко возможно только со стороны противоположного месту разрыва артроскопического порта
• При разрывах в области заднего рога мениска фиксаторы нередко вводятся через порт с этой же стороны коленного сустава, при этом следует использовать изогнутые иглы, которые будут направляться в сторону от подколенной ямки
• При наложении вертикального шва первым вводится верхний имплант, а затем нижний
• Ригидные импланты или импланты, часть которых остается над поверхностью мениска, могут стать источником повреждения суставного хряща, могут мигрировать и становиться свободным внутрисуставным телом
• Не следует пытаться извлечь имплант со стороны капсулы сустава или через артроскопический порт во избежание формирования мягкотканной перемычки между частями одного и того же канала импланта
• При окончательном затягивании шва следует избегать избыточного натяжения нити, в противном случае возможно повреждение расположенной под нитью зоны мениска или прорезывание нити через ткань мениска
• Швы в области задних отделов мениска не следует затягивать в положении сгибания, поскольку при разгибании такие швы могут сильно натянуться и прорезаться
• Фиксация мениска к сухожилию подколенной мышцы, латеральной или медиальной коллатеральной связке может стать причиной несостоятельности фиксации и вторичной симптоматики
5 этап: шов мениска по методике all-inside с использованием фиксаторов четвертого поколения:
а) Разрыв мениска всесторонне оценивается на предмет возможности его шва
б) С учетом характера и протяженности разрыва хирург должен выбрать оптимальные точки для установки фиксаторов, расстояние между которыми должно составлять 3-5 мм, при этом желательно чередовать установку фиксаторов со стороны верхней и нижней поверхности мениска:
• Выбор изогнутого, прямого или фиксатора с обратным изгибом определяется локализацией разрыва, положением порта и особенностями артроскопического доступа к интересующему отделу коленного сустава
• Если имеющийся артроскопический порт не обеспечивает оптимальную траекторию для введения фиксатора, может быть сформирован дополнительный порт, положение которого сначала необходимо оценить с помощью спинальной иглы 18G
в) Расстояние между планируемой точкой введения фиксатора со стороны мениска и капсулой сустава измеряется с помощью калиброванного артроскопического щупа. Это расстояние необходимо, для того чтобы имплант не слишком сильно пенетрировал капсулу сустава, и в то же время хорошо был в ней фиксирован
г) Сначала по стержню Wissinger в сустав можно ввести канюли, либо можно вводить импланты непосредственно через переднелатеральный или переднемедиальный порты
д) Фиксатор подводится к краю разрыва, слегка пенетрирует его, для того чтобы компрессировать фрагменты мениска на уровне разрыва и устранить смещение (рис. 4)
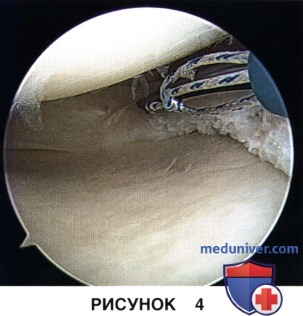
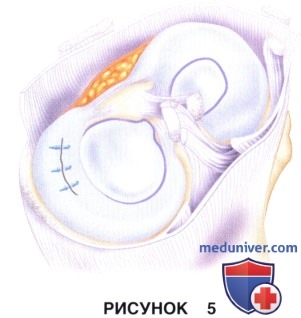
е) После того, как будет выбрана оптимальная радиальная траектория введения фиксатора, через разрыв проводится канюлированная игла фиксатора, которая погружается на необходимую (измеренную ранее) глубину до ощущения прокалывания капсулы сустава (определяется также пальпаторно с внешней стороны коленного сустава) (рис. 5):
• Существуют различные системы для шва мениска. Некоторые из них допускают изменение траектории и точки введения, если выбранная первоначальная позиция по каким-либо причинам вас не устраивает (например, Smith and Nephew Ultra FAST-FIX 360, Andover, MA; Arthrex SpeedCinch, Naples, FL). После выбора более оптимального положения капсульный имплант освобождается от установочной рукоятки с помощью триггерного механизма
• В других системах (например, Smith and Nephew Ultra FAST-FIX, Andover, MA) имплант нельзя извлечь и переустановить после того, как он пенетрировал капсулу сустава. Имплант отделяется от установочного устройства путем вращения или раскачивания его рукоятки
ж) После установки первого импланта артроскопическая канюля отдаляется от мениска. Перед введением следующего импланта необходимо убедиться в хорошем погружении и стабильности уже установленного
з) Для наложения матрасного или косого шва (в зависимости от предпочтений хирурга и характера разрыва) необходимы две стабильные точки фиксации. При необходимости возможна переустановка имплантов
и) Установочное устройство извлекается из коленного сустава, при этом нить, фиксированная к импланту, остается в артроскопическом порте. При непосредственном артроскопическом контроле с помощью толкателя узлов, артроскопического щупа или специализированного устройства имеющийся на нити скользящий самофиксирующийся узел при аккуратном натяжении выходящей из сустава нити погружается в сустав, фиксируя разрыв мениска (рис. 6)
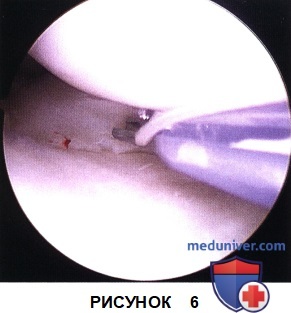
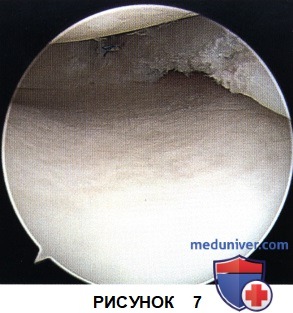
к) Стабильность фиксации оценивается с помощью артроскопического щупа, при необходимости конец нити еще немного подтягивается, после чего срезается заподлицо с поверхностью мениска (рис. 7)
л) При необходимости с тем, чтобы получить хорошо сбалансированный и стабильный шов мениска, по всей длине разрыва на расстоянии 3-5 мм друг от друга и поочередно со стороны верхней и нижней поверхности мениска устанавливаются другие импланты.
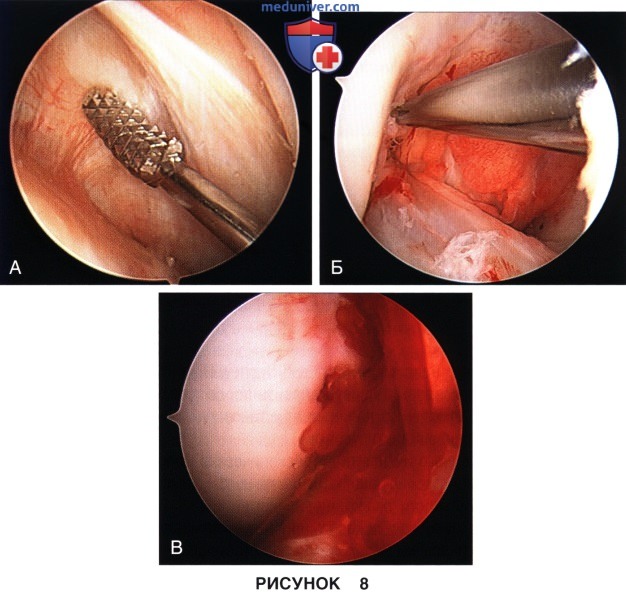
м) Для стимуляции репарации возможна абразивная обработка капсулы сустава в области шва (рис. 8, А) или микрофрактуринг межмыщелковой вырезки (рис. 8, Б) для получения кровоточащей поверхности в непосредственной близости от зоны реконструкции (рис. 8, В).
н) Нюансы 5 этапа:
• Для доступа к корню мениска нередко необходимо небольшая нотч-пластика ниже уровня прикрепления передней или задней крестообразной связки
• Чтобы добиться анатомичной репозиции корня мениска, необходимо удалить рубцовые ткани по периферии корня мениска
• Прошивающие устройства, используемые в артроскопии плечевого сустава, могут в т. ч. использоваться и для прошивания корня мениска
• Сопутствующие разрыв или дефект бедренно-менисковой связки может усиливать нестабильность мениска, связанную с разрывом его корня
о) Ошибки 5 этапа:
• Неанатомичная реконструкция корня мениска приводит к неправильному перераспределению нагрузок в коленном суставе, нарушению функции мениска, что ускоряет развитие дегенеративных изменений коленного сустава
• Попытки реконструкции корня мениска нередко оказываются безрезультатными у тучных пациентов и пациентов с исходным дегенеративным поражением коленного сустава или значительной его деформацией
п) Спорные вопросы 5 этапа:
• Многие авторы отдают предпочтение технике inside-out благодаря ее невысокой стоимости и низкому риску дислокации импланта и связанного с этим повреждения хряща
• Другие хирурги предпочитают технику all-inside, преимуществами которой являются хорошая косметичность и отсутствие необходимости в участии в операции опытного ассистента или в использовании дополнительных доступов
6 этап: методика all-inside при разрывах корня мениска:
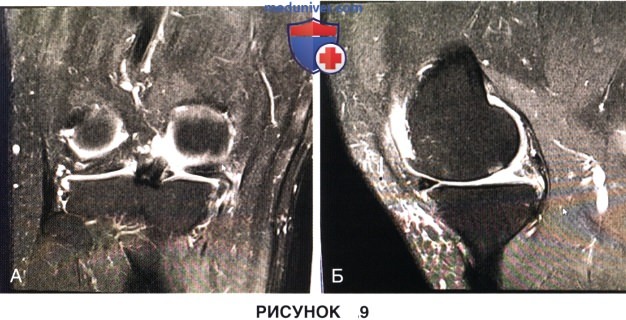
а) При обнаружении повышенной мобильности мениска и отсутствии явных признаков его повреждения необходимо тщательно осмотреть мениск на предмет разрыва его корня или радиального разрыва задних его отделов (рис. 9)
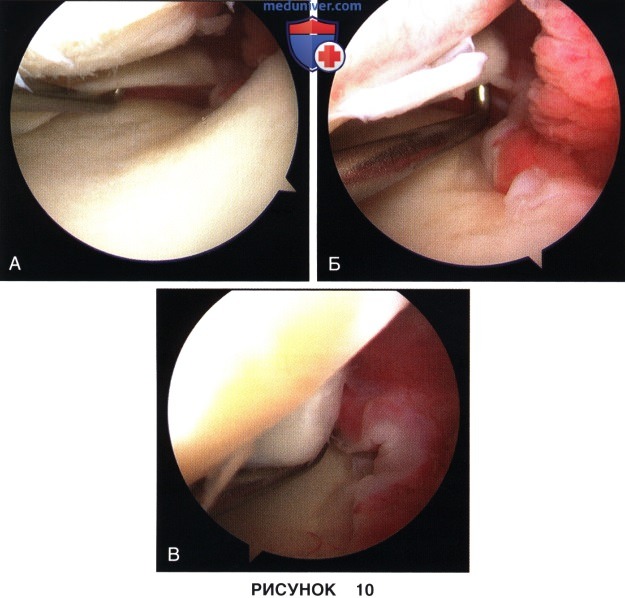
б) При обнаружении разрыва корня мениска (рис. 10) выполняется его дебридмент, в ходе которого шейвером, корзинчатыми кусачками или ножницами удаляется фиброзная ткань в области повреждения. Нередко при разрывах корня мениска его периферическая зона подвергается рубцовым изменениям, которые фиксируют мениск в неанатомичном положении. В подобной ситуации для адекватной мобилизации и репозиции мениска необходимо рассечение мениска в радиальном направлении
в) Выполняется декортикация нативной точки фиксации корня мениска до получения кровоточащей поверхности, для чего используется артроскопический шейвер, бор или костные ложки. Подвижность корня мениска оценивается с помощью артроскопического зажима
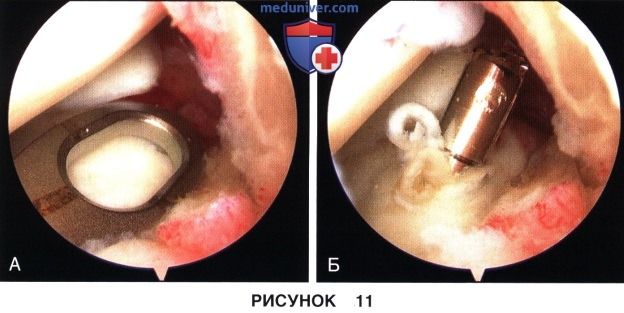
г) При необходимости выполняется нотч-пластика и в сустав вводится тибиальный направитель, используемый при пластике ПКС, который устанавливается в центр зоны фиксации корня мениска (рис. 11, А). Через небольшой доступ на передней поверхности большеберцовой кости с помощью направителя в сустав вводится направляющая спица 3,2 мм (рис. 11, Б).
д) Корень мениска прошивается прочной нерассасывающейся нитью №0 или 2-0 с формированием матрасного шва или модифицированного шва Mason-Alien:
• Для прошивания мобилизованного корня мениска можно воспользоваться специальным прошивающим устройством (например, Arthrex Knee Scorpion, Naples, FL)
• Другим способом прошивания является использование шовной петли или изогнутого пенетратора, которые вводятся через 7-мм артроскопическую канюлю в заднемедиальном или заднелатеральном порте и проводятся через толщу корня мениска и затем используются для проведения нитиноловой спицы или нити-проводника для окончательного прошивания мениска
е) Направляющая спица извлекается и через канал в большеберцовой кости в полость коленного сустава ретроградно проводится петля нити-проводника. В полости сустава в петлю нити-проводника проводятся нити, которыми прошит корень мениска
ж) Нить-проводник вытягивается из канала в большеберцовой кости, вместе с ней выводятся наружу и нити, которыми прошит корень мениска:
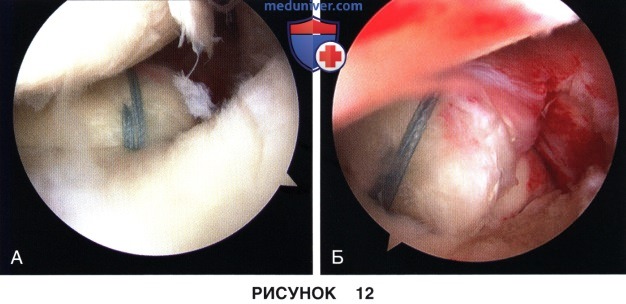
• Нити натягиваются, фиксируя корень мениска в предварительно обработанной зоне его фиксации, и связываются над металлической пуговицей или кортикальным мостиком (рис. 12, А и Б).
з) Ошибки 6 этапа:
• Слишком раннее начало полного сгибания коленного сустава, ротационных движений и возвращение к занятиям спортом сопряжены с увеличением нагрузок на зону шва мениска, что может привести к его несостоятельности
— Также рекомендуем «Послеоперационный уход после наложения шва мениска техникой all-inside и шва корня мениска коленного сустава»
Редактор: Искандер Милевски. Дата публикации: 15.3.2020
Источник
