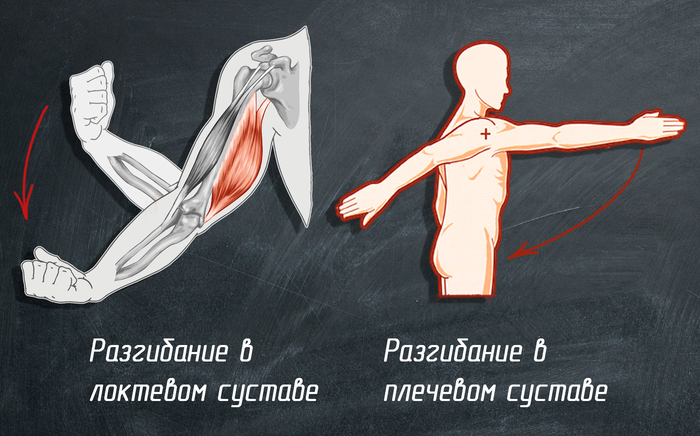
Сгибание разгибание локтевого сустава
Óâàæàåìûé ÷èòàòåëü, äàííàÿ ñòàòüÿ ÿâëÿåòñÿ ñîáèðàòåëüíûì îáðàçîì, âûâîäîì, èòîãîì, êîíñïåêòîì — êîòîðûé ÿ ñîñòàâèë îïèðàÿñü íà ñâîé ëè÷íûé îïûò, àíàòîìèþ, áèîìåõàíèêó è êíèãó «Àíàòîìèÿ ñèëîâûõ óïðàæíåíèé» Ôðåäåðèêà Äåëàâüå. ßâëÿÿñü ïåðñîíàëüíûì òðåíåðîì, ÿ âñåãäà õîòåë íàïèñàòü êîíñïåêò ñ îñíîâíûìè òåçèñàìè ïî âûïîëíåíèþ ðàçëè÷íûõ ñèëîâûõ óïðàæíåíèé, ÷òîáû â ñëó÷àå, åñëè ÿ ÷òî-íèáóäü çàáûë — ìíå áûëî êóäà îáðàòèòüñÿ.
ß ïîñòàðàþñü â ìèíèìàëüíî ¸ìêîé ôîðìå íàïèñàòü îñíîâíûå ïðàâèëà,òåõíèêó âûïîëíåíèÿ óïðàæíåíèé, òî÷êè êðåïëåíèÿ ìûøö, êàêèå ìûøöû çàäåéñòâîâàíû è ò.ä. Ïðèÿòíîãî ÷òåíèÿ.
Îñíîâíûå ìûøöû
Ïåðåä òåì êàê íà÷í¸ì, õî÷ó ñêàçàòü, ÷òî ÿ ñîçíàòåëüíî íå ñòàë ðàññêàçûâàòü ïðî ìûøöû ïðåäïëå÷üÿ, òàêèå êàê: ëîêòåâîé ñãèáàòåëü çàïÿñòüÿ, êîðîòêèé ëó÷åâîé ðàçãèáàòåëü,êðóãëûé ïðîíàòîð, ëó÷åâîé ñãèáàòåëü çàïÿñòüÿ è ò.ä. Ìûøö íà çàïÿñòüå äîñòàòî÷íî ìíîãî è â íèõ ëåãêî çàïóòàòüñÿ. Ò.ê. ñòàòüÿ íàïèñàíà äëÿ íîâè÷êîâ(õîòÿ,ê ñîæàëåíèþ, áûâàåò äàæå òðåíåðû íå âëàäåþò äàííîé èíôîðìàöèåé ) è òåõ, êòî õî÷åò âñïîìíèòü àíàòîìèþ, ÿ ñ÷èòàþ, ÷òî äàííàÿ ãðóïïà ìûøö áóäåò òîëüêî ïóòàòü.
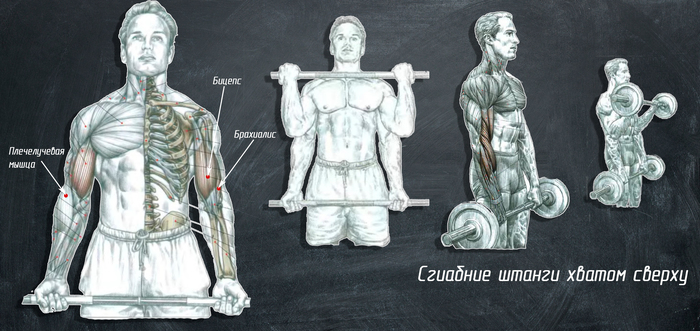
1.Äâóãëàâàÿ ìûøöà ïëå÷à èëè áèöåïñ:
ñîñòîèò èç äâóõ ãîëîâîê: äëèííîé è êîðîòêîé. Òî÷êè êðåïëåíèÿ — îäèí êîíåö êðåïèòñÿ ê ëó÷åâîé êîñòè, äðóãîé ðàçäåëÿåòñÿ íà äâå ãîëîâêè, êîðîòêàÿ ãîëîâêà êðåïèòñÿ ê êëþâîâèäíîìó îòðîñòêó ëîïàòêè, à äëèííàÿ ïî ïëå÷åâîé êîñòè ê ëîïàòêå.
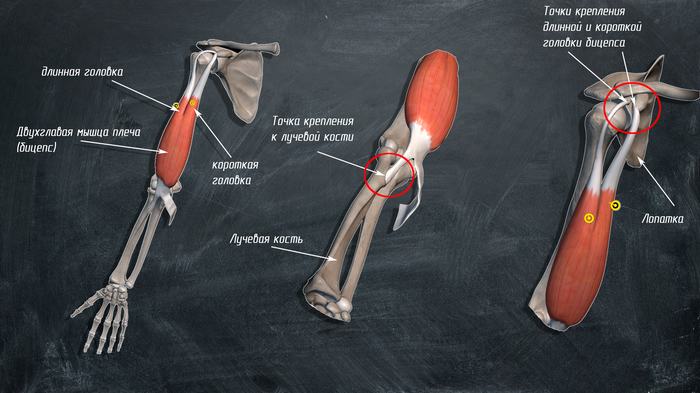
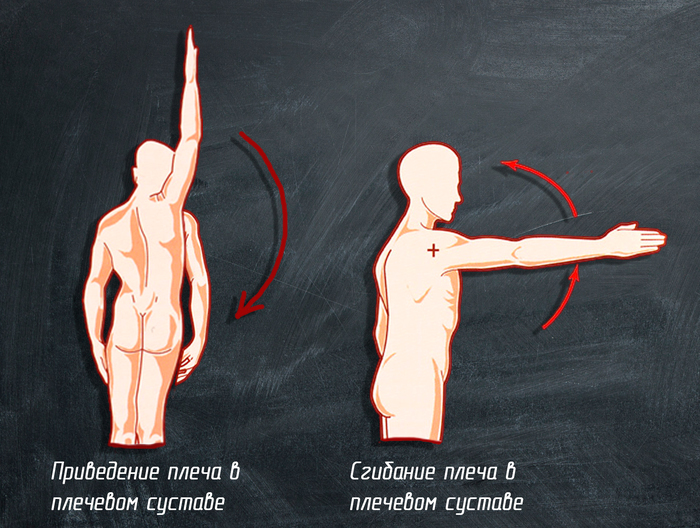
ãëàâíûå ôóíêöèè áèöåïñà: ñãèáàíèå â ëîêòåâîì ñóñòàâå, ñãèáàíèå â ïëå÷åâîì ñóñòàâå è ñóïèíàöèÿ ïðåäïëå÷üÿ. Òàê æå ôèêñèðóåò ãîëîâêó ïëå÷åâîé êîñòè â ïëå÷åâîì ñóñòàâå.

2. Ïëå÷åâàÿ ìûøöà èëè áðàõèàëèñ:
êðåïèòñÿ îäíèì êîíöîì ê ïëå÷åâîé êîñòè, äðóãèì ê ëîêòåâîé. Íàõîäèòñÿ ïîä áèöåïñîì.
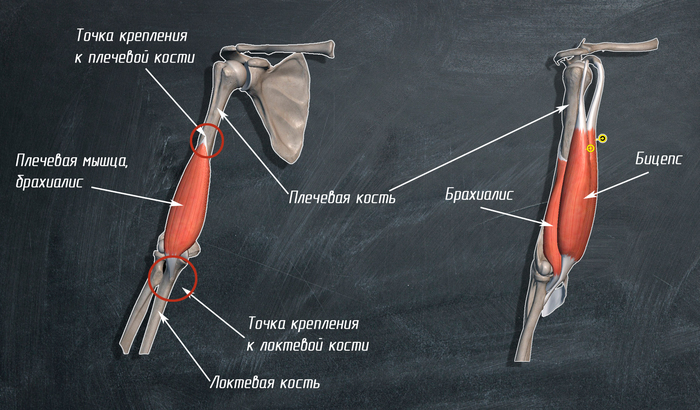
ó áðàõèàëèñà òîëüêî îäíà ôóíêöèÿ: ñãèáàíèå ïðåäïëå÷üÿ â ëîêòåâîì ñóñòàâå.  ýòîì äâèæåíèè ÿâëÿåòñÿ ñèíåðãèñòîì áèöåïñà, ò.å. ïîìîãàåò åìó.
3. Êëþâîâèäíî-ïëå÷åâàÿ ìûøöà:
îäíèì êîíöîì êðåïèòñÿ ê êëþâîâèäíîìó îòðîñòêó ëîïàòêè, äðóãèì ê ïëå÷åâîé êîñòè. Ñðàñòàåòñÿ ñ êîðîòêîé ãîëîâêîé áèöåïñà è ìàëîé ãðóäíîé ìûøöåé.
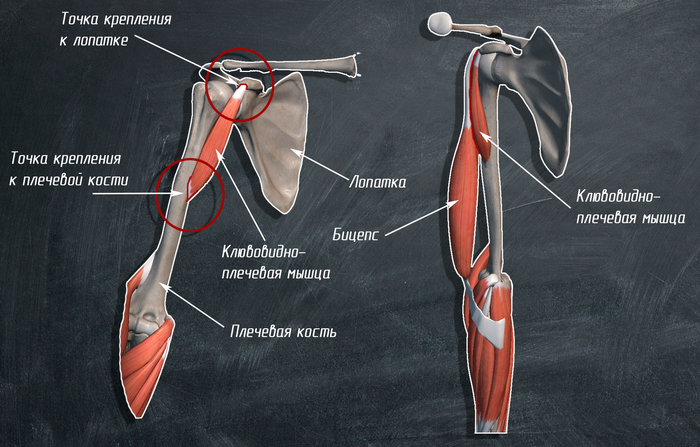
— âûïîëíÿåò ôóíêöèè ñãèáàíèÿ è ïðèâåäåíèÿ ïëå÷à â ïëå÷åâîì ñóñòàâå, ïîìîãàåò âûïîëíÿòü ôóíêöèè äåëüòîâèäíîé ìûøöû ïëå÷åâîãî ïîÿñà.
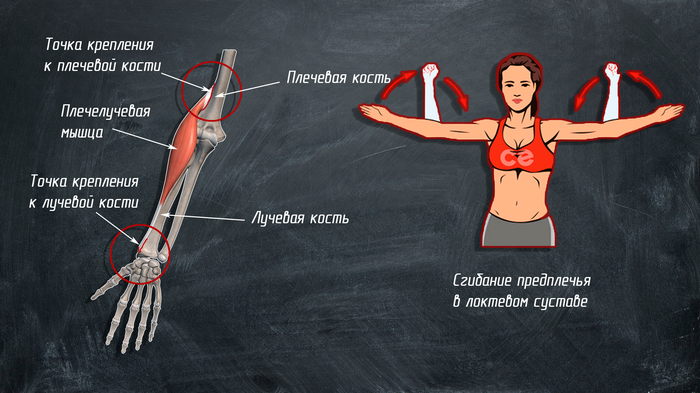
4. Ïëå÷åëó÷åâàÿ ìûøöà:
êðåïèòñÿ îäíèì êîíöîì ê ëó÷åâîé êîñòè, äðóãèì ê ïëå÷åâîé.
ó÷àñòâóåò â ñãèáàíèè ïðåäïëå÷üÿ â ëîêòåâîì ñóñòàâå, ÿâëÿåòñÿ ñèíåðãèñòîì áèöåïñà. Òàê æå ÿâëÿåòñÿ ñóïèíàòîðîì ïðåäïëå÷üÿ, (åñëè îíî ïðîíèðîâàíî) è ïðîíàòîðîì, (åñëè ñóïèíèðîâàíî).
5. Òð¸õãëàâàÿ ìûøöà ïëå÷à èëè òðèöåïñ:
ñîñòîèò èç òð¸õ ãîëîâîê: äëèííîé,ìåäèàëüíîé è ëàòåðàëüíîé. Äëèííàÿ ãîëîâêà êðåïèòñÿ ê ëîïàòêå, ìåäèàëüíàÿ è ëàòåðàëüíàÿ ãîëîâêè êðåïÿòñÿ ê ïëå÷åâîé êîñòè, âñå òðè ãîëîâêè ñõîäÿòñÿ âìåñòå â îäíî ñóõîæèëèå êîòîðîå êðåïèòñÿ ê ëîêòåâîé êîñòè.
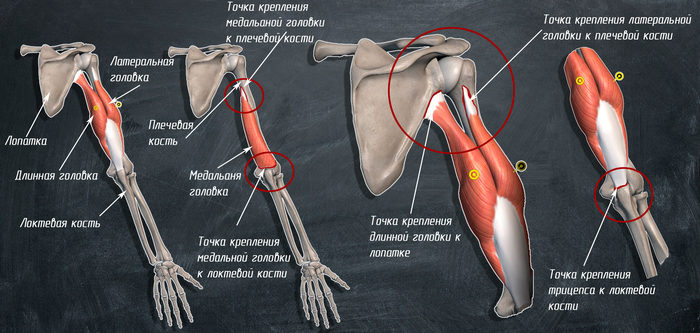
ãëàâíîé ôóíêöèåé òðèöåïñà ÿâëÿåòñÿ ðàçãèáàíèå â ëîêòåâîì ñóñòàâå, à òàê æå ðàçãèáàíèå è ïðèâèäåíèå â ïëå÷åâîì ñóñòàâå. Ïðè÷¸ì äëèííàÿ ãîëîâêà òðèöåïñà ñïîñîáíà ôóíêöèîíèðîâàòü ñàìîñòîÿòåëüíî, è å¸ ñèëà ðàçãèáàíèÿ â ïëå÷åâîì ñóñòàâå áîëüøå â 1,5 ðàçà ÷åì â ëîêòåâîì. Ñàìîé ñèëüíîé èç òð¸õ ãîëîâîê ÿâëÿåòñÿ ëàòåðàëüíàÿ. Òðèöåïñ ýòî åäèíñòâåííàÿ ìûøöà çàäíåé ïîâåðõíîñòè ïëå÷à.  ïðîñòðàíñòâå ìåæäó ïëå÷åâîé êîñòüþ è ìåäàëüíîé è ëàòåðàëüíîé ãîëîâêàìè ïðîõîäÿò ëó÷åâîé íåðâ è ãëóáîêàÿ àðòåðèÿ ïëå÷à.
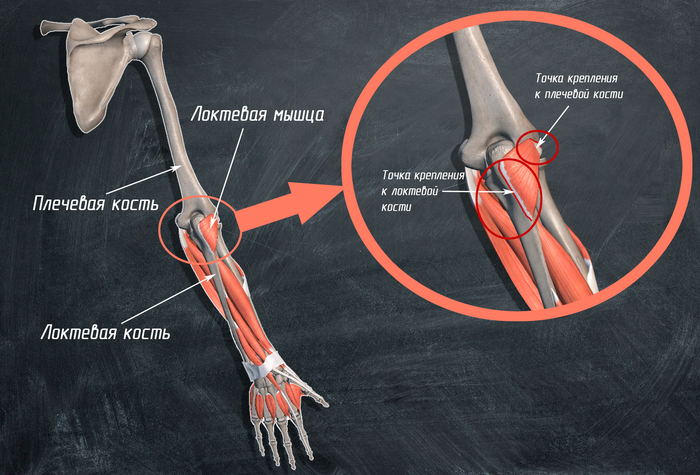
6. Ëîêòåâàÿ ìûøöà:
êðåïèòñÿ îäíèì êîíöîì ê ïëå÷åâîé êîñòè, äðóãèì ê ëîêòåâîé.

ó÷àñòâóåò â ðàçãèáàíèè ëîêòåâîãî ñóñòàâà, ïðè÷¸ì õîòü è ìûøöà íåáîëüøîãî ðàçìåðà, íî èç-çà áèîìåõàíè÷åñêèõ ñâîéñòâ ñóùåñòâåííî ïîìîãàåò òðèöåïñó.
Îñíîâíûå óïðàæíåíèÿ
Òåïåðü, êîãäà âû çíàåòå îñíîâíûå ìûøöû ðóê è òî÷êè èõ êðåïëåíèÿ, äàâàéòå ïîãîâîðèì î òîì, êàêèå ñèëîâûå óïðàæíåíèÿ èñïîëüçóþòñÿ äëÿ èõ òðåíèðîâêè. Îïèðàòüñÿ ÿ áóäó êàê óæå ãîâîðèë íà êíèãó «Àíàòîìèÿ ñèëîâûõ óïðàæíåíèé» Ôðåäåðèêà Äåëàâüå. Âñåâîçìîæíûå óïðàæíåíèÿ ÿ ðàçáèðàòü íå áóäó, ýòî çàéì¸ò î÷åíü ìíîãî âðåìåíè,ïî ýòîìó îïèøó òîëüêî ñàìûå ÷àñòî èñïîëüçóåìûå â òðåíàæ¸ðíîì çàëå.
Åù¸ îäèí ìîìåíò ïåðåä òåì êàê íà÷àòü. Êàñàåòñÿ âñåõ óïðàæíåíèé äëÿ ðàçâèòèÿ ìûøö ñãèáàòåëåé íà ïëå÷åâîé êîñòè(áèöåïñ,áðàõèàëèñ,ïëå÷åëó÷åâàÿ). Õîòü ÿ è íå ñòàë ïåðå÷èñëÿòü ìûøöû ïðåäïëå÷èé, ýòî íå çíà÷èò ÷òî îíè íå ó÷àñòâóþò â ñãèáàíèè ëîêòåâîãî ñóñòàâà. Äåëî â òîì, ÷òî îñíîâíîé îøèáêîé âñåõ íîâè÷êîâ âî âðåìÿ óïðàæíåíèé íà áèöåïñ ýòî äîïîëíèòåëüíîå ñãèáàíèå êèñòè, ò.å. ïðè ïîäú¸ìå íà áèöåïñ, òðåíèðóþùèéñÿ òðàòèò äîïîëíèòåëüíîå óñèëèå íà ñãèáàíèå êèñòè íà ñåáÿ, ýòî ïðèâîäèò ê òîìó, ÷òî ÷àñòü íàãðóçêè ïåðåõîäèò íà ìûøöû ïðåäïëå÷èé. Çàäà÷à ñëåäèòü çà ýòèì ìîìåíòîì, è ëèáî îñòàâëÿòü êèñòü â íåéòðàëüíîì ïîëîæåíèè, ëèáî ïðè âîçìîæíîñòè ðàçãèáàòü. Êîãäà ïðîèñõîäèò ðàçãèáàíèå êèñòè, ïðè ñãèáàíèè ëîêòåâîãî ñóñòàâà ìûøöû ïðåäïëå÷èé îòâå÷àþùèå çà ñãèáàíèå ðàñòÿãèâàþòñÿ, ýòî ïîçâîëÿåò ñìåñòèòü âñþ íàãðóçêó íà áèöåïñ,áðàõèàëèñ è ïëå÷åëó÷åâóþ.
1. Ñãèáàíèå ðóê ñ ãàíòåëÿìè.
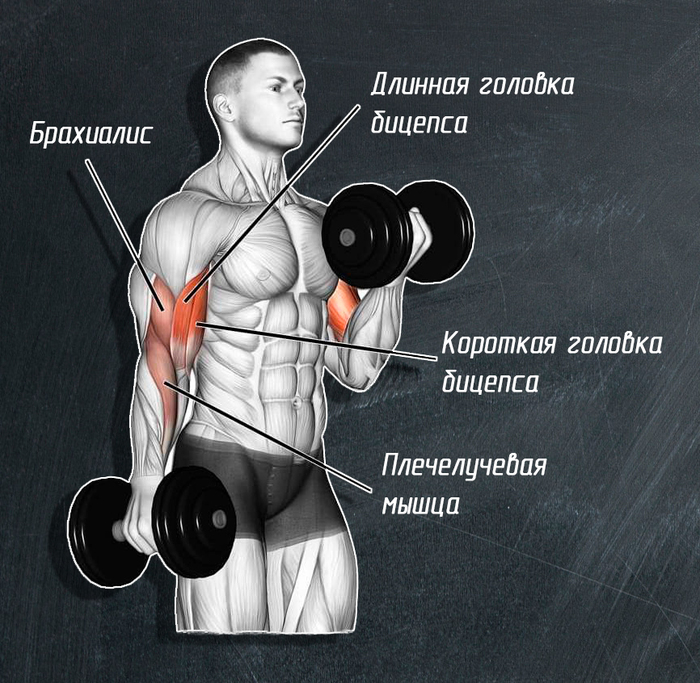
Îñíîâíûå ðàáî÷èå ìûøöû: áèöåïñ, áðàõèàëèñ è ïëå÷åëó÷åâàÿ ìûøöà. Ïóò¸ì èçìåíåíèÿ õâàòà ìîæíî ðàñïðåäåëÿòü íàãðóçêó ñðåäè ìûøö.
Òåõíèêà âûïîëíåíèÿ: Ìîæíî äåëàòü óïðàæíåíèå ñòîÿ, ìîæíî ñèäÿ. Âî âòîðîì âàðèàíòå áóäåò áîëüøå òî÷åê îïîðû è ìåíüøå âîçìîæíîñòè ïîìîãàòü îñòàëüíûì òåëîì, ÷òî ðàñïðåäåëèò íàãðóçêó áîëåå àêöåíòèðîâàííî íà ðàáî÷èå ìûøöû. Èñõîäíîå ïîëîæåíèå: ðóêè âäîëü òóëîâèùà, ñïèíà è øåÿ ðîâíûå, ïëå÷è îïóùåíû, ëàäîíè ñìîòðÿò âî âíóòðü(ê òåëó, êàê íà ðèñóíêå). Íà÷èíàåòñÿ äâèæåíèå ñî ñãèáàíèÿ â ëîêòåâîì ñóñòàâå/ïîäú¸ìîì ãàíòåëåé ïåðåä ñîáîé, è îäíîâðåìåííî ñ ýòèì ïðîèñõîäèò ñóïèíàöèÿ ïðåäïëå÷üÿ, êîòîðàÿ çàêàí÷èâàåòñÿ ïðèìåðíî â òîò ìîìåíò, êîãäà ïðåäïëå÷üå áóäåò ïàðàëëåëüíî ïîëó. Ò.å. âíà÷àëå äâèæåíèÿ ëàäîíè íàïðàâëåíû âî âíóòðü, ê êîíöó äâèæåíèÿ ëàäîíè ñìîòðÿò âïåð¸ä. È êàê òîëüêî âû íà÷àëè äâèæåíèå, íà÷èíàåòå ñóïèíèðîâàòü ïðåäïëå÷üå, ïðèìåðíî íà ïîëîâèíå ïóòè ëàäîíü äîëæíà óæå ñìîòðåòü âïåð¸ä. Ëîêòè ïðè ýòîì ñìîòðÿò ñòðîãî âíèç, ò.å. ïëå÷åâàÿ êîñòü ìàêñèìàëüíî ïåðïåíäèêóëÿðíà ïîëó. Åñëè æå âû íà÷í¸òå ñèëüíî âûâîäèòü ëîêòè âïåð¸ä, ðàáîòàòü óæå áóäåò ïëå÷åâîé ñóñòàâ è ÷àñòü íàãðóçêè óéä¸ò íà ïåðåäíþþ äåëüòó è êëþâîâèäíî-ïëå÷åâóþ ìûøöó, íî åñëè ñëåãêà âûâåñòè ëîêòè, òî ýòî äàñò áèöåïñó äîïîëíèòåëüíîå ñîêðàùåíèå.
Ýòî íå çíà÷èò, ÷òî âûâîäèòü ëîêòè âïåð¸ä íåëüçÿ. Î÷åíü ÷àñòî ìîæíî âèäåòü, êàê ñïîðòñìåíû ýòî èñïîëüçóþò. Ñ îïûòîì ïðèõîäèò òàê ñêàçàòü «áîëüøàÿ ÷óâñòâèòåëüíîñòü» ìûøö . È êîãäà âû ÷åòêî ÷óâñòâóåò, ÷òî ñîãíóëè ëîêòåâîé ñóñòàâ çà ñ÷¸ò íóæíûõ ìûøö, ìîæíî âûâåñòè âïåð¸ä ëîêòè, ÷òîáû äîáàâèòü íàãðóçêó íà áèöåïñ.
Õâàòû: Ðàçíèöà â õâàòå íåìíîãî ðàñïðåäåëÿåò íàãðóçêó ìåæäó îñíîâíûìè ìûøöàìè. Åñëè äåëàòü óïðàæíåíèå îáðàòíûì õâàòîì, ëàäîíÿìè âïåð¸ä. Òî â ýòîì ñëó÷àå áèöåïñ ìàêñèìàëüíî ðàñòÿãèâàåòñÿ è àêöåíò ïàäàåò íà íåãî. Åñëè æå äåëàòü õâàòîì «ìîëîò»(ëàäîíè íàïðàâëåíû ê òåëó), òî ìàêñèìàëüíî ðàñòÿãèâàåòñÿ áðàõèàëèñ, ñëåäîâàòåëüíî îí çàáèðàåò áîëüøå íàãðóçêè, ÷åì â îáðàòíîì õâàòå.Òàê æå â ýòîì ñëó÷àå àêòèâíî âêëþ÷àåòñÿ ïëå÷åëó÷åâàÿ ìûøöà. È åñòü òðåòèé âàðèàíò ñîâìåñòèòü îáà õâàòà.  ýòîì ñëó÷àå óáèâàåì äâóõ çàéöåâ ñðàçó, è íàãðóæàåì äîïîëíèòåëüíî áèöåïñ ñóïèíàöèåé.
2. Ñãèáàíèå ðóê ñî øòàíãîé

Îñíîâíûå ðàáî÷èå ìûøöû: áèöåïñ, áðàõèàëèñ è ïëå÷åëó÷åâàÿ ìûøöà.
Òåõíèêà âûïîëíåíèÿ: Íîãè íóæíî ðàñïîëîæèòü íà øèðèíå ïëå÷, ìîæíî ÷óòü øèðå èëè ÷óòü óæå, â çàâèñèìîñòè îò àíàòîìè÷åñêèõ îñîáåííîñòåé, ãëàâíàÿ çàäà÷à ÷òî áû ïîëîæåíèå áûëî óñòîé÷èâûì. Íîãè ñëåãêà ñîãíóòû, ïîÿñíèöà è øåÿ ðîâíûå, ïëå÷è îïóùåíû. Òóò âñ¸ ïðàêòè÷åñêè òîæå ñàìîå, ÷òî è ñ ãàíòåëÿìè, òîëüêî ðóêè çàôèêñèðîâàíû ãðèôîì. Çàäà÷à ñîãíóòü ðóêè â ëîêòÿõ, è â êîíå÷íîé (âåðõíåé) òî÷êå ìîæíî ëîêòè âûâåñòè âïåð¸ä, ÷òî-áû äàòü ïîëíîñòüþ ñîêðàòèòüñÿ áèöåïñó. Íî íóæíî ñëåäèòü çà òåì, ÷òîáû íå çàáðàñûâàòü øòàíãó âñåì òåëîì è ñèëüíî íå âûâîäèòü ëîêòè âïåð¸ä, èíà÷å íàãðóçêà ïåðåéä¸ò íà ïåðåäíþþ äåëüòó. Äâèæåíèå äîëæíî áûòü ïîäêîíòðîëüíûì, îñîáåííî â íåãàòèâíîé ôàçå(êîãäà îïóñêàåì îáðàòíî). Ïîìîùü ñïèíîé, íîãàìè íóæíî èñêëþ÷èòü ýòî ìîæíî èñïîëüçîâàòü òîëüêî åñëè âû òðåíèðóåòåñü ñ ìàêñèìàëüíûì âåñîì è âû îïûòíûé ñïîðòñìåí.  ýòîì ñëó÷àå ìîæíî ñëåãêà ïîìîãàòü òåëîì ïîäíèìàòü øòàíãó, íî îïÿòü òàêè, íóæíî êîíòðîëèðîâàòü ñâîè ðàáî÷èå ìûøöû, ÷òîáû íå áûëî «çàáðàñûâàíèÿ». Åù¸ âàðèàíò îïåðåòüñÿ ñïèíîé íà ñòåíêó, òîãäà âû ïðàêòè÷åñêè èñêëþ÷èòå âîçìîæíîñòü ïîìîãàòü ñåáå äðóãèìè ìûøå÷íûìè ãðóïïàìè è íàãðóçêà óïàä¸ò íà öåëåâûå.
Ñóùåñòâóåò ìíåíèå, ÷òî íåîáõîäèìî ñâîäèòü ëîïàòêè ñàì ÿ íå âèæó â ýòîì íèêàêèõ ïðåèìóùåñòâ ïåðåä íåéòðàëüíûì ïîëîæåíèåì. Ïîëíîå ñâåäåíèå ëîïàòîê ïðîãí¸ò ñïèíó è óâåä¸ò ëîêòè íàçàä, ÷òî ñ îäíîé ñòîðîíû çàôèêñèðóåò ïëå÷åâîé ñóñòàâ, à ñ äðóãîé â òàêîì ñîñòîÿíèè áóäåò òðóäíî ïîëíîñòüþ ñîêðàòèòü áèöåïñ.
Õâàòû: Ñ÷èòàåòñÿ, ÷òî øèðèíà õâàòà äà¸ò àêöåíò ëèáî íà îäíó, ëèáî íà äðóãóþ ãîëîâêó áèöåïñà. ß ïðèäåðæèâàþñü ìíåíèÿ, ÷òî øèðèíó õâàòà íóæíî âûáèðàòü èç ñîîáðàæåíèé óäîáñòâà, âñå ãîëîâêè áèöåïñà âñåãäà ñîêðàùàåòñÿ ñèíõðîííî. Ïîýòîìó ìó÷èòü ñåáÿ íåóäîáíîé øèðèíîé õâàòà ñ÷èòàþ íåöåëåñîîáðàçíûì.
Õâàò ñâåðõó â ñâîþ î÷åðåäü äîñòàòî÷íî ñèëüíî îòëè÷àåòñÿ îò ñòàíäàðòíîãî, òåì, ÷òî âêëþ÷àåò â ðàáîòó ìûøöû çàïÿñòüÿ è òðåíèðóåò ñèëó õâàòà. Ïîýòîìó ÷àñòî èñïîëüçóåòñÿ áîêñ¸ðàìè, áîðöàìè è òåìè ñïîðòñìåíàìè, êîòîðûì íóæíà ñèëà õâàòà.
Ëþäÿì, êîòîðûì íåóäîáíî äåðæàòü îáû÷íûé ãðèô, ò.ê. ýòî íååñòåñòâåííîå ïîëîæåíèå êèñòåé, ìîæíî èñïîëüçîâàòü èçîãíóòûé ãðèô äëÿ áîëüøåãî óäîáñòâà è ÷òîáû ñíÿòü íàãðóçêó ñ ñóñòàâîâ.Äðóãîé ñèëüíî îùóòèìîé ðàçíèöû ìåæäó èçîãíóòûì è ïðÿìûì ãðèôîì ÿ íå âèæó, êðîìå êàê âî âòîðîì ñëó÷àå ëó÷øå ðàñòÿãèâàåòñÿ áèöåïñ.
3. Ñãèáàíèå ðóê íà ñêàìüå Ñêîòòà
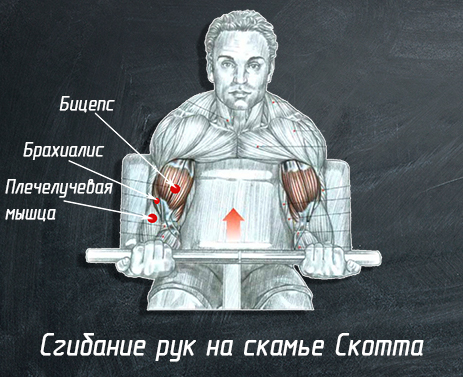
Îñíîâíûå ðàáî÷èå ìûøöû: áèöåïñ, áðàõèàëèñ è ïëå÷åëó÷åâàÿ ìûøöà.
Òåõíèêà âûïîëíåíèÿ: Ýòî èçîëèðîâàííîå óïðàæíåíèå íà ìûøöû ñãèáàòåëè, äîñòèãàåòñÿ ýòî òåì, ÷òî ìû îïåðåâøèñü íà ñêàìüþ èçîëèðóåì äâèæåíèå ïëå÷åâîé êîñòè, òåì ñàìûì ìû ìîæåì òîëüêî ñãèáàòü ëîêòåâîé ñóñòàâ, çàäåéñòâîâàòü ïåðåäíþþ äåëüòó èëè êëþâîâèäíî-ïëå÷åâóþ ìûøöó íå ïîëó÷èòñÿ. Îñòàëüíàÿ èñòîðèÿ âñ¸ òàêàÿ æå êàê è â óïðàæíåíèÿõ äî ýòîãî, íóæíî òîëüêî ñëåäèòü çà óãëîì. Âûñîòó ñêàìüè íóæíî âûðîâíÿòü òàê, ÷òîáû óãîë ìåæäó ïëå÷åâîé êîñòüþ è âåðòèêàëüþ áûë íåáîëüøèì, íî äîñòàòî÷íûì äëÿ ïîëíîãî ñîêðàùåíèÿ áèöåïñà.  ïðîòèâíîì æå ñëó÷àå, ÷åì áîëüøå óãîë, òåì ïëå÷åâàÿ êîñòü áëèæå ê ïàðàëëåëè ñ ïîëîì, â òàêîé ñèòóàöèè áóäåò ëåãêî äîñòè÷ü ïåðïåíäèêóëÿðà ìåæäó ïðåäïëå÷üåì è ïîëîì â ýòîì ñîñòîÿíèè âåñ ñíàðÿäà áóäåò äåéñòâîâàòü íà ëó÷åâóþ è ëîêòåâóþ êîñòè, à íå íà ðàáî÷èå ìûøöû, ÷òî áóäåò àíàëîãè÷íî «çàáðàñûâàíèþ» ïðè ñãèáàíèè ðóê ñî øòàíãîé ñòîÿ.
Íóæíî çíàòü åù¸ îäèí ìîìåíò: íå íàäî ïîëíîñòüþ ðàçãèáàòü ðóêè â ëîêòå, ýòî ñèëüíî íàãðóæàåò ñóõîæèëèÿ, ïî-ýòîìó íóæíî: 1) ëèáî íå âûïðÿìëÿòü ðóêè ïîëíîñòüþ; 2) ëèáî èñïîëüçîâàòü ìàëåíüêèé âåñ; 3) ëèáî âûïîëíÿòü óïðàæíåíèå õîðîøî ðàçîãðåòûì.
Õâàòû:  äàííîì óïðàæíåíèè ìîæíî òàêæå âûáèðàòü ìåæäó ïðÿìûì ãðèôîì è èçîãíóòûì, èñõîäÿ èç óäîáñòâà. Ìîæíî âûïîëíÿòü óïðàæíåíèÿ îäíîé ðóêîé èñïîëüçóÿ ãàíòåëü, ïðè ýòîì òàêæå íåîáõîäèìî ñëåäèòü çà óãëîì ìåæäó ïëå÷åâîé êîñòüþ è âåðòèêàëüþ.
4. Ðàçãèáàíèå ðóê ë¸æà ñî øòàíãîé ( «Ôðàíöóçñêèé æèì» )
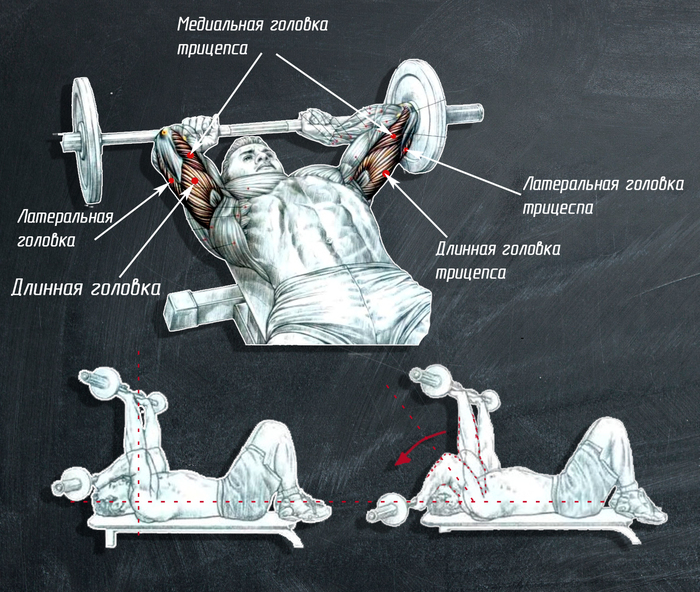
Îñíîâíûå ðàáî÷èå ìûøöû: òðèöåïñ, ëîêòåâàÿ ìûøöà.
Òåõíèêà âûïîëíåíèÿ: Èñõîäíîå ïîëîæåíèå: ë¸æà íà ñïèíå ïîäíÿòü ðóêè ïåðåä ñîáîé, ÷òî áû ïëå÷åâàÿ êîñòü áûëà ïåðïåíäèêóëÿðíà ãîðèçîíòàëè, ëîïàòêè ñâåñòè âìåñòå, äëÿ òîãî ÷òî áû óáðàòü íàãðóçêó ñ ïîÿñíèöû ìîæíî ïîñòàâèòü íîãè íà ñêàìüþ, èëè â ïëîñêîñòü òóëîâèùà. Ðóêè äåðæàò ãðèô ïðèìåðíî íà øèðèíå ïëå÷. Íà÷èíàåòñÿ äâèæåíèå ñ îïóñêàíèÿ øòàíãè êî ëáó, çàòåì âîçâðàùàåì ñíàðÿä â èñõîäíîå ïîëîæåíèå ðàçãèáàíèåì ëîêòåâîãî ñóñòàâà. ×åì áîëüøå àìïëèòóäà äâèæåíèÿ, òåì áîëüøå ðàáîòàþò ìûøöû. Âî âðåìÿ âûïîëíåíèÿ óïðàæíåíèÿ ïðîèñõîäèò äâèæåíèå òîëüêî ïðåäïëå÷èé è ëîêòåâîãî ñóñòàâà.
Åñëè ëîêòè îïóñòèòü íèæå/ïîäâåñòè áëèæå ê ãîëîâå, ò.å. ñîçäàòü óãîë ìåæäó ïëå÷åâîé êîñòüþ è òóëîâèùåì áîëüøå 90 ãðàäóñ, òî ñíàðÿä áóäåò îïóñêàòüñÿ çà ãîëîâó. Ýòî ïîçâîëèò â áîëüøåé ñòåïåíè âêëþ÷èòü â ðàáîòó äëèííóþ ãîëîâêó òðèöåïñà, ò.ê. îíà êðåïèòñÿ ê ëîïàòêå, â äàííîì ïîëîæåíèå äëèííàÿ ãîëîâêà áóäåò â áîëüøåì ðàñòÿæåíèè. Óïðàâëÿÿ ïîëîæåíèåì ëîêòåé ìîæíî â áîëüøîé ñòåïåíè çàäåéñòâîâàòü òðèöåïñ.
Õâàòû:  äàííîì óïðàæíåíèè øèðèíà õâàòà, âèä ãðèôà, îòíîøåíèå øèðèíà õâàòà/øèðèíà ëîêòåé ñóãóáî èíäèâèäóàëüíî è çàâèñèò îò àíàòîìè÷åñêèõ îñîáåííîñòåé ÷åëîâåêà. Èçîãíóòûé ãðèô ïîìîãàåò ñíÿòü íàãðóçêó ñ êèñòåé. Ïîäáèðàéòå õâàò òàê, ÷òîáû âàì áûë óäîáíî è èçáåãàéòå áîëåâûõ îùóùåíèé. Åñëè âû íîâè÷îê, òî ñî âðåìåíåì ïîýêñïåðèìåíòèðóéòå ñ âèäîì õâàòà è äëÿ ñåáÿ ðåøèòå: â êàêîì ïîëîæåíèè âû ëó÷øå âñåãî ÷óâñòâóåòå ðàáî÷èå ìûøöû.
Ãëàâíîé çàäà÷åé â äàííîì óïðàæíåíèè ïðè ëþáîì õâàòå è ãðèôå ýòî ðàçãèáàíèå ëîêòåâîãî ñóñòàâà.
Êàê àëüòåðíàòèâíûé âàðèàíò ìîæíî èñïîëüçîâàòü âìåñòî ãðèôà ãàíòåëè, ïðè ýòîì ðàáîòàþò áîëüøå ìûøö ñòàáèëèçàòîðîâ, è âåñ ðàñïðåäåëÿåòñÿ ðàâíîìåðíî íà êàæäóþ ðóêó.
5. Ðàçãèáàíèå ðóê â áëîê-òðåíàæ¸ðå.
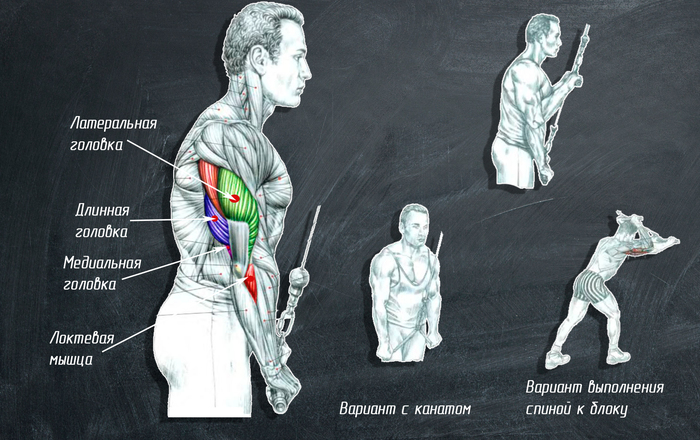
Îñíîâíûå ðàáî÷èå ìûøöû: òðèöåïñ, ëîêòåâàÿ ìûøöà.
Òåõíèêà âûïîëíåíèÿ: Èñõîäíîå ïîëîæåíèå: ñïèíà è øåÿ ðîâíûå, ìîæíî íåìíîãî íàêëîíèòü âïåð¸ä òóëîâèùå, ÷åì áîëüøå íàêëîí, òåì áîëüøå óãîë ìåæäó òóëîâèùåì è ïëå÷åâîé êîñòüþ,è òåì ñèëüíåå ðàñòÿãèâàåòñÿ äëèííàÿ ãîëîâêà òðèöåïñà. Ïëå÷è îïóùåíû, â íåéòðàëüíîì ïîëîæåíèå, ëîêòè íàïðàâëåíû â ïîë. Îñíîâíàÿ çàäà÷à óïðàæíåíèÿ ðàçãèáàòü ëîêòåâîé ñóñòàâ. Ïëå÷åâàÿ êîñòü çàôèêñèðîâàíà, äâèãàþòñÿ òîëüêî ïðåäïëå÷üÿ. Âñ¸ òîæå ñàìîå, ÷òî è âî «ôðàíöóçñêîì æèìå», òîëüêî â äðóãîé ïëîñêîñòè.
Õâàòû: Ìîæíî èñïîëüçîâàòü êàíàò, â ýòîì ñëó÷àå ñ÷èòàåòñÿ, ÷òî ëó÷øå âñåãî ïðîðàáàòûâàåòñÿ ëàòåðàëüíàÿ ãîëîâêà, ò.ê. â íèæíåé òî÷êå ìîæíî ìàêñèìàëüíî ñîêðàòèòü òðèöåïñ. Çà ñ÷¸ò òîãî,÷òî ðóêè ïî÷òè ïàðàëëåëüíû òåëó äëèííàÿ ãîëîâêà áëèçêà ê ïîëíîìó ñîêðàùåíèþ, ïëþñ â íèæíåé òî÷êè ìîæíî ðàçîãíóòü ïðåäïëå÷üÿ íåìíîãî â ñòîðîíû.
 ñëó÷àå âûïîëíåíèÿ ðàçãèáàíèÿ èç-çà ãîëîâû/ñïèíîé ê òðåíàæåðó ñ÷èòàåòñÿ, ÷òî ëó÷øå âñåãî ïðîðàáàòûâàåòñÿ äëèííàÿ ãîëîâêà.
ß â ñâîþ î÷åðåäü âñ¸ ñ÷èòàþ, ÷òî ìûøöà ðàáîòàåò ïîëíîñòüþ, è ñóùåñòâåííî ñìåñòèòü àêöåíò íà îäíó èç ãîëîâîê íå ïîëó÷èòñÿ. Ìîæíî òîëüêî óïðàâëÿòü óãëîì ìåæäó ïëå÷åâîé êîñòüþ è òóëîâèùåì, òåì ñàìûì ðàñòÿãèâàòü äëèííóþ ãîëîâêó òðèöåïñà.
6. Ðàçãèáàíèå ãàíòåëè èç-çà ãîëîâû
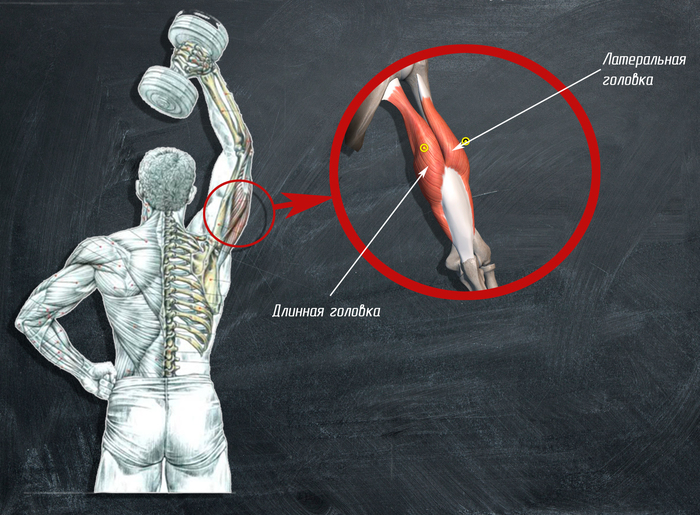
Îñíîâíûå ðàáî÷èå ìûøöû: òðèöåïñ, ëîêòåâàÿ ìûøöà.
Òåõíèêà âûïîëíåíèÿ: Ìîæíî âûïîëíÿòü ñòîÿ, ìîæíî âûïîëíÿòü ñèäÿ. Èñõîäíîå ïîëîæåíèå: ñïèíà è øåÿ ðîâíûå, íåîáõîäèìî íàïðÿ÷ü ìûøöû ïðåññà, ÷òîáû íå áûëî ñèëüíîãî ïðîãèáà â ïîÿñíèöå(â ñëó÷àå êîãäà âûïîëíÿåòñÿ ñòîÿ), ïëå÷è â íåéòðàëüíîì ïîëîæåíèè, ðóêà ïîäíÿòà ââåðõ íàä ãîëîâîé. Ïëå÷åâîé ñóñòàâ è ëîêòåâîé ñóñòàâ íàõîäÿòñÿ â îäíîé ïëîñêîñòè ïåðïåíäèêóëÿðíîé ïîëó. Çàäà÷à îïóñêàòü ãàíòåëü çà ãîëîâó, çàòåì âîçâðàùàòü îáðàòíî ïðè ïîìîùè ðàçãèáàíèÿ â ëîêòåâîì ñóñòàâå. Ïëå÷åâàÿ êîñòü ïî÷òè ïåðïåíäèêóëÿðíà ãîðèçîíòó, ìîæíî äëÿ óñòîé÷èâîñòè ïðèäåðæèâàòü å¸ äðóãîé ðóêîé. Ñòàðàéòåñü èçáåãàòü ñëèøêîì àìïëèòóäíîãî äâèæåíèÿ â ïëå÷åâîì ñóñòàâå.
 òàêîì ïîëîæåíèè äëèííàÿ ãîëîâêà ìàêñèìàëüíî ðàñòÿãèâàåòñÿ. Ìíîãèå èñïûòûâàþò äèñêîìôîðò ïðè âûïîëíåíèè óïðàæíåíèÿ, â òàêîì ñëó÷àå íóæíî íàéòè îïòèìàëüíîå ïîëîæåíèå ïëå÷åâîé êîñòè, ñèëüíî íå îòêëîíÿÿñü îò ñòàíäàðòíîãî(ïëå÷åâàÿ êîñòü ìàêñèìàëüíî ïåðïåíäèêóëÿðíà ãîðèçîíòó, è ñòàðàòüñÿ äåðæàòü âñå òðè ñóñòàâà â îäíîé ïëîñêîñòè).
Õâàòû: ìîæíî âûïîëíÿòü óïðàæíåíèå äâóìÿ ðóêàìè ñ ãàíòåëåé ïîòÿæåëåå. Èäåÿ îñòà¸òñÿ òàæå: ëîêòè íàïðàâëåíû ââåðõ, ñíàðÿä îïóñêàåòñÿ çà ãîëîâó.  ýòîì ñëó÷àå òàê æå íóæíî äåðæàòü ïëå÷åâîé è ëîêòåâîé ñóñòàâ â îäíîé ïëîñêîñòè.
Ïîïðîáóéòå îáâà âàðèàíòà âûïîëíåíèÿ äâóìÿ ðóêàìè è îäíîé.  êàêîì ñëó÷àå áóäåò áîëåå êîìôîðòíî, òîò è èñïîëüçóéòå â ñâîèõ òðåíèðîâêàõ.
Íà ñåãîäíÿ ýòî âñ¸, ÿ ðàçîáðàë ìûøöû ðóê, çà èñêëþ÷åíèåì ïðåäïëå÷èé. Âàðèàíòîâ óïðàæíåíèé ìîæíî ïðèäóìàòü î÷åíü ìíîãî, è ïèñàòü îá ýòîì ìîæíî ñòîëüêî æå. Ãëàâíàÿ çàäà÷à òðåíèðóþùåãîñÿ: ïîíèìàòü òî÷êè êðåïëåíèÿ ìûøö, êîòîðûå îí òðåíèðóåò, è êàêèå äâèæåíèÿ â êàêîì èìåííî ñóñòàâå îíè âûïîëíÿþò. Ñ ýòèìè çíàíèÿìè âû áóäåòå áîëåå îñîçíàíî ïîäõîäèòü ê âûïîëíåíèþ óïðàæíåíèé, è äàæå íå çíàÿ òî÷íîé òåõíèêè èñïîëíåíèÿ êàêîãî-òî óïðàæíåíèÿ, áóäåòå êàê ìèíèìóì ïîíèìàòü êàê åãî âûïîëíÿòü íå íàâðåäèâ ñåáå. Íà ýòîì ó ìåíÿ âñ¸, äî íîâûõ âñòðå÷.
Àâòîð ñòàòüè: Èãîðü Çàéöåâ
Ãðóïïà âêîíòàêòå
Êàíàë íà Youtube
Источник
Из этой статьи вы узнаете: при каких заболеваниях и почему возникает боль в локтевом суставе при сгибании и разгибании, чем ее лечить, на что указывает сильная боль. Поражение правой и левой руки. Характерные симптомы при различных патологиях.

Автор статьи: Стоянова Виктория, врач 2 категории, заведующая лабораторией в лечебно-диагностическом центре (2015–2016 гг.).
Дата публикации статьи: 10.06.2019
Дата обновления статьи: 18.01.2020
Содержание статьи:
- О чем свидетельствует боль в локтевом суставе при движениях в нем
- Обзор возможных причин, характерные симптомы в каждом случае
- Диагностика
- Методы лечения патологий
- Прогноз на выздоровление
- Первоисточники информации, научные материалы по теме
Боль в локте, появляющаяся исключительно при нагрузке, сгибании-разгибании или любых других движениях, является характерным признаком ряда повреждений и заболеваний:
- Травм.
- Эпикондилита.
- Артроза.
- Тендинита.
- Туннельного синдрома.
- Артрита.
 Возможные патологии локтевого сустава: 1 – вывих; 2 – артроз; 3 – эпикондилит; 4 – туннельный синдром
Возможные патологии локтевого сустава: 1 – вывих; 2 – артроз; 3 – эпикондилит; 4 – туннельный синдром
Боль в покое может возникать в острую стадию артрита. При воспалении сустав может болеть постоянно вне зависимости от нагрузки. Если боль есть только в покое, но исчезает при движении, стоит думать об остеохондрозе шейного или грудного отдела позвоночника.
Поражение в правом и левом локте не отличается по симптомам. У правшей чаще страдает правая рука, так как на нее идет большая нагрузка.
При диагностике симптом в 70–80 % случаев указывает на конкретные заболевания. Исключение – патологии, которые начинаются или протекают с нехарактерными признаками (например, подострый артрит с минимальными проявлениями, когда боль возникает не при каждом движении).
Большую часть заболеваний локтя, которые вызывают боль при движениях, диагностируют у:
- спортсменов – теннисистов, гольфистов;
- лиц, которые занимаются тяжелым и однообразным физическим трудом, – строителей, грузчиков;
- у людей в возрасте от 40–45 лет.
Болезни локтя встречаются достаточно часто. Например, в 40 % случаев у больных, которые обращаются с болью в локте при движениях, диагностируют эпикондилит.
Все эти патологии:
- по-своему опасны (могут стать хроническими, вызвать различные осложнения);
- требуют консультации врача (ортопеда – при артрозе, ревматолога и артролога – при тендините, эпикондилите, невропатолога – при туннельном синдроме);
- часть из них излечивается полностью (при своевременном обращении – эпикондилит, тендинит в 80–90 % случаев), другие – неизлечимы (артроз).
О чем свидетельствует боль в локтевом суставе при движениях в нем
Боль в локте при сгибании-разгибании – это симптом, который помогает исключить некоторые патологии и установить предварительный диагноз в 70–80 % случаев.
Чаще всего она указывает на:
- Начинающееся воспаление, патологию (в качестве примера можно привести начальный этап тендинита).
- Хроническое воспаление.
- Повреждение.
В зависимости от стадии болезни или наличия обострений боль может ощущаться постоянно или периодически:
- После перенесенной травмы (например, при вывихе сустава или разрыве его связок) боль сначала сохраняется постоянно, но при стихании воспалительного процесса возникает только при движении – сгибании и разгибании сустава.
- При артрите (воспалении сустава) или артрозе (разрушении хряща сустава) сначала боль появляется только при движении и нагрузке (на 1–2 стадии болезни). При прогрессировании процесса (3–4 стадия) боль становится постоянной.
- Отсутствие боли в покое и ее усиление при нагрузке характерно для тендинита (воспаления сухожилий) и эпикондилита (воспаления в области надмыщелков плечевой кости – той части, к которой прикрепляются связки).
Причиной большинства патологий являются нагрузки и однотипные, стандартные движения.
Схемы лечения острых (локоть болит постоянно) и хронических заболеваний не различаются, но имеют некоторые особенности. Например, при тендините и эпикондилите сустав обязательно обездвиживают (это дает тканям время на восстановление).
Обзор возможных причин, характерные симптомы в каждом случае

Боль в локте может возникнуть вследствие различных повреждений и заболеваний.
| Характер боли | Когда возникает |
|---|---|
Острая | Травмы, повреждения |
Жгучая, резкая, стреляющая | Туннельный синдром |
Ноющая, тупая | Эпикондилит, тендинит, туннельный синдром, хронический артрит, начальный этап артроза |
Слабая, тянущая | Туннельный синдром |
Усиливается при нагрузках | Эпикондилит, тендинит, артроз, хронический артрит |
Беспокоит во время сна (при перемене позиции, поворотах, попытках спать на больной руке) | Тендинит, туннельный синдром |
С внутренней стороны локтя в процессе сгибания | Медиальный эпикондилит |
С наружной стороны локтя в процессе разгибания | Латеральный эпикондилит |
Травмы
Один из основных, характерных признаков данной ситуации – боль при движениях локтевого сустава в момент травмы и после нее.
Помимо этого симптома, у пострадавшего возникают:
- отек в месте приложения силы (удара, ушиба);
- краснота, увеличение температуры кожи в месте травмы;
- кровоизлияние или гематома (появляются в течение суток);
- отсутствие возможности делать привычные движения (локоть не сгибается и не разгибается полностью);
- деформация сустава (выступы или сглаживание контуров).
 Деформация локтевого сустава при вывихе
Деформация локтевого сустава при вывихе
Туннельный синдром
Туннельный синдром еще принято называть синдромом кубитального канала. Его причиной является поражение локтевого нерва. Указанный нерв начинается в шейном нервном сплетении и проходит через локтевой кубитальный канал к кисти и пальцам.
 Синдром кубитального канала. Нажмите на фото для увеличения
Синдром кубитального канала. Нажмите на фото для увеличения
Какие признаки указывают на синдром:
- с внутренней стороны локтя чувствуется покалывание, онемение;
- безымянный палец или мизинец кисти теряет чувствительность;
- боль, увеличивающаяся при сгибании, а также в ночное время суток;
- появляются ограничения подвижности, слабость мышц;
- больному трудно удерживать в ладони мелкие предметы, пользоваться ножом, отверткой.
Эпикондилит
Эпикондилит – воспаление сухожилия в месте прикрепления к выступающей части кости (надмыщелка) с постепенным разрушением или перерождением тканей (дегенеративные процессы: рубцевание, отложение солей кальция).
 Латеральный эпикондилит локтевого сустава («локоть теннисиста»). Нажмите на фото для увеличения
Латеральный эпикондилит локтевого сустава («локоть теннисиста»). Нажмите на фото для увеличения
Эпикондилит появляется преимущественно в той руке, которой человек совершает большее количество движений. Соответственно, его возникновение будет зависеть от того, является больной правшой или левшой.
В суставе локтя 2 надмыщелка, расположенные по обе стороны локтя (снаружи и внутри), поэтому эпикондилит бывает:
- Латеральным (наружным). Для него характерны болевые ощущения в месте прикрепления сухожилия к надмыщелку. Они возникают при разгибании, поворотах конечности наружу и усиливаются, если больной пытается поднять тяжесть. Из других характерных симптомов стоит упомянуть мышечную слабость, болезненность, припухлость.
- Медиальным (внутренним). Ему свойственна боль при сгибании, увеличивающаяся при поднятии веса. По остальным симптомам напоминает латеральный эпикондилит.
 Латеральный эпикондилит локтевого сустава (слева на фото) и медиальный (справа). Нажмите на фото для увеличения
Латеральный эпикондилит локтевого сустава (слева на фото) и медиальный (справа). Нажмите на фото для увеличения
Артроз
Артроз – хроническое заболевание, сопровождающееся разрушением тканей и видоизменением сустава.
 Артроз локтевого сустава
Артроз локтевого сустава
Боль ощущается после нагрузок, а на ранних стадиях – при сгибании и разгибании локтевого сустава. Со временем болевые ощущения начинают присутствовать постоянно, даже после отдыха.
Другие характерные признаки ранних стадий артроза:
- незначительные ограничения в движениях (руку не удается до конца согнуть или разогнуть из-за боли);
- регулярно повторяющийся хруст.
Тендинит
Это воспаление сухожилий, прогрессирующее постепенно.
 Тендинит сухожилия трехглавой мышцы
Тендинит сухожилия трехглавой мышцы
В начале заболевания (неинфекционного, без участия патогенных микроорганизмов) боль возникает при движениях и не ощущается в покое.
Позднее боль чувствуется всегда, усиливается в ночное время суток (если человек ложится на бок, подворачивая под себя больную конечность), не проходит в покое, может усилиться внезапно.
Характерный признак хронического тендинита – крепитация (похрустывание, поскрипывание) сухожилия при движениях.
Артрит
Воспаление элементов сустава, которое обычно начинается с синовиальной оболочки (капсулы, окружающей сустав) и заканчивается деформацией (реже – разрушением) сустава.
 Артрит локтевого сустава (вид сзади)
Артрит локтевого сустава (вид сзади)
Симптомы артрита (кроме боли, возникающей при движении локтя):
- припухлость мягких тканей в области сустава;
- звук хруста при движениях.
При разных видах артритов в процесс вовлекаются другие суставы.
Диагностика
Патологии локтевого сустава диагностируют с помощью различных методов:
| Диагностический метод | Цель проведения |
|---|---|
Осмотр, опрос, тестирование | Врач выясняет возможную причину заболевания, сопутствующие симптомы, проводит тесты, уточняющие предварительный диагноз |
Рентгенография | Позволяет выявить смещение частей сустава при вывихах, повреждения, изменения плотности костей при артритах, деформацию при артрозе и артрите |
МРТ, УЗИ или КТ | Назначают, если необходимо подтвердить повреждения или изменения мягких тканей сустава, определить, где они находятся |
Артроскопия (осмотр полости сустава изнутри через прокол с помощью специального эндоскопического инструмента) | Позволяет исследовать внутрисуставную полость при артрите, артрозе |
Электромиография (оценка сократительной способности мышц), электронейрография (запись электрического сигнала в момент его распространения вдоль нерва) | Помогают определить скорость нервного импульса, место сдавления нерва, степень его поражения |
Пункция (прокол сустава с последующим забором синовиальной жидкости в его полости) | Лечебно-диагностическая процедура необходима, если после травмы в суставе скопилась кровь, много жидкости, которая мешает двигать рукой |
Лабораторное исследование внутрисуставной жидкости | Помогает подтвердить предварительно установленный диагноз, определить возбудителей процесса или изменения, характерные для некоторых заболеваний |
Анализы крови на ревматоидный фактор, аутоантитела при артрите, С-реактивный белок и др. | Прямо или косвенно указывают на наличие воспаления |
 Дополнительные методы исследования: 1 – рентгенография локтевого сустава; 2 – артроскопия; 3 – пункционное исследование; 4 – электронейромиография
Дополнительные методы исследования: 1 – рентгенография локтевого сустава; 2 – артроскопия; 3 – пункционное исследование; 4 – электронейромиография
Методы лечения патологий
Некоторые из заболеваний можно вылечить полностью (эпикондилит, тендинит, сдавление локтевого нерва, некоторые артриты) при своевременном обращении, другие – неизлечимы и постоянно прогрессируют (артроз).
Общие принципы лечения (методы обезболивания)
Для лечения всех этих заболеваний применяют средства и методы, способные снять выраженные симптомы – боль, припухлость, онемение, нарушения подвижности и чувствительности и пр.
Врач назначает:
- Негормональные противовоспалительные средства: Вольтарен, Диклофенак, Найз.
- Гормональные препараты (кортикостероиды): Кеналог, Дексаметазон, Преднизолон.
- Лечебную гимнастику.
- Физиотерапию: парафинотерапию (воздействие нагретым парафином), бальнеотерапию (ванны с минеральными водами).

Физиотерапевтические процедуры способствуют быстрому восстановлению тканей, помогают вернуть суставу подвижность.
Методы лечения разных заболеваний
| Патология | Методы лечения |
|---|---|
Травмы | Первая помощь (холодный компресс в течение суток, обездвиживание сустава, наложение лонгеты или гипса) При необходимости после травмы целостность тканей восстанавливают хирургическими метода? |
