Сагиттальный срез тазобедренного сустава

Оглавление темы «Тазобедренный сустав ( articulatio coxae ). Задняя область бедра.»:
1. Топография сосудисто-нервных образований ягодичной области. Верхний ягодичный сосудисто-нервный пучок. Половой сосудисто-нервный пучок. Канал Олькока.
2. Связь клетчатки подъягодичного пространства с соседними областями. Отверстия подъягодичного пространства. Сообщения ягодичной области.
3. Тазобедренный сустав ( articulatio coxae ). Суставные поверхности тазобедренного сустава. Линия Розера—Велатона. Суставная капсула тазобедренного сустава.
4. Связки тазобедренного сустава. Внутрисуставные связки тазобедренного сустава. Внесуставные связки тазобедренного сустава.
5. Слабые места тазобедренного сустава. Переднее слабое место капсулы тазобедренного сустава. Задненижнее слабое место капсулы тазобедренного сустава.
6. Коллатеральное кровообращение в области тазобедренного сустава. Коллатерали тазобедренного сустава. Коллатеральные сосуды тазобедренного сустава.
7. Задняя область бедра. Внешние ориентиры задней области бедра. Границы задней области бедра. Проекции сосудов и нервов задней области бедра на кожу.
8. Слои задней области бедра. Заднее ложе бедра. Мышцы заднего ложа бедра. Двуглавая мышца бедра. Полусухожильная мышца. Полуперепончатая мышца.
9. Седалищный нерв ( n. ischiadicus ). Топография седалищного нерва. Ветви седалищного нерва.
10. Сосуды заднего ложа бедра. Артерии задней поверхности бедра. Нижнее отверстие приводящего канала. Связь клетчатки задней области бедра с соседними областями.
Тазобедренный сустав ( articulatio coxae ). Суставные поверхности тазобедренного сустава. Линия Розера—Велатона. Суставная капсула тазобедренного сустава.
Тазобедренный сустав образован со стороны тазовой кости полушаровидной вертлужной впадиной, acetabulum, точнее, ее facies lunata, в которую входит головка бедренной кости. По всему краю вертлужной впадины проходит волокнисто-хрящевой ободок, labrum acetabuli, делающий впадину еще более глубокой, так что вместе с ободком ее глубина превосходит половину шара. Этот ободок над incisura acetabuli перекидывается в виде мостика, образуя lig. transversum acetabuli. Вертлужная впадина покрыта гиалиновым суставным хрящом только на протяжении fades lunata, остальная ее площадь занята рыхлой жировой тканью и основанием связки головки бедра (рис. 4.14).
Суставная поверхность головки бедренной кости, сочленяющейся с acetabulum, в общем равняется двум третям шара. Она покрыта гиалиновым хрящом, за исключением fovea capitis, где прикрепляется связка головки.
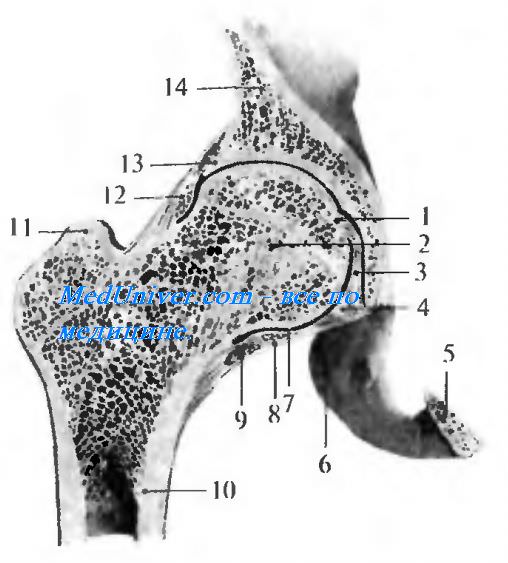
Рис. 4.14. Тазобедренный сустав на сагиттальном срезе (по Шпальте-хольцу, с изменениями).
I — fovea capitis femoris; 2 — caput femoris; 3 — lig. teres femoris; 4 — lig transversum acetabuli; 5 — ramus inferior ossis ischii; 6 — tuber ischiadicum; 7 — cavum articulare; 8 — capsula articularis; 9 — zona orbicularis; 10 — corpus femoris;
II — trochanter major, 12 — zona orbicularis; 13 — labium glenoidale; 14 — os ilium.
О соотношении костей, составляющих тазобедренный сустав, судят по условной линии Розера—Велатона. Она проходит от spina iliaca anterior superior через выпуклость большой ягодичной мышцы до tuber ischiadicum. В норме на указанной линии находится верхушка большого вертела. При переломе шейки бедренной кости верхушка большого вертела смещается кверху, а при вывихах — либо книзу от этой линии, либо кверху от нее.
Суставная капсула тазобедренного сустава прикрепляется по всей окружности вертлужной впадины. В области вертлужной вырезки сумка срастается с fig. transversum acetabuli, оставляя свободным отверстие между этой связкой и краями вырезки. Герметизм сустава в этом месте достигается за счет синовиальной оболочки, которая прикрывает здесь связку головки.
На шейке бедренной кости капсула тазобедренного сустава прикрепляется по нижней поверхности у основания малого вертела, по передней — на linеа intertrochanterica, по верхней — на уровне наружной четверти длины шейки. По задней поверхности шейки прикрепление сумки варьирует в больших пределах — от 2/3 до 1/2 ее длины и даже менее. Благодаря описанному расположению линии прикрепления сумки на бедре большая часть шейки оказывается лежащей в полости сустава.
Учебное видео анатомии тазобедренного сустава

— Также рекомендуем «Связки тазобедренного сустава. Внутрисуставные связки тазобедренного сустава. Внесуставные связки тазобедренного сустава.»
Источник
В анатомической терминологии существуют особые термины для точного описания расположения частей тела, органов и других анатомических образований в пространстве и по отношению друг к другу в анатомии человека и других животных с билатеральным типом симметрии тела. Причём, в анатомии человека имеется ряд терминологических особенностей, которые описываются здесь и в отдельной статье.
Используемые термины[править | править код]
Положение относительно центра масс и продольной оси тела или выроста тела[править | править код]
- Абаксиальный (антоним: адаксиальный) — располагающийся дальше от оси.
- Адаксиальный (антоним: абаксиальный) — располагающийся ближе к оси.
- Апикальный (антоним: базальный) — располагающийся у вершины.
- Базальный (антоним: апикальный) — располагающийся у основания.
- Дистальный (антоним: проксимальный) — дальний.
- Латеральный (антоним: медиальный) — боковой, лежащий дальше от срединной плоскости.
- Медиальный (антоним: латеральный) — серединный, располагающийся ближе к срединной плоскости.
- Проксимальный (антоним: дистальный) — ближний.
Положение относительно основных частей тела[править | править код]
- Аборальный (антоним: адоральный) — располагающийся на противоположном рту полюсе тела.
- Адоральный (оральный; антоним: аборальный) — располагающийся вблизи рта.
- Абдоминальный — относящийся к животу.
- Вентральный (антоним: дорсальный) — брюшной (передний).
- Дорсальный (антоним: вентральный) — спинной (задний).
- Каудальный (антоним: краниальный) — хвостовой, располагающийся ближе к хвосту или к заднему концу тела.
- Краниальный (антоним: каудальный) — головной, располагающийся ближе к голове или к переднему концу тела.
- Ростральный — носовой, «располагающийся ближе к клюву»; располагающийся ближе к голове или к переднему концу тела.
Основные плоскости и разрезы[править | править код]
- Сагиттальный — разрез, идущий в плоскости двусторонней симметрии тела.
- Парасагиттальный — разрез, идущий параллельно плоскости двусторонней симметрии тела.
- Фронтальный — разрез, идущий вдоль передне-задней оси тела перпендикулярно сагиттальному.
- Аксиальный — разрез, идущий в поперечной плоскости тела
Способы введения лекарственных препаратов[править | править код]
- перорально — через рот;
- интрадермально, внутрикожно (англ. intracutaneous или intradermal);
- подкожно (англ. subcutaneous);
- внутримышечно (англ. intramuscular);
- внутривенно (англ. intravenous);
- внутриартериально;
- внутрикостно;
- ректально — через анальное отверстие;
- сублингвально — под язык;
- трансбуккально — между верхней губой и десной;
- вагинально — через влагалище.
Направления[править | править код]
У животных обычно на одном конце тела располагается голова, а на противоположном — хвост. Головной конец в анатомии именуют краниальным, cranialis (лат. cranium «череп»), а хвостовой носит название каудального, caudalis (cauda «хвост»). На самой же голове ориентируются на нос животного, и направление к его кончику называют ростральным, rostralis (rostrum «клюв; нос»).
Поверхность или сторона тела животного, направленная вверх, против силы тяжести, называется дорсальной, dorsalis (dorsum «спина»), а противоположная сторона тела, оказывающаяся наиболее близко к земле, когда животное находится в естественном положении, то есть ходит, летает или плавает, — вентральная, ventralis (venter «живот»). Например, спинной плавник дельфина расположен дорсально, а вымя у коровы на вентральной стороне.
Для конечностей справедливы понятия: проксимальный, proximalis — для точки более приближенной к туловищу, и дистальный, distalis — для удалённой. Те же термины для органов означают удалённость от места начала данного органа: например, «дистальный отрезок тощей кишки»; или например, в руке человека плечо — проксимальный отдел, а кисть — дистальный.
Правая, dexter, и левая, sinister, стороны обозначаются, как они могли бы представляться с точки зрения изучаемого животного. Гомолатеральный, реже ипсилатеральный — расположение на той же стороне, а контрлатеральный — на противоположной стороне; билатерально — расположение по обе стороны.
Применение в анатомии человека[править | править код]
Все описания в анатомии человека основаны на предположении, что тело находится в позиции анатомической стойки, то есть человек стоит прямо, руки опущены, ладони обращены вперёд.
Области, расположенные ближе к голове, называются верхними; дальше — нижними. Верхний, superior, соответствует понятию краниальный, а нижний, inferior, — понятию каудальный.
Передний, anterior, и задний, posterior, соответствуют понятиям дорсальный и вентральный (однако в случае четвероногих животных, способных к вертикальной стойке, термины передний и задний некорректны: следует употреблять понятия дорсальный и вентральный).
Если рассматривается желудочно-кишечный тракт человека, то направление от рта к анусу называют каудальным.
Обозначение направлений[править | править код]
Образования, лежащие ближе к срединной плоскости — медиальные, medialis, а расположенные дальше — латеральные, lateralis. Образования, расположенные на срединной плоскости, называют срединными, medianus. Например, щека располагается латеральнее крыла носа, а кончик носа — срединная структура. Если орган лежит между двумя соседними образованиями, его называют промежуточным, intermedius.
Образования, расположенные ближе к туловищу, будут проксимальными по отношению к более удалённым, дистальным. Эти понятия справедливы также и при описании органов. Например, дистальный конец мочеточника проникает в мочевой пузырь.
Центральный — находящийся в центре тела или анатомической области;
периферический — внешний, удалённый от центра.
При описании положения органов, залегающих на различной глубине, используют термины: глубокий, profundus, и поверхностный, superficialis.
Понятия наружный, externus, и внутренний, internus, используют при описании положения структур по отношению к различным полостям тела.
Термином висцеральный, visceralis (viscerus — внутренность) обозначают принадлежность и близкое расположение с каким-либо органом. А париетальный, parietalis (paries — стенка), — значит «имеющий отношение к какой-либо стенке». Например, висцеральная плевра покрывает лёгкие, в то время как париетальная плевра покрывает внутреннюю поверхность грудной стенки.
Конечности[править | править код]
Поверхность верхней конечности относительно ладони обозначают термином palmaris — ладонный, а нижней конечности относительно подошвы — plantaris — подошвенный.
Край предплечья со стороны лучевой кости называют лучевым, radialis, а со стороны локтевой кости — локтевым, ulnaris. На голени край, где располагается большеберцовая кость, называется большеберцовым, tibialis, а противоположный край, где лежит малоберцовая кость — малоберцовым, fibularis.
Проксимальный (от лат. proximus — ближайший) — термин, указывающий на расположение органа или его части ближе к центру тела или к срединной (медианной) его плоскости; противоположен термину дистальный, например, в руке человека плечо — проксимальный отдел, а кисть — дистальный.
—>
Плоскости[править | править код]
В анатомии животных и человека принято понятие об основных проекционных плоскостях.
- сагиттальная плоскость разделяет тело на левую и правую части;
- фронтальная плоскость разделяет тело на дорсальную и вентральную части;
- горизонтальная плоскость разделяет тело на краниальную и каудальную части.
Применение в анатомии человека[править | править код]
анатомические плоскости:
• сагиттальная и парасагиттальная
• фронтальная
• аксиальная
Отношение тела к главным плоскостям проекции важно в таких системах медицинской визуализации, как компьютерная и магнитно-резонансная томография, позитронно-эмиссионная томография. В таких случаях тело человека, находящегося вертикально в анатомической стойке, условно помещается в трёхмерную прямоугольную систему координат. При этом плоскость YX оказывается расположенной горизонтально, ось X располагается в переднезаднем направлении, ось Y идёт слева направо или справа налево, а ось Z направляется вверх и вниз, то есть вдоль тела человека.
- Сагиттальная плоскость, XZ — разделяет правую и левую половины тела.
- Фронтальная или корональная плоскость, YZ — также располагается вертикально, перпендикулярно к сагиттальной; она отделяет переднюю (вентральную) часть тела от задней (дорсальной) части.
- Горизонтальная, аксиальная или поперечная плоскость, XY — перпендикулярна двум первым и параллельна поверхности земли, она отделяет вышележащие отделы тела от нижележащих.
Эти три плоскости могут быть проведены через любую точку тела человека; количество плоскостей может быть произвольным. Кроме того, в систематической анатомии для определения топографии внутренних органов используют ряд других плоскостей:
- горизонтальную транспилорическую (planum transpyloricum), проходящую через середину линии, соединяющей вырезку грудины с лобковым симфизом;
- горизонтальную подреберную (planum subcostale), проходящую через самые нижние точки реберной дуги;
- горизонтальную надгребневую (planum supracristale), соединяющую самые верхние точки подвздошных гребней;
- горизонтальную межбугорковую плоскость (planum intertuberculare), проходящую через верхние передние подвздошные ости подвздошных костей,
и др.
Плоскости срезов на примере мозга
Движения[править | править код]
Термином сгибание, flexio, обозначают движение одного из костных рычагов вокруг фронтальной оси, при котором угол между сочленяющимися костями уменьшается. Например, когда человек садится, при сгибании в коленном суставе уменьшается угол между бедром и голенью. Движение в противоположном направлении, то есть, когда происходит выпрямление конечности или туловища, а угол между костными рычагами увеличивается, называется разгибанием, extensio.
Исключением является голеностопный (надтаранный) сустав, в котором разгибание сопровождается движением пальцев вверх, а при сгибании, например, когда человек встаёт на цыпочки, пальцы движутся книзу. Поэтому сгибание стопы называют также подошвенным сгибанием, а разгибание стопы обозначают термином тыльное сгибание.
Движениями вокруг сагиттальной оси являются приведение, adductio, и отведение, abductio. Приведение — движение кости по направлению к срединной плоскости тела или (для пальцев) к оси конечности, отведение характеризует движение в противоположном направлении. Например, при отведении плеча рука поднимается в сторону, а приведение пальцев ведёт к их смыканию.
Под вращением, rotatio, понимают движение части тела или кости вокруг своей продольной оси. Например, поворот головы происходит благодаря вращению шейного отдела позвоночника. Вращение конечностей обозначают также терминами пронация, pronatio, или вращение кнутри, и супинация, supinatio, или вращение кнаружи. При пронации ладонь свободно висящей верхней конечности поворачивается назад, а при супинации — вперед. Пронация и супинация кисти осуществляются благодаря проксимальному и дистальному лучелоктевым суставам. Нижняя конечность вращается вокруг своей оси преимущественно за счёт тазобедренного сустава; пронация ориентирует носок стопы внутрь, а супинация — кнаружи. Если при движении вокруг всех трёх осей конец конечности описывает окружность, такое движение называют круговым, circumductio.
Ещё один вид движения — элевация, elevatio — поднятие (отведение) руки выше горизонтального уровня, которое происходит с участием движения всего пояса верхней конечности (лопатки и ключицы), в то время как поднятие руки до горизонтального уровня происходит только в плечевом суставе.
Антероградным называют движение по ходу естественного тока жидкостей и кишечного содержимого, движение же против естественного тока называют ретроградным. Так, движение пищи изо рта в желудок антероградное, а при рвоте — ретроградное.
Мнемонические правила[править | править код]
Для запоминания направления движения кисти руки при супинации и пронации обычно используют аналогию с фразой «Суп несу, суп пролил».
Обучающемуся предлагают вытянуть руку вперед ладонью вверх (вперед при висящей конечности) и представить, что он на руке держит тарелку супа — «Суп несу» — супинация. Затем он поворачивает руку ладонью вниз (назад при свободно-висящей конечности) — «суп пролил» — пронация.
См. также[править | править код]
- Система отсчёта
Ссылки[править | править код]
- Анатомические Термины ~4000 классифицированных терминов по анатомии человека
Литература[править | править код]
- Вентральный // Большая советская энциклопедия : в 66 т. (65 т. и 1 доп.) / гл. ред. О. Ю. Шмидт. — М. : Советская энциклопедия, 1926—1947.
- Аборальный // Большая советская энциклопедия : в 66 т. (65 т. и 1 доп.) / гл. ред. О. Ю. Шмидт. — М. : Советская энциклопедия, 1926—1947.
Источник
Том 05/N 8/2003 Остеоартроз тазобедренного сустава: течение, лечение и профилактика
В.А.Насонова, Л.И.Алексеева, Е.Л.Насонов
ГУ Институт ревматологии (дир. – член-корр. РАМН проф. Е.Л. Насонов) РАМН, Москва
Как известно, клинические классификации подразделяют остеоартроз на преимущественно локальный и генерализованный, что отвечает практическим задачам организации обоснованных принципов диагностики, лечения и профилактики. Аналогичная тенденция обозначена в МКБ-10, в которой остеоартроз тазобедренного сустава (ОАТС) выделен отдельным шрифтом (М16) в рамках блока «Артрозы».
По сравнению с другими локализациями остеоартроза ОАТС – наименее частая патология. Например, заболеваемость клинически очевидным ОАТС в Северо-Западном регионе США составила 88 на 100 000 человек в год, а остеоартроз коленного сустава встречался там же почти в 3 раза чаще (S.Oliveria и соавт., 1995), но необходимость в хирургическом лечении (эндопротезирование) превалировала именно при ОАТС.
Распространенность ОАТС менее тесно связана с возрастом, что более характерно для других локализаций остеоартроза, хотя тенденция к увеличению заболеваемости после 70 лет сохраняется. Что касается половых различий, то мужчины преобладают в частоте ОАТС в возрастной группе до 50 лет с односторонним поражением, а женщины – после 70 лет и, как правило, с двусторонним коксартрозом.
Среди предрасполагающих факторов явно превалирует врожденная дислокация бедра, дисплазия вертлужной впадины, небольшие травмы, физические перегрузки, включая некоторые профессиональные риски, например, у фермеров, бегунов на длинные дистанции, теннисистов (K.Brandt, 2000), связанные с локальными перегрузками.
В то же время обращается также внимание на значение в развитии болезни, особенно у женщин, таких «пожилых» особенностей, как снижение мышечной массы, суставной проприоцепции, что предрасполагает к постоянным механическим стрессам тканей тазобедренного сустава.
Влияние ожирения на развитие и прогрессирование ОАТС не столь однозначно, как при остеоартрозе коленного сустава, при котором избыточная масса тела – фактор прямой перегрузки суставных тканей. Тем не менее, поскольку у женщин с ОАТС нередко отмечается ожирение, обсуждается значение последнего как метаболически активного компонента. В этой связи обращается внимание на нередкое сочетание ОАТС с диабетом, гипертензией, гиперурикемией. Однако у мужчин с верхнебоковой (superolateral) анатомической моделью (субтипом, о чем дальше) ожирение может быть очевидным фактором риска.
Самый большой клинический симптом ОАТС – боль при ходьбе, которая может локализоваться в ягодице, паху, по передней поверхности бедра, иррадиировать в коленный сустав или поясничную область, но может быть и строго ограниченной областью сустава. При любых обстоятельствах боль при ОАТС связана с движением. Если в начале болезни боль носит характер периодической, возникая при выраженном или длительном перенатяжениях, то по мере прогрессирования приобретает постоянный характер, не исчезая уже и в покое, или требуется больше времени отдыха для ее исчезновения, уменьшения. Ночные боли, как правило, являются показателем продвинутой патологии в суставе и чаще всего связаны с развитием синовита, который может быть подтвержден ультразвуковым исследованием.
Как и при других локализациях остеоартроза, боль при ОАТС связана со многими причинами, среди которых локальные факторы имеют огромное значение – это нарушение биомеханики суставов (растяжение капсулы, патология внутрисуставных структур, нестабильность), миалгии, оссалгии.
Второй большой симптом ОАТС – скованность, которая появляется после любого неактивного состояния, но она обычно непродолжительна в начале болезни и постепенно нарастает во времени, приводя к затруднениям при сгибании – больным становится трудно обуться, надеть носки, чулки, поправить стельки в обуви. Мужчины испытывают затруднения при сексуальной активности.
При обследовании больного необходимо обратить внимание на связь с ходьбой, попросив его с разной скоростью походить по кабинету, а также ограниченную подвижность в суставе при пассивном движении, особенно это касается нарушения объема внутренней ротации, которое является критерием диагноза.
Распределение ОАТС (цит. по P. Dieppe, K. Lim, 1999).
ОА может максимально поражать верхнюю, нижнюю зоны, заднюю часть или другие сегменты тазобедренного сустава. При вовлечении верхней зоны имеется тенденция развития подвывихов головки бедра в верхнебоковом направлении, что характерно для обычного течения. Вовлечение всего сустава (концентрический ОА) наблюдается относительно редко.
Верхнебоковой (~60%; М>Ж)
Медиальная зона (~25%; Ж>М)
Концентрический (~15%; Ж>М)
Рис.1
Рис.2
Рис 3.



Индекс тяжести ОАТС (M.Leqnesne и соавт., 1987)
Боль и дискомфорт
Балл
Ночная боль
- только при движении или в определенном положении
1
- даже без движений
2
Утренняя скованность или боль после вставания с постели
- менее 15 мин
1
- 15 мин и более
2
Усиление боли после стояния в течение 30 мин
1
Боль возникает при ходьбе
- только после прохождения определенной дистанции
1
- с самого начала и затем усиливается
2
Боль в положении сидя в течение 2 ч, не вставая
1
Максимальная дистанция при ходьбе без боли
- более 1 км, но с ограничением
1
- около 1 км
2
- от 500 до 900 м
3
- от 300 до 500 м
4
- от 100 до 300 м
5
- менее 100 м
6
- с одной палочкой или костылем
+1
- с двумя палочками или костылями
+2
Активность на протяжении дня
- можете ли вы, наклонившись вниз, надеть носки
0–2
- можете ли вы поднять предмет с пола
0–2
- можете ли вы подняться на один пролет лестницы
0–2
- можете ли вы сесть в машину
0–2
Градация ответов: просто – слабая, с трудом – 1, невозможно – 2
Тяжесть ОАТС (баллы):
1–4 – слабая
5–7 – средняя
8–10 – выраженная
11–12 – значительно выраженная более 12 – резко выраженная
При пальпации отмечается болезненность вокруг самого сустава и в паху, но может быть и в области большого вертела при бурсите последнего, что подчеркивает неоднозначность болевого синдрома при ОАТС.
По мере прогрессирования болезни очевидной становится нарастающее укорочение пораженной конечности, нередко в связи с возникающими латеральными подвывихами головки бедра при верхнебоковой модели у мужчин до 60 лет. Последние в сочетании с нарастающей околосуставной мышечной атрофией способствуют развитию «анталгической (коксалгической)» походки, при которой, как правило, обнаруживается положительный симптом Тренделенбурга, т.е. снижение уровня тазовой кости на стороне пораженного сустава. Хромота при ходьбе является дополнительным источником обеспокоенности больных и развития депрессии, усиливающей болевой синдром.
Анатомические модели развития ОАТС
В последние годы выделяется по крайней мере 3 субтипа, или анатомические модели, развития ОАТС, на которые еще в 1976 г. впервые обратили внимание L.Solomon и соавт. (см. рисунок). Верхнебоковая (superоlateral) модель наиболее частая (до 60% всех случаев ОАТС), при ней максимальная зона поражения локализуется по верхнему полюсу головки бедра, ближе к латеральному краю вертлужной впадины. Реже встречается (~25%) медиальная локализация, основной полюс поражения при которой – нижняя часть головки бедра и соответственно медиальный край вертлужной впадины. При этих анатомических субтипах обычно наблюдаются очаговая локализация фибрилляции хряща и сужение щели при рентгенологическом исследовании. Достаточно редко (~15%) наблюдается концентрический тип ОАТС, при котором поражается вся головка бедра и соответственно развивается более обширная зона фибриллярных изменений суставного хряща (G.Meachim и соавт., 1980). Кроме того, биомеханические исследования показали, что при верхнебоковом субтипе ОАТС неблагоприятное значение имеют общие двигательные нагрузки и особенно нагрузки с форсированным отведением ноги. В то же время нуждаются в дальнейшем исследовании особенности биомеханики движения тазобедренного сустава в области головки бедра и вертлужной впадины при различных анатомических изменениях.
Клинически важно, что анатомические и патологические подтипы ОАТС различаются скоростью прогрессирования. Для концентрического типа характерно более доброкачественное течение, чем для других (J.Ledinghan и соавт., 1993), в то время как при верхнебоковом и медиальном типах развиваются подвывихи в латеральную и медиальную стороны соответственно, а также остеонекрозы, а при медиальном типе нередка и протрузия вертлужной впадины.
Исход в остеонекрозы при ОАТС, являющиеся наиболее частым показанием для эндопротезирования тазобедренного сустава, характерен для быстро прогрессирующего течения, причины которого не всегда очевидны, как и случаи спонтанного улучшения (в 5% при концентрическом варианте). Однако при ОАТС может возникнуть проблема последующего поражения коленных суставов, по-видимому, в связи с перегрузкой этих суставов. При этом остеоартроз коленного сустава может развиваться как на стороне поражения ОАТС (так называемый ипсилатеральный), так и возможно вовлечение в патологический процесс коленного сустава противоположной ноги с развитием так называемой артропатии длинной ноги (по сути здоровой) в связи с ее перегрузкой. Поэтому неслучайно рекомендуется держать палочку на здоровой стороне, чтобы уравновесить возникающую перегрузку.
И наконец, врач всегда должен помнить о весьма частом развитии при ОАТС бурситов в области большого вертела, которые могут осложнять болевой синдром, быть причиной ночных болей, невозможности спать на боку.
Классификационные критерии ОАТС
При распознавании ОАТС полезны классификационные критерии Американского ревматологического колледжа (R.Altman и соавт., 1991), в соответствии с которыми диагностическое значение имеют следующие признаки.
I. Клинические
1. Боль в тазобедренном суставе
2. а) внутренняя ротация менее 15°, б) СОЭ < 45 мм/ч или сгибание в тазобедренном суставе менее 115° или альтернативно
3. а) внутренняя ротация менее 15°, б) боль при внутренней ротации, в) утренняя скованность менее 60 мин, г) возраст старше 50 лет
II. Клинические и рентгенологические
1. Боль в тазобедренном суставе
2. СОЭ менее 20 мм/ч
3. Рентгенологически – остеофиты (головка бедренной кости или вертлужная впадина)
4. Рентгенологически – сужение суставной щели (верхнелатерально и/или медиально)
Как видно из представленных критериев, при ОАТС имеют значение и клинические, и рентгенологические признаки, при этом клинические направлены на раннее распознавание болезни, а клинико-рентгенологические – на ее подтверждение и большую достоверность диагноза и, по возможности, на выделение субтипа, что по сути уже заложено в п. 4 – сужение суставной щели, что характерно для верхнебокового и медиального субтипов.
Наряду со своевременностью правильной диагностики ОАТС для клинициста большое значение имеет объективная оценка тяжести болезни (по сути подвижности сустава), позволяющая достаточно обоснованно назначать лечение. Для оценки индекса тяжести ОАТС, коррелирующего со степенью функциональных нарушений со стороны тазобедренного сустава, могут быть использованы критерии Лекена (см. таблицу).
Как видно из таблицы, собранные в ней вопросы и ответы объективно помогают врачу оценить тяжесть состояния больного и тяжесть поражения тазобедренных суставов, определяющих двигательную активность независимо от причины, вызвавшей ее нарушение. Однако при оценке индекса тяжести необходимо учитывать психологические факторы, влияющие на объективность оценки. Например, сопоставление субъективной оценки тяжести патологического процесса показало, что были более склонны к утяжелению и инвалидизации женщины с остеоартрозом, чем мужчины, люди материально обеспеченные – чем мужчины работающие, разведенные – чем семейные (K.Brandt, 2000). Не менее интересно обсуждение вопросов, почему и когда люди, случайно узнающие о рентгенологических признаках остеоартроза, считают целесообразным обратиться к врачу. И хотя нет точного ответа, но возможно значение доступного уровня социальной защиты и мнительности (N.Hadler, 1998), что представляет интерес для врача и его работы с пациентом.
Инструментальные методы диагностики ОАТС
Среди инструментальных методов диагностики ОАТС наряду с общепринятыми рентгенологическими методами определенное значение приобретает магнитно-резонансная томография (МРТ), позволяющая получить информацию обо всех структурах сустава, в том числе на ранних этапах развития болезни. Это касается визуализации хряща, определения ранних стадий его дегенерации и, что особенно важно при ОАТС, уточнения состояния сухожильно-связочного аппарата, имеющего большое значение для поддержания статической и динамической стабильности сустава. Этот метод помогает уточнить целостность связок, патологию сухожилий (бурситов, тенденитов), состояние околосуставной мускулатуры, начинающихся остеонекрозов (В.Н.Коваленко, О.П.Борткевич, 2003).
Ультразвуковое исследование тазобедренного сустава при коксартрозе имеет определенное значение для выявления выпота в суставе и оценки диагностической значимости состояния околосуставных мягких тканей.
В.Н.Коваленко и О.П.Борткевич (2003) провели ультразвуковое исследование (УЗИ) у 54 больных ОАТС, сопоставив их со стадиями рентгенологического исследования. Установлена достаточно важная информативность УЗИ для выявления изменений суставного хряща и синовиальной мембраны, выпота в суставе, а также изменений околосуставных мягких тканей.
Следовательно, для распознавания ОАТС в настоящее время применяются различные вспомогательные методики, включая рентгенологические, томографические и ультразвуковые, которые, безусловно, расширяют диагностические возможности врача, помогают выявлять ранние неблагоприятные признаки течения болезни, в частности остеонекрозы, а также, что отнюдь не маловажно, сопутствующую патологию мягких тканей, нередко осложняющую субъективное состояние больного.
Источник
