Ростковые зоны коленного сустава

Хирургия коленного сустава // Эпифизеолиз — переломы в области ростковой пластинки кости
Ростковая зона кости представляет собой участок развивающейся хрящевой ткани на концах длинных костей. Ростковая пластинка регулирует и определяет длину и форму зрелой кости.
Кости растут из зоны ростковой пластинки. После завершения созревания организма ростковая зона закрывается, и рост кости прекращается. Ростковая пластинка расположена между метафизом (расширением на конце кости) и эпифизом кости.
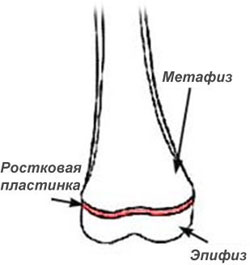
расположение ростковой пластинки
на конце бедренной кости
Статистика
На долю эпифизеолиза приходится от 15 до 30% всех переломов детского возраста. Данные переломы требуют неотложной медицинской помощи, поскольку могут приводить к искривлению и разнице в длине конечностей.
Сращение переломов у детей происходит быстрее, чем у взрослых.
Детский хирург-ортопед, который проводит соответствующее обследование, поможет определить природу травмы ростковой пластинки, выберет соответствующий метод лечения и назначит последующее наблюдение для оценки процесса восстановления.
Переломы в области ростковой пластинки встречаются часто, но серьезную проблему они обычно не представляют. Деформация костей сопровождает эпифизеолиз лишь в 1-10% случаев.
Группа риска
В группу риска развития эпифизеолиза входят:
- У мальчиков переломы в зоне роста кости встречаются в два раза чаще, чем у девочек.
- Активно растущие дети. Пик встречаемости эпифизеолиза отмечается у подростков.
- Треть всех случаев эпифизеолиза приходится на такие виды спорта, как футбол, баскетбол и гимнастика.
- В 20% случаев переломы в области ростковой пластинки встречаются при физической активности на отдыхе:
- велосипедные прогулки
- катание на санях, скейтборде, лыжах или коньках
Классификация эпифизеолиза
В настоящее время разработано несколько систем классификации. Самой распространенной системой, возможно, является классификация Салтера-Харриса.
Лечение
Переломы типа I
- Могут нарушать рост кости.
- При лечении многих переломов данного типа используется гипсовая иммобилизация, однако может потребоваться и хирургическое лечение. Операция, как правило, включает постановку интрамедуллярного (внутрикостного) штифта, который удерживает отломки на месте и воссоздает нормальную ось кости.
Переломы типа II
- Данные переломы срастаются обычно хорошо, однако могут потребовать хирургического лечения. Представляют собой самый распространенный тип переломов в зоне роста костей.
- При лечении большинства переломов данного типа используется гипсовая иммобилизация.
Переломы типа III
- Переломы III типа чаще всего встречаются у детей старшего возраста. За счет начинающегося окостенения ростковой пластинки линия перелома проходит не через всю кость, а изгибается, что сопровождается откалыванием участка эпифиза.
- Переломы данного типа требуют хирургического лечения и внутренней фиксации, что восстанавливает нормальную анатомию зоны роста и суставных поверхностей.
Переломы типа IV
- Данные переломы обычно полностью прекращают рост кости.
- Они требуют хирургического лечения с внутренней фиксацией.
Переломы типа V
- Лечение включает гипсовую иммобилизацию или, в некоторых случаях, операцию.
- Данные переломы практически всегда сопровождаются нарушением роста кости.
(495) 506-61-01 — где лучше оперировать колено и коленный сустав
ЗАПРОС в КЛИНИКУ
Источник
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 27 октября 2013;
проверки требуют 15 правок.
Эпифизарная пластинка (хрящевая пластинка роста) или зона роста — пластинка гиалинового хряща между эпифизом и метафизом трубчатых костей. Эпифизарная пластинка отмечается у детей и подростков; у взрослых её нет; после окончания роста она замещается эпифизарной линией.
Зона роста — участок растущей ткани с обоих концов длинных трубчатых костей у детей и подростков. От её роста зависит будущая длина и форма зрелой костной ткани. После завершения роста в конце пубертатного возраста (для каждой кости имеется свой возраст закрытия этих зон) рост их завершается, и зона роста замещается твёрдой костной тканью.
Повреждения зон роста[править | править код]
Эпифизарные пластинки являются самой слабой частью детского скелета. Травмы их происходят даже чаще травм связок, мышц и др. Травмы, вызывающие растяжение связок у взрослых, способны стать причиной повреждений пластин роста у детей.
Эти травмы составляют 15 процентов всех детских переломов и встречаются в два раза чаще у мальчиков, чем у девочек, у которых опорно-двигательный аппарат созревает раньше, чем у мальчиков. В результате у девочек раньше завершается формирование костной ткани, и пластинки роста заменяются плотной костной тканью. Почти 50% всех травм пластинок роста происходят в области лучезапястного и локтевого суставов. На нижней конечности наблюдаются чаще переломы в области голеностопного, коленного суставов, на стопе.
Травмы[править | править код]
Eсли ребенок после имевшей место травмы жалуется на боль, и есть локальная болезненность, то нужен экстренный «покой» (иммобилизация) поврежденной конечности с консультацией врача.
Переломы в области зон роста (зона роста) у детей бывают травматические, бывают и патологические, когда причиной служат заболевания, приводящие к нарушениям нормальной структуры эпифизарных пластинок.
Другие возможные причины травмы пластинок роста[править | править код]
У детей причиной нарушений пластинок роста может быть обморожение.
Радиационная терапия и химиотерапия при лечении отдельных видов рака также могут стать причиной повреждения роста пластины.[источник не указан 537 дней]
Диагностика[править | править код]
Консультации врача необходимо сопровождать рентгенологическим исследованием.
Имеются особенности рентгенологического исследования костей детей. Поскольку зоны роста не имеют такой плотности, как кости, то рентгенография их не визуализирует. Поэтому рентгенологическое исследование проводят симметрично на обеих конечностях для сравнения изображений.
МРТ позволяет достаточно четко визуализировать изменения в тканях.
Рост костей в длину[править | править код]
Эпифизарная пластинка участвует в продольном росте костей. Хондроциты пластинки находятся в постоянном митотическом делении.
Дочерние клетки собираются со стороны эпифиза, материнские оттесняются к метафизу. На фоне дегенерации старых хондроцитов остеобласты формируют новую костную ткань. В конце полового созревания эпифизарные хрящевые клетки прекращают деление, и вся хрящевая ткань постепенно замещается костной, за исключением тонкой эпифизарной линии[2]. Во взрослом возрасте единственным способом регуляции роста остаётся модификация длины кости посредством дистракционного остеогенеза.
Хрящевая пластинка роста имеет специфическую зональную организацию. Различают относительно неактивную резервную зону (эпифизарный конец), пролиферативную зону, гипертрофическую зону и зону оссифицирующегося хряща (метафиз).
Патология[править | править код]
Дефекты развития эпифизарной пластинки приводят к расстройствам роста. Наиболее распространённым врождённым дефектом является ахондроплазия — нарушение формирования хряща, приводящее к развитию карликовости. Распространённой патологией эпифизарной пластинки является её разрушение (эпифизеолиз).
Исследование эпифизарной пластинки[править | править код]
Хирург Джон Хантер, который считается «отцом пластинки роста», занимался изучением роста цыплят. Он отметил, что кости растут с концов, таким образом выявив существование эпифизарных пластинок[3].
Примечания[править | править код]
Источник
Механизмы возникновения дисплазий

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Читать далее »
Применительно к костной ткани, следует учитывать, что ее развитие проходит все стадии развития, свойственные эволюции животных. На последних этапах внутриутробного развития происходит закладка сначала хрящевой ткани, с преобразованием ее в костную ткань.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
К моменту рождения у плода уже сформирован скелет. В дальнейшем, по мере роста ребенка будет продолжаться рост и формирование костей, суставов и позвоночника.
Обычно под дисплазией коленного сустава подразумевается изменение формы суставных поверхностей. Сбой в развитии костной системы может произойти на любом этапе внутриутробного развития или в процессе жизни ребенка. От этого зависит степень тяжести заболевания. Дисплазия суставов у детей нередко сочетается с дисплазией соединительной, мышечной, хрящевой тканей.
Дисплазия коленного сустава часто сопровождается изменением формы надколенника. Возникает несоответствие между суставной поверхностью надколенника и большеберцовой костью. Эти изменения в суставе сопровождаются болью.
У детей при дисплазии происходят изменение ростковой зоны костей сустава, покровных суставных хрящей, связок. Дисплазия соединительной ткани обуславливает слабость связочного аппарата (крестообразных связок, менисков, боковых связок) и суставной сумки. Это приводит к ощущению разболтанности движений.
У детей в костях имеются зоны роста – хрящевые участки под эпифизами костей. За счет них происходит рост костей в длину. В нижних конечностях наиболее активные зоны, расположенные вблизи коленного сустава. Повреждение этих зон роста в процессе формирования костей приводит к деформации конечностей у детей.
Если происходит искривление в суставе кнаружи – варусная деформация. Нижние конечности приобретают О – образную форму. Искривление костей кнутри – вальгусная деформация. Нижние конечности приобретают Х – образную форму.
Коленный сустав образован суставными поверхностями бедренной и большеберцовой костей. Полость выстлана синовиальной оболочкой. Она вырабатывает синовиальную жидкость – своеобразную смазку, которая облегчает движения. В толще сухожилия четырехглавой мышцы бедра расположен надколенник. Сзади он прикасается к соответствующей выемке бедренной кости. Снаружи сустав имеет суставную сумку. К бугристости большеберцовой кости прикрепляются мышцы бедра. При завершении роста ростковые зоны перестают функционировать. На рентгенограмме взрослого человека вы их не найдете. При односторонней дисплазии у детей происходит отставание роста ноги. Возникает истончение мышц – мышечная атрофия бедра и голени.
Возрастная категория подверженности болезни
Болезнь Осгуда Шляттера является возрастным заболеванием, и в основном с ним сталкиваются подростки и дети в возрасте от 10 лет до 18 лет. Именно в этот период они начинают интенсивно расти. При этом есть некоторые отличия между девочками и мальчиками. Так как у девочек половое созревание начинается раньше, то и риск развития патологии припадает на возрастной период 11-12 лет. У мальчиков он составляет 13-14 лет.
Болезнь является очень распространенной. Согласно статистике, ее диагностируют у 11% всех детей. Особенно это касается тех, кто активно занимается спортом. Недуг начинает развиваться на фоне полученной травмы, даже незначительной.
Итак, к основным факторам риска можно отнести:
- Возраст. Зачастую патология развивается у детей и подростков до 18 лет. Во взрослом возрасте риск минимален. Основной признак – шишка под коленом.
- Пол. Синдром Шляттера бугристости большеберцовой кости зачастую наблюдается у мальчиков, так как они больше всего увлекаются различными видами спорта. В результате риск получения травм у них очень высок.
- Вид спорта. В зону риска попадают дети, которые занимаются активными видами спорта, такими как футбол, баскетбол, хоккей и другие. Иногда болезнь возникает на фоне сопутствующих заболеваний, таких как плоскостопие. Как известно, военкомат отмечает наличие такого недуга в карте призывника.
Зачастую болезнь поражает детей и подростков
Итак, подробнее. Несмотря на то, что данная болезнь преимущественно встречается среди мальчиков, сужение гендерного разрыва происходит по мере увлечения девочек занятиями различными видами спортом. Недуг поражает любые категории подростков, занимающихся спортом в приблизительном соотношении один к пяти.
Диапазон возраста в рамках подверженности данному недугу опирается на гендерный аспект, так как у девочек половое созревание происходит намного раньше, чем у мальчиков. Таким образом, у молодых ребят это может произойти в тринадцать-четырнадцать лет, а у девочек в одиннадцать-двенадцать. Болезнь коленного сустава Шляттера у подростка (можно ли заниматься спортом, рассмотрим ниже), как правило, возникает сама по себе. В результате прекращения роста костной ткани.
Среди основных факторов риска проявления болезни — возраст, пол ребенка и участие в спортивных состязаниях. Недуг чаще всего наблюдается у мальчиков. Но гендерный разрыв сокращается по мере того, как постепенно все больше девочек начинают заниматься различными видами спорта. Как проявляет себя болезнь Шляттера коленного сустава у подростка? Давайте разбираться.
Болезнь шляттера коленного сустава – характеристика
Болезнь шляттера коленного сустава
Болезнь Шляттера — асептическое разрушение бугристости и ядра большеберцовой кости, возникающее на фоне их хронического травмирования в период интенсивного роста скелета. Клинически болезнь Шляттера проявляется болями в нижней части коленного сустава, возникающими при его сгибании (приседания, ходьба, бег), и припухлостью в области бугристости большеберцовой кости.
Болезнь Шляттера диагностируется на основании комплексной оценки данных анамнеза, осмотра, рентгенологического исследования и КТ коленного сустава, а также локальной денситометрии и лабораторных исследований. Лечится болезнь Шляттера в большинстве случаев консервативными методами: щадящим двигательным режимом для пораженного коленного сустава.
Болезнь Шляттера (или Осгуда-Шляттера) относится к поражениям опорно-двигательного аппарата, при которых страдает определенный участок длинных трубчатых костей – бугристость большеберцовой кости. Существует целая группа подобных заболеваний, которые наблюдаются преимущественно у детей и подростков, их называют остеохондропатии.
Истинные причины развития остеохондропатий на сегодняшний день точно не известны, но большинство специалистов сходятся во мнении, что патология возникает из-за дисбаланса процессов роста костей и кровеносных сосудов, которые их питают, на фоне физических перегрузок у ребенка. Болезнь Шляттера или Осгуда-Шляттера представляет собой своеобразную форму остеохондропатии бугристости большеберцовой кости, возникновение которой связывают с нарушением процессов окостенения.
Основную группу риска составляют подростки в возрасте 10–15 лет, регулярно занимающиеся активными видами спорта. По большей части поражение носит односторонний характер.
Болезнь Шляттера – это одна из самых часто встречаемых остеохондропатий. Заболевание также можно встретить под названием болезнь Осгуда-Шляттера, остеохондропатия или апофизит бугристости большеберцовой кости. Патология характеризируется образованием шишки на передней поверхности голени непосредственно под коленом (место прикрепления связки надколенника к бугорку большеберцовой кости) и наличием боли, которая возникает при движениях.
Общей симптоматики недуг не имеет. Как правило, характеризируется доброкачественным течением и самостоятельным регрессом, но иногда могут наблюдаться последствия болезни в виде фраг-ментации бугра большеберцовой кости и отрыва сухожилия надколенника.
Болезнь Шляттера (Осгуда-Шляттера) — это один из вариантов остеодистрофии (нарушения строения кости из-за проблем с ее питанием) в области головки большеберцовой кости голени.
Болезнь Шляттера характеризуется формированием болезненной шишки в зоне ниж-него полюса коленной чашечки. Заболевание характерно для юношеского возраста, встречается в возрасте от 10 до 18 лет. Поражение в основном одностороннее.
Особенности методики доктора Бубновского
С. М. Бубновским разработан уникальный способ лечения коленного сустава – кинезитерапия.
Благодаря методу вероятность выздоровления ощутимо повышается, если пациентом прикладываются необходимые усилия для устранения болезни.
Доктор утверждает, что в основе методики лежит сила воли, при помощи которой пациент противодействует и устраняет проявления недуга.
Его уникальные методы лечения основаны на физ. упражнениях для коленных суставов. Лекарственные препараты и компрессионное бельё при этом не используются.
Немного о методике и ее авторе:
- Доктор Бубновский длительное время занимался медицинскими исследованиями и сделал вывод, что организм человека способен самостоятельно справиться с любой болезнью. Необходимо только запастись терпением и волей к выздоровлению, а затем – начать выполнять несложные физические упражнения.
- Лечение по Бубновскому будет эффективно, если только пациент искренне в нее поверит и настроит себя на положительный результат. Лечебная гимнастика поможет сделать мышцы эластичнее, снимет напряжение и поспособствует быстрому восстановлению коленного сустава.
- Необходимо больше двигаться, чтобы избавиться от болей. Ежедневные тренировки способствуют тому, что мышцы станут прочнее, а нагрузка на суставы уменьшится.
- Следует помнить: прежде, чем начать заниматься по Бубновскому, перед первой тренировкой нужно проконсультироваться с лечащим врачом.
- Методики известного доктора С. М. Бубновского зарекомендовали себя только с положительной стороны, помогая справляться и с артрозом коленного сустава в домашних условиях.
Как освободиться от мучительных болей в коленях, остановив развитие артрита, артроза и гонартроза?
Стоит регулярно делать суставную гимнастику доктора альтернативной медицины Сергея Михайловича Бубновского, выполняя все необходимые требования.
Источник
