Результаты эндопротезирования коленных суставов
Хронические суставные патологии практически не поддаются лечению, более того, они прогрессируют не оставляя человеку права на здоровое существование. Эндопротезирование коленного сустава – операций, суть которой состоит в его замене искусственным имплантом.
Сравнение здорового коленного сустава(слева) и полностью разрушенного(справа).
Хрящ, покрывающий концы суставных костей, невозможно восстановить, если он серьезно разрушен. Внутрисуставные уколы плазмы или гиалурона, бесполезная трата денег, нервов и времени.
Это видит хирург во время операции, обратите внимание на неравномерность, а местами отсутствие хрящевой оболочки.
Упрощенная схема установки импланта.
Единственная тактика лечения, которая дает результаты – эндопротезирование. Индустрия выпускает модернизированные имплантаты под требования любого пациента. Искусственные конструкции создаются из биосовместимых материалов, представленных керамикой, инновационными сплавами металлов и высокомолекулярным полиэтиленом, которые не оказывают токсического, аллергического и канцерогенного воздействия на окружающие структуры.
Эндопротезирование колен в Чехии: гарантии, цены, реабилитация, отзывы и статистика.
Узнать подробнее
Вступление
Пораженный сустав обследуют высокоинформативными средствами визуальной диагностики, больного направляют на прохождение лабораторных анализов, осмотр у врачей узкой специализации.Далее принимается решение о:
- способом имплантации (тотальный или частичный);
- из какого материала лучше поставить протез;
- фиксация — цементная, бесцементная или гибридная;
- тип анестезии.
Чаще всего анестезия используется спинальная.
Метод протезирования колена успешно практикуют ведущие клиники эндопротезирования коленного сустава федеральные медцентры России, Украины и других государств постсоветского пространства.
Быстро пройти высокотехнологичную процедуру по квоте не всегда возможно, потребуется еще дождаться своей очереди, а на это может уйти 3-6 месяцев, иногда 12 месяцев.
В РФ и Украине можно воспользоваться платной услугой. Но если учитывать, что она обойдется в районе минимум 210 тыс. рублей (около 100 тыс. грн.) без реабилитации, при этом благоприятный прогноз остается еще под вопросом, многие предпочитают так не рисковать, а отправиться на лечение заграницу, в хорошую ортопедическую клинику мирового уровня. Одним из лидирующих направлений является Чехия, где очень высоко развиты ортопедия и травматология.
В послеоперационный период колено требует больше времени на восстановление в отличие от бедра. Связано это с тем, что операция в техническом плане сложнее. Послеоперационный шов находится как раз в месте сильного растяжения кожи, что так же осложняет процесс восстановления, ведь нужно активно работать на сгибание-разгибание конечности.
Показания к операции
Примерно каждому десятому пациенту, страдающему патологией колена, требуется эндопротезирование. Причиной критических нарушений выступают следующие заболевания:
- артриты ревматоидной этиологии и подагра;
- деформирующий артроз;
- болезнь Бехтерева;
- внутрисуставные или околосуставные инфекции;
- травматические поражения;
- ожирение в тяжелой форме;
- нарушение гормонального фона.
Хирургическая процедура показана, если обнаружены следующие изменения патологического характера:
- яркая болезненная симптоматика и серьезные двигательные расстройства, при которых консервативные способы и малоинвазивная хирургия не помогают или уже не имеют смысла;
- гонартроз в тяжелом проявлении;
- системная артритная болезнь;
- аваскулярный некроз суставных костей;
- локальные новообразования;
- врожденная и приобретенная дисплазия;
- неправильно сросшиеся переломы;
- посттравматические дегенерации.
Динамика болезни на рентгене.
Откладывать хирургию при гонартрозах 3-4 степени чревато деформацией позвоночника. Это происходит из-за хромоты. Дегенеративные процессы артроза глубоко затронут кости, из-за чего они приобретут хрупкость, потеряют плотность и зафиксировать к ним компоненты импланта станет сложно.
Противопоказания
Разрешается проводить даже в преклонном возрасте. Но при наличии любых патологий в стадии декомпенсации, например, сахарного диабета или гипертонии, хирургия будет отменена. Любые инфекционные воспалительные очаги в организме до запланированной процедуры должны быть ликвидированы полностью. Общий список противопоказаний:
- декомпенсированные хронические болезни;
- локальные и общие инфекции, воспалительные процессы;
- анемия 2-3 ст., низкая свертываемость крови;
- тяжелые психические нарушения;
- неконтролируемый диабет;
- туберкулез кости;
- паралич конечности;
- тромбоз глубоких вен ног.
Иногда требуется провести коррекцию веса, если индекс массы тела слишком высок, это опасно травмами и смещением импланта. Инвалидность после лечения не предусмотрена.
Подготовка к операции
Самый распространенный тип импланта коленного сустава.
Диагностика не ограничивается осмотром только лишь больной конечности, обследованию подлежат обе ноги. В этих целях рекомендуется прохождение:
- рентгенографии;
- ультразвукового исследования (УЗИ);
- магниторезонансной томографии (МРТ);
- артроскопии (не всегда).
Платформа импланта прослужившая пациенту 16 лет. Хороший результат.
Осуществляется обход узкоспециализированных врачей (кардиолога, терапевта, иммунолога, анестезиолога, ЛОРа, стоматолога), сдача общеклинических анализов, исследование органов и систем организма. Стандартная диагностика включает:
- общий и биохимический анализы крови;
- коагулограмму;
- общий анализ мочи;
- определение уровня сахара в крови;
- тест на группу крови и резус-фактор;
- ультразвуковую допплерографию вен конечностей (УЗДГ);
- электрокардиограмму (ЭКГ);
- фиброгастродуоденоскопию (ФГДС);
- флюорографию органов дыхания.
Также будет произведен забор крови для переливания.
В клиниках эндопротезирования коленного сустава подготовка начинается примерно за 2 недели до предстоящего сеанса. Обязательно рекомендуется лечебная физкультура. Она поможет подготовить мышечный комплекс к реабилитации, посодействует его укреплению. Особенно при предполагаемой хирургии обоих коленных суставов.
Типы протезов и связанные с ними методики
Вы уже знаете, что бывает полное и частичное эндопротезирование коленного сустава, где в первом случае лечение подразумевает полноценную замену суставных поверхностей, а во втором – имплантацию поврежденного участка одного из мыщелков. Соответственно, протезы классифицируются на тотальные, одномыщелковые и ревизионные для замены импланта.
- После постановки однополюсной системы максимально сохраняется собственный костно-хрящевой сегмент и не затрагиваются связки, кстати, они должны быть в хорошем состоянии.
Одномыщелковая замена сустава на рентгене.
- Если выполнялось тотальное эндопротезирование реабилитация потребует упорной, непрерывно длительной работы над восстановлением. Передовые клиники хирургии и эндопротезирования коленного сустава лечение по такой схеме одобряют куда чаще. Объясняется это тем, что оно позволяет достигнуть нормальной амплитуды движений, дает больше свободы в плане физических нагрузок и имеет достаточно продолжительный эффект.
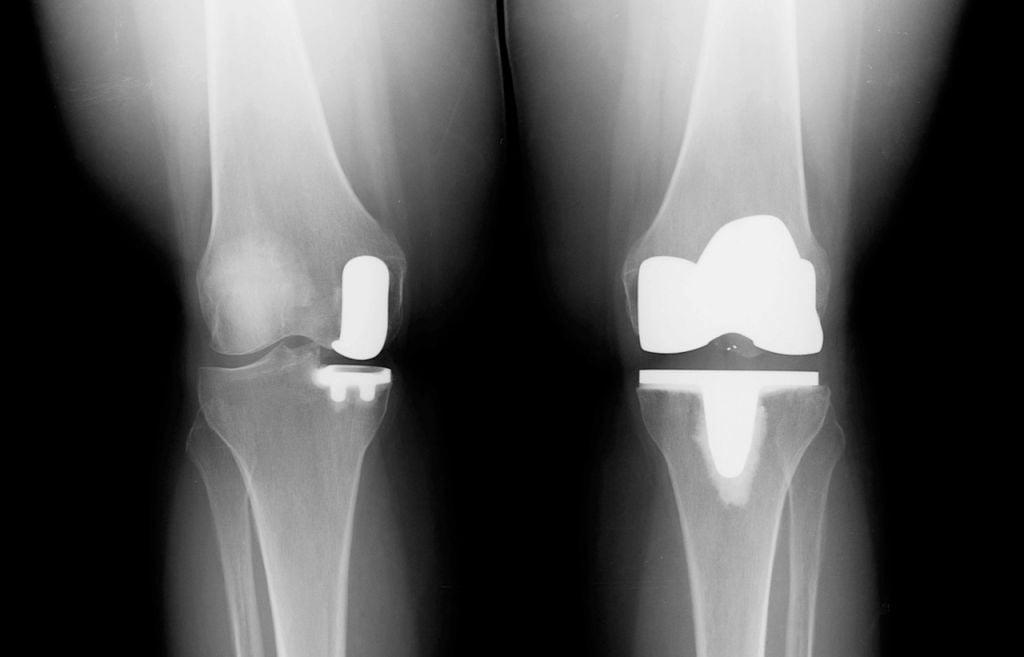
Сравнение двух типов операций.
- При ревизионном эндопротезировании — замене эндопротеза, в основном применяются конструкции с более длинными ножками, чтобы обеспечить надежную стабильность. Выявленные дефекты бедра и голени устраняются при помощи металлических пластин различной конфигурации, костной крошки, цемента, алло- и аутокостных трансплантатов, клиньев, стержней и др. Необходима при износе импланта, повреждении или изначально некорректно выполненной установке.
С каждой последующей операции статистика успешности ниже. Импланты при этом становятся все более громоздкими.
Одномыщелковое протезирование подразумевает срок службы небиологического устройства максимум 7 лет. Тотальное замещение предусматривает время службы вживленного механизма от 15 лет. Ревизионное переносится сложнее, а риск инфекции и других негативных явлений почти в 2 раза выше, чем после первичной операции.
Жидкое протезирование коленного сустава
Важно еще вкратце дать информацию о жидком протезировании коленных суставов. Это инъекционные препараты гиалуроната натрия, которые служат для восполнения синовиальной жидкости. Жидкое протезирование коленного сустава производится путем введения через шприц раствора гиалуроновой кислоты во внутрисуставное пространство. Подобная лечебная тактика не восстанавливает разрушенный гиалиновый хрящ, но способствуют временному снижению признаков остеоартроза (сокращает тугоподвижность и боль) за счет улучшения смазочных свойств натурального сочленения. Оно применимо в качестве симптоматической терапии при артрозе, но настоящему эндопротезированию не является альтернативой.
Никакие уколы артрозы не лечат!
Описание хирургического процесса
Вид анестезии определяется врачом-анестезиологом. Что значит общий наркоз, думаем, знают все. А по поводу второй разновидности, скорее, не каждый понимает суть и принцип действия обезболивания, внесем ясность.
Эпидуральный наркоз – это один видов регионарной анестезии, смысл которого в подаче в перидуральное пространство позвоночника (в области поясницы) через катетер специального состава, блокирующего передачу импульсов от нервных сплетений спинного мозга. Нижняя часть тела становится нечувствительной. Человек совершенно не ощущает никакой боли, но остается в сознании. Не исключено, что анестезиолог дополнительно подключит внутривенную систему, подающую эффективный седативный препарат, чтобы снять нервное напряжение или погрузить в глубокий медикаментозный сон.
Чем легче наркоз, тем проще всем, пациенту, травматологу и анестезиологу.
Когда анестетик «заработает», начинается тотальное протезирование коленного сустава.
- Доступ к суставу осуществляется с передней стороны колена путем рассечения мягких тканей, обходя надколенник. Разрез небольшой, он равен примерно 12-14 см.
- Аккуратно высвобождается из анатомического пространства.
- Поскольку конструкция для тотального протезирования коленного сустава имеет сложную геометрию, для ее правильной посадки хирург выполняет несколько высокоточных опилов бедренной и большеберцовой костей.
- После ставится «болванка» разных размеров для подборки лучшего.
- Убедившись, что кости подготовлены правильно, специалист приступает к установке постоянных деталей протеза на свое окончательное место.
- В конце проводится промывание антисептической жидкостью площади, в пределах которой выполнялись операционные действия. Потом в рану вставляют временную дренажную систему для оттока раневого отделяемого, разрез ушивается и покрывается стерильной повязкой.
Пациент лежит на операционном столе, нога забинтована, сейчас начнется операция.
После выписки из стационара следует оформиться в лечебно-реабилитационный центр. В таких медучреждениях оказывают высококомпетентную помощь после тотального цементного эндопротезирования коленных суставов или бесцементного, частичного протезирования и ревизионного вмешательства.
Эндопротезирование колен в Чехии: гарантии, цены, реабилитация, отзывы и статистика.
Узнать подробнее
Неблагоприятные реакции
От работы реабилитологов зависит не меньше, чем от работы хирурга.
Больной обязан быть под пристальным наблюдением методистов-реабилитологов в послеоперационный период, исполнять все их требования, касающиеся физических упражнений и посещения физиотерапевтических процедур, а также в установленные сроки приходить на плановый осмотр к основному лечащему врачу. Только в таком случае к концу 3-го месяца можно рассчитывать на благополучный исход.
По состоянию шва можно судить о процессах заживления внутри сустава. Вы видите спокойный, хорошо заживающий шов
Через 6 месяцев он будет выглядеть как на фото
К возможным интраоперационным последствиям относят кровотечение, что происходит в единичных случаях. Значительные кровопотери оперативно восполняются донорским запасом крови, заготовленным еще до операции. Инфицирование и аллергический ответ на анестезию тоже маловероятны, если установка проходит с соблюдением всех норм. В течение первого месяца после состоявшейся артропластики встречаются следующие осложнения (вероятность невелика, но присутствует):
- парапротезная инфекция;
- тромбообразование в венозном русле конечности;
- тромбоэмболия;
- жировая эмболия;
- расхождение швов и открытие раны;
- вывих протеза, смещение надколенника;
- нарушение чувствительности в зоне колена;
- повышение местной и общей температуры вследствие локального воспаления или попадания инфекции.
Патологические реакции, которые развиваются в отдаленный период (по прошествии 4 недель и позже):
- расшатывание, смещение, нестабильность искусственных компонентов;
- перелом протеза или кости, в которую он вставлен;
- образование грубых наростов, рубцов вокруг устройства;
- суставно-мышечная контрактура;
- хронические боли;
- изменение длины конечности.
Травмы опасны для людей перенесших такую операцию, поэтому берегите себя как минимум первое время, пока нога не окрепла достаточно.
Источник
В настоящее время эндопротезирование крупных суставов занимает в России одно из ведущих направлений в ортопедии. В клиниках накоплен достаточный опыт эндопротезирования тазобедренного сустава и это не представляет теперь особых трудностей. Эндопротезирование коленного сустава, в силу анатомических и конструктивных особенностей является более сложным. Успех операции во многом зависит как от хирургической техники, так и от выбранного имплантата. Также значимым является послеоперационная реабилитация с систематическим наблюдением за пациентами.
В клинике травматологии-ортопедии и Центре эндопротезирования костей и суставов на базе больницы им. С.П. Боткина в период с 1998 по 2005 год, было выполнено 179 операций тотального эндопротезирования коленного сустава. Результаты прослежены у 167 пациентов: женщин — 126 (75,5 %), мужчин — 41 (24,5%). Средний возраст женщин — 63,3; мужчин — 62,1 года. Сроки наблюдения составили 3,3±2,3 года (минимальный — 1 год, максимальный — 9 лет).
В основном использовались имплантаты NexGen фирмы «Zimmer» с сохранением задней крестообразной связки CR и задней стабилизацией Legacy LPC. Сохранение задней крестообразной связки представляется весьма важным моментом при эндопротезировании, но при выраженных контрактурах сустава восстановление полного объема движения требует от хирурга более глубокого понимания биомеханики и способов устранения ее нарушений. Варусная деформация нижней конечности отмечена у 48 (28,7%) больных, вальгусная деформация голени — у 36 (21,6%). У 83 (49,7%) пациентов ось нижней конечности патологически не была изменена.
У большего количества пациентов преобладал идиопатический остеоартроз II-1II степеней — у 121 (72,4%); ревматоидный полиартрит — у 28 (16,7%) пациентов и посттравматический гонартроз — у 18 (10,8%). Клиническая оценка результатов проводилась по шкале Knee Society. До операции у большинства пациентов количество баллов не превышало 47. Всем больным перед операций выполнялась рентгенография нижней конечности: тазобедренный, коленный и голеностопный суставы для последующего определения угла между механической и анатомической осями конечности. Предоперационное планирование проводилось по шаблонам. Операция выполнялась по стандартной методике с учетом рекомендаций по установке эндопротезов NexGen. С 2004 года операции на коленном суставе проводились без турникета, что позволило снизить тромбоз глубоких вен нижних конечностей в 3 раза. Применялся срединный доступ с переходом на внутренний парапателлярный. У 12 пациентов операция была выполнена по минимально инвазивной методике эндопротезирования коленного сустава с сохранением vastus medialis (QS). Первые результаты превзошли все ожидания, но насколько предложенная методика эффективна, говорить еще преждевременно из-за недостаточной продолжительности периода наблюдения. В 56% случаев выполнялось эндопротезирование надколенника.
В послеоперационном периоде реабилитация заключалась в следующем: с первого дня после операции начинали восстанавливать амплитуду движений в коленном суставе. Со второго дня, после удаления дренажей, начинали активизацию пациентов на костылях с дозированной нагрузкой на ногу. Через 3 — 4 дня пациенты могли приступать к активным движениям в коленном суставе.
В раннем послеоперационном периоде осложнения возникли у 3-х пациентов — поверхностный, ограниченный краевой некроз раны. Эпителизация произошла под струпом, что не сказалось на сроках и конечном результате лечения. У 2-х больных был диагностирован тромбоз глубоких вен нижних конечностей. У одной пациентки, обратившейся в клинику через 6 месяцев после операции в связи с локальной болезненностью в области внутреннего мыщелка большеберцовой кости, были выявлены признаки продолжающегося асептического некроза ее мыщелка. При ревизии коленного сустава была произведена туннелизация в области резорбции. В результате был достигнут положительный эффект.
У 96,4% (16 пациент) были получены положительны результаты: у 56 (33,5%) — отличные, у 93 (55,7%) — хорошие и у 18 (10,8) — удовлетворительные. Удовлетворительные результаты были обусловлены в первую очередь не имплантированным суставом, а тяжелой патологией смежных суставов и позвоночника. Функциональная оценка коленного сустава составила в среднем — 88 баллов. Результаты больных, перенесших имплантацию эндопротезов, предполагавших сохранение задней крестообразной связки и без нее, не отличались. Из 179 случаев удалению эндопротеза были подвергнуты 2 пациента. Причинами послужили поздние нагноения (через 1 год и через 4 месяца) на фоне тяжелых форм ревматоидного полиартрита.
Таким образом, эндопротезирование коленного сустава является надежным и эффективным методом долгосрочного восстановления функции пораженного сустава.
Кавалерский Г.М., Кузин В.В., Донченко С.В., Жучков А.Г., Глотова Т.М., Зубок Н.Д.
Кафедра травматологии, ортопедии и хирургии катастроф Московской медицинской академии им. ИМ. Сеченова, ГКБ им. С.П. Боткина
Источник
Ревизионное эндопротезирование — хирургическое вмешательство по удалению установленного эндопротеза коленного сустава и ставят на его место новый. Операцию делают из-за нестабильности импланта. Ревизионные вмешательства выполняют 8-10% пациентов после первичного.
Рентен после первичной операции. Имплант стоит корректно.
После установки онкологического эндопротеза в ревизионной операции нуждается около 30% пациентов. Органосохраняющее лечение опухолей чаще сопровождается осложнениями, чем обычная замена сустава.
Операция по ревизионной замене коленного сустава длится намного дольше, чем при обычной. Это повышает риск развития инфекционных, тромбоэмболических и других осложнений.
Извлеченный компонент эндопротеза по причине износа.
Цена повторной замены, то в случае асептической нестабильности она увеличивается на 25-100%, а при развитии перипротезной инфекции – в целых 3-4 раза. Цены на ревизионные эндопротезы также немного выше, чем на обычные.
В каких случаях нужна замена эндопротеза
Таблица 1. Наиболее частые осложнения, требующие замены эндопротеза.
| Осложнение | Причины развития | Суть и цель ревизионной операции |
| Перипротезная инфекция | Микробная контаминация раны в ходе операции или гематогенное занесение бактерий из очагов инфекции в организме. | Очистить рану от некротических масс, удалить компоненты эндопротеза, провести массивную антибиотикотерапию. Установить новый эндопротез через 3-6 месяцев после первого этапа лечения. |
| Асептическое расшатывание | Неправильный подбор и установка компонентов эндопротеза или развитие остеолиза. | Извлечение расшатавшегося импланта. Установка и надежная фиксация нового, ревизионного эндопротеза. Назначение препаратов, угнетающих остеолиз. |
| Перипротезный перелом | Установка большого протеза, инфекция, остеопороз, остеолизис. Спровоцировать перелом может падение или резкое движение. | Проведение металлоостеосинтеза, при необходимости – замена отдельных компонентов или всего протеза. |
| Несостоятельность мышц, связок, мягких тканей | Неудачный оперативный доступ к коленному суставу во время первичного эндопротезирования. | Проведение ревизионной операции с использование модифицированного доступа. |
| Повреждение компонентов эндопротеза | Травмы, падения, вывихи, неправильная установка импланта. | Замена поврежденных компонентов эндопротеза, их правильная пространственная ориентация. |
| Рецидив новообразования | Неполное удаление или высокая степень злокачественности опухоли. | Иссечение новообразования. Подбор и установка эндопротеза, который может полностью восстановить дефицит костной ткани. |
Рис 2. Остеолизис (красная стрелка) вокруг большеберцовой части приводит к ослаблению протеза (синяя стрелка).
Асептическое расшатывание
По данным разных авторов, осложнение является причиной 23-86% ревизионных хирургических вмешательств.
Асептическое расшатывание развивается вследствие остеолиза – невоспалительной резорбции костной ткани вблизи импланта. Причиной может быть системный остеопороз или сопряженное с возрастом нарушение метаболизма костей. Асептическая нестабильность возникает из-за неправильной имплантации компонентов эндопротеза.
На снимке еле видны зоны прорежения костной ткани.
Возможные ошибки в подборе и установке импланта:
- выбор неподходящего протеза;
- неправильный подбор размера, типа и способа фиксации импланта;
- технические ошибки во время самого хирургического вмешательства;
- неадекватная пространственная ориентация эндопротеза.
Асептическая нестабильность бывает ранней и поздней. Первая развивается на протяжении 5 лет после операции и обычно говорит об ошибках врачей. Вторая возникает в более поздние сроки, чаще вследствие резорбции костной ткани. Существует ряд препаратов, приём которых помогает избежать остеолиза.
Эндопротезирование колен в Чехии: гарантии, цены, реабилитация, отзывы и статистика.
Узнать подробнее
Инфекция — отторжение
Для патологии характерно воспаление костной ткани вблизи протеза с последующим развитием септической нестабильности сустава. Осложнение занимает 2-е место среди всех причин ревизионных операций.
Красный и горячий шов это повод навестить врача.
Абсолютным показанием к повторной замене коленного сустава является только поздняя перипротезная инфекция, развивающаяся позднее 1 месяца после операции. Более ранние осложнения лечат консервативно или путем хирургического удаление некоторых компонентов протеза.
Коленные спейсеры.
Ревизионное эндопротезирование чаще всего проводят в два этапа. На сегодня этот подход является «золотым стандартом» в лечении инфекционных осложнений. Выполнение одноэтапной реимплантации возможно лишь при низкой вирулентности возбудителя и отсутствии системных проявлений инфекции. При этом у пациента не должно быть свищей, массивных костных дефектов, несостоятельности мягких тканей или капсульно-связочных структур.
Повреждение импланта
Среди всех повреждений эндопротеза чаще всего встречается изнашивание тибиального полиэтиленовго вкладыша. Устранить проблему обычно удается открытым дебридментом. Суть операции заключается в артротомии, хирургической обработке суставной полости и замене вкладыша.
Результат травм или падений.
Ревизионное эндопротезирование необходимо делать в случае повторных вывихов, перелома одного или нескольких компонентов протеза.
Контрактуры или несостоятельность разгибательного аппарата
Показанием к ревизионной операции является нестабильность компонентов эндопротеза, возникшая из-за развития контрактур или несостоятельности разгибательного аппарата голени. Причиной может быть повреждение тканей в ходе операции или отсутствие реабилитации в восстановительном периоде.
Переломы костей вблизи импланта
Переломы костей редкое осложнение. Они возникают на фоне остеолиза или после установки онкологического эндопротеза. Повторная замена сустава при переломе является необходимой. Она должна быть выполнена в максимально краткие сроки.
Конструкция после перелома.
Местный рецидив новообразования
Повторное хирургическое вмешательство требуется людям ранее перенесшим онкологическое эндопротезирование коленного сустава. Помимо обычных осложнений (асептическое или септическое расшатывание, переломы и т.д.) показанием к ревизионной операции может быть рецидив, то есть повторное развитие, опухоли.
Противопоказания к ревизионному эндопротезированию
Все противопоказания к повторной операции делятся на абсолютные и относительные. При наличии первых выполнять хирургическое вмешательство запрещено, поскольку это может привести к тяжелым осложнениям.
Абсолютные противопоказания:
- неспособность пациента самостоятельно передвигаться;
- гемипарез на стороне планируемого хирургического вмешательства;
- острый или обострившийся тромбофлебит;
- тяжелые хронические заболевания сердечно-сосудистой системы;
- дыхательная недостаточность 3 ст.;
- наличие несанированных очагов хронической инфекции в организме;
- выраженная остеопения;
- серьезные психические или нейромышечные расстройства;
- отсутствие костномозгового канала бедренной кости.
Среди относительных противопоказаний нужно выделить печеночную недостаточность, тяжелые хронические декомпенсированные заболевания, гормональную остеопатию и ВИЧ-ассоциированные иммунодефицитные состояния.
Обследование перед операцией
Перед повторной заменой сустава пациент должен пройти обследование. Помимо общеклинических исследований ему назначают рентгенографию коленного сустава в 2-х проекциях, КТ, МРТ, денситометрию и УЗДГ вен нижних конечностей. Больному также делают развернутую коагулограмму и ЭхоКГ.
Сдача анализов, инструментальные методы исследования и консультации узких специалистов помогают оценить общее состояние пациента и тактику ревизионного эндопротезирования. Это дает возможность избежать непредвиденных осложнений и сделать хирургическое вмешательство успешным.
При выполнении ревизионного эндопротезирования большое значение имеет правильность подбора импланта. Поэтому в больнице, где выполняется хирургическое вмешательство, должна быть в наличии полная линейка эндопротезов.
Вмешательство при нестабильности без потери костной массы
В этом случае устанавливают как первичный, так и ревизионный эндопротез (окончательное решение врачи принимают после оценки состояния коллатеральных связок коленного сустава). Небольшие дефекты заполняют цементом, костной алло- или аутокрошкой.
Классические импланты.
Операция при выраженной потери костной массы
При выраженной потере губчатой и кортикальной костной массы нельзя использовать стандартные модели протезов. Причина этого – отсутствие нужной опоры для импланта. Поэтому в данной ситуации больному выполняют костную аллопластику и устанавливают специальный шарнирный эндопротез.
Шарнирный тип.
Операция при инфекционном сложении
Хирургическое вмешательство чаще всего выполняют в два этапа, интервал между которыми может составлять от 3 до 6 месяцев. На первом этапе хирурги удаляют эндопротез и некротические массы, обрабатывают рану антисептиками и устанавливают цементный спейсер с антибиотиками широкого спектра действия. Только после исчезновения признаков инфекции больному устанавливают новый эндопротез.
Любопытно! Операционный доступ и техника послойного ушивания раны обычно отличаются в разных клиниках. В более «продвинутых» медицинских учреждениях чаще используют малоинвазивные техники, позволяющие выполнить хирургическое вмешательство с минимальным ущербом для пациента.
Реабилитация в послеоперационном периоде
В первые дни после операции больному проводят тщательную профилактику тромбоэмболических осложнений. С этой целью ему бинтуют ноги эластичными бинтами или чулками. Вместе с этим больному подбирают комплекс упражнений, позволяющий восстановить нормальную подвижность сустава. Отметим, что в первые дни медперсонал практически учит человека двигаться, ходить, подниматься по лестнице.
Первое время шов надежно прячется.
В более позднем восстановительном периоде пациенту нужна лечебная гимнастика, физиотерапия и некоторые другие реабилитационные мероприятия. Именно они помогают восстановить функциональную активность колена и вернуть больного к полноценной жизни. Отсутствие полноценной реабилитации повышает риск развития осложнений и нередко приводит к неудовлетворительным результатам ревизионного эндопротезирования.
Источник
