Ревматизм симптомы тазобедренный сустав
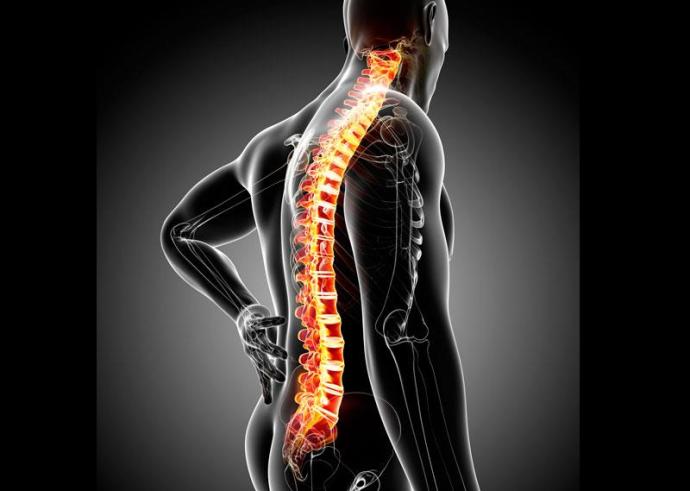
Ревматизм костей – распространённое заболевание, которое является спутником не только пожилого возраста: всё чаще этот диагноз ставят мужчинам и женщинам в расцвете лет и даже детям. При ревматизме позвоночника возникает воспаление суставной ткани вокруг позвонков, при отсутствии лечения происходят патологические изменения в костной ткани – она разрастается, вытесняя хрящевую ткань, позвоночник искривляется, становится менее гибким. Вылечить ревматизм без этих неприятных последствий возможно, поэтому при первых признаках заболевания необходимо пройти обследование. Чтобы эффективно бороться с ревматизмом костей, нужно знать причины заболевания, симптомы и основные методы лечения.

Ревматизм позвоночника
Ревматизм (в настоящее время чаще говорят о «ревматической лихорадке») – заболевание соединительной и костной ткани, которое поражает практически все системы и органы:
- сердце;
- лёгкие;
- суставы и кости;
- кожу;
- глаза.
Причиной заболевания является атаки стрептококков, которые и вызывают воспаление соединительной ткани. Не стоит путать ревматизм кости с ревматридным артритом – прогрессивным дегенератиным заболеванием, имеющим аутоиммуную природу. При попадании в организм стафилококков иммунная система активно сопротивляется инфекции, но не всегда эта борьба эффективна. Ревматизму подвержены:
- пациенты с генетической предрасположенностью;
- дети и подростки с более слабым, чем у взрослых, иммунитетом;
- лица с ослабленным иммунитетом (перенесённые ранее инфекции, наличие в организме цитомегаловируса, вирус Эпштейна-Барра, беременность, аутоиммунные заболевания);
- пациенты, имеющие повреждения позвоночника или суставов, в том числе из-за чрезмерных нагрузок.
Дополнительными факторами ослабления организма могут быть частые переохлаждения, неправильное питание.
Распространено мнение о взаимосвязи между обычной ангиной и ревматизмом. Ангина как вирусное заболевание не приводит к воспалению кости, но если сразу после перенесённого заболевания, когда иммунитет ослаблен, организм подвергнется атаке стрептококков – ревматизм действительно может развиться. Поэтому если Вы перенесли инфекционное заболевание (ангина, отит, тонзиллит, фарингит, рожа) – будьте внимательны, в ближайшее время могут появиться признаки ревматизма!
Врачи выделяют две формы заболевания: острую и хроническую. Острая форма проявляется через неделю-две после воспаления горла или уха: поднимается температура (38-39°С), появляется ломота в суставах, головная боль, ограничение движения, суставы краснеют и припухают. Своевременное лечение позволяет быстро справиться с инфекцией, однако большинство пациентов воспринимает эти признаки как рецидив простудного заболевания и никаких мер не предпринимает. Невылеченная или недолеченная острая форма ревматизма переходит в хроническую: в позвоночнике нарастают воспалительные процессы, разрастается костная ткань и разрушается хрящевая. Эти процессы могут происходить десятки лет, давая о себе знать периодическими осеннее-весенними обострениями и постепенным ограничением подвижности. Если не контролировать состояние позвоночника, воспаление может затронуть сердце и суставы, привести к инвалидности. Перечислим основные симптомы ревматизма спины:
- периодические боли в спине, особенно в области поясницы;
- снижение подвижности позвоночника, при наклоне вперёд появляются боли;
- появляется кольцевидная сыпь (небольшие покраснения в виде колец на коже);
- боль в области сердца;
- головные боли (при поражении шейного отдела);
- онемение пальцев, покалывания и «мурашки» на руках (при поражении грудного отдела);
- затруднённое дыхание;
- нарушение мочеиспускания;
- появляется сутулость и видимое искривление позвоночного столба.
Так как вышеперечисленные симптомы могут быть признаками не только ревматизма спины, но и других заболеваний, необходима диагностика симптомов для назначения эффективного лечения.
Ревматизм спины – серьезное заболевание, которое сказывается не только на состоянии позвоночника. Отеки суставной ткани приводят к ущемлению нервов и нарушению работы всех систем организма: сердечно-сосудистой, дыхательной, мочеполовой
Диагностика ревматизма позвоночного столба
При обращении к участковому врачу с жалобами на боль в спине, основными процедурами для постановки диагноза являются:
- Общий анализ крови и мочи и биохимический анализ крови. Наличие воспаления (повышенный СОЭ, сдвиг влево лейкоцитарной формулы) и низкий гемоглобин свидетельствуют о возможном ревматизме.
- Иммунологический анализ крови. Ревматизм проявляется повышенными титрами АСГ, увеличением иммуноглобулинов класса A, G, M и С-реактивного белка.
- Исследование крови на наличие лейкоцитарного антигена HLA-B27 назначают, если другие показатели крови в норме, но присутствуют другие симптомы ревматизма спины.
- Бакпосев из зева на наличие стрептококковой инфекции.
- Рентген позвоночника. Позволяет увидеть очаги воспаления, поражение межпозвоночных дисков, наличие грыжи, запущенный ревматизм характеризуется наличием костных мостов (синдесмофитов), расположенных между позвонками.
- Компьютерная томография. Показывает на снимке структуру суставной ткани, разрастания кости и хрящей.
- МРТ. Показывает все вышеперечисленные изменения и состояние мягких тканей вокруг позвоночника.
- ЭКГ и УЗИ сердца. Если помимо позвоночника поражается сердце, ЭКГ показывает удлинение Р – Q интервала.
Лечение ревматизма позвоночника
Лечение ревматизма спины обязательно проходит в стационаре. Курс включает медикаментозные и немедикаментозные методы. К обязательным элементам терапии относятся:
- Антибактериальные препараты пенициллиновой группы для борьбы со стафилококком. В случае непереносимости возможен эритромицин.
- Кортикостероидные препараты, оказывающие противовоспалительное действие (Преднизолон, Дипроспан). Для поддержания в норме водно-солевого баланса дополнительно показаны препараты калия (Аспаркам, Панангин). Кортикостероидные препараты назначают при тяжелой форме заболевания.
- Нестероидные противовоспалительные средства имеют аналогичный эффект (Индометацин, Ревмоксикам, Ибупрофен), предпочтительны для лечения ревматизма легкой и средней тяжести.
- Гипосенсибилизирующие препараты назначают для предотвращения развития аллергических реакций (Диазолин, препараты кальция)
- Иммунодепрессанты (Азатиоприн, Гидроксихлорохин) также оказывают неспецифический противовоспалительный эффект
- Обезболивающие средства (Аспирин).
Параллельно используют немедикаментозные методы лечения, которые также решают две основные задачи острой фазы ревматизма: снятие воспаления и купирование боли. В условиях стационара обычно применяют:
- массаж;
- электрофорез;
- инфракрасное прогревание;
- ультрафиолетовое облучение;
- аппликации парафином.
Физиопроцедуры и массаж дополняют лечение, прогревают воспаленные суставы и позвонки, усиливают приток крови и действие лекарственных средств. Массаж прекрасно снимает спазмы различных отделов позвоночника и спины, снимает боль. Во время лечения необходимо соблюдать постельный режим. После того, как острое воспаление будет снято медикаментозно и боли пройдут (примерно через две недели), пациент может приступать к следующей стадии – реабилитации.
Для проведения реабилитации после острой фазы ревматизма позвоночника необходимо санаторно-курортное лечение. В домашних условиях необходимо чередование дозированной нагрузки и отдыха. Основная задача реабилитационного периода – восстановить гибкость и подвижность позвоночника, усилить мышцы и связки в пораженной области. Особенно это актуально в случаях разрастания костной ткани и истончения хрящевой, так как именно мышцы несут основную нагрузку по поддержанию в правильном положении пострадавших позвонков. Для поддержания физической формы недостаточно тех нагрузок, которые получает пациент при работе по дому, необходим комплекс специальной гимнастики, которая укрепит мышцы и связки спины. Гимнастические комплексы для позвоночника прекрасно зарекомендовалисебя в ревматологии, однако подбирать его должен лечащий врач, который покажет как правильно делать упражнения, при этом особое внимание уделит пострадавшему отделу спины.
В острый период заболевания гимнастика противопоказана или носит ограниченный характер во избежание дополнительной нагрузки на воспаленные ткани
Наконец, третий этап борьбы с ревматизмом – профилактика, который включает в себя своевременное лечение простудных заболеваний, общую физическую активность, правильное питание.
Ревматизм тазобедренного сустава: симптомы и лечение
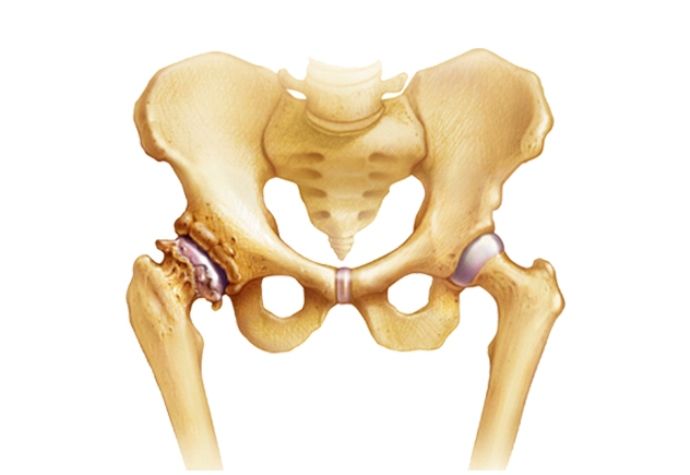
Ревматизм поражает не только костную, но и хрящевую ткань. Ревматизм тазобедренного сустава – распространенное заболевание, весьма болезненное и требующее незамедлительного лечения.Ревматизм суставов не имеет ничего общего с возрастными дегенеративными изменениями суставной ткани, ему подвержены абсолютно все возрастные категории. Чаще всего страдают дети и подростки.
При правильном лечении ревматизм тазобедренного сустава полностью излечим
Как и в случае с ревматизмом костей, ревматизм тазобедренного сустава возникает вследствие атаки на организм стрептококков. При поражении сустава возникают следующие симптомы:
- Резкие, острые боли при ходьбе, трудно найти удобную позу даже в положении «сидя» и «лежа»
- Боли носят спорадический характер, внезапно возникают и через некоторое время проходят.
- Сустав отекает, кожа на бедре краснеет.
- Повышается общая температура тела, возникают типичные признаки воспаления – слабость, головная боль, тошнота.
При сочетании типично «простудной» картины воспаления и острых болей в тазобедренном суставе необходимо незамедлительно начать лечение: ревматизм может не только вызвать изменения в суставной ткани, но и поразить сердце и легкие. Лечение ревматизма сустава аналогично лечению ревматизма спины, важное значение для больных ревматизмом суставов имеет период реабилитации: гимнастика позволяет вернуть подвижность суставу,укрепить мышечный корсет, улучшить кровообращение и ускорить окончательное выздоровление.
Впоследствии необходимо внимательно наблюдать за состоянием сустава. Так или иначе, пораженный сустав в большей степени подвержен повторному приступу ревматизма и другим болезням суставов, быстрее изнашивается, раньше возникают возрастные изменения. Перенесшим ревматизм тазобедренного сустава необходимо соблюдать следующие меры профилактики:
- Избегать переохлаждений и чрезмерных физических нагрузок.
- Поддерживать гибкость сустава гимнастикой и умеренными упражнениями.
- Придерживаться правильно питания (избегать излишнего количества соли, острой пищи, регулярно употреблять богатые коллагеном продукты – заливное, желе).
Итак, ревматизм кости – инфекционное заболевание, которое вызывается преимущественно стафилококком. Воспаление суставной ткани вызывает острую боль и нуждается в своевременном лечении. Легкая форма заболевания абсолютно излечима, но если не проводить лечение ревматизма, воспаление может привести к необратимым изменениям костной ткани и распространиться на другие системы и органы (чаще всего поражается сердце). Перенесшим ревматизм кости требуется реабилитация и лечебная физкультура, которая восстановит гибкость и подвижность позвоночника.
Источник
С ревматизмом сталкиваются не только пожилые люди, но и молодежь. Чаще всего речь идет о ревматоидном артрите, вызывающем сильную боль в суставах. Целью терапии является облегчение боли. Сегодня наше основное внимание мы уделим этому заболеванию, взяв в качестве примера ревматоидный артрит тазобедренного сустава.
Что такое ревматизм? Это — с медицинской точки зрения – обобщенное название для заболеваний ревматического типа. Врачи обозначают словом «ревматизм» более 100 различных заболеваний, которые вызваны воспалением. Сам термин происходит от греческого слова и означает тянущую дергающую боль. Ревматические заболевания на самом деле очень болезненны. Они могут появиться у людей любого возраста – у молодых, пожилых, они встречаются даже у детей.
Под собирательным термином «ревматизм» могут скрываться, например, такие заболевания, как фибромиалгия — общая форма так называемого «ревматизма мягких тканей». Ревматизм затрагивает не только жесткие структуры — кости, суставы и хрящи, но и нападает на мягкие ткани — мышцы, связки или сухожилия. Остеоартроз, подагра и системная красная волчанка также относятся к ревматическим заболеваниям.
Ревматические заболевания не ограничиваются опорно-двигательным аппаратом. Почти все органы могут быть затронуты ревматическим воспалением. Есть, например, ревматическое воспаление глаз, плеврит, миокардит и ревматическое воспаление внутренних органов.

Ревматоидный артрит тазобедренного сустава: наиболее распространенное хроническое воспаление суставов
Среди всех форм ревматических заболеваний тазобедренного сустава самой известной является ревматоидный артрит — также называемый хроническим полиартритом — наиболее распространенное хроническое воспаление суставов. Во всем мире от него страдают от 0,5 до 15% населения. У обоих полов заболевание встречается, в большинстве случаев, во второй половине жизни, хотя иногда от артрита страдают и дети, и молодые люди. При ревматоидном артрите воспаляется внутренняя оболочка суставов, сухожильные влагалища и суставная сумка. Болезнь неизлечима. Но если она обнаружена на ранней стадии, прогрессирующее воспаление суставов и разрушение их можно остановить или замедлить.
Причины ревматоидного артрита
Медицинские исследования до сих пор не полностью выяснили причины ревматоидного артрита тазобедренного сустава. Впрочем, как и всех остальных подвидов этой болезни. Считается, что ключевое место занимают аутоиммунные процессы, то есть борьба иммунной системы против тканей своего же организма. Здоровая иммунная система может отличать эндогенные вещества от посторонних. При ревматоидном артрите система защиты представляет определенные эндогенные вещества, как чужеродные и враждебные и реагирует на них воспалением. Неправильно адресованные иммунные клетки мигрируют в суставы, где они производят воспалительные вещества. Воспаление нарушает внутреннюю оболочку сустава, и рано или поздно разрушаются хрящ, связки и сухожилия сустава.
Преемственность и воздействие окружающей среды, к примеру, курение, принимают участие в патогенезе заболевания. Вполне вероятно, что несколько факторов в совокупности приводят к сбою в работе иммунной системы.
Начальные признаки
Симптомы начинающегося ревматоидного артрита могут быть не специфичными: усталость, потеря аппетита или небольшое повышение температуры. На данном этапе врачу очень трудно определить заболевание. Через некоторое время проявляются конкретные доказательства — теплые опухшие или покрасневшие суставы и их ограниченная подвижность, особенно в первой половине дня. Симптомы могут быть как неожиданными, так и постепенно выявляющимися. Характерно, что, как правило, страдают симметричные суставы, например, голеностопные или коленные. Особенно часто боль начинается с суставов пальцев конечностей. По мере того как болезнь прогрессирует, суставы деформируются, подвижность их уменьшается, и больной часто страдает от болей в ночное время, когда организм приходит в состояние покоя.
Врач может диагностировать ревматоидный артрит симптомы, если хотя бы три сустава воспалились, и воспаление продолжается более шести недель. Обнаружить ревматоидный фактор и другие типичные антитела позволяет и анализ крови.

Ревматоидный артрит тазобедренного сустава, лечение: наконец-то освобождение от боли
Ревматоидный артрит тазобедренного сустава, симптомы которого мы описали, как и большинство ревматических заболеваний, не вылечивается полностью. Сегодня болезнь можно контролировать комбинацией противовоспалительных лекарственных средств и других видов лечения. Целью терапии является обезболивание и возврат подвижности больным суставам.
Регулярная физиотерапия нередко является важной частью лечения, потому что упражнения помогают сохранить мобильность суставов и нарастить мышечную массу. Другим важным элементом терапии является использование тепла или электротерапия. На более поздних стадиях неизбежно хирургическое вмешательство: разрушенный сустав заменяется протезом или, если это невозможно, усиливается.
Кроме того, специальная диета может поддержать терапию. Полезной для пациентов с хроническим воспалительным ревматизмом является диета с наименьшим количеством мясных блюд, так как в колбасе и мясе содержится способствующая воспалению арахидоновая кислота. Так что, ревматоидный артрит тазобедренного сустава, симптомы и лечение которого описаны в литературе, болезнь, победить которую можно, но достаточно сложно.
Источник
Ревматизм — воспалительная инфекционно-аллергическая системная патология, поражающая соединительнотканные структуры. Ведущими клиническими проявлениями заболевания являются повышенная температура тела, множественные симметричные артралгии летучего характера. Для ревматизма характерно как одновременное, так и последовательное вовлечение в патологический процесс нескольких суставов. Основная причина развития заболевания — неадекватный ответ иммунной системы на внедрение определенных патогенных микроорганизмов.
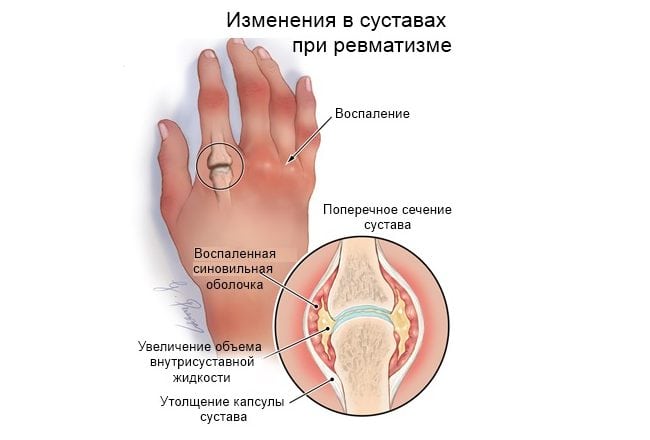
В диагностике ревматизма наиболее информативны серологические и бактериологические исследования: определение уровня С-реактивного белка, обнаружение повышенного титра антител. Для выявления степени повреждения суставов проводятся рентгенография, МРТ, КТ. Лечение консервативное с использованием иммунодепрессантов, глюкокортикостероидов, нестероидных противовоспалительных препаратов.
Патогенез, причины, провоцирующие факторы
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует…» Читать далее…
Ревматизм суставов чаще всего диагностируется у детей и подростков в возрасте 7-15 лет. Наиболее подвержены развитию патологии представительницы слабого пола. Патология поражает не только опорно-двигательный аппарат, но серозные оболочки, кожные покровы, сердечно-сосудистую и центральную нервную систему. При изучении этиологических аспектов была обнаружена взаимосвязь между возникновением ревматизма и предшествующим проникновением в организм возбудителей скарлатины, тонзиллита, фарингита, рожи, отита. Эти бета-гемолитические стрептококки группы А провоцируют развитие воспалительного процесса. Они выделяют в окружающее пространство токсичные продукты своей жизнедеятельности, что приводит к появлению симптомов общей интоксикации.
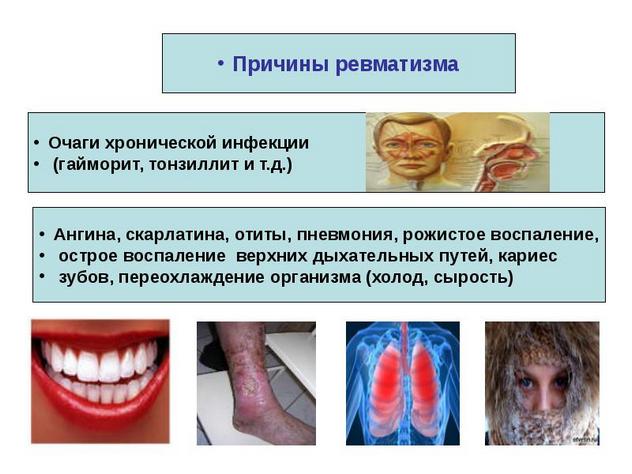
Более 95% заболевших стрептококковыми инфекциями полностью выздоравливают после курса антибиотикотерапии, приобретают стойкий иммунитет к возбудителям. У остальных инфицированных не происходит формирования полноценного иммунного ответа. Поэтому при повторном проникновении бета-гемолитических стрептококков наблюдается развитие сложной аутоиммунной воспалительной реакции. В роли провоцирующих факторов выступают:
- резкое снижение иммунитета;
- нахождение в больших коллективах в период неблагоприятной эпидемиологической обстановки;
- несбалансированный рацион питания, отсутствие в нем продуктов с высоким содержанием микроэлементов, жиро- и водорастворимых витаминов;
- частые переохлаждения;
- отягощенный анамнез, в том числе семейный.
После внедрения в организм инфекционных агентов иммунной системой вырабатывается большое количество антистрептококковых антител — антистрептолизина-О, антистрептогиалуронидазы, антистрептокиназы, антидезоксирибонуклеазы B. Из иммуноглобулинов, антигенов стрептококков, компонентов системы комплемента начинают стремительно формироваться иммунные комплексы. Они циркулируют в кровеносном русле, распространяясь по организму и оседая в соединительнотканных структурах. Там, где локализовались иммунные комплексы, запускаются асептические аутоиммунные воспалительные процессы. Для стрептококковых антигенов характерны выраженные кардиотоксические свойства, поэтому большинство аутоантител образуется к сердечной мышце. Рецидивирующее, прогрессирующее течение болезни суставов обусловлено повторным инфицированием, стрессовыми и депрессивными состояниями, переохлаждением.
| Формы течения ревматизма | Характерные особенности развития патологии |
| Острая | Ревматическая атака возникает внезапно, все симптомы выражены ярка. Характерна полисиндромность (вовлечение всех органов) поражения, высокая активность воспалительного процесса. Проведенная терапия отличается высокой эффективностью |
| Подострая | Рецидив может продолжаться до полугода. Клинические проявления средней степени выраженности, активность атаки умеренная. Результат лечения зависит от состояния иммунитета больного |
| Затяжная | Ревматическая атака длится более 6 месяцев. Ее динамика вялая, активность воспаления невысокая. Признаки поражения могут проявляться только со стороны опорно-двигательного аппарата. При проведении диагностических мероприятий обнаруживается обычно только ранее сформировавшийся порок сердца, а новые признаки поражения суставов пока отсутствуют |
| Рецидивирующая | Клинические проявления полисиндромны, быстро прогрессирует поражение не только суставов, но и внутренних органов. Характерно волнообразное течение с частыми болезненными рецидивами |
Клинические симптомы и отличия ревматоидного от ревматического артрита
При ревматизме признаки поражения суставов возникают у 20% обследуемых пациентов. Болями в сердце проявляются многие патологии сердечно-сосудистой системы, а артралгия довольно специфична, прямо указывает на развитие в сочленениях воспалительного процесса. Отмечается схожесть клинической картины ревматизма с симптомами ревматоидного артрита. Они возникают спустя 7-14 дней после уже перенесенной инфекции — фарингита, скарлатины, тонзиллита. То есть человек считает себя полностью здоровым, когда его состояние вновь резко ухудшается. Повышается температура тела до 39°C, он жалуется на слабость, утомляемость, головные боли, страдает от избыточного потоотделения, озноба.
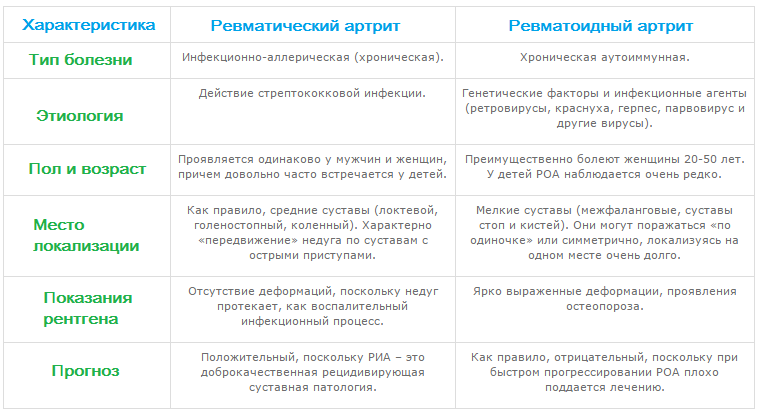
В отличие от ревматического артрита (что существенно облегчает диагностику) вначале поражаются не мелкие плюснефаланговые суставы кистей и стоп, а крупные сочленения — голеностопные, коленные, плечевые, локтевые. Характер артралгии множественный, симметричный и летучий. Это означает, что поражается сразу несколько парных суставов, а боли ощущаются в течение дня в различных сочленениях. К основным симптомам ревматизма относятся:
- припухлость отечность суставов, особенно в утренние часы;
- покраснение кожи над сочленением, гиперемия;
- резкое снижение объема движений, тугоподвижность;
- формирование плотных, округлых, безболезненных, малоподвижных узелков, локализованных области суставов;
- выраженность болевого синдрома усиливается при повышении двигательной активности или подъеме тяжестей.
Патология в большинстве случаев протекает доброкачественно. Даже острый воспалительный процесс не провоцирует повреждение хрящевых, костных, соединительнотканных суставных структур. Не происходит деформации сочленений, но умеренная болезненность сохраняется на протяжении довольно длительного времени.
«Врачи скрывают правду!»
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим…
>
Симптоматика наиболее интенсивна в начале ревматической атаки из-за повышения температуры тела и лихорадочного состояния. Возникает специфическая ломота в суставах, появляются ноющие, тупые, давящие, «грызущие» боли, не стихающие в ночное время. Схожесть ревматизма и ревматоидного артрита заключается и в обязательном присутствии внесуставной симптоматики. Ухудшается общее состояние здоровья, снижается функциональная активность некоторых систем жизнедеятельности. При ревматизме воспаляются сердечные оболочки, возникают перебои в работе сердца, в особенно тяжелых случаях у пациентов диагностируется недостаточность кровообращения. Одно из осложнений — хорея, проявляющаяся в непроизвольном подергивании мышц.
Диагностика ревматизма
Первичный диагноз выставляется на основании жалоб пациента, его внешнего осмотра, изучения анамнеза. Определенной подсказкой становится недавно перенесенная стрептококковая инфекция. При проведении бактериологических исследований устанавливается повышенный титр антител, вырабатываемых иммунной системой для уничтожения болезнетворных бактерий. Это антистрептолизин, антистрептокиназа, антигиалуронидаза. Производится посев биологического образца, взятого из зева, в питательные среды. По количеству сформировавшихся колоний определяется стадия воспалительного процесса. Окончательный диагноз выставляется после обнаружения следующих диагностических критериев ревматической атаки:
- полиартрит — поражение нескольких суставов;
- наличие подкожных узелков;
- кольцевидная эритема — полиэтиологическое заболевание кожного покрова;
- клинические проявления кардита, хорея;
- боли в суставах на фоне лихорадочного состояния;
- повышенная скорость оседания крови, лейкоцитоз, наличие С-реактивного белка в общем анализе крови;
- удлиненный Р–Q интервал на электрокардиограмме.
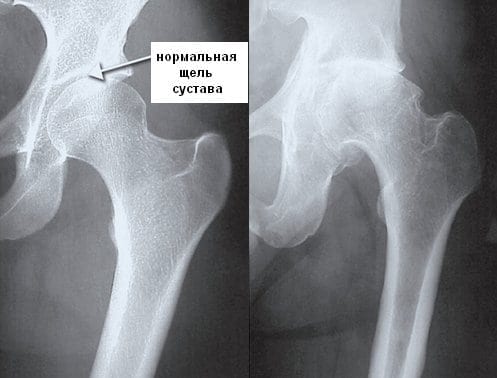
Пример поражения ТБС.
Рентгенография, КТ, МРТ проводятся для оценки состояния суставных структур, исключения других воспалительных и дегенеративно-дистрофических патологий. Также необходима дифференциальная диагностика с туберкулезом, неврозами, неспецифическим эндокардитом.
Что происходит при отсутствии лечения
Каждая стадия патологии длится не более 2 месяцев. Во время каждого рецидива возникают повторные тканевые поражения в области сформировавшихся фиброзных очагов. Помимо суставов в воспалительный процесс вовлекается ткань сердечных клапанов, происходят многочисленные склеротические изменения в их створках. Они начинают сращиваться между собой, что существенно повышает вероятность последующего приобретенного порока сердца. Для ревмокардита характерна следующая симптоматика:
- сильное сердцебиение;
- отек легких, одышка;
- сердечные боли различной интенсивности;
- повышенная утомляемость, слабость;
- нарушение сердечного ритма.
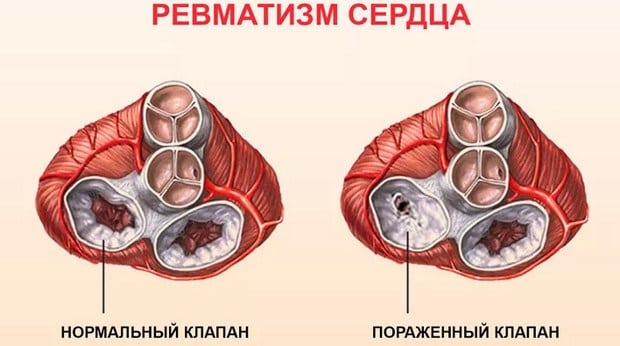
Ревмокардит диагностируется наиболее часто у пациентов 14-25 лет. Его клинические проявления могут быть незначительными, но выявляются и тяжелые поражения клапана сердца. При ревматизме происходит нарушение работы центральной нервной системы, особенно у детей. Это выражается в капризности, раздражительности, рассеянности, апатии. В дальнейшем возникают проблемы с запоминанием, речью, концентрацией внимания. У взрослых и детей возможно поражение органов брюшной полости. Развивается абдоминальный синдром — возникают боли в животе, тошнота, рвота.
Тактика лечения
При острых суставных болях, возникающих на фоне нарушения работы сердечно-сосудистой системы пациент госпитализируется. В остальных случаях лечение проводится в домашних условиях. Антибиотикотерапия показана только при наличии в организме инфекционных очагов. Во время бакпосева выясняется чувствительность стрептококков к антибактериальным средствам, что становится основным критерием их выбора. Как правило, в лечебные схемы включаются препараты из группы пенициллинов в виде растворов для внутримышечного введения. Длительность терапевтического курса зависит от степени инфицирования тканей.

Инфекционные агенты.
Для устранения болей применяются противовоспалительные нестероидные препараты — Ибупрофен, Диклофенак, Целекоксиб, Кетопрофен, Кеторолак, Мелоксикам, Найз. Избавиться от слабовыраженной артралгии можно с помощью наружных средств Фастум, Нимесулид, Артрозилен, Финалгель.
Если боли интенсивные, не стихающие в течение длительного времени, то НПВС вводятся внутримышечно. Для лечения ревматизма также используются следующие препараты:
После купирования воспалительного процесса пациентам назначаются согревающие мази — Капсикам, Финалгон, Апизартрон, Випросал. Они оказывают обезболивающее, противоотечное, улучшающее кровообращение действие. Для предупреждения рецидивов патологии осенью и весной рекомендован прием НПВС в сниженных дозировках и в комбинации с ингибиторами протонного насоса в течение месяца.

Прогноз на полное выздоровление благоприятный только при своевременно проведенном лечении, пока патологией не поражены органы сердечно-сосудистой системы. Поэтому необходимо обращаться за медицинской помощью при первых клинических проявлениях ревматизма.
Похожие статьи
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
загрузка…
Источник