Рентгенологическая диагностика тазобедренного сустава

- Клиникам
- Врачам
- Примеры заключений
- Полезные материалы
- Врачи
- Отзывы
- Соглашение
Вывих тазобедренного сустава у новорожденных – это не редкое заболевание. Если разграничить определения «подвывих» и «вывих», то частота болезни по официальной статистике значительно уменьшается.

Вывих тазобедренного сустава на рентгенограмме – слева нарушена симметричность линии Шентона. Головка левой бедренной кости смещена латерально
Подвывих у детей после рождения на рентгене диагностируется часто, но даже при отсутствии лечения он проходит самостоятельно после того, как окрепнут связки. За такими новорожденными требуется динамическое наблюдение.
Вывих – это серьезная патология, при которой УЗИ должна назначаться на ранних стадиях. Если ребенку исполнится 4 месяца, ультразвук не сможет качественно визуализировать нарушения, поэтому назначается рентгенография тазобедренных суставов.
Выбор метода – это прерогатива лечащего врача, но при возможности следует назначать менее безвредные диагностические процедуры.
Врожденный вывих тазобедренного сустава – что это такое
Врожденный вывих или дисплазия тазобедренного сустава чаще встречается у женского пола. Причины зависимости между нозологией и девочками не выявлены. Ученые считают, что наследственность относительно нарушения соотношения суставных поверхностей в тазобедренном суставе передается по женской линии. Возможно, отцы передают дочкам гены дисплазии. Требуются экспериментальные исследования.
У девочек нарушения конгруэнтности суставных поверхностей крыши вертлужной впадины подвздошной кости и головки бедра на 80% встречаются чаще чем у мальчиков. Рентгенография при таком состоянии определяет смещение бедренной кости кнаружи. При этом подвижность сохранена, так как костные поверхности окружены мощной суставной капсулой. У новорожденных хромоты не наблюдается, так как малыши не умеют ходить. Если состояние сохраняется длительно, изменяется формирование суставных поверхностей, что приводит к аномальной подвижности у детей.
Европейские исследования доказали, что к вывихам тазобедренного сустава существует рассово-этническая зависимость. Повышенная частота патологии у жителей Китая, афро-азиатской расы.

Рентгенограмма на 4 месяце лечения вывиха: при сравнении с предыдущим снимком прослеживается положительная динамика
Врожденная дисплазия – это редкость. Есть опыты, показывающие, что дисплазия появляется при наличии провоцирующих факторов:
1. Генетическая детерминированность;
2. Тугое пеленание;
3. Внутриутробное тазовое предлежание;
4. Интоксикация;
5. Лекарственная терапия при беременности.
Вероятность заболевания повышается в 10 раз при наличии патологии в анамнезе у родителей.
При отсутствии провоцирующих факторов у ребенка все равно нельзя исключить возникновение дисплазии у малыша.
Повышение встречаемости патологии обусловлено появлением новых методов диагностики, помогающих определить даже предрасположенность суставных поверхностей к последующим диспластическим изменениям.
С помощью УЗИ, рентгенографии, магнитно-резонансной томографии можно определить не только подвывихи, дисплазию, но и функциональную незрелость суставных поверхностей, образующих тазобедренный сустав.
У взрослых диагностировать заболевание можно с помощью компьютерной томографии. Детям обследование не назначается, так как характеризуется высоким радиационным облучением.
Врожденный вывих тазобедренного сустава у новорожденных определяется с помощью УЗИ. В возрасте 4-5 месяцев более рациональна рентгенография.
Признаки дисплазии на МРТ:
• Смещение головки бедра вверх;
• Поднятие лимбуса кверху;
• Нарушение сферичности головки бедра;
• Растяжение капсулы тазобедренного сустава.
При таких изменениях устанавливается диагноз подвывиха. При патологии возникает функциональная недостаточность, но лечение не проводится, так как у взрослых ткани сформированы. Устранить деформацию головки бедра невозможно.
У детей прослеживается нарушение конгруэнтности суставных поверхностей, что приводит к смещению костей. Для восстановления нормального положения головки бедра и вертлужной впадины требуется ношение специальных шинок, гипсовых лангет.
Подвывих – это состояние, когда головка бедренной кости несколько смещена относительно физиологического положения.
Вывих – головка бедра полностью выходит из крыши впадины.
У новорожденных состояние определяется визуально. При внешнем осмотре ягодичной области прослеживается асимметрия ягодичных складок. При попытке отведения коленных суставов появляется ограничение подвижности.
Лечение патологии должно начинаться с ранней стадии. При отсутствии терапии форма костей постепенно изменяется. Головка бедра фиксируется в новом положении относительно крыши впадины – развивается неоартроз.
Чтобы выявить болезнь на начальном этапе, рекомендуется ультразвуковое сканирование или рентген. Признаки вывиха определяют оба исследования. Трудности вызывает подвывих.
Вывих тазобедренного сустава новорожденного – способы диагностики
Первое обследование новорожденного проводится в родильном отделении. Врачи определяют специфический признак – «синдром щелчка». Суть исследования – появление звука треска в области тазобедренного сустава при разведении ножек малыша. При его возникновении назначается незамедлительное лечение. При ранней иммобилизации можно гарантировать 100%-ую успешность терапии.
Контрольный рентген при дисплазии назначается через месяц. Кроме рентгена при осмотре ребенка врач оценивает определенные признаки:
• Симметричность складок – паховых, подъягодичных, подколенных;
• Разведение ног при согнутых коленях.
 При нарушении отведения конечностей визуализируется усиленный мышечный тонус. У грудничков такое состояние корректируется медикаментозными средствами, назначаемыми невропатологом.
При нарушении отведения конечностей визуализируется усиленный мышечный тонус. У грудничков такое состояние корректируется медикаментозными средствами, назначаемыми невропатологом.
Врожденная патология бедра имеет склонность к односторонней локализации. При выявлении двухстороннего поражения следует рассчитывать на приобретенные факторы.
На УЗИ определяется насколько стабилен суставов, по возрасту ли формируются ядра окостенения. Эффект Допплера позволяет изучить кровоснабжение пораженных тканей, что позволяет предположить возможность самостоятельной регенерации.
Обязательный визит к травматологу должен быть осуществлен в 4 месяца. В этом возрасте появляется ядро оссификации, которое хорошо прослеживается на рентгенограмме. Смещение структуры на снимке позволяет установить дисплазию, подвывих, вывих.
Не пренебрегайте посещением ортопеда-травматолога, когда ребенку будет 4 месяца. Появление очага оссификации на рентгеновском снимке позволит достоверно установить или исключить расстройства бедренного сустава.
Почему возникает вывих тазобедренного сустава у новорожденных
Сустав бедра – это нестабильная структура у новорожденных. Ее следует тщательно изучать у малых детей, чтобы исключить серьезную патологию.
После рождения головка бедра незрелая. До 3-4 месяцев сопровождается обильной хрящевой тканью. Окостенение появляется позже.
Даже если УЗИ у новорожденных не показало патологических изменений, через некоторое время головка может соскользнуть. Ортопед при внешнем осмотре ног и ягодичной области малыша проверяет симметричность скадок, отведение коленей. При наличии признаков патологии назначается рентген.
Рентгенография – это метод с лучевой нагрузкой, но без него нельзя обойтись. Вред от прогрессирования дисплазии больше, чем действие низких доз ионизирующего излучения на здоровье малыша.

Рентгенограмма при вывихе левого тазобедренного сустава у ребенка после года
Что показывает рентген при вывихе бедра у новорожденного
Рентген при вывихе бедра у новорожденного не делают. УЗИ позволяет выявить нозологию. Рентгенография назначается только при отсутствии оборудования для ультразвукового сканирования или квалифицированных специалистов, способных провести диагностику.
Рентгеновское исследование сопровождается радиационным облучением маленького пациента, но без него нельзя обойтись. Процедура позволяет четко отследить направление головки бедра, состояние вертлужной поверхности. Достоверность исследования при назначении в возрасте после 6 месяцев – 80%.
Рентгеновский снимок позволяет поставить диагноз у годовалых детей. Выявление заболевания на этом сроке не приводит к полному излечению. Только у 4% детей при диагностировании дисплазии в возрасте 6 месяцев удается вернуть полноценную функцию тазобедренного сустава.
Запоздалая диагностика наблюдается при появлении клинических признаков:
1. Ходьба с наклоном туловища в пораженную сторону;
2. Хромая походка («утиная»);
3. При двухстороннем поражении ребенок переваливается с одной ноги на другую.
Для детализации структур требуется дополнительная диагностика с помощью артрографии, введения рентген контрастного вещества внутрь суставной полости.
Лучевое обследование ребенку раннего возраста нужно проводить только по строгим показаниям.
В европейских странах проводится массовый скрининг всех новорожденных детей. Процедура позволяет излечить вывих при раннем выявлении за несколько месяцев. К году дети уже полностью здоровы.
Из современных методов лучевой диагностики следует выделить высокое качество мультиспиральной компьютерной томографии. Обследование не связано с ионизирующей нагрузкой. Позволяет точно создать трехмерное моделирование анатомических тканей.
С помощью обследования проводится динамическое наблюдение на протяжении всего цикла лечения. Существенное неудобство, ограничивающее применимость исследования у детей, — это необходимость неподвижного положения в закрытой камере.
Вывих тазобедренного сустава на рентгене определяется четко. В нашей стране рентгенодиагностика – это основной метод выявления патологии. С помощью рентгена нельзя проводить постоянный динамический контроль качества лечения, поэтому назначается повторная рентгенография тазобедренного сустава детям через несколько месяцев.
В заключение опишем методы лечения вывиха бедра у детей, чтобы читатели поняли, насколько важна своевременная диагностика данной патологии.
Вывих тазобедренного сустава у новорожденных сразу после обнаружения лечится тугим пеленанием или шинами (после консультации с ортопедом).
После выявления на УЗИ симптомов финкциональной недостаточности тазобедренного сустава рекомендуется пеленание для профилактический целей.
При функциональной незрелости рекомендуется сложить пеленку в 7-8 слоев, которая укладывается между ног. Повязка помогает фиксировать структуры тазобедренного сустава в правильном положении.
При диагностике вывиха или подвывиха рекомендуется наложение шин. Устройства накладываются на щиколотки. При этом ножки ребенка разводятся в стороны для создания правильного положения суставов. Фиксация осуществляется штангой.
Распорки корректируют свободу движений в тазобедренном суставе. При применении этого метода у большинства детей удается восстановить функцию к 3-4 месяцам.
Другие методы лечения – «подушка Фрейка», «стремена Павлика».
При диагностике патологии позже 5-6 месяцев с помощью рентгена необходима более серьезная фиксация развитых к сроку головок бедра. Для этих целей накладывается гипсовая повязка, которая не ограничивает большинство движений, но фиксирующая сустав. Через некоторое время после такой иммобилизации накладывается шина.
При диагностике тяжелой дисплазии с вывихом требуется специализированная операция – вправление головки бедренной кости с иммобилизацией по Лоренцу. На протяжении курса лечения обязательно назначается лечебная физкультура и массаж.
При отсутствии эффекта от вышеописанных методов потребуются сложные хирургические вмешательства по моделированию суставных поверхностей – головка бедра, вертлужная впадина. После операции проводится иммобилизация гипсом на длительное время.
В самых сложных случаях потребуется несколько операций. После такого вмешательства нужна длительная реабилитация. Хирургия не всегда приводит к полному излечению, но других эффективных методов лечения не существует. Нельзя запускать патологию до необходимости проведения оперативных процедур.
Другие статьи из раздела «Рентген суставов»
Проконсультируем бесплатно в мессенджерах
Источник
Рентгенодиагностику детям чаще делают для выявления дисплазии тазобедренного сустава. По статистике, это распространённое заболевание встречается у каждого седьмого ребёнка. Причём 80% случаев приходится на девочек. Дисплазия, не вылеченная до годовалого возраста, в конечном счете, приводит к инвалидности. Обнаружение патологии в возрасте до 1 месяца жизни приводит к полному излечению болезни. Однако возможности распознавания болезни у новорождённых ограничены и требуют опыта врача. Поэтому аппаратная диагностика имеет решающее значение для исхода заболевания.
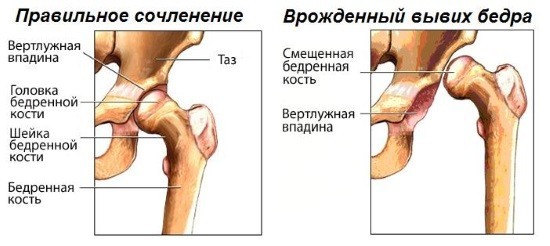
Врожденный вывих бедра — это крайняя степень дисплазии тазобедренного сустава
В России рентген тазобедренного сустава – это обязательный метод подтверждения или исключения заболевания. Давайте узнаем, с какого возраста делают рентген сустава детям. Что видно на снимке в норме и при дисплазии. Какие альтернативные методы обследования существуют. Разберёмся во всех этих вопросах.
Что такое дисплазия тазобедренного сустава?
Врождённый вывих бедра – это недоразвитие связок, хрящей сустава и головки бедренной кости. Ребёнок рождается с этой патологией. Причины заболевания по большей части наследственные, но способствующим фактором является многоводие, крупный плод и тазовое предлежание ребёнка. Перенесённые гинекологические заболевания и нарушение функции щитовидной железы у матери также способствуют развитию патологии. Развитию дисплазии способствует также рахит и тугое пеленание новорождённого. В некоторых случаях вывих происходит во время родов при ножном предлежании.
Различают несколько стадий развития дисплазии тазобедренного сустава:
- Предвывих – самая лёгкая степень незрелости суставных тканей. Эта стадия характеризуется нестабильностью сустава, при котором головка бедра может смещаться внутри суставной полости. Предвывих может перейти в подвывих или вывих.
- Стадия подвывиха означает формирование анатомических и морфологических изменений, при котором головка бедра отошла от вертлужной впадины, но не вышла за пределы лимбуса. На этой стадии капсула и круглая связка растянуты, а лимбус выворачивается, теряя основную функцию поддержки. Это и позволяет головке смещаться вверх и в стороны. При правильном лечении возможен благоприятный исход. Прогрессирование болезни приводит к переходу дисплазии в стадию вывиха – самую тяжёлую степень.
- Врождённый вывих – это запущенная стадия дисплазии. Заболевание характеризуется полным выходом головки из вертлужной впадины. Капсула и связки растянуты, лимбус смещён вниз.
В роддоме врач-ортопед осматривает детей для выявления дисплазии сустава, после чего определяет тактику лечения. В этот короткий период у новорожденных детей можно выявить симптом соскальзывания в суставе. Такой признак сохраняется 6–7 дней после рождения ребёнка и проявляется своеобразным щелчком при движении ножек. Клинически установленный диагноз подтверждает рентген тазобедренных суставов у маленьких детей старше трёх месяцев или УЗИ с момента рождения.
Как делают рентген тазобедренного сустава у маленьких детей?
Рентгенографию тазобедренного сустава грудным детям делают в лежачем положении. При этом ножки ребёнка выпрямляют и вытягивают вдоль. Недопустимо, чтобы они были согнуты в коленях или тазобедренных суставах.
Рентгенография новорождённых детей отличается тем, что ножки приводятся к телу и слегка сдвигаются внутрь.
При плотно прижатом тазе к кассете движения малыша не мешают во время съёмки. Область половых органов закрывают свинцовым фартуком для предотвращения нарушения репродуктивной функции. Чтобы гарантировать качество снимка, в идеале малыша следует усыпить перед сеансом.
Рентгенограмма тазобедренного сустава ребёнка в норме и при дисплазии
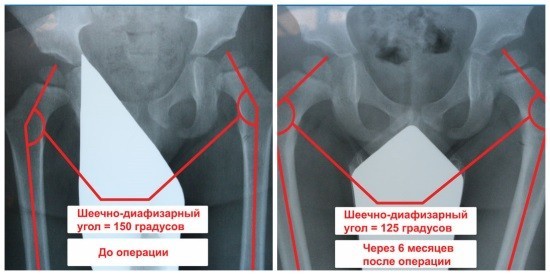
Рентгенография тазобедренных суставов до и после операции по поводу дисплазии ТБС
В норме на снимке врач визуализирует головку бедренной кости, которая находится в специальной выемке – вертлужной впадине. Головка бедра в центре прикрепляется круглой связкой к вертлужной впадине и удерживается капсулой. Вверху головке не даёт сместиться хрящевая пластина – лимбус. Конструкция сустава поддерживается мышцами бедра.
При дисплазии тазобедренного сустава наблюдается задержка развития точек окостенения. При этом ядра окостенения отличаются меньшей величиной и замедленным ростом. На рентгенограмме при подвывихе или вывихе визуализируют вертикальное и латеральное смещение ядер окостенения. У детей в норме точки окостенения у девочек появляются в 4 месяца, а у мальчиков – в 6-месячном возрасте.
Вывих или подвывих происходит и во время родов. Объясняется это тем, что большая часть сустава состоит из хрящевых тканей, которые не обеспечивают полное соответствие суставных поверхностей друг другу. Большая головка бедренной кости не соответствует размерам впадины. Поэтому во время родов происходит смещение головки в вертлужной впадине. В некоторых случаях вывих приводит к разрыву тканей бедра.
Противопоказания для рентгена у детей
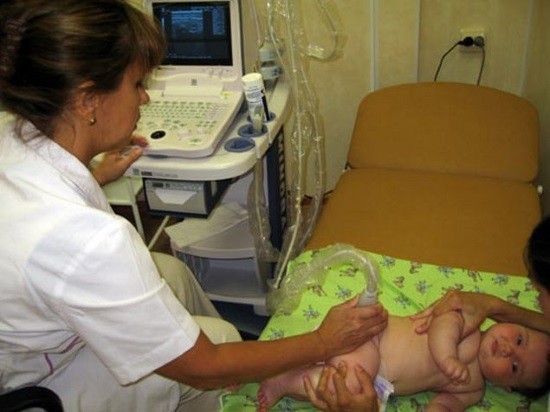
По графику УЗИ тазобедренных суставов делается в 1 и 4 месяца
По российским медицинским стандартам рентгенография разрешена детям с 3х-месячного возраста. В период новорожденности безопасную и точную диагностику можно проводить с помощью УЗИ. В исключительных случаях рентген допускается в любом возрасте.
Рентгеновское обследование не проводят в раннем детском возрасте по многим причинам:
- лучевая нагрузка негативно влияет на систему кроветворения и развитие нервных клеток;
- некоторые устаревшие модели рентгеновской аппаратуры изготовлены со стандартной мощностью, не позволяющей регулировать дозу излучения для детей.
Рентген противопоказан детям, страдающим иммунодефицитом из-за угнетения костного мозга. Противопоказан рентген ребёнку, страдающему ювенильным идиопатическим остеопорозом. Для остальных категорий пациентов, при подозрении на дисплазию, рентген является обязательным стандартным методом обследования.
Расшифровка рентгенограммы при дисплазии тазобедренного сустава
На рентгенограмме у грудничка большая часть тканей сустава не видна, потому что состоит из хрящевой ткани. Поэтому для облегчения расшифровки применяют схему Хильгенрейнера. Она получила практическое применение благодаря достоверности интерпретации снимка.
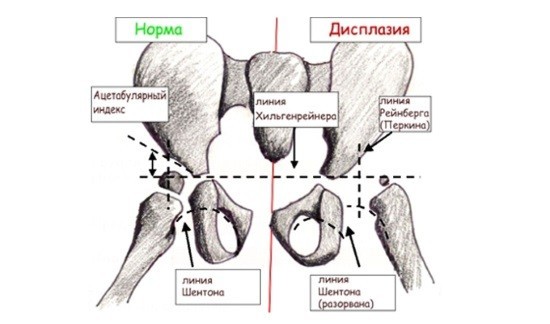
Оценка рентгенологических данных по схеме Хильгенрейнера
Для этого на рентгенограмме делают разметку из нескольких линий:
- Вертикальную черту проводят через середину крестца.
- Горизонтальная черта Хильгенрейнера проходит по нижним краям подвздошных костей, которые хорошо визуализируются на рентгеновском снимке. Эти крупные кости образуют впадины для тазобедренных суставов.
- Через верхненаружные края подвздошной кости опускают перпендикуляр – черту Перкина.
- Вдоль краёв вертлужной впадины до горизонтальной черты проводят касательную линию. Образовавшийся угол называют ацетабулярным, или углом наклона крыши вертлужной впадины. По некоторым авторам он носит название угла альфа. В норме у новорождённых угол (α) наклона крыши вертлужной впадины 25–29°.
Возрастная норма угла при рентгене тазобедренных суставов у детей:
- 1 год жизни – у девочек 20°, мальчиков 18,4°;
- в 5-летнем возрасте – < 15°.
Увеличение угла наклона свидетельствует об отставании окостенения, а это означает степень суставной дисплазии.
В диагностике дисплазии тазобедренного сустава имеет значение показатель h – это расстояние от горизонтальной черты до середины бедра. В норме h=9–12 mm. Уменьшение величины указывает на дисплазию. Кроме того, определяют величину d – расстояние от дна вертлужной впадины до h. На нормальном снимке она 15 мм. Расшифровку снимка делает врач ортопед или рентгенолог.
Альтернативное обследование на дисплазию

При УЗИ тазобедренных суставов доступно выявление всех стадий дисплазии
Щадящий метод диагностики тазобедренного сустава у детей – это УЗИ. Ультразвуковая скрининговая диагностика всех новорождённых в роддоме для выявления дисплазии активно внедряется по всему миру. С 1992 года она начала распространяться в Европе, а с 2007 года она проводится в России. Если скрининговая диагностика не была проведена в роддоме, то рекомендуется сделать это в возрасте 1 месяца жизни для выявления дисплазии. Необходимость УЗИ в этом возрасте диктуют факторы риска – тазовое предлежание ребёнка или перенесённые заболевания матери.
Подытоживая тему, напомним, для выявления распространённого заболевания дисплазии делают рентген тазобедренного сустава. По российским стандартам в медицине рентген можно делать в 3х-месячном возрасте. Однако для исхода заболевания важна ранняя диагностика до 1-месячного возраста жизни. Поэтому при имеющихся факторах риска рекомендуется делать новорождённым УЗИ сустава. В других ситуациях детям с трёхмесячного возраста делают рентген для выявления дисплазии.
Источник
