Рентген тазобедренных суставов у детей 3 месяца
Рентгенодиагностику детям чаще делают для выявления дисплазии тазобедренного сустава. По статистике, это распространённое заболевание встречается у каждого седьмого ребёнка. Причём 80% случаев приходится на девочек. Дисплазия, не вылеченная до годовалого возраста, в конечном счете, приводит к инвалидности. Обнаружение патологии в возрасте до 1 месяца жизни приводит к полному излечению болезни. Однако возможности распознавания болезни у новорождённых ограничены и требуют опыта врача. Поэтому аппаратная диагностика имеет решающее значение для исхода заболевания.
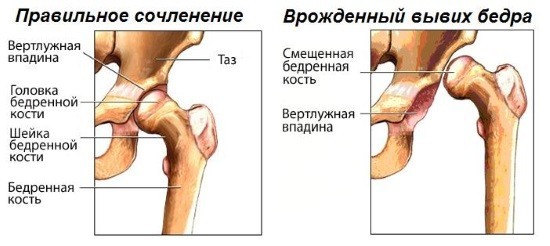
Врожденный вывих бедра — это крайняя степень дисплазии тазобедренного сустава
В России рентген тазобедренного сустава – это обязательный метод подтверждения или исключения заболевания. Давайте узнаем, с какого возраста делают рентген сустава детям. Что видно на снимке в норме и при дисплазии. Какие альтернативные методы обследования существуют. Разберёмся во всех этих вопросах.
Что такое дисплазия тазобедренного сустава?
Врождённый вывих бедра – это недоразвитие связок, хрящей сустава и головки бедренной кости. Ребёнок рождается с этой патологией. Причины заболевания по большей части наследственные, но способствующим фактором является многоводие, крупный плод и тазовое предлежание ребёнка. Перенесённые гинекологические заболевания и нарушение функции щитовидной железы у матери также способствуют развитию патологии. Развитию дисплазии способствует также рахит и тугое пеленание новорождённого. В некоторых случаях вывих происходит во время родов при ножном предлежании.
Различают несколько стадий развития дисплазии тазобедренного сустава:
- Предвывих – самая лёгкая степень незрелости суставных тканей. Эта стадия характеризуется нестабильностью сустава, при котором головка бедра может смещаться внутри суставной полости. Предвывих может перейти в подвывих или вывих.
- Стадия подвывиха означает формирование анатомических и морфологических изменений, при котором головка бедра отошла от вертлужной впадины, но не вышла за пределы лимбуса. На этой стадии капсула и круглая связка растянуты, а лимбус выворачивается, теряя основную функцию поддержки. Это и позволяет головке смещаться вверх и в стороны. При правильном лечении возможен благоприятный исход. Прогрессирование болезни приводит к переходу дисплазии в стадию вывиха – самую тяжёлую степень.
- Врождённый вывих – это запущенная стадия дисплазии. Заболевание характеризуется полным выходом головки из вертлужной впадины. Капсула и связки растянуты, лимбус смещён вниз.
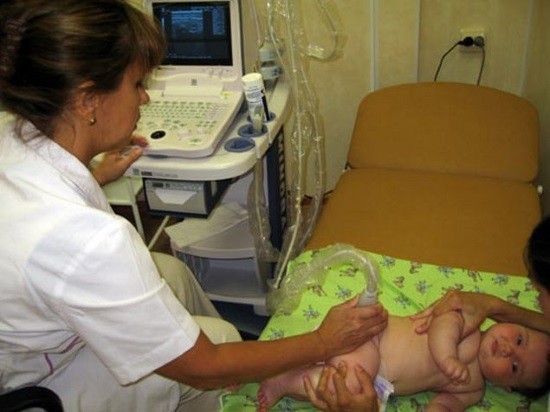
В роддоме врач-ортопед осматривает детей для выявления дисплазии сустава, после чего определяет тактику лечения. В этот короткий период у новорожденных детей можно выявить симптом соскальзывания в суставе. Такой признак сохраняется 6–7 дней после рождения ребёнка и проявляется своеобразным щелчком при движении ножек. Клинически установленный диагноз подтверждает рентген тазобедренных суставов у маленьких детей старше трёх месяцев или УЗИ с момента рождения.
Как делают рентген тазобедренного сустава у маленьких детей?
Рентгенографию тазобедренного сустава грудным детям делают в лежачем положении. При этом ножки ребёнка выпрямляют и вытягивают вдоль. Недопустимо, чтобы они были согнуты в коленях или тазобедренных суставах.
Рентгенография новорождённых детей отличается тем, что ножки приводятся к телу и слегка сдвигаются внутрь.
При плотно прижатом тазе к кассете движения малыша не мешают во время съёмки. Область половых органов закрывают свинцовым фартуком для предотвращения нарушения репродуктивной функции. Чтобы гарантировать качество снимка, в идеале малыша следует усыпить перед сеансом.
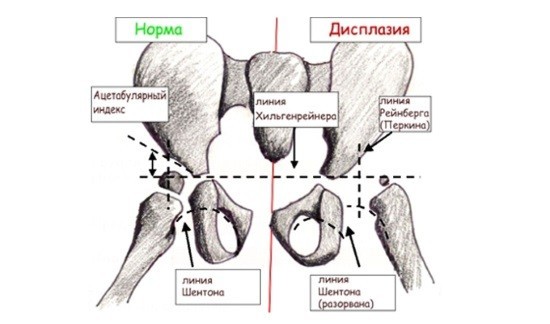
Рентгенограмма тазобедренного сустава ребёнка в норме и при дисплазии
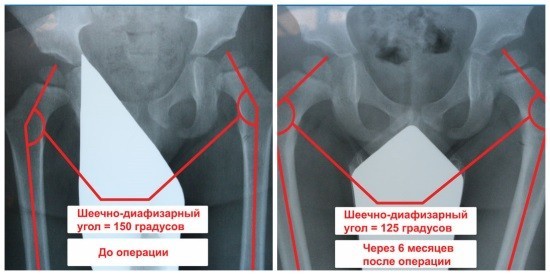
Рентгенография тазобедренных суставов до и после операции по поводу дисплазии ТБС
В норме на снимке врач визуализирует головку бедренной кости, которая находится в специальной выемке – вертлужной впадине. Головка бедра в центре прикрепляется круглой связкой к вертлужной впадине и удерживается капсулой. Вверху головке не даёт сместиться хрящевая пластина – лимбус. Конструкция сустава поддерживается мышцами бедра.
При дисплазии тазобедренного сустава наблюдается задержка развития точек окостенения. При этом ядра окостенения отличаются меньшей величиной и замедленным ростом. На рентгенограмме при подвывихе или вывихе визуализируют вертикальное и латеральное смещение ядер окостенения. У детей в норме точки окостенения у девочек появляются в 4 месяца, а у мальчиков – в 6-месячном возрасте.
Вывих или подвывих происходит и во время родов. Объясняется это тем, что большая часть сустава состоит из хрящевых тканей, которые не обеспечивают полное соответствие суставных поверхностей друг другу. Большая головка бедренной кости не соответствует размерам впадины. Поэтому во время родов происходит смещение головки в вертлужной впадине. В некоторых случаях вывих приводит к разрыву тканей бедра.
Противопоказания для рентгена у детей
По графику УЗИ тазобедренных суставов делается в 1 и 4 месяца
По российским медицинским стандартам рентгенография разрешена детям с 3х-месячного возраста. В период новорожденности безопасную и точную диагностику можно проводить с помощью УЗИ. В исключительных случаях рентген допускается в любом возрасте.
Рентгеновское обследование не проводят в раннем детском возрасте по многим причинам:
- лучевая нагрузка негативно влияет на систему кроветворения и развитие нервных клеток;
- некоторые устаревшие модели рентгеновской аппаратуры изготовлены со стандартной мощностью, не позволяющей регулировать дозу излучения для детей.
Рентген противопоказан детям, страдающим иммунодефицитом из-за угнетения костного мозга. Противопоказан рентген ребёнку, страдающему ювенильным идиопатическим остеопорозом. Для остальных категорий пациентов, при подозрении на дисплазию, рентген является обязательным стандартным методом обследования.
Расшифровка рентгенограммы при дисплазии тазобедренного сустава
На рентгенограмме у грудничка большая часть тканей сустава не видна, потому что состоит из хрящевой ткани. Поэтому для облегчения расшифровки применяют схему Хильгенрейнера. Она получила практическое применение благодаря достоверности интерпретации снимка.

Оценка рентгенологических данных по схеме Хильгенрейнера
Для этого на рентгенограмме делают разметку из нескольких линий:
- Вертикальную черту проводят через середину крестца.
- Горизонтальная черта Хильгенрейнера проходит по нижним краям подвздошных костей, которые хорошо визуализируются на рентгеновском снимке. Эти крупные кости образуют впадины для тазобедренных суставов.
- Через верхненаружные края подвздошной кости опускают перпендикуляр – черту Перкина.
- Вдоль краёв вертлужной впадины до горизонтальной черты проводят касательную линию. Образовавшийся угол называют ацетабулярным, или углом наклона крыши вертлужной впадины. По некоторым авторам он носит название угла альфа. В норме у новорождённых угол (α) наклона крыши вертлужной впадины 25–29°.
Возрастная норма угла при рентгене тазобедренных суставов у детей:
- 1 год жизни – у девочек 20°, мальчиков 18,4°;
- в 5-летнем возрасте – < 15°.
Увеличение угла наклона свидетельствует об отставании окостенения, а это означает степень суставной дисплазии.
В диагностике дисплазии тазобедренного сустава имеет значение показатель h – это расстояние от горизонтальной черты до середины бедра. В норме h=9–12 mm. Уменьшение величины указывает на дисплазию. Кроме того, определяют величину d – расстояние от дна вертлужной впадины до h. На нормальном снимке она 15 мм. Расшифровку снимка делает врач ортопед или рентгенолог.
Альтернативное обследование на дисплазию

При УЗИ тазобедренных суставов доступно выявление всех стадий дисплазии
Щадящий метод диагностики тазобедренного сустава у детей – это УЗИ. Ультразвуковая скрининговая диагностика всех новорождённых в роддоме для выявления дисплазии активно внедряется по всему миру. С 1992 года она начала распространяться в Европе, а с 2007 года она проводится в России. Если скрининговая диагностика не была проведена в роддоме, то рекомендуется сделать это в возрасте 1 месяца жизни для выявления дисплазии. Необходимость УЗИ в этом возрасте диктуют факторы риска – тазовое предлежание ребёнка или перенесённые заболевания матери.
Подытоживая тему, напомним, для выявления распространённого заболевания дисплазии делают рентген тазобедренного сустава. По российским стандартам в медицине рентген можно делать в 3х-месячном возрасте. Однако для исхода заболевания важна ранняя диагностика до 1-месячного возраста жизни. Поэтому при имеющихся факторах риска рекомендуется делать новорождённым УЗИ сустава. В других ситуациях детям с трёхмесячного возраста делают рентген для выявления дисплазии.
Источник
òÅÊÔÉÎÇ ÏÓÎÏ×ÎÙÈ ÆÏÒÕÍÏ×
çÏÒÏÄÓËÉÅ ÆÏÒÕÍÙ
çÏÒÏÄÓËÏÊ ÆÏÒÕÍ
çÏÒÏÄÓËÏÊ ÆÏÒÕÍ ÄÌÑ ÎÏ×ÉÞËÏ×
îÉÖÅÇÏÒÏÄÓËÁÑ ÐÏÌÉÔÉËÁ
æÏÒÕÍ ÉÓÔÏÒÉÞÅÓËÏÊ ÓÐÒÁ×ÅÄÌÉ×ÏÓÔÉ
öÁÌÏÂÎÁÑ ËÎÉÇÁ
þÅÍÐÉÏÎÁÔ ÍÉÒÁ ÐÏ ÆÕÔÂÏÌÕ 2018
âÁÂÓËÉÊ ÆÏÒÕÍ
íÕÖÓËÏÊ
áÎÏÎÉÍÎÙÊ ÍÅÄÉÃÉÎÓËÉÊ ÆÏÒÕÍ
äÕÒÁÃËÉÅ ×ÏÐÒÏÓÙ
÷ËÕÓÎÙÊ ÆÏÒÕÍ
ðÏÔÅÒÑÌÉ-îÁÛÌÉ
âÅÌÙÊ ÓÐÉÓÏË îÉÖÎÅÇÏ
á×ÔÏÆÏÒÕÍÙ
á×ÔÏÆÏÒÕÍ ÇÌÁ×ÎÙÊ
äÅ×ÕÛËÁ ÚÁ ÒÕÌÅÍ
÷áú ÆÏÒÕÍ
4È4 ÆÏÒÕÍ
öÁÌÏÂÎÙÊ
ûÅ×ÒÏÌÅ æÏÒÕÍ
ôÁËÓÉ
á×ÔÏÚÁÐÞÁÓÔÉ
çÁÒÁÖÎÙÊ ÆÏÒÕÍ
KIA-ÆÏÒÕÍ
òÅÎÏ ÆÏÒÕÍ
Hyundai æÏÒÕÍ
VAG æÏÒÕÍ
÷ÓÅ Á×ÔÏÆÏÒÕÍÙ
æÏÒÕÍÙ ÐÏËÕÐÏË
ãÅÎÔÒ ÒÁÚÄÁÞ: ÉÎÆÏÒÍÁÃÉÏÎÎÙÊ ÆÏÒÕÍ
çÌÁ×-ðÒÉÓÔÒÏÊ (ÓÏ ×ÓÅÈ ÆÏÒÕÍÏ×, ×ÚÒÏÓÌÙÊ)
óÏ×ÍÅÓÔÎÁÑ ÐÏËÕÐËÁ
óÏ×ÍÅÓÔÎÁÑ ÐÏËÕÐËÁ: ÃÅÎÔÒÁÌØÎÙÊ
óÏ×ÍÅÓÔÎÁÑ ÐÏËÕÐËÁ: ×ÚÒÏÓÌÙÊ
óÏ×ÍÅÓÔÎÁÑ ÐÏËÕÐËÁ: ×ËÕÓÎÙÊ
óÏ×ÍÅÓÔÎÁÑ ÐÏËÕÐËÁ: ÍÁÍÁ É ÍÁÌÙÛ
óÏ×ÍÅÓÔÎÁÑ ÐÏËÕÐËÁ: ÕÀÔÎÙÊ
óÏ×ÍÅÓÔÎÁÑ ÐÏËÕÐËÁ: ÓÂÏÒ ÐÒÅÄÏÐÌÁÔÙ, ÒÁÚÄÁÞÉ
óÏ×ÍÅÓÔÎÁÑ ÐÏËÕÐËÁ: ÕÓÌÕÇÉ
óÏ×ÍÅÓÔÎÁÑ ÐÏËÕÐËÁ: ÏÂÌÁÓÔØ
óÏ×ÍÅÓÔÎÁÑ ÐÏËÕÐËÁ: äÚÅÒÖÉÎÓË
óÏ×ÍÅÓÔÎÁÑ ÐÏËÕÐËÁ: óÁÒÏ×
úÁÒÕÂÅÖÎÙÅ ÉÎÔÅÒÎÅÔ-ÐÏËÕÐËÉ
ðÏËÕÐÁÅÍ ×ÍÅÓÔÅ
ðÏËÕÐÁÅÍ ÷ÍÅÓÔÅ: ïÓÎÏ×ÎÏÊ
ðÏËÕÐÁÅÍ ×ÍÅÓÔÅ: âïìøûïê ûïðéîç (×ÚÒÏÓÌÙÊ)
ðÏËÕÐÁÅÍ ×ÍÅÓÔÅ: âåâé-ûïð (ÄÅÔÓËÉÊ)
ðÏËÕÐÁÅÍ ×ÍÅÓÔÅ: äïíï÷ïê
ðÏËÕÐÁÅÍ ×ÍÅÓÔÅ: çáóôòïîïí
ðÏËÕÐÁÅÍ ×ÍÅÓÔÅ: óÂÏÒ ÐÒÅÄÏÐÌÁÔÙ, ÒÁÚÄÁÞÉ
ðÏËÕÐÁÅÍ ÷ÍÅÓÔÅ: ÐÒÉÓÔÒÏÊ
ðÏËÕÐÁÅÍ ÷ÍÅÓÔÅ: ÕÓÌÕÇÉ
÷ÙÇÏÄÎÁÑ ÐÏËÕÐËÁ
÷ÙÇÏÄÎÁÑ ÐÏËÕÐËÁ — ÏÂÝÉÅ ×ÏÐÒÏÓÙ
÷ÙÇÏÄÎÁÑ ÐÏËÕÐËÁ — ×ÚÒÏÓÌÙÊ
÷ÙÇÏÄÎÁÑ ÐÏËÕÐËÁ — ÄÅÔÓËÉÊ
÷ÙÇÏÄÎÁÑ ÐÏËÕÐËÁ — ÓÂÏÒ ÐÒÅÄÏÐÌÁÔÙ, ÒÁÚÄÁÞÉ
÷ÙÇÏÄÎÁÑ ÐÏËÕÐËÁ — ÏÂßÑ×ÌÅÎÉÑ
æÏÒÕÍ ÚÁËÕÐÏË
íÏÊ ÍÁÌÙÛ
íÏÊ ÍÁÌÙÛ — ïÓÎÏ×ÎÏÊ
íÏÊ ÍÁÌÙÛ — ïÂßÑ×ÌÅÎÉÑ. ïÂÝÉÊ
íÏÊ ÍÁÌÙÛ — ïÂßÑ×ÌÅÎÉÑ: ÄÅÔÓËÁÑ ÏÄÅÖÄÁ
íÏÊ ÍÁÌÙÛ — ïÂßÑ×ÌÅÎÉÑ: ÄÅÔÓËÁÑ ÏÂÕ×Ø
íÏÊ ÍÁÌÙÛ — ïÂßÑ×ÌÅÎÉÑ: ÄÅÔÓËÉÊ ÔÒÁÎÓÐÏÒÔ, ÉÇÒÕÛËÉ, ÍÅÂÅÌØ
èÁÌÑ×ÎÙÊ
èÁÌÑ×ÎÙÊ (ÏÓÎÏ×ÎÏÊ)
ëÏÔÑÔÁ É ÄÒ. ÖÉ×ÏÔÎÙÅ
üÌÉÔÎÙÊ (ÐÒÏÄÁÖÁ ÎÅÌÉË×ÉÄÎÙÈ ÔÏ×ÁÒÏ×)
èÁÌÑ×ÎÙÊ óÔÕÄÅÎÞÅÓËÉÊ
õÓÌÕÇÉ
äÏÍÏ×ÏÄÓÔ×Ï
ðÏÌÅÚÎÙÊ ÆÏÒÕÍ
âÙÔÏ×ÙÅ ÐÒÏÂÌÅÍÙ
äÅÒÅ×ÅÎÓËÉÊ ÆÏÒÕÍ
äÏÍÏ×ÏÄÓÔ×Ï
ã×ÅÔÏÞÎÙÊ ÆÏÒÕÍ
æÏÒÕÍ ×ÌÁÄÅÌØÃÅ× ÓÏÂÁË
æÏÒÕÍ ×ÌÁÄÅÌØÃÅ× ËÏÛÅË
äÁÞÎÙÊ. ïÓÎÏ×ÎÏÊ.
âÙÔÏ×ÁÑ ôÅÈÎÉËÁ
ô×ÏÒÞÅÓËÉÊ
òÕËÏÄÅÌÉÅ ÏÓÎÏ×ÎÏÊ
æÏÒÕÍÙ ÐÏ ÉÎÔÅÒÅÓÁÍ
ó×ÁÄÅÂÎÙÊ ÆÏÒÕÍ
ñ ÌÀÂÌÀ
æÉÏÌÅÔÏ×ÙÊ ÆÏÒÕÍ
ñ ÎÅÎÁ×ÉÖÕ
óÄÅÌÁÎÙ × óóóò
ìÉÔÅÒÁÔÕÒÁ É ÉÓËÕÓÓÔ×Ï
íÙ ÐÒÏÔÉ× óÏ×ÍÅÓÔÎÏÊ ÐÏËÕÐËÉ
íÕÚÙËÁÌØÎÙÊ
ëÉÎÏ ÆÏÒÕÍ
ôÁÎÃÅ×ÁÌØÎÙÊ ÆÏÒÕÍ
ëÌÁÄÏÉÓËÁÔÅÌÉ É ËÏÌÌÅËÃÉÏÎÅÒÙ
ðÏÄ×ÏÄÎÁÑ ÏÈÏÔÁ
òÙÂÏÌÏ×ÎÙÊ
ïÈÏÔÎÉÞÉÊ
óÔÉÌØÎÙÊ ÆÏÒÕÍ
æÌÉÒÔ, ìÀÂÏ×Ø, úÎÁËÏÍÓÔ×Á
æÏÔÏÆÏÒÕÍ
÷ÉÄÅÏÓßÅÍËÁ
úÄÏÒÏ×ØÅ
òÁÚ×ÉÔÉÅ þÅÌÏ×ÅËÁ
ðÉ×ÎÏÊ ÆÏÒÕÍ
ëÕÌÉÎÁÒÎÙÊ
ðÁÒÆÀÍÅÒÎÙÊ
ðÁÒÆÀÍÅÒÎÁÑ ìÁ×ËÁ
óÏÂÁÞÉÊ ÆÏÒÕÍ
óÏÂÁÞÉÊ ÆÏÒÕÍ: ïÓÎÏ×ÎÏÊ
óÏÂÁÞÉÊ ÆÏÒÕÍ: ÐÒÉÓÔÒÏÊ ÖÉ×ÏÔÎÙÈ
îÁÛÉ äÅÔÉ
îÁÛÉ ÄÅÔÉ
ûËÏÌØÎÙÊ ÆÏÒÕÍ
ïÓÏÂÙÅ ÄÅÔÉ
âÌÁÇÏÔ×ÏÒÉÔÅÌØÎÏÓÔØ
ôÅÈÎÏÆÏÒÕÍÙ
éÎÔÅÒÎÅÔ-îî
GPS ÆÏÒÕÍ
íÏÂÉÌØÎÙÊ ÆÏÒÕÍ
ôÅÈÎÏ-ÆÏÒÕÍ
ôÅÈÎÏÔÕÓÁ
ðÒÏÆ. É ÂÉÚÎÅÓ ÆÏÒÕÍÙ
âÉÚÎÅÓ ÆÏÒÕÍ
âÉÒÖÁ ÚÁÄÁÞ É ÐÏÒÕÞÅÎÉÊ
òÅËÌÁÍÁ É PR
æÏÒÕÍ ÖÕÒÎÁÌÉÓÔÏ× É óíé
æÏÔÏÇÒÁÆÉÑ
á×ÔÏÂÉÚÎÅÓ
îÅÄ×ÉÖÉÍÏÓÔØ
âÁÎËÏ×ÓËÉÊ ÆÏÒÕÍ
òÕËÏ×ÏÄÉÔÅÌÉ
÷ÏÅÎÎÙÊ ÆÏÒÕÍ
íÅÄÉÃÉÎÁ
æÏÒÕÍ ÔÒÅÊÄÅÒÏ×
âÕÈÕÞÅÔ É ÁÕÄÉÔ
óÔÒÁÈÏ×ÁÎÉÅ
àÒÉÄÉÞÅÓËÉÊ
æÏÒÕÍ Ó×ÑÚÉÓÔÏ×
ðÏÄÂÏÒ ÐÅÒÓÏÎÁÌÁ
òÁÂÏÔÁ ÄÌÑ ÓÔÕÄÅÎÔÏ×
òÁÚÒÁÂÏÔÞÉËÉ ðï
äÉÚÁÊÎ ÆÏÒÕÍ
óÔÒÏÉÔÅÌØÎÙÅ ÆÏÒÕÍÙ
óÔÒÏÉÔÅÌØÎÙÊ ÆÏÒÕÍ (ÏÓÎÏ×ÎÏÊ)
ïËÎÁ
æÏÒÕÍ ÜÌÅËÔÒÉËÏ×
íÅÂÅÌØ
ëÏÎÄÉÃÉÏÎÉÒÏ×ÁÎÉÑ É ×ÅÎÔÉÌÑÃÉÑ
æÏÒÕÍ ÐÏ ÔÅÐÌÏÉÚÏÌÑÃÉÉ
æÏÒÕÍ ÓÔÒÏÉÔÅÌØÎÙÈ ÏÂßÑ×ÌÅÎÉÊ
æÏÒÕÍ ÐÒÏÅËÔÉÒÏ×ÝÉËÏ×
æÏÒÕÍ ÁÒÈÉÔÅËÔÕÒÁ É ÄÉÚÁÊÎ
÷ÓÅ ÓÔÒÏÉÔÅÌØÎÙÅ ÆÏÒÕÍÙ
ôÕÒÉÚÍ, ÏÔÄÙÈ, ÜËÓÔÒÉÍ
ôÕÒÉÚÍ, ÏÔÄÙÈ, ÜËÓÔÒÉÍ
óÐÏÒÔÉ×ÎÙÅ ÆÏÒÕÍÙ
ëÌÕ ÂÏÌÅÌØÝÉËÏ×
óÐÏÒÔÐÌÏÝÁÄËÁ
âÏÅ×ÙÅ ÉÓËÕÓÓÔ×Á
÷ÅÌÏÆÏÒÕÍÙ îÉÖÎÅÇÏ îÏ×ÇÏÒÏÄÁ
÷ÅÌÏÆÏÒÕÍ îÉÖÎÅÇÏ îÏ×ÇÏÒÏÄÁ
ðÕÔÅÛÅÓÔ×ÉÑ
îÉÖÅÇÏÒÏÄÓËÁÑ ÏÂÌÁÓÔØ
îÅÄ×ÉÖÉÍÏÓÔØ
îÅÄ×ÉÖÉÍÏÓÔØ
éÐÏÔÅËÁ
óÏ×ÍÅÓÔÎÁÑ ÁÒÅÎÄÁ ÖÉÌØÑ
úÅÍÅÌØÎÙÊ ÆÏÒÕÍ
ôóö
óÁÄÏ×ÏÄÞÅÓËÏÅ ÔÏ×ÁÒÉÝÅÓÔ×Ï
öÉÌÙÅ ÒÁÊÏÎÙ
á×ÔÏÚÁ×ÏÄÓËÉÊ ÒÁÊÏÎ
íÏÓËÏ×ÓËÉÊ ÒÁÊÏÎ
óÏÒÍÏ×ÓËÉÊ ÒÁÊÏÎ
íÅÝÅÒÓËÏÅ ÏÚÅÒÏ
÷ÓÅ ÆÏÒÕÍÙ ÒÁÊÏÎÏ×
æÏÒÕÍÙ ÄÏÍÏ×
ëÏÒÁÂÌÉ
îÏ×ÁÑ ëÕÚÎÅÞÉÈÁ
ïËÔÁ×Á öë (ÕÌ. çÌÅÂÁ õÓÐÅÎÓËÏÇÏ)
íÏÎÞÅÇÏÒÉÑ öë
áË×ÁÍÁÒÉÎ öë (ëÏÍÓÏÍÏÌØÓËÁÑ ÐÌ.)
óÏÒÍÏ×ÓËÁÑ óÔÏÒÏÎÁ öë
ëí áÎËÕÄÉÎÏ×ÓËÉÊ ÐÁÒË öë
ëÒÁÓÎÁÑ ðÏÌÑÎÁ öë (ëÁÚÁÎÓËÏÅ ÛÏÓÓÅ)
÷ÒÅÍÅÎÁ çÏÄÁ öë (ëÓÔÏ×ÓËÉÊ Ò-ÏÎ)
óÔÒÉÖÉ öë (âÏÇÏÒÏÄÓËÉÊ Ò-ÏÎ)
îÁ ðÏÂÅÄÎÏÊ öë (ðÏÂÅÄÎÁÑ ÕÌ., Õ ÄÏÍÁ 18)
ïËÓËÉÊ ÂÅÒÅÇ öë (Ð. îÏ×ÉÎËÉ)
ã×ÅÔÙ öë (ÕÌ. áËÁÄÅÍÉËÁ óÁÈÁÒÏ×Á)
äÅÒÅ×ÎÑ ëÒÕÔÁÑ ËÐ (ëÓÔÏ×ÓËÉÊ Ò-ÏÎ)
ïÐÁÌÉÈÁ ËÐ (ëÓÔÏ×ÓËÉÊ Ò-ÏÎ)
àÇ ÍËÒ. (àÖÎÙÊ ÂÕÌØ×ÁÒ)
çÁÇÁÒÉÎÓËÉÅ ×ÙÓÏÔÙ ÍËÒ.
âÕÒÎÁËÏ×ÓËÉÊ ÍËÒ.
âÅÌÙÊ ÇÏÒÏÄ ÍËÒ. (60-ÌÅÔ ïËÔÑÂÒÑ ÕÌ.)
úÅÎÉÔ öë (çÁÇÁÒÉÎÁ ÐÒ.)
óÅÄØÍÏÅ ÎÅÂÏ öë
÷ÓÅ ÆÏÒÕÍÙ ÄÏÍÏ×
þÁÓÔÎÙÅ ÆÏÒÕÍÙ
óÁÒÏ×ÓËÉÊ ëÌÕ ðÏËÕÐÁÔÅÌÅÊ
ðÏËÕÐËÉ ÎÁ ÓÁÊÔÅ iHerb
éÀÎØÓËÉÅ ÍÁÍÏÞËÉ
úÎÁËÏÍÓÔ×Á É ðÒÉÑÔÎÏÅ ïÂÝÅÎÉÅ
æÏÒÕÍ ÂÅÚÕÍÎÙÈ ÉÄÅÊ
îÏÞÎÏÊ ÆÏÒÕÍ
ëÏÒÏÌÅ×ÓÔ×Ï ËÒÉ×ÙÈ ÚÅÒËÁÌ
éÝÕ ×ÔÏÒÕÀ ÐÏÌÏ×ÉÎËÕ!
ìÀÔÉËÉ-Ã×ÅÔÏÞËÉ ëõðìñ-ðòïäáöá
ïÔÒÑÄ ÓÔÒÏÊÎÏÓÔÉ
ðÞÅÌÏ×ÏÄÓÔ×Ï
æÏÒÕÍ ÌÅÎÉ×ÙÈ
÷ÏÌÅÊÂÏÌØÎÙÊ ËÌÕ ÔÕÒÉÓÔÏ×
÷ÓÔÒÅÞÉ ÄÌÑ ÓÅËÓÁ
âÕÄÕ ÍÁÍÏÊ!
áÌËÏÇÏÌØÎÙÊ ÆÏÒÕÍ
ìÀÔÉËÉ-Ã×ÅÔÏÞËÉ
ëÏÔÏ×ÏÄÓÔ×Ï
æÏÒÕÍ ÓÅËÓÕÁÌØÎÏÇÏ ÏÐÙÔÁ
ó×ÏÂÏÄËÁ
ðÒÁÚÄÎÉÞÎÙÅ ÆÏÒÕÍÙ
ðÒÁÚÄÎÉÞÎÙÊ ÆÏÒÕÍ
æÏÒÕÍ ÍÏÄÅÒÁÔÏÒÏ×
îÏ×ÙÊ ÆÏÒÕÍ ÍÏÄÅÒÁÔÏÒÏ×
ïÔÚÙ×Ù É ÐÒÅÄÌÏÖÅÎÉÑ (ÔÅÈÐÏÄÄÅÒÖËÁ)
ðÏ ×ÁÛÅÍÕ ÚÁÐÒÏÓÕ ÎÉÞÅÇÏ ÎÅ ÎÁÊÄÅÎÏ.
ðÏÖÁÌÕÊÓÔÁ ÐÅÒÅÆÏÒÍÕÌÉÒÕÊÔÅ ÚÁÐÒÏÓ.
äÏÂÁ×ÉÔØ íÏÊ ÍÁÌÙÛ — ïÓÎÏ×ÎÏÊ
õÓÐÏËÏÊÔÅ ÉÌÉ ÎÁÐÕÇÁÊÔÅ ÍÅÎÑ — ÏÒÔÏÐÅÄ ÎÁÚÎÁÞÉÌ ÒÅÎÔÇÅÎ ÔÂÓ ÎÁ ÐÒÏÆ. ÏÓÍÏÔÒÅ. òÅÂÅÎËÕ 3,5 ÍÅÓ, ÍÁÌØÞÉË. îÅ ÄÏ ËÏÎÃÁ ÒÁÚ×ÏÄÉÔ ÎÏÇÉ. ðÏ ÕÚÉ ×ÓÅ ïË. ïÒÔÏÐÅÄ ÈÏÒÏÛÉÊ, Ñ ÅÍÕ ÄÏ×ÅÒÑÀ. ðÌÏÈÏÅ ÒÁÚ×ÅÄÅÎÉÅ ÏÔÍÅÞÁÌÁ É ÍÁÓÓÁÖÉÓÔ. ïÒÔÏÐÅÄ ÓËÁÚÁÌ, ÌÉÂÏ ÔÏÎÕÓ, ÌÉÂÏ ÄÉÓÐÌÁÚÉÑ, ÓËÏÒÅÅ ×ÓÅÇÏ, ÔÏÎÕÓ, ÎÏ ÌÕÞÛÅ ÐÒÏ×ÅÒÉÔØÓÑ.
íÅÎÑ ÐÕÇÁÅÔ ÏÂÌÕÞÅÎÉÅ ÄÌÑ ÔÁËÏÇÏ ÍÁÌÙÛÁ — ÜÔÏ ÖÅ ×ÒÅÄÎÏ, ÎÁ×ÅÒÎÏÅ???
äÅÌÁÔØ/ÎÅ ÄÅÌÁÔØ, ÄÅÌÁÔØ, ÎÏ ÞÕÔØ ÐÏÚÖÅ (ËÏÇÄÁ?) — ËÁË ÂÙ ×Ù ÐÏÓÔÕÐÉÌÉ?
ËÏÎÅÞÎÏ ÄÅÌÁÔØ, ÄÉÓÐÌÁÚÉÑ ÄÏÌÖÎÁ ÐÕÇÁÔØ ÂÏÌØÛÅ. ÓÄÅÌÁÅÔÅ ÐÏÚÖÅ, ÕÐÕÓÔÉÔÅ ×ÒÅÍÑ.
ïÂÑÚÁÔÅÌØÎÏ ÄÅÌÁÔØ.÷ 2ÍÅÓ.ÄÅÌÁÌÉ É ÄÅÌÁÅÍ ËÁÖÄÙÊ ÇÏÄ -ÓËÏÒÏ 5ÌÅÔ.âÅÚ ÒÅÎÔÇÅÎÁ ÄÉÓÐÌÁÚÉÀ ÔÂÓ ÎÅ ÐÏÄÔ×ÅÒÄÑÔ,ÜÔÏ ÓÅÒØÅÚÎÅÅ,ÞÅÍ ÒÅÎÔÇÅÎ
á ÉÍ ËÁË-ÔÏ ÔÅÌØÃÅ, ÐÏÌÏ×ÙÅ ÏÒÇÁÎÙ ÐÒÉËÒÙ×ÁÀÔ ×Ï ×ÒÅÍÑ ÒÅÎÔÇÅÎÁ?
ïÎÉ ÄÅÌÁÀÔ ÔÏÌØËÏ ÎÁ ÏÂÌÁÓÔØ ÔÂÓ,ÎÅ ÐÅÒÅÖÉ×ÁÊÔÅ
á ÔÁÍ, ÍÅÖÄÕ ÐÒÏÞÉÍ, ÒÑÄÏÍ ×ÁÖÎÙÅ ÄÅÔÏÒÏÄÎÙÅ ÏÒÇÁÎÙ)))
ÚÙ: ÎÅÕÄÁÞÎÏ ÐÏÛÕÔÉÌÁ…
ïÒÇÁÎÙ ×ÅÚÄÅ ×ÁÖÎÙÅ, ÎÅ ÔÏÌØËÏ ÄÅÔÏÒÏÄÎÙÅ)
îÁÍ ÍÁÌÅÎØËÕÀ ÐÌÁÓÔÉÎËÕ ÄÁ×ÁÌÉ ÐÉÓÀ ÐÒÉËÒÙÔØ))) îÏ ÄÅÒÖÁÔØ ÄÉÔÅ ÎÁÄÏ ËÒÅÐËÏ, ÞÔÏ Â ÒÅÎÔÇÅÎ ×ÅÒÎÙÊ ÂÙÌ.
ÎÁÍ × ÐÁÍÐÅÒÓÅ ÄÅÌÁÌÉ, ÓËÁÚÁÌÉ ÏÎ ÎÅ ÍÅÛÁÅÔ
ñ ÐÏÓÔÕÐÉÌÁ ÂÙ ÔÁË, ËÁË ÓËÁÚÁÌ ×ÒÁÞ.
ÍÙ ÄÅÌÁÌÉ × 1 ÍÅÓ.ÐÅÒ×ÙÊ ÒÁÚ
ëÏÎÅÞÎÏ ÄÅÌÁÔØ, ÎÁ ÕÚÉ ÄÉÓÐÌÁÚÉÀ ÎÅ ×ÉÄÎÏ, Á ÄÏÌÑ ÒÅÎÔÇÅÎÁ ÎÉÞÔÏÖÎÏ ÍÁÌÁ ÄÌÑ ËÁËÉÈ-ÌÉÂÏ ÐÏÓÌÅÄÓÔ×ÉÊ
Taechka ÐÉÓÁÌ(Á)
íÅÎÑ ÐÕÇÁÅÔ ÏÂÌÕÞÅÎÉÅ ÄÌÑ ÔÁËÏÇÏ ÍÁÌÙÛÁ
íÙ ÐÅÒ×ÙÊ ÒÁÚ ÄÅÌÁÌÉ × 1 ÍÅÓÑÃ, ÎÏ ÎÁÍ ÅÝÅ × ÒÏÄÄÏÍÅ ÓËÁÚÁÌÉ ÞÔÏ ÄÉÓÐÌÁÚÉÑ É ×Ù×ÉÈÉ ôâó…÷ÒÅÄÎÏ ÔÏ ×ÒÅÄÎÏ, ÎÏ ÄÉÓÐÌÁÚÉÑ ÅÓÌÉ ÏÎÁ ÏÂÎÁÒÕÖÉÔÓÑ ÌÅÞÉÔØ ÎÁÄÏ, Á ÜÔÏ ÓÅÒØÅÚÎÅÅ, ÞÅÍ ÐÒÏÓÔÏÊ ÒÅÎÔÇÅÎ
P/S îÁ ÕÚÉ ×ÓÅ ÈÏÒÏÛÏ ÂÙÌÏ
äÅÌÁÌÉ ÐÒÉÍÅÒÎÏ × ÜÔÏÍ ÖÅ ×ÏÚÒÁÓÔÅ, ÐÏ õúé × ÐÏÌÉËÌÉÎÉËÅ ÓÔÒÁÛÎÕÀ ÄÉÓÐÌÁÚÉÀ Õ×ÉÄÅÌÉ, ÐÏ ÒÅÎÔÇÅÎÕ ÄÉÓÐÌÁÚÉÑ ÂÙÌÁ, ÎÏ × Ì£ÇËÏÊ ÓÔÅÐÅÎÉ Ë 7 ÍÅÓÑÃÁÍ Ï ÎÅÊ ÚÁÂÙÌÉ.
äÅÌÁÌÉ ÐÒÉÍÅÒÎÏ × ÜÔÏÍ ×ÏÚÒÁÓÔÅ ÓÁÍÏÊ ÍÌÁÄÛÅÊ ÓÕÓÔÁ×Ù, ÈÉÒÕÒÇ ÐÏÓÏ×ÅÔÏ×ÁÌÁ, ÓËÁÚÁÌÁ ÞÔÏ õúé ÎÅ ÐÏËÁÚÁÔÅÌØ. óÔÁÒÛÅÍÕ × 3 ÍÅÓÑÃÁ ÞÅÒÅÐ ÄÅÌÁÌÉ × ÎÅÓËÏÌØËÉÈ ÐÒÏÅËÃÉÑÈ-ÓÏÔÒÑÓ ÉÓËÌÀÞÁÌÉ, ÅÇÏ × ËÏÌÑÓËÅ ×ÏÄÑÔÅÌ ÚÁÄÎÉÍ ÈÏÄÏÍ ÓÂÉÌ, ÎÁ ÁÓÆÁÌØÔ ×ÙÌÅÔÅÌ.
ðÏ ÍÎÅ ÚÎÁÞÉÔÅÌØÎÏ ÏÐÁÓÎÅÅ ×ÒÏÖÄÅÎÎÙÊ ×Ù×ÉÈ ÐÒÏ×ÏÒÏÎÉÔØ, ÐÏÓÌÅ ÇÏÄÁ ÔÒÕÄÎÏ ËÏÒÒÅËÔÉÒÏ×ÁÔØ É ÐÏÓÌÅÄÓÔ×ÉÑ ÏÓÔÁÀÔÓÑ.
÷ ÎÉÞÅÇÏ ÎÅ ×ÒÅÄÎÏ. óÅÊÞÁÓ ÁÐÐÁÒÁÔÙ ÓÏ×ÒÅÍÅÎÎÙÅ, ÎÅ ËÁË × ÎÁÛÅÍ ÄÅÔÓÔ×Å. õ ÎÉÈ ÍÉÚÅÒÎÏÅ ÏÂÌÕÞÅÎÉÅ.
õÚÉ ÞÁÓÔÏ ÏÛÉÂÁÅÔÓÑ × ÏÔÎÏÛÅÎÉÉ ÔÂÓ, Ë ÓÏÖÁÌÅÎÉÀ, ÉÎÏÇÄÁ ×Ù×ÉÈÉ ÎÅ ×ÙÑ×ÌÑÅÔ, Á ×ÒÅÍÑ ÕÖÅ ÕÐÕÝÅÎÏ. ÷ÒÅÄ ÏÔ ÒÅÎÔÇÅÎÁ ÇÏÒÁÚÄÏ ÍÅÎØÛÅ, ÞÅÍ ÏÔ ×Ï ×ÒÅÍÑ ÎÅ ×ÙÑ×ÌÅÎÎÏÊ ÐÁÔÁÌÏÇÉÉ. äÏÞËÅ ÐÏ ÐÏËÁÚÁÎÉÑÍ × ÔÅÞÅÎÉÉ ÐÅÒ×ÏÇÏ ÇÏÄÁ ÖÉÚÎÉ ÐÒÉÛÌÏÓØ ÓÄÅÌÁÔØ 8 ÒÅÎÔÇÅÎÏ×, Õ ×ÒÁÞÅÊ ×ÏÐÒÏÓÏ× Ï ×ÒÅÄÅ ÒÅÎÔÇÅÎÁ ÎÅ ×ÏÚÎÉËÁÌÏ. öÅÌÁÀ, ÞÔÏÂ Õ ×ÁÓ ÏËÁÚÁÌÓÑ ÔÏÎÕÓ, Á ÎÅ ÐÒÏÂÌÅÍÁ Ó ÔÂÓ.
óÐÁÓÉÂÏ!
ðÏÎÑÌÁ, ÞÔÏ ÎÁÄÏ ÄÅÌÁÔØ, ÏÓÔÁÌÏÓØ ÏÐÒÅÄÅÌÉÔØÓÑ Ó ÍÅÓÔÏÍ, ÇÄÅ ÁÐÐÁÒÁÔ ÐÏÂÅÚÏÐÁÓÎÅÅ.
óÏ×ÅÔÕÀ ÎÅ ÔÅÒÑÔØ ÎÉ ÄÎÑ É ÂÅÖÁÔØ ÎÁ ÒÅÎÔÇÅÎ, ÅÓÌÉ ×ÄÒÕÇ ÏËÁÖÅÔÓÑ ÄÉÓÐÌÁÚÉÑ, ÔÏ ÞÅÍ ÒÁÎØÛÅ ÎÁÞÎÅÔÅ ÌÅÞÉÔØ, ÔÅÍ ÂÙÓÔÒÅÅ ÒÅÚÕÌØÔÁÔ ÂÕÄÅÔ (ÍÙ ×ÓÅ ÜÔÏ ÐÒÏÈÏÄÉÌÉ, ÖÁÌÅÀ ÞÔÏ ÎÅ ÓÄÅÌÁÌÁ ÒÅÎÔÇÅÎ ÓÒÁÚÕ ÐÏÓÌÅ ÒÏÖÄÅÎÉÑ, Á ÓÌÕÛÁÌÁ ×ÒÁÞÅÊ É ÖÄÁÌÁ 3-È ÍÅÓÑÃÅ×). é ÅÝÅ ÏÂÒÁÔÉÔÅ ×ÎÉÍÁÎÉÅ ÎÁ ÕËÌÁÄËÕ ÒÅÂÅÎËÁ ÐÒÉ ÒÅÎÔÇÅÎÅ. óÏ×ÅÔÕÀ ×ÚÑÔØ ÅÝÅ ÏÄÎÏÇÏ ×ÚÒÏÓÌÏÇÏ É ËÒÅÐËÏ-ËÒÅÐËÏ ÄÅÒÖÁÔØ ÍÁÌÙÛÁ, ÉÎÁÞÅ ÓÎÉÍÏË ÂÕÄÅÔ ËÒÉ×ÏÊ É ÐÒÉÄÅÔÓÑ ÐÅÒÅÄÅÌÙ×ÁÔØ.
õ ÎÁÓ ÔÏÖÅ ÓÔÁ×ÉÌÉ ÄÉÓÐÌÁÚÉÀ Ô.Ë. ÎÏÖËÉ ÐÌÏÈÏ ×ÏÚ×ÏÄÉÌÉÓØ. äÅÌÁÌÉ ÒÅÎÔÇÅÎ × 3 ÍÅÓÑÃÁ, ×ÓÅ ÎÏÒÍ.
÷ÒÁÞÉ ÐÅÒÅÓÔÁÈÏ×Ù×ÁÀÔÓÑ, Õ ÎÁÓ ÔÏÖÅ ÔÏÎÕÓ ÂÙÌ É ÓËÏÒÅÅ × ÜÔÏÍ ÂÙÌÁ ÐÒÉÞÉÎÁ. ðÏÄÒÏÓÌÁ É ×ÓÅ ÐÒÏÛÌÏ.
îÏ ÒÅÎÔÇÅÎ ÌÕÞÛÅ ÓÄÅÌÁÔØ, ÓÁÍÏÊ ÓÐÏËÏÊÎÅÅ ÂÕÄÅÔ
ñ ÅÝÅ ÄÕÍÁÀ, ÍÏÖÅÔ ÇÄÅ × ÞÁÓÔÎÏÊ ËÌÉÎÉËÅ ÓÄÅÌÁÔØ, ÇÄÅ ÁÐÐÁÒÁÔÙ ÐÏÌÕÞÛÅ É ÚÁÝÉÔÕ ËÁËÕÀ-ÎÉÂÕÄØ ÎÁÄÅ×ÁÀÔ (ÇÄÅ??), Á ÎÅ × ÐÏÌÉËÌÉÎÉËÅ? éÌÉ ×ÓÅ ÏÄÉÎÁËÏ×Ï?
íÙ × áÌØÆÁ-ãÅÎÔÒÅ ËÁË-ÔÏ 1 ÒÁÚ ÄÅÌÁÌÉ (ÏÂÙÞÎÏ × ÐÏÌÉËÌÉÎÉËÅ ÄÅÌÁÅÍ), ÎÁÍ ÔÁÍ ÓËÁÚÁÌÉ, ÞÔÏ Õ ÎÉÈ ÈÏÒÏÛÉÊ ÁÐÐÁÒÁÔ, ÐÒÁËÔÉÞÅÓËÉ ÂÅÚÏÐÁÓÎÙÊ. é ÐÏ ÔÅÍÅ — ËÏÎÅÞÎÏ ÄÅÌÁÔØ ÒÅÎÔÇÅÎ, ÞÅÍ ÒÁÎØÛÅ ×ÙÑ×ÉÔÅ ÄÉÓÐÌÁÚÉÀ, ÔÅÍ ÂÙÓÔÒÅÅ Ï ÎÅÊ ÚÁÂÕÄÅÔÅ
îÁÄÏ ÓÏÏÔÎÏÓÉÔØ ÒÉÓËÉ. õÖ ÌÕÞÛÅ ÏÂÌÕÞÉÔØ, ÞÅÍ ÐÒÏÓÍÏÔÒÅÔØ ÄÉÓÐÌÁÚÉÀ((
÷Ù ÖÅ ÎÅ ËÁÖÄÙÊ ÄÅÎØ ÒÅÎÔÇÅÎ ÄÅÌÁÅÔÅ? 6 ÒÁÚ × ÇÏÄ ÜÔÏ ÎÏÒÍÁ ÄÌÑ ÄÅÔÅÊ.
ñ ÂÙ ÐÒÏÄÅÌÁÌÁ ËÕÒÓ ÍÁÓÓÁÖÁ ÓÎÁÞÁÌÁ, ÞÔÏÂ ÉÓËÌÀÞÉÔØ ÔÏÎÕÓ
íÙ ÄÅÌÁÅÍ ÓÅÊÞÁÓ, ÐÏÌÏ×ÉÎÕ ÓÄÅÌÁÌÉ.
ÍÙ ÎÁ ÄÎÑÈ ÄÅÌÁÌÉ × úÄÏÒÏ×ÅÎËÅ , ÎÁÍ 3 ÍÅÓ., ÓÅÊÞÁÓ ÏÂÏÒÕÄÏ×ÁÎÉÅ ÓÏ×ÒÅÍÅÎÎÏÅ É ÔÁÍ ÍÉÎ ÏÂÌÕÞÅÎÉÅ, ÎÁ ÒÅÂÅÎÏÞËÁ Ó×ÅÒÈÕ ËÌÁÄÕÔ ÚÁÝÉÔÎÙÊ ÆÁÒÔÕË, ÒÅÎÔÇÅÎ ÔÏÌØËÏ ÎÏÖÅË, ÅÄÉÎÓÔ×ÅÎÎÏÅ, ÅÓÌÉ ×Ù ÎÁ ç÷ ÌÕÞÛÅ, ÞÔÏÂÙ ÐÁÐÁ ÒÅÂÅÎÏÞËÁ ÐÏÄÅÒÖÁÌ, ÎÁÍ ×ÏÔ ÎÅ ÓËÁÚÁÌÉ, ÎÏ ÐÏÓÏ×ÅÔÏ×ÁÌÉ ÍÏÌÏËÏ ×ÓÅ ÔÁËÉ ÐÅÒ×ÏÅ ÓÃÅÄÉÔØ.
òÅÎÔÇÅÎ ÂÏÌÅÅ ÉÎÆÏÒÍÁÔÉ×ÎÙÊ, ÞÅÍ ÕÚÉ, Á ÌÅÞÉÔØ ÄÉÓÐÌÁÚÉÀ ÎÁÄÏ(
ñ ×ÏÔ ÔÏÖÅ × ÓÔÏÒÏÎÕ úÄÏÒÏ×ÅÎËÁ ÓÍÏÔÒÀ, ÏÎÉ ÐÉÛÕÔ ÁÐÐÁÒÁÔ Ó ÍÉÎÉÍÁÌØÎÙÍ ÏÂÌÕÞÅÎÉÅÍ. á × ËÁËÏÍ ÆÉÌÉÁÌÅ ÄÅÌÁÌÉ É ÓËÏÌØËÏ ÐÏ ÃÅÎÅ ×ÙÛÌÏ, ÐÏÄÓËÁÖÉÔÅ, ÐÏÖÁÌÕÊÓÔÁ?
õ ÎÁÓ ÐÁÔÒÏÎÁÖ × óÏÒÍÏ×Ï, ÔÁÍ ÖÅ É ÄÅÌÁÌÉ, 1ÔÒ Ó ÞÅÍ ÔÏ, 1200-1300 ÔÁË ÇÄÅ ÔÏ..
óÐÁÓÉÂÏ, ÚÁÐÉÓÁÌÁÓØ ÔÕÄÁ.
ÍÙ ÄÅÌÁÌÉ × ÚÄÏÒÏ×ÅÎËÅ × 1 ÍÅÓÑÃ, ÎÅ ÚÁÂÕÄØÔÅ ÎÁÐÒÁ×ÌÅÎÉÅ ÏÔ ×ÒÁÞÁ ÎÁ ÒÅÎÔÇÅÎ ×ÚÑÔØ!
äÅÌÁÌÉ ÓÔÁÒÛÅÊ ÄÏÞÅÒÉ × 3 ÍÅÓÑÃÁ, ÔÏÖÅ ÄÉÁÇÎÏÚ ÐÒÏ×ÅÒÑÌÉ. äÉÓÐÌÁÚÉÑ- ËÏ×ÁÒÎÁÑ ÂÏÌÅÚÎØ, ÌÕÞÛÅ ÕÖ ÐÅÒÅÂÄÅÔØ.
îÁÛÅÊ ÓÔÁÒÛÅÊ ËÕËÏÌËÅ ×ÏÏÂÝÅ ÄÏÓÔÁÌÏÓØ × ÐÅÒ×ÙÊ ÇÏÄ ÅÅ ÖÉÚÎÉ, ÓÔÏÌØËÏ ×ÓÅÇÏ ÎÁÍ ÏÂÓÌÅÄÏ×ÁÌÉ, ×ÓÐÏÍÉÎÁÔØ ÓÔÒÁÛÎÏ,Ñ ÔÏÇÄÁ É ÐÏÓÅÄÅÌÁ ÒÅÚËÏ. ôÅÐÅÒØ Ë ÍÅÄ.ÏÂÓÌÅÄÏ×ÁÎÉÑÍ ÐÒÏÝÅ ÏÔÎÏÛÕÓØ, ÎÁÄÏ ÔÁË ÎÁÄÏ.
ðÅÒ×ÙÊ ÒÅÎÔÇÅÎ ÄÅÌÁÌÉ × 1,5 ÍÅÓÑÃÁ, ×ÔÏÒÏÊ × 6 ÍÅÓ × ÏÂÙÞÎÏÊ ÐÏÌÉËÌÉÎÉËÅ, ÏÒÔÏÐÅÄ ÎÅ ÐÕÇÁÌ ÞÔÏ ÁÐÐÁÒÁÔ ÐÌÏÈÏÊ É ÌÕÞÛÅ × ÞÁÓÔÎÏÍ ÃÅÎÔÒÅ. ÷ ÐÏÌÉËÌÉÎÉËÅ ÎÁÄÅ×ÁÀÔ ÚÁÝÉÔÕ É ÎÁ ÒÅÂÅÎËÁ É ÎÁ ÔÏÇÏ ËÔÏ ÄÅÒÖÉÔ
ëÏÎÅÞÎÏ ÄÅÌÁÔØ, ËÁËÉÅ ÍÏÇÕÔ ÂÙÔØ ×ÏÐÒÏÓÙ?!
ôÅÍ ÂÏÌÅÅ, ÞÔÏ ÎÅÓËÏÌØËÏ ×ÒÁÞÅÊ ÜÔÏ ÚÁÍÅÔÉÌÉ.
Õ ÍÅÎÑ Õ ÄÏÞËÉ ÐÏ ÕÚÉ ×ÓÅ ÂÏÌÅÅ ÍÅÎÅÅ ÈÏÒÏÛÏ ÂÙÌÏ, ÎÏ ÏÒÔÏÐÅÄ ÏÔÐÒÁ×ÉÌÁ ÎÁ ÒÅÎÔÇÅÎ É ×ÙÑÓÎÉÌÏÓØ ÞÔÏ Õ ÎÁÓ ×ÓÅ ÈÕÖÅ. ÎÏÓÉÌÉ ÐÅÒÉÎËÕ ÎÅÓËÏÌØËÏ ÍÅÓÑÃÅ×, ÐÏ×ÔÏÒÎÙÊ ÒÅÎÔÇÅÎ É ×ÓÅ ÈÏÒÏÛÏ.
ÔÁË ÞÔÏ Ñ ÎÁ ×ÁÛÅÍ ÍÅÓÔÅ ÄÏ×ÅÒÉÌÁÓØ ÂÙ ×ÒÁÞÕ, ÌÕÞÛÅ ÓÅÊÞÁÓ ÒÅÛÉÔØ ÐÒÏÂÌÅÍÕ.
óÐÁÓÉÂÏ ×ÓÅÍ ÚÁ ÏÔÚÙ×Ù, ÐÏÎÑÌÁ, ÞÔÏ ÌÕÞÛÅ ÓÄÅÌÁÔØ, ÚÁÐÉÓÁÌÉÓØ × úÄÏÒÏ×ÅÎÏË, ÔÁÍ ×ÒÏÄÅ ÁÐÐÁÒÁÔ ÓÏ ÓÎÉÖÅÎÎÏÊ ÌÕÞÅ×ÏÊ ÎÁÇÒÕÚËÏÊ (ËÁË ÏÎÉ ÓÁÍÉ ÒÅËÌÁÍÉÒÕÀÔ).
íÙ ÄÅÌÁÌÉ, ÍÅÓÑÃÅ× × 8 ×ÒÏÄÅ, × ÚÄÏÒÏ×ÅÎËÅ. ôÁÍ ÐÒÉËÒÙ×ÁÀÔ ÓÐÅà ÆÁÔÕËÏÍ, ÞÔÏÂÙ ÐÒÉËÒÙÔØ ×ÓÅ, ÞÔÏ ÍÏÖÎÏ ÐÒÉËÒÙÔØ.
òÅÊÔÉÎÇ ÏÓÎÏ×ÎÙÈ ÆÏÒÕÍÏ×
çÏÒÏÄÓËÉÅ ÆÏÒÕÍÙ
çÏÒÏÄÓËÏÊ ÆÏÒÕÍ
çÏÒÏÄÓËÏÊ ÆÏÒÕÍ ÄÌÑ ÎÏ×ÉÞËÏ×
îÉÖÅÇÏÒÏÄÓËÁÑ ÐÏÌÉÔÉËÁ
æÏÒÕÍ ÉÓÔÏÒÉÞÅÓËÏÊ ÓÐÒÁ×ÅÄÌÉ×ÏÓÔÉ
öÁÌÏÂÎÁÑ ËÎÉÇÁ
þÅÍÐÉÏÎÁÔ ÍÉÒÁ ÐÏ ÆÕÔÂÏÌÕ 2018
âÁÂÓËÉÊ ÆÏÒÕÍ
íÕÖÓËÏÊ
áÎÏÎÉÍÎÙÊ ÍÅÄÉÃÉÎÓËÉÊ ÆÏÒÕÍ
äÕÒÁÃËÉÅ ×ÏÐÒÏÓÙ
÷ËÕÓÎÙÊ ÆÏÒÕÍ
ðÏÔÅÒÑÌÉ-îÁÛÌÉ
âÅÌÙÊ ÓÐÉÓÏË îÉÖÎÅÇÏ
á×ÔÏÆÏÒÕÍÙ
á×ÔÏÆÏÒÕÍ ÇÌÁ×ÎÙÊ
äÅ×ÕÛËÁ ÚÁ ÒÕÌÅÍ
÷áú ÆÏÒÕÍ
4È4 ÆÏÒÕÍ
öÁÌÏÂÎÙÊ
ûÅ×ÒÏÌÅ æÏÒÕÍ
ôÁËÓÉ
á×ÔÏÚÁÐÞÁÓÔÉ
çÁÒÁÖÎÙÊ ÆÏÒÕÍ
KIA-ÆÏÒÕÍ
òÅÎÏ ÆÏÒÕÍ
Hyundai æÏÒÕÍ
VAG æÏÒÕÍ
÷ÓÅ Á×ÔÏÆÏÒÕÍÙ
æÏÒÕÍÙ ÐÏËÕÐÏË
ãÅÎÔÒ ÒÁÚÄÁÞ: ÉÎÆÏÒÍÁÃÉÏÎÎÙÊ ÆÏÒÕÍ
çÌÁ×-ðÒÉÓÔÒÏÊ (ÓÏ ×ÓÅÈ ÆÏÒÕÍÏ×, ×ÚÒÏÓÌÙÊ)
óÏ×ÍÅÓÔÎÁÑ ÐÏËÕÐËÁ
óÏ×ÍÅÓÔÎÁÑ ÐÏËÕÐËÁ: ÃÅÎÔÒÁÌØÎÙÊ
óÏ×ÍÅÓÔÎÁÑ ÐÏËÕÐËÁ: ×ÚÒÏÓÌÙÊ
óÏ×ÍÅÓÔÎÁÑ ÐÏËÕÐËÁ: ×ËÕÓÎÙÊ
óÏ×ÍÅÓÔÎÁÑ ÐÏËÕÐËÁ: ÍÁÍÁ É ÍÁÌÙÛ
óÏ×ÍÅÓÔÎÁÑ ÐÏËÕÐËÁ: ÕÀÔÎÙÊ
óÏ×ÍÅÓÔÎÁÑ ÐÏËÕÐËÁ: ÓÂÏÒ ÐÒÅÄÏÐÌÁÔÙ, ÒÁÚÄÁÞÉ
óÏ×ÍÅÓÔÎÁÑ ÐÏËÕÐËÁ: ÕÓÌÕÇÉ
óÏ×ÍÅÓÔÎÁÑ ÐÏËÕÐËÁ: ÏÂÌÁÓÔØ
óÏ×ÍÅÓÔÎÁÑ ÐÏËÕÐËÁ: äÚÅÒÖÉÎÓË
óÏ×ÍÅÓÔÎÁÑ ÐÏËÕÐËÁ: óÁÒÏ×
úÁÒÕÂÅÖÎÙÅ ÉÎÔÅÒÎÅÔ-ÐÏËÕÐËÉ
ðÏËÕÐÁÅÍ ×ÍÅÓÔÅ
ðÏËÕÐÁÅÍ ÷ÍÅÓÔÅ: ïÓÎÏ×ÎÏÊ
ðÏËÕÐÁÅÍ ×ÍÅÓÔÅ: âïìøûïê ûïðéîç (×ÚÒÏÓÌÙÊ)
ðÏËÕÐÁÅÍ ×ÍÅÓÔÅ: âåâé-ûïð (ÄÅÔÓËÉÊ)
ðÏËÕÐÁÅÍ ×ÍÅÓÔÅ: äïíï÷ïê
ðÏËÕÐÁÅÍ ×ÍÅÓÔÅ: çáóôòïîïí
ðÏËÕÐÁÅÍ ×ÍÅÓÔÅ: óÂÏÒ ÐÒÅÄÏÐÌÁÔÙ, ÒÁÚÄÁÞÉ
ðÏËÕÐÁÅÍ ÷ÍÅÓÔÅ: ÐÒÉÓÔÒÏÊ
ðÏËÕÐÁÅÍ ÷ÍÅÓÔÅ: ÕÓÌÕÇÉ
÷ÙÇÏÄÎÁÑ ÐÏËÕÐËÁ
÷ÙÇÏÄÎÁÑ ÐÏËÕÐËÁ — ÏÂÝÉÅ ×ÏÐÒÏÓÙ
÷ÙÇÏÄÎÁÑ ÐÏËÕÐËÁ — ×ÚÒÏÓÌÙÊ
÷ÙÇÏÄÎÁÑ ÐÏËÕÐËÁ — ÄÅÔÓËÉÊ
÷ÙÇÏÄÎÁÑ ÐÏËÕÐËÁ — ÓÂÏÒ ÐÒÅÄÏÐÌÁÔÙ, ÒÁÚÄÁÞÉ
÷ÙÇÏÄÎÁÑ ÐÏËÕÐËÁ — ÏÂßÑ×ÌÅÎÉÑ
æÏÒÕÍ ÚÁËÕÐÏË
íÏÊ ÍÁÌÙÛ
íÏÊ ÍÁÌÙÛ — ïÓÎÏ×ÎÏÊ
íÏÊ ÍÁÌÙÛ — ïÂßÑ×ÌÅÎÉÑ. ïÂÝÉÊ
íÏÊ ÍÁÌÙÛ — ïÂßÑ×ÌÅÎÉÑ: ÄÅÔÓËÁÑ ÏÄÅÖÄÁ
íÏÊ ÍÁÌÙÛ — ïÂßÑ×ÌÅÎÉÑ: ÄÅÔÓËÁÑ ÏÂÕ×Ø
íÏÊ ÍÁÌÙÛ — ïÂßÑ×ÌÅÎÉÑ: ÄÅÔÓËÉÊ ÔÒÁÎÓÐÏÒÔ, ÉÇÒÕÛËÉ, ÍÅÂÅÌØ
èÁÌÑ×ÎÙÊ
èÁÌÑ×ÎÙÊ (ÏÓÎÏ×ÎÏÊ)
ëÏÔÑÔÁ É ÄÒ. ÖÉ×ÏÔÎÙÅ
üÌÉÔÎÙÊ (ÐÒÏÄÁÖÁ ÎÅÌÉË×ÉÄÎÙÈ ÔÏ×ÁÒÏ×)
èÁÌÑ×ÎÙÊ óÔÕÄÅÎÞÅÓËÉÊ
õÓÌÕÇÉ
äÏÍÏ×ÏÄÓÔ×Ï
ðÏÌÅÚÎÙÊ ÆÏÒÕÍ
âÙÔÏ×ÙÅ ÐÒÏÂÌÅÍÙ
äÅÒÅ×ÅÎÓËÉÊ ÆÏÒÕÍ
äÏÍÏ×ÏÄÓÔ×Ï
ã×ÅÔÏÞÎÙÊ ÆÏÒÕÍ
æÏÒÕÍ ×ÌÁÄÅÌØÃÅ× ÓÏÂÁË
æÏÒÕÍ ×ÌÁÄÅÌØÃÅ× ËÏÛÅË
äÁÞÎÙÊ. ïÓÎÏ×ÎÏÊ.
âÙÔÏ×ÁÑ ôÅÈÎÉËÁ
ô×ÏÒÞÅÓËÉÊ
òÕËÏÄÅÌÉÅ ÏÓÎÏ×ÎÏÊ
æÏÒÕÍÙ ÐÏ ÉÎÔÅÒÅÓÁÍ
ó×ÁÄÅÂÎÙÊ ÆÏÒÕÍ
ñ ÌÀÂÌÀ
æÉÏÌÅÔÏ×ÙÊ ÆÏÒÕÍ
ñ ÎÅÎÁ×ÉÖÕ
óÄÅÌÁÎÙ × óóóò
ìÉÔÅÒÁÔÕÒÁ É ÉÓËÕÓÓÔ×Ï
íÙ ÐÒÏÔÉ× óÏ×ÍÅÓÔÎÏÊ ÐÏËÕÐËÉ
íÕÚÙËÁÌØÎÙÊ
ëÉÎÏ ÆÏÒÕÍ
ôÁÎÃÅ×ÁÌØÎÙÊ ÆÏÒÕÍ
ëÌÁÄÏÉÓËÁÔÅÌÉ É ËÏÌÌÅËÃÉÏÎÅÒÙ
ðÏÄ×ÏÄÎÁÑ ÏÈÏÔÁ
òÙÂÏÌÏ×ÎÙÊ
ïÈÏÔÎÉÞÉÊ
óÔÉÌØÎÙÊ ÆÏÒÕÍ
æÌÉÒÔ, ìÀÂÏ×Ø, úÎÁËÏÍÓÔ×Á
æÏÔÏÆÏÒÕÍ
÷ÉÄÅÏÓßÅÍËÁ
úÄÏÒÏ×ØÅ
òÁÚ×ÉÔÉÅ þÅÌÏ×ÅËÁ
ðÉ×ÎÏÊ ÆÏÒÕÍ
ëÕÌÉÎÁÒÎÙÊ
ðÁÒÆÀÍÅÒÎÙÊ
ðÁÒÆÀÍÅÒÎÁÑ ìÁ×ËÁ
óÏÂÁÞÉÊ ÆÏÒÕÍ
óÏÂÁÞÉÊ ÆÏÒÕÍ: ïÓÎÏ×ÎÏÊ
óÏÂÁÞÉÊ ÆÏÒÕÍ: ÐÒÉÓÔÒÏÊ ÖÉ×ÏÔÎÙÈ
îÁÛÉ äÅÔÉ
îÁÛÉ ÄÅÔÉ
ûËÏÌØÎÙÊ ÆÏÒÕÍ
ïÓÏÂÙÅ ÄÅÔÉ
âÌÁÇÏÔ×ÏÒÉÔÅÌØÎÏÓÔØ
ôÅÈÎÏÆÏÒÕÍÙ
éÎÔÅÒÎÅÔ-îî
GPS ÆÏÒÕÍ
íÏÂÉÌØÎÙÊ ÆÏÒÕÍ
ôÅÈÎÏ-ÆÏÒÕÍ
ôÅÈÎÏÔÕÓÁ
ðÒÏÆ. É ÂÉÚÎÅÓ ÆÏÒÕÍÙ
âÉÚÎÅÓ ÆÏÒÕÍ
âÉÒÖÁ ÚÁÄÁÞ É ÐÏÒÕÞÅÎÉÊ
òÅËÌÁÍÁ É PR
æÏÒÕÍ ÖÕÒÎÁÌÉÓÔÏ× É óíé
æÏÔÏÇÒÁÆÉÑ
á×ÔÏÂÉÚÎÅÓ
îÅÄ×ÉÖÉÍÏÓÔØ
âÁÎËÏ×ÓËÉÊ ÆÏÒÕÍ
òÕËÏ×ÏÄÉÔÅÌÉ
÷ÏÅÎÎÙÊ ÆÏÒÕÍ
íÅÄÉÃÉÎÁ
æÏÒÕÍ ÔÒÅÊÄÅÒÏ×
âÕÈÕÞÅÔ É ÁÕÄÉÔ
óÔÒÁÈÏ×ÁÎÉÅ
àÒÉÄÉÞÅÓËÉÊ
æÏÒÕÍ Ó×ÑÚÉÓÔÏ×
ðÏÄÂÏÒ ÐÅÒÓÏÎÁÌÁ
òÁÂÏÔÁ ÄÌÑ ÓÔÕÄÅÎÔÏ×
òÁÚÒÁÂÏÔÞÉËÉ ðï
äÉÚÁÊÎ ÆÏÒÕÍ
óÔÒÏÉÔÅÌØÎÙÅ ÆÏÒÕÍÙ
óÔÒÏÉÔÅÌØÎÙÊ ÆÏÒÕÍ (ÏÓÎÏ×ÎÏÊ)
ïËÎÁ
æÏÒÕÍ ÜÌÅËÔÒÉËÏ×
íÅÂÅÌØ
ëÏÎÄÉÃÉÏÎÉÒÏ×ÁÎÉÑ É ×ÅÎÔÉÌÑÃÉÑ
æÏÒÕÍ ÐÏ ÔÅÐÌÏÉÚÏÌÑÃÉÉ
æÏÒÕÍ ÓÔÒÏÉÔÅÌØÎÙÈ ÏÂßÑ×ÌÅÎÉÊ
æÏÒÕÍ ÐÒÏÅËÔÉÒÏ×ÝÉËÏ×
æÏÒÕÍ ÁÒÈÉÔÅËÔÕÒÁ É ÄÉÚÁÊÎ
÷ÓÅ ÓÔÒÏÉÔÅÌØÎÙÅ ÆÏÒÕÍÙ
ôÕÒÉÚÍ, ÏÔÄÙÈ, ÜËÓÔÒÉÍ
ôÕÒÉÚÍ, ÏÔÄÙÈ, ÜËÓÔÒÉÍ
óÐÏÒÔÉ×ÎÙÅ ÆÏÒÕÍÙ
ëÌÕ ÂÏÌÅÌØÝÉËÏ×
óÐÏÒÔÐÌÏÝÁÄËÁ
âÏÅ×ÙÅ ÉÓËÕÓÓÔ×Á
÷ÅÌÏÆÏÒÕÍÙ îÉÖÎÅÇÏ îÏ×ÇÏÒÏÄÁ
÷ÅÌÏÆÏÒÕÍ îÉÖÎÅÇÏ îÏ×ÇÏÒÏÄÁ
ðÕÔÅÛÅÓÔ×ÉÑ
îÉÖÅÇÏÒÏÄÓËÁÑ ÏÂÌÁÓÔØ
îÅÄ×ÉÖÉÍÏÓÔØ
îÅÄ×ÉÖÉÍÏÓÔØ
éÐÏÔÅËÁ
óÏ×ÍÅÓÔÎÁÑ ÁÒÅÎÄÁ ÖÉÌØÑ
úÅÍÅÌØÎÙÊ ÆÏÒÕÍ
ôóö
óÁÄÏ×ÏÄÞÅÓËÏÅ ÔÏ×ÁÒÉÝÅÓÔ×Ï
öÉÌÙÅ ÒÁÊÏÎÙ
á×ÔÏÚÁ×ÏÄÓËÉÊ ÒÁÊÏÎ
íÏÓËÏ×ÓËÉÊ ÒÁÊÏÎ
óÏÒÍÏ×ÓËÉÊ ÒÁÊÏÎ
íÅÝÅÒÓËÏÅ ÏÚÅÒÏ
÷ÓÅ ÆÏÒÕÍÙ ÒÁÊÏÎÏ×
æÏÒÕÍÙ ÄÏÍÏ×
ëÏÒÁÂÌÉ
îÏ×ÁÑ ëÕÚÎÅÞÉÈÁ
ïËÔÁ×Á öë (ÕÌ. çÌÅÂÁ õÓÐÅÎÓËÏÇÏ)
íÏÎÞÅÇÏÒÉÑ öë
áË×ÁÍÁÒÉÎ öë (ëÏÍÓÏÍÏÌØÓËÁÑ ÐÌ.)
óÏÒÍÏ×ÓËÁÑ óÔÏÒÏÎÁ öë
ëí áÎËÕÄÉÎÏ×ÓËÉÊ ÐÁÒË öë
ëÒÁÓÎÁÑ ðÏÌÑÎÁ öë (ëÁÚÁÎÓËÏÅ ÛÏÓÓÅ)
÷ÒÅÍÅÎÁ çÏÄÁ öë (ëÓÔÏ×ÓËÉÊ Ò-ÏÎ)
óÔÒÉÖÉ öë (âÏÇÏÒÏÄÓËÉÊ Ò-ÏÎ)
îÁ ðÏÂÅÄÎÏÊ öë (ðÏÂÅÄÎÁÑ ÕÌ., Õ ÄÏÍÁ 18)
ïËÓËÉÊ ÂÅÒÅÇ öë (Ð. îÏ×ÉÎËÉ)
ã×ÅÔÙ öë (ÕÌ. áËÁÄÅÍÉËÁ óÁÈÁÒÏ×Á)
äÅÒÅ×ÎÑ ëÒÕÔÁÑ ËÐ (ëÓÔÏ×ÓËÉÊ Ò-ÏÎ)
ïÐÁÌÉÈÁ ËÐ (ëÓÔÏ×ÓËÉÊ Ò-ÏÎ)
àÇ ÍËÒ. (àÖÎÙÊ ÂÕÌØ×ÁÒ)
çÁÇÁÒÉÎÓËÉÅ ×ÙÓÏÔÙ ÍËÒ.
âÕÒÎÁËÏ×ÓËÉÊ ÍËÒ.
âÅÌÙÊ ÇÏÒÏÄ ÍËÒ. (60-ÌÅÔ ïËÔÑÂÒÑ ÕÌ.)
úÅÎÉÔ öë (çÁÇÁÒÉÎÁ ÐÒ.)
óÅÄØÍÏÅ ÎÅÂÏ öë
÷ÓÅ ÆÏÒÕÍÙ ÄÏÍÏ×
þÁÓÔÎÙÅ ÆÏÒÕÍÙ
óÁÒÏ×ÓËÉÊ ëÌÕ ðÏËÕÐÁÔÅÌÅÊ
ðÏËÕÐËÉ ÎÁ ÓÁÊÔÅ iHerb
éÀÎØÓËÉÅ ÍÁÍÏÞËÉ
úÎÁËÏÍÓÔ×Á É ðÒÉÑÔÎÏÅ ïÂÝÅÎÉÅ
æÏÒÕÍ ÂÅÚÕÍÎÙÈ ÉÄÅÊ
îÏÞÎÏÊ ÆÏÒÕÍ
ëÏÒÏÌÅ×ÓÔ×Ï ËÒÉ×ÙÈ ÚÅÒËÁÌ
éÝÕ ×ÔÏÒÕÀ ÐÏÌÏ×ÉÎËÕ!
ìÀÔÉËÉ-Ã×ÅÔÏÞËÉ ëõðìñ-ðòïäáöá
ïÔÒÑÄ ÓÔÒÏÊÎÏÓÔÉ
ðÞÅÌÏ×ÏÄÓÔ×Ï
æÏÒÕÍ ÌÅÎÉ×ÙÈ
÷ÏÌÅÊÂÏÌØÎÙÊ ËÌÕ ÔÕÒÉÓÔÏ×
÷ÓÔÒÅÞÉ ÄÌÑ ÓÅËÓÁ
âÕÄÕ ÍÁÍÏÊ!
áÌËÏÇÏÌØÎÙÊ ÆÏÒÕÍ
ìÀÔÉËÉ-Ã×ÅÔÏÞËÉ
ëÏÔÏ×ÏÄÓÔ×Ï
æÏÒÕÍ ÓÅËÓÕÁÌØÎÏÇÏ ÏÐÙÔÁ
ó×ÏÂÏÄËÁ
ðÒÁÚÄÎÉÞÎÙÅ ÆÏÒÕÍÙ
ðÒÁÚÄÎÉÞÎÙÊ ÆÏÒÕÍ
æÏÒÕÍ ÍÏÄÅÒÁÔÏÒÏ×
îÏ×ÙÊ ÆÏÒÕÍ ÍÏÄÅÒÁÔÏÒÏ×
ïÔÚÙ×Ù É ÐÒÅÄÌÏÖÅÎÉÑ (ÔÅÈÐÏÄÄÅÒÖËÁ)
ðÏ ×ÁÛÅÍÕ ÚÁÐÒÏÓÕ ÎÉÞÅÇÏ ÎÅ ÎÁÊÄÅÎÏ.
ðÏÖÁÌÕÊÓÔÁ ÐÅÒÅÆÏÒÍÕÌÉÒÕÊÔÅ ÚÁÐÒÏÓ.
äÏÂÁ×ÉÔØ íÏÊ ÍÁÌÙÛ — ïÓÎÏ×ÎÏÊ
æÏÒÕÍ
ôÅÍÁ (á×ÔÏÒ)
ðÏÓÌÅÄÎÉÊ ÏÔ×ÅÔ
ïÔ×ÅÔÏ×
ëÏÍÏÄ áÌÉÓÁ äÅ×ÏÞËÉ
ëÏÍÏÄ áÌÉÓÁ áÎËÏÒ ÔÅÍÎÙÊ
ÒÁÚÍÅÒÙ: 800*470*860ÍÍ
ÍÁÔÅÒÉÁÌ: ìäóð
Ã×ÅÔ: âÏÄÅÇÁ/áÎËÏÒ ÔÅÍÎÙÊ + æÏÔÏÐÅÞÁÔØ
ËÒÅÐÅÖ, ÆÕÒÎÉÔÕÒÁ É ÉÎÓÔÒÕËÃÉÑ ×…
ãÅÎÁ: 4 790 ÒÕÂ.
óÔÕÌØÞÉË ÄÌÑ ËÏÒÍÌÅÎÉÑ Inglesina Gusto
ðÒÏÄÁÀ ÓÔÕÌØÞÉË ÄÌÑ ËÏÒÍÌÅÎÉÑ Inglesina Gusto, × ÐÒÅËÒÁÓÎÏÍ ÓÏÓÔÏÑÎÉÉ ÐÏÓÌÅ 1 ÒÅÂÅÎËÁ.
ðÒÅÄÎÁÚÎÁÞÅÎ ÄÌÑ ÄÅÔÅÊ ÏÔ 6 ÄÏ 36 ÍÅÓÑÃÅ×, ÎÏ…
ãÅÎÁ: 5 000 ÒÕÂ.
óÁÎÄÁÌÉÉ ÄÌÑ ÄÅ×ÏÞËÉ, Ò 24-25
óÁÎÄÁÌÉÉ ÐÏÓÌÅ 1 ÒÅÂÅÎËÁ.
òÏÚÏ×ÙÅ — ÒÁÚÍÅÒ 24, ÄÌÉÎÁ ÐÏ ÓÔÅÌØËÅ 15 ÓÍ, 150 ÒÕÂ.
ëÒÁÓÎÙÅ — ÒÁÚÍÅÒ 25, ÄÌÉÎÁ ÐÏ ÓÔÅÌØËÅ 15,5 ÓÍ, 150…
ãÅÎÁ: 150 ÒÕÂ.
Источник
