Рентген признаки дисплазии тазобедренных суставов у детей

Рентген при дисплазии тазобедренных суставов назначается строго по показаниям. Не всегда рациональна рентгенография, если травматологи подозревают нарушение проецирования между головками бедренных костей и вертлужными впадинами.
Перед процедурой следует внимательно ознакомиться со степенью нарушения сопоставления суставных поверхностей.
Ортопеды-травматологи проверяют работу тазобедренных суставов на основе тестов по отведению, приведению, сгибанию, разгибанию области бедра. При обнаружении патологии чаще рекомендуется динамическое наблюдение или УЗИ, чем рентген. Подход правильный у детей до 3 месяцев, когда верхняя часть бедренной кости состоит из множества хрящевых тканей.
Впоследствии точки «зарастают кальцием», поэтому хорошо визуализируются на рентгеновском снимке. С течением времени обызвествленных участков становится все больше, а линий просветления меньше. Через костную ткань ультразвук не проходит, а отражается. После этого единственным методом диагностики становится рентгенография тазобедренных суставов.
Рентген ядра окостенения бедра – основы метода
Рентген ядра окостенения – это методика, которая применяется у детей первых лет жизни. Суть процедуры – изучение проецирования головок бедренных костей. Физиологически они располагаются проекционно вертлужной впадине. Анатомически между впадиной подвздошной кости и головкой бедра расположена крупная суставная сумка. Мышечно-связочные структуры прочно охватывают костные поверхности, поэтому при нарушении проецирования суставных поверхностей тазобедренного сустава постепенно формируется ложная впадина вертлужной впадины, бедро отклоняется наружу, ребенок хромает. При сильном смещении формируются вывихи.
При дисплазии возможно формирование нескольких вариантов:
1. Крыша вертлужной впадины открывается к головке под неправильным углом;
2. Крыша имеет сферу, которая не соответствует физиологической кривизне;
3. Атипичная вогнутость поверхности.
Когда значительная часть головки бедра не покрывается крышей впадины, возникает нестабильность. Даже если не сформируется вывих бедренной кости, нарушение впадения приведет к развитию ложного сустава. Такое суставное сочленение быстро изнашивается.
Рентген при подозрении на дисплазию тазобедренного сустава позволяет выявить нарушения на ранней стадии. Исправить патологию помогает ношение шины, гимнастика.
Внимание! Есть исследования, которые показали, что избыточное облучение области таза у детей приводит к бесплодию в будущем. Есть сведения о возникновении аутоиммунных нарушений, болезней крови, опухолей.
Вышеописанных изменений можно избежать путем нормированного проведения рентгенографии. Исключение многоразового облучения значительно снижает вероятность негативных эффектов, осложнений.
Значительный вклад в радиационную нагрузку на организм ребенка вносят родители. В поисках проблем с тазобедренными суставами после осмотра травматолога мамы настаивают на снимках. Если рентгенологи отказывают (что встречается редко), родители делают рентгенографию в частных центрах.
Снизить облучение позволяет использование цифровой рентгенографии. Ионизирующее облучение при технологии снижается благодаря уменьшению дозы, нового подхода к процедуре.
Рентген при дисплазии тазобедренных суставов – стоит ли делать
Рентгенография при дисплазии бедра – основной метод диагностики. Массовое внедрение УЗИ требует подготовки большого количества специалистов. На периферии такой подход не выгоден, так как не разработано массового скрининга всех детей путем ультразвукового сканирования.
Разные исследования свидетельствуют о том, что частота дисплазии у детей – 5-20%. Современная ортопедия способна определить патологию на основе клинического осмотра, но результаты не характеризуются высокой достоверностью. Подтверждение диагностическими методами является обязательным.
При раннем обнаружении достигается высокая вероятность качественного лечения патологии.
Рентгенография тазобедренных сутавов рациональна у детей старше 5 месяцев, когда прослеживаются ядра окостенения. УЗИ помогает визуализировать патологию у грудничков первых месяцев жизни.
Ультразвуковые методы начинают разрабатываться, но уже созданы эффективные разработки, которые можно применять у детей. После массового внедрения в клиническую практику будет повышаться вероятность своевременной диагностики дисплазии у детей.
С помощью ультразвука удается рассмотреть состояние окружающих мягких тканей. Процедура неинвазивна, применяется многократно без негативных последствий для организма.
Использование обоих методов некоторыми частными клиниками вызывает много вопросов среди пациентов. Врачи также не могут адекватно оценивать некоторые клинические результаты.
Пример истории болезни ребенка с дисплазией
У девочки в возрасте 1 месяц обнаружена дисплазия по результатам УЗИ. Ортопед рекомендовала сделать рентгенографию, когда ребенку исполнится 3 года. После этого рекомендована повторная консультация врача. Родители сомневаются, стоит ли ждать несколько месяцев, чтобы делать рентген тазобедренных суставов. Не опасно ли позднее выявление заболевания?
Врачи рекомендуют выполнять рентген примерно в три месяца, так как к этому времени формируется крыша вертлужной впадины подвздошной кости, возникают ядра окостенения головки бедра. УЗИ формирует только предположительный диагноз, так как не может четко рассмотреть костную ткань, а ориентируется лишь на расположение хрящевых структур.
Не рекомендуем откладывать диагностику на поздний срок.
Пример результата УЗИ девочки 6 месяцев: прослеживаются ядра окостенения, крыши впадины уплощены, остальные признаки в норме.
Результаты рентгенографии: деструктивных, костно-травматических повреждений не выявлено. Состояние тазобедренных суставов соответствует возрастным особенностям. Противоречия между 2-мя методами исследования не предполагают повторное выполнение рентгеновского обследования, а лишь динамическое наблюдение за ребенком.
В возрасте 6 месяцев ультразвук дает мало информации, поэтому более предпочтительно ориентироваться на результаты рентгена.
Для профилактики рекомендуется гимнастика, массаж.
Для «перестраховки» ортопед назначила рентгенодиагностику тазобедренных суставов на 8 месяцев. Не рекомендуем ориентироваться на данное назначение. Если при очередном осмотре не будет обнаружено симптомов патологии, исследование делать не стоит.
Есть расхождения между мнением специалистов относительно эффективности рентгена и УЗИ при диагностике дисплазии тазобедренных суставов. Назначение ультразвукового сканирования в 1 месяц рациональнее, чем рентген на данном сроке. Исключение лучевого облучения ребенка без необходимости – важный фактор. При таком подходе требуется квалифицированный врач ультразвуковой диагностики, обладающий опытом выявления диспластических изменений бедра.
Расшифровка рентгена тбс является более «весомым» фактором при постановке диагноза, но при отсутствии серьезных клинических данных патологии, нормальных результатах УЗИ рациональность рентгенографии отпадает из-за серьезных побочных эффектов.
Незначительная дисплазия – это субъективное состояние. Отклонение размеров на снимке на 1-2 градуса приводит к постановке диагноза. Такой подход является гипердиагностикой, так как на изображение влияет положение ребенка во время обследования. Профилактические процедуры позволят предотвратить дальнейшее развитие диспластических изменений. При незначительном искривлении проекции с малой вероятностью предполагается вывих или образование ложного сустава.
Расшифровка рентгена тбс – рентгенологические критерии
При сравнении с УЗИ расшифровка рентгена тбс (тазобедренного сустава) является более полноценной. Рентгенолог ориентируется на много критериев, поэтому заключение можно считать достоверным.
Рентгенологические критерии дисплазии:
1. Ацетабулярный индекс, предназначенный для оценки величины отклонения между крышей впадины и головкой бедренной кости. На снимке выявляется путем построения двух линий – касательной к вертлужной впадине, вторая – соединяется у-образные хрящи с обеих сторон. Нормальное значение – 12-16 градусов;
2. Шеечно-диафизарный угол – это величина, определяющая возможное искривление впадения головки путем построения касательных между диафизом и шейкой;
3. Угол вертикального соответствия определяется путем построения линий по касательной к вертлужной впадине, продольной осью шейки кости. У детей старшего возраста показатель – 85-90%;
4. Степень покрытия определяется по линии, опущенной вниз от латеральной части крыши. Для оценки требуется визуализация расположения головки бедра. В норме у детей 6 лет верхняя часть бедренной кости покрывается на ¾;
5. Симптом Омбредана применяется для выявления диспластических изменений у малых детей. Если провести перпендикуляр от наружной части вертлужной впадины и соединить горизонтальной линией у-образные хрящи, то в норме точки окостенения располагаются в нижне-внутреннем квадранте;
6. Центрация головки бедра определяется продолжением оси шейки бедренной кости на крышу впадины. В норме линия находится на границе между наружной и передне-средней частью. Показатель позволяет выявить переднюю или заднюю децентрацию;
7. Поправки на приведение, отведение изучаются путем проведения линий, которые соединяют оси бедренных костей с горизонталями по шейке. Коррекция продольной оси шейки бедра проводится на угол, полученный при сравнении перпендикуляра диафиза с полученным перпендикуляром;
8. Величина физиологического дефицита определяется наличием или отсутствием ядер окостенения, которые должны быть по возрастным особенностям.
Дисплазия на рентгене: фото нестабильности тазобедренного сустава
На рентгенограмме патология тбс может быть не выявлена, но клиническая картинка с негативными побочными эффектами обусловлена нестабильностью. Патология формируется из-за многих изменений одновременно. Нарушение формирования ядер окостенения, крыши впадины, патология мышечно-связочного аппарата – при совместном действии факторы приведут к нестабильности функционирования тбс.
Нарушения анатомических соотношений в тазобедренном суставе:
1. Децентрация;
2. Подвывих;
3. Вывих.
Для выявления этих нарушений по рентгенограммам рекомендуются снимки, выполненные в крестцово-вертлужных, аксиальной, задней проекции. После графической разметки рентгенограммы тбс специалисты определяют децентрацию и вывихи. Задняя проекция позволяет выявить нарушения во фронтальной проекции.
Критерии выявления нестабильности не требуются серьезных графических корректировок. Простая разметка позволяет выявить вышеописанные критерии. При расшифровке заключения требуется отметить на фото погрешности укладки.
Достаточно продолжить на рентгенограмме продольную ось шейки бедренной кости к крыше впадины, чтобы предположить правильность соотношения суставных поверхностей тбс.
При децентрации перпендикуляр расположен в медиальной части, но не во внутренней.
При подвывихе – осевая линия находится в наружной трети. Полный вывих определяется по выходу перпендикуляра шейки за наружную часть крыши.
При нарушении пространственного соотношения костей тазобедренного сустава изменяются показатели угла инклинации, Шарпа, антеверсии.
Расшифровка заключения при подозрении на нестабильность должна включать оценку следующих величин:
1. Горизонтальное соответствие;
2. Коэффициент покрытия;
3. Степень покрытия;
4. Угол вертикального соответствия.
Основанием для формирования патологического заключения является отклонение от нормы одного или нескольких значений. Наши квалифицированные рентгенологи готовы проанализировать вышеописанные показатели на рентгенограмме. Составим альтернативное мнение относительно дисплазии у ребенка.
Пришлите данные Вашего исследования и получите квалифицированную помощь от наших специалистов
Источник
Рентгенодиагностику детям чаще делают для выявления дисплазии тазобедренного сустава. По статистике, это распространённое заболевание встречается у каждого седьмого ребёнка. Причём 80% случаев приходится на девочек. Дисплазия, не вылеченная до годовалого возраста, в конечном счете, приводит к инвалидности. Обнаружение патологии в возрасте до 1 месяца жизни приводит к полному излечению болезни. Однако возможности распознавания болезни у новорождённых ограничены и требуют опыта врача. Поэтому аппаратная диагностика имеет решающее значение для исхода заболевания.
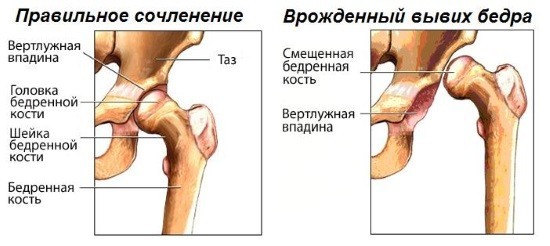
Врожденный вывих бедра — это крайняя степень дисплазии тазобедренного сустава
В России рентген тазобедренного сустава – это обязательный метод подтверждения или исключения заболевания. Давайте узнаем, с какого возраста делают рентген сустава детям. Что видно на снимке в норме и при дисплазии. Какие альтернативные методы обследования существуют. Разберёмся во всех этих вопросах.
Что такое дисплазия тазобедренного сустава?
Врождённый вывих бедра – это недоразвитие связок, хрящей сустава и головки бедренной кости. Ребёнок рождается с этой патологией. Причины заболевания по большей части наследственные, но способствующим фактором является многоводие, крупный плод и тазовое предлежание ребёнка. Перенесённые гинекологические заболевания и нарушение функции щитовидной железы у матери также способствуют развитию патологии. Развитию дисплазии способствует также рахит и тугое пеленание новорождённого. В некоторых случаях вывих происходит во время родов при ножном предлежании.
Различают несколько стадий развития дисплазии тазобедренного сустава:
- Предвывих – самая лёгкая степень незрелости суставных тканей. Эта стадия характеризуется нестабильностью сустава, при котором головка бедра может смещаться внутри суставной полости. Предвывих может перейти в подвывих или вывих.
- Стадия подвывиха означает формирование анатомических и морфологических изменений, при котором головка бедра отошла от вертлужной впадины, но не вышла за пределы лимбуса. На этой стадии капсула и круглая связка растянуты, а лимбус выворачивается, теряя основную функцию поддержки. Это и позволяет головке смещаться вверх и в стороны. При правильном лечении возможен благоприятный исход. Прогрессирование болезни приводит к переходу дисплазии в стадию вывиха – самую тяжёлую степень.
- Врождённый вывих – это запущенная стадия дисплазии. Заболевание характеризуется полным выходом головки из вертлужной впадины. Капсула и связки растянуты, лимбус смещён вниз.
В роддоме врач-ортопед осматривает детей для выявления дисплазии сустава, после чего определяет тактику лечения. В этот короткий период у новорожденных детей можно выявить симптом соскальзывания в суставе. Такой признак сохраняется 6–7 дней после рождения ребёнка и проявляется своеобразным щелчком при движении ножек. Клинически установленный диагноз подтверждает рентген тазобедренных суставов у маленьких детей старше трёх месяцев или УЗИ с момента рождения.
Как делают рентген тазобедренного сустава у маленьких детей?
Рентгенографию тазобедренного сустава грудным детям делают в лежачем положении. При этом ножки ребёнка выпрямляют и вытягивают вдоль. Недопустимо, чтобы они были согнуты в коленях или тазобедренных суставах.
Рентгенография новорождённых детей отличается тем, что ножки приводятся к телу и слегка сдвигаются внутрь.
При плотно прижатом тазе к кассете движения малыша не мешают во время съёмки. Область половых органов закрывают свинцовым фартуком для предотвращения нарушения репродуктивной функции. Чтобы гарантировать качество снимка, в идеале малыша следует усыпить перед сеансом.
Рентгенограмма тазобедренного сустава ребёнка в норме и при дисплазии
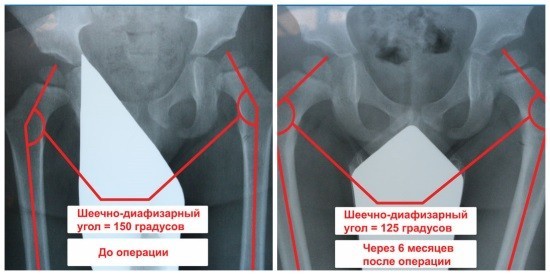
Рентгенография тазобедренных суставов до и после операции по поводу дисплазии ТБС
В норме на снимке врач визуализирует головку бедренной кости, которая находится в специальной выемке – вертлужной впадине. Головка бедра в центре прикрепляется круглой связкой к вертлужной впадине и удерживается капсулой. Вверху головке не даёт сместиться хрящевая пластина – лимбус. Конструкция сустава поддерживается мышцами бедра.
При дисплазии тазобедренного сустава наблюдается задержка развития точек окостенения. При этом ядра окостенения отличаются меньшей величиной и замедленным ростом. На рентгенограмме при подвывихе или вывихе визуализируют вертикальное и латеральное смещение ядер окостенения. У детей в норме точки окостенения у девочек появляются в 4 месяца, а у мальчиков – в 6-месячном возрасте.
Вывих или подвывих происходит и во время родов. Объясняется это тем, что большая часть сустава состоит из хрящевых тканей, которые не обеспечивают полное соответствие суставных поверхностей друг другу. Большая головка бедренной кости не соответствует размерам впадины. Поэтому во время родов происходит смещение головки в вертлужной впадине. В некоторых случаях вывих приводит к разрыву тканей бедра.
Противопоказания для рентгена у детей
По графику УЗИ тазобедренных суставов делается в 1 и 4 месяца
По российским медицинским стандартам рентгенография разрешена детям с 3х-месячного возраста. В период новорожденности безопасную и точную диагностику можно проводить с помощью УЗИ. В исключительных случаях рентген допускается в любом возрасте.
Рентгеновское обследование не проводят в раннем детском возрасте по многим причинам:
- лучевая нагрузка негативно влияет на систему кроветворения и развитие нервных клеток;
- некоторые устаревшие модели рентгеновской аппаратуры изготовлены со стандартной мощностью, не позволяющей регулировать дозу излучения для детей.
Рентген противопоказан детям, страдающим иммунодефицитом из-за угнетения костного мозга. Противопоказан рентген ребёнку, страдающему ювенильным идиопатическим остеопорозом. Для остальных категорий пациентов, при подозрении на дисплазию, рентген является обязательным стандартным методом обследования.
Расшифровка рентгенограммы при дисплазии тазобедренного сустава
На рентгенограмме у грудничка большая часть тканей сустава не видна, потому что состоит из хрящевой ткани. Поэтому для облегчения расшифровки применяют схему Хильгенрейнера. Она получила практическое применение благодаря достоверности интерпретации снимка.
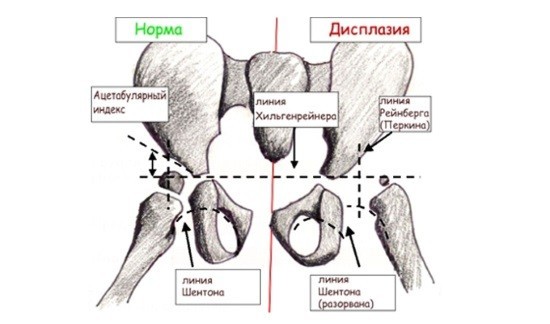
Оценка рентгенологических данных по схеме Хильгенрейнера
Для этого на рентгенограмме делают разметку из нескольких линий:
- Вертикальную черту проводят через середину крестца.
- Горизонтальная черта Хильгенрейнера проходит по нижним краям подвздошных костей, которые хорошо визуализируются на рентгеновском снимке. Эти крупные кости образуют впадины для тазобедренных суставов.
- Через верхненаружные края подвздошной кости опускают перпендикуляр – черту Перкина.
- Вдоль краёв вертлужной впадины до горизонтальной черты проводят касательную линию. Образовавшийся угол называют ацетабулярным, или углом наклона крыши вертлужной впадины. По некоторым авторам он носит название угла альфа. В норме у новорождённых угол (α) наклона крыши вертлужной впадины 25–29°.
Возрастная норма угла при рентгене тазобедренных суставов у детей:
- 1 год жизни – у девочек 20°, мальчиков 18,4°;
- в 5-летнем возрасте – < 15°.
Увеличение угла наклона свидетельствует об отставании окостенения, а это означает степень суставной дисплазии.
В диагностике дисплазии тазобедренного сустава имеет значение показатель h – это расстояние от горизонтальной черты до середины бедра. В норме h=9–12 mm. Уменьшение величины указывает на дисплазию. Кроме того, определяют величину d – расстояние от дна вертлужной впадины до h. На нормальном снимке она 15 мм. Расшифровку снимка делает врач ортопед или рентгенолог.
Альтернативное обследование на дисплазию

При УЗИ тазобедренных суставов доступно выявление всех стадий дисплазии
Щадящий метод диагностики тазобедренного сустава у детей – это УЗИ. Ультразвуковая скрининговая диагностика всех новорождённых в роддоме для выявления дисплазии активно внедряется по всему миру. С 1992 года она начала распространяться в Европе, а с 2007 года она проводится в России. Если скрининговая диагностика не была проведена в роддоме, то рекомендуется сделать это в возрасте 1 месяца жизни для выявления дисплазии. Необходимость УЗИ в этом возрасте диктуют факторы риска – тазовое предлежание ребёнка или перенесённые заболевания матери.
Подытоживая тему, напомним, для выявления распространённого заболевания дисплазии делают рентген тазобедренного сустава. По российским стандартам в медицине рентген можно делать в 3х-месячном возрасте. Однако для исхода заболевания важна ранняя диагностика до 1-месячного возраста жизни. Поэтому при имеющихся факторах риска рекомендуется делать новорождённым УЗИ сустава. В других ситуациях детям с трёхмесячного возраста делают рентген для выявления дисплазии.
Источник
