Рентген при диагностике разрыва связок коленного сустава
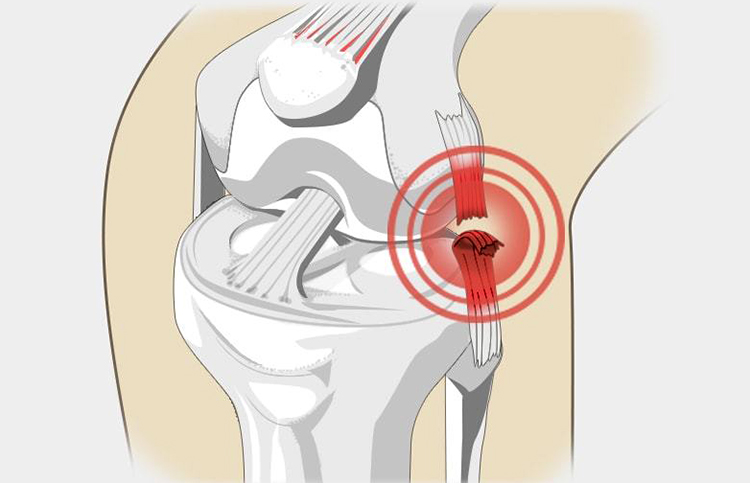
Коленный сустав стабилизируется при помощи нескольких связок: наружная боковая связка, внутренняя боковая связка, передняя и задняя крестообразные связки. Прежде всего, при спортивных травмах эти связки могут сильно перекручиваться, а также частично или полностью разрываться (разрыв связки). Может произойти надрыв (разрыв) только одной связки (изолированный разрыв), однако часто повреждаются множественные связки, в таких случаях зачастую происходит также повреждение мениска. Повышенный риск представляют, главным образом, виды спорта, при которых фиксируется стопа, например, лыжный спорт или игра в футбол в бутсах.
Классификация повреждений связок:
- Разрыв передней крестообразной связки: Разрыв передней крестообразной связки может возникать изолированно или в сочетании с множественными повреждениями и является типичной спортивной травмой, прежде всего, в видах спорта с фиксированной стопой.
- Разрыв задней крестообразной связки: В целом довольно редкий разрыв задней крестообразной связки чаще возникает вследствие прямых травм, то есть силового воздействия извне: к таким относятся травмы при ДТП или столкновениях между игроками в командных видах спорта. В большинстве случаев это ухудшает травму коленного сустава в целом: Кроме задней крестообразной связки часто повреждаются и другие структуры сустава.
- Разрыв внутренней боковой связки: Эти разрывы относятся к наиболее распространенным спортивным травмам. Зачастую в качестве сопутствующих травм имеют место повреждения связки с разрушением и сколом кости, разрыв передней крестообразной связки и/или надрыв внутреннего мениска. При повреждении всех трех вышеназванных структур (внутренней боковой связки, внутреннего мениска и передней крестообразной связки) говорят о так называемой «unhappy triad» («несчастливой триаде»).
- Разрыв наружной боковой связки: Разрывы одной лишь боковой связки являются крайне редкими. В случае разрыва наружной боковой связки в большинстве случаев происходит более сложное повреждение капсульно-связочного аппарата и крестообразных связок.
Диагностика повреждения связок:
Сначала врач спрашивает пациента о наличии жалоб и о причинах (механизме повреждения). Интерес представляет также история болезни пациента.
Обследование коленного сустава:
Симптомы при разрыве связок могут походить на жалобы при растяжении связок. Поэтому врач применяет определенные ортопедические тесты (исследования на стабильность). Они помогают врачу отличить разрыв связок от растяжения. В рамках данных тестов коленный сустав исследуется на наличие анормальной, то есть усиленной подвижности (гипермобильность сустава). Неестественно большой диапазон движений в коленном суставе явно указывает на то, что имеет место разрыв связки. Если сустав, например, может «откидываться» в стороны, то есть обнаруживает больший диапазон движения, чем обычно, это может указывать на повреждение боковой связки.
Общепринятыми тестами на стабильность сустава являются так называемый тест Лахмана и тест «выдвижного ящика». Они предназначены для диагностирования или исключения разрывов крестообразных связок. В рамках теста «выдвижного ящика» врач проверяет, имеет ли место более сильное, чем обычно, смещение голени вперед или назад по отношению к бедру (феномен «выдвижного ящика»).
Так как диапазоны движений в коленном суставе у разных людей отличаются друг от друга, в качестве показателя для сравнения врачи используют нормальный масштаб движений в здоровом суставе. То есть они проверяют и сравнивают оба коленных сустава.
Визуализационные методы исследования:
Рентгенологическое исследование: Рентгеновские снимки предназначены, прежде всего, для исключения сопутствующих повреждений кости и выполняются при любой травме коленного сустава. Сами связки на рентгеновских снимках не просматриваются.
Магнитно-резонансная томография (МРТ): Исследование МРТ является очень информативным, так как оно позволяет оценить не только связки, но и масштаб повреждения, наличие выпота и мельчайшие повреждения хрящевой и костной ткани. МРТ применяется, прежде всего, при более сложных травмах.
Компьютерная томография (КТ) и ультразвуковые исследования также могут применяться при специальных диагностических задачах.
Разрыв связок: Какая терапия является правильной?
Разрыв связок может лечиться консервативными методами, то есть без хирургического вмешательства, или же оперативными методами. Решение о том, какой метод будет применяться, зависит, в том числе, от масштаба повреждения.
Другие факторы, которые говорят скорее в пользу операции:
- Коленный сустав больше не обладает достаточной стабильностью
- Травма является сложной или обширной, затрагивает, например, и другие структуры сустава или кость
- Пациент еще молод и предположительно может очень хорошо перенести вмешательство
- Пациент занимается спортом или такой профессией, в которой коленный сустав подвергается большим нагрузкам
Хирургическое лечение:
Операция на коленном суставе обычно проводится с использованием минимально инвазивного метода, то есть с применением техники «замочной скважины» в рамках артроскопии. Это означает, что врач делает очень маленькие разрезы, через которые в сустав вводятся тонкие оптические приборы (камера для визуализации) и хирургические инструменты (см. рисунок выше). Вмешательство может проводиться в условиях стационара или в амбулаторном режиме.
В рамках такой артроскопии врачи могут тщательно исследовать сустав. Одновременно с исследованием сустава может быть проведена и терапия. Например, при разрыве передней крестообразной связки она может быть реконструирована путем создания новой связки с использованием аутогенного или, в очень редких случаях, чужеродного материала. Для этого части здоровых сухожилий из мышц ноги пациента или из сухожилия надколенника забираются в рамках открытого вмешательства, после чего используются и закрепляются в качестве заменителя разорванной связки.
Также в рамках артроскопии могут быть обнаружены возможные повреждения костей, суставной капсулы или менисков, после чего может быть проведено их лечение.
Возможно, врачи будут действовать поэтапно: Например, сначала они исследуют поврежденный сустав в рамках артроскопии, при этом удаляя остатки разорванной связки, затем снова сшивают разорванные мениски или частично их удаляют. После чего в течение нескольких недель пациент получает лечение в виде физиотерапии, пока полностью не пройдет отек сустава. Затем – в рамках повторной артроскопии – проводится собственно сама реконструкция связки. Операция не может проводиться, пока не пройдет гипертермия и гиперемия сустава и не восстановится его нормальная подвижность.
Журнал Фокус (Focus) в 2015 году назвал нашу Клинику ортопедической хирургии в Дюссельдорфе самой лучшей клиникой не только в регионе, но и в Германии. Если у вас проблемы со связками, наши специалисты помогут вам организовать весь процесс лечения и реабилитации. Звоните или пишите нам на электронную почту.
Источник
Причины:
одновременное сгибание, отведение и
ротация голени наружу (резкие,
некоординированные); сгибание, отведение
и ротация внутрь; переразгибание в
коленном суставе; прямой удар по суставу.
Признаки.
Общие проявления: разлитая болезненность,
ограничение подвижности, рефлекторное
напряжение мышц, выпот в полость сустава,
отечность околосуставных тканей,
гемартроз.
Диагностика
повреждений боковых связок.Основные
приемы — отведение и приведение голени.
Положение больного — на спине, ноги
слегка разведены, мышцы расслаблены.
Тест сначала проводят на здоровой ноге
(определение индивидуальных анатомических
и функциональных особенностей). Одну
руку хирург располагает на наружной
поверхности коленного сустава. Другой
охватывает стопу и область лодыжек.
В положении полного разгибания в коленном
суставе врач бережно отводит голень,
одновременно слегка ротируя ее кнаружи.
Затем прием повторяют в положении
сгибания голени до 150— 160°. Изменение
оси поврежденной конечности более чем
на 10—15° и расширение медиальной
части суставной щели (на рентгенограммах)
более чем на 5—8 мм являются признаками
повреждения большеберцовой коллатеральной
связки. Расширение суставной щели более
чем на 10 мм свидетельствует о сопутствующем
повреждении крестообразных связок.
Двойное проведение теста (в положении
полного разгибания и сгибания до угла
150—160°) позволяет ориентироваться в
преимущественном повреждении
переднемедиального или заднемедиального
отдела большеберцовой коллатеральной
связки.
Выявление
повреждения малоберцовой коллатеральной
связки проводят аналогично с противоположным
направлением усилий. В положении полного
разгибания исследуют малоберцовую
коллатеральную связку и сухожилие дву
главой мышцы, в положении сгибания до
160° — перед нелатеральную часть
суставной капсулы, дистальную часть
подвздошно-большеберцового тракта. Все
эти образования обеспечивают стабильность
коленного сустава, которая нарушается
при повреждении даже одного из них.
Диагностика
повреждений крестообразных связок.
Тест
«переднего
выдвижного ящика». Положение
больного на спине, нога согнута в
тазобедренном суставе до 45° и в
коленном —до 80—90°. Врач садится,
прижимает своим бедром передний
отдел стопы больного, охватывает пальцами
верхнюю треть голени и мягко несколько
раз совершает толчкообразные движения
в переднезаднем направлении (рис. 110, а)
сначала без ротации голени, а затем при
ротации голени (за стопу) наружу до 15°
и внутрь до 25—30°. При среднем положении
голени стабилизация коленного сустава
в основном (до 90%) осуществляется за
счет передней крестообразной связки.
Смещение на 5 мм соответствует I
степени, на 6—10 мм — II степени, более 10
мм — III степени (т. е. полному разрыву
передней крестообразной связки).
Тест
Лахмана (1976):
положение больного на спине, нога согнута
в коленном суставе до 160°. Врач
охватывает левой рукой нижнюю треть
бедра, ладонью правой руки, подведенной
под верхнюю треть голени, мягко и плавно
осуществляет вытяжение голени
кпереди. При положительном тесте в
области западения собственной связки
надколенника появляется выпуклость от
избыточного смещения голени относительно
мыщелков бедра. I степень — смещение
голени ощущается только больным
(«проприоцеп-тивное чувство»). II степень
— видимое смещение голени кпереди. III
степень — пассивный подвывих голени
кзади в положении больного на спине. IV
степень — возможность активного
подвывиха голени (возникновение подвывиха
при напряжении мышц).
Тест
Макинтоша (1972)
— выявление избыточной ротации голени
при повреждении передней крестообразной
связки. Положение больного на спине,
конечность разогнута в коленном суставе.
Врач захватывает одной рукой стопу и
ротирует голень кнутри, другой рукой
осуществляет нагрузку с латеральной
стороны на верхнюю треть голени в
вальгусном направлении, одновременно
медленно сгибая конечность в коленном
суставе. При повреждении передней
крестообразной связки происходит
подвывих латерального мыщелка, при
сгибании голени до 160—140° этот подвывих
внезапно вправляется за счет смещения
кзади подвздошно-большеберцового
тракта. Вальгусная нагрузка на коленный
сустав ускоряет вправление вывиха. При
этом у врача появляется ощущение толчка.
Отсутствие такого ощущения указывает
на отрицательный результат теста
(крестообразная связка не повреждена).
При
повреждении задней крестообразной
связки выявляется симптом-«заднего
выдвижного ящика», который
более выражен в остром периоде и может
исчезать в отдаленных периодах.
Выпот
в полость сустава — важный симптом
повреждения связок. Необходимо уточнять
скорость образования и степень
выраженности выпота. Геморрагический
выпот свидетельствует о повреждении
связок, паракапсульной части мениска,
синовиальной оболочки. Появление
выпота через 6—12 ч или на 2-е сутки чаще
связано с развитием посттравматического
синовита и свидетельствует о
преимущественном повреждении менисков.
При развитии гемартроза в первые 6 ч и
его объеме более 40 мл следует ставить
диагноз серьезного внутрисуставного
повреждения капсуль-но-связочного
аппарата даже без выраженных симптомов
нестабильности коленного сустава.
Уточняют диагноз при артроскопическом
исследовании.
Лечение.
При неоперативном лечении после пункции
сустава и удаления скопившейся крови
конечность фиксируют глубокой гипсовой
лонгетой от пальцев до верхней трети
бедра сроком на 3 нед. После высыхания
гипсовой повязки назначают УВЧ-терапию,
затем, по прекращении иммобилизации,
массаж, ЛФК и тепловые процедуры. В
дальнейшем, если выявится несостоятельность
связочного аппарата, предпринимают
оперативное лечение.
Оперативное
лечение в ранние сроки показано при
полном повреждении связок. На разорванную
капсулу накладывают несколько П-образных
швов. При отрыве связки от кости применяют
чрескостный шов. При разволокнении,
дефекте, застарелом повреждении
производят ауто- или аллопластику
связок.
После
операции конечность фиксируют циркулярной
гипсовой повязкой с углом сгибания в
коленном суставе 140—160° на 4—6 нед с
последующими тепловыми процедурами,
ЛФК и массажем мышц.
Трудоспособность
восстанавливается через 3 мес.
Соседние файлы в папке Ответы к экзамену
- #
- #
- #
- #
- #
Источник
Разрыв боковых связок коленного сустава достаточно распространенная травма, которая возникает при значительных воздействиях (спортивных тренировках). В случае резкого или же быстрого движения. Волокна связок рассчитаны на достаточно существенное воздействие, тем не менее, слишком сильное натяжение приводит к тому, что может образоваться разрыв.
Натяжение может быть спровоцировано противоестественным или же неправильным движением в суставе коленного типа (например, скручивание колена).
Особенности и виды
При разрыве характерным является значительный треск или же хруст, через время возникает гематома, проявляется серьезный отек. При первых же проявлениях рекомендовано обратиться к врачу, чтобы избежать образования более серьезных побочных воздействий.
Связки бокового типа (наружная и внутренняя) обеспечивают своеобразный контроль сустава колена, а также его капсулы. Благодаря данным связкам создается их стабильность. Связки натягиваются достаточно туго в момент, когда колено разгибается. Растяжение или же разрыв – это следствие повышенной нагрузки, когда голень слишком сильно отклоняется наружу (неестественное положение).

Виды:
- Частичный разрыв. В данной ситуации сустав продолжает выполнять основные функции, но формируется серьезная боль, а также отек.
- Полное повреждение ограничивает подвижность сустава, если травмируется и мениск, то производится оперативное вмешательство, посредством которого связки сшиваются, или ж в случае необходимости ставится имплантат.
Причины
Основной причиной разрыва боковых связок коленного сустава становятся травмы:
- Наружных боковых происходит чаще всего в случае, когда человек оступился на достаточно неровной поверхности, может быть вызвана подворотом при хождении, чаще всего на высоких каблуках.
- Внутренних боковых происходит на основании отклонения голени наружу. Такая ситуация возможна при значительных физических и спортивных нагрузках.
- Любая резкая нагрузка физического плана, которая формирует серьезное натяжение тканей соединительного характера.
- При сильных ударах, падении с весьма значительной высоты. Также причиной такой травмы нередко становятся аварии автомобильного формата.
- Износ механического типа (суставной поверхности), который формируется в результате развития процессов дегенеративного характера.
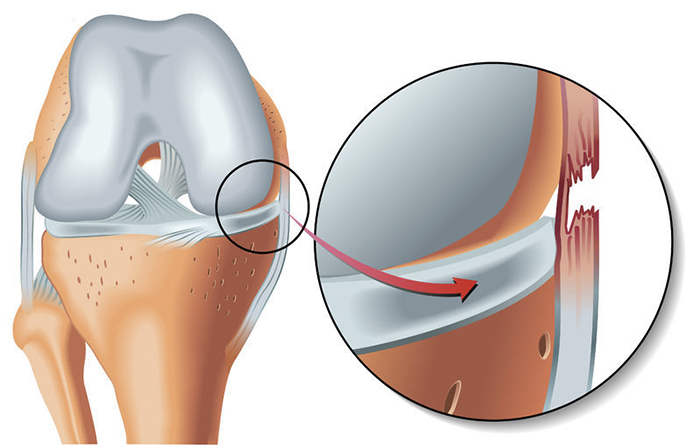
Чем это опасно
При частичном разрыве нередко проявление боли является терпимым, но сразу же возникает отек. Если не осуществить своевременное лечение, то формируется воспалительный процесс, в определенных случаях может стать гнойным. При активном движении провоцируется полный разрыв сухожилия.
При полном разрыве двигательная функция ограничена, отсутствует возможность самостоятельного передвижения. Неграмотное лечение может стать основой формирования значительных суставных патологий.
Симптомы
Основные симптомы разрыва боковых связок коленного сустава:
- При травме ощущение определенного треска.
- Резкое проявление болевого синдрома.
- Практически моментально появляется отек.
- После травмы формируется бесконтрольность движения конечности, полное отсутствие движения или же определенное ограничение.
- Нет возможности наступить на ногу.
- Надколенник неестественно подвижен.
Диагностика
- Сразу осуществляется визуальный осмотр.
- Назначается исследование ультразвукового формата.
- Исследования в виде томографии.
- Рентгенография.
Особенности лечения
Выбор методики лечения будет напрямую зависеть от особенностей и степени повреждения. Используется вариант хирургического вмешательства или же методика консервативного лечения.
Стандартное лечение:
- Обязательно ограничивается движение.
- В первые дни после травмы назначается прикладывание холода для устранения отечности.
- Используется вариант бинтования эластичного типа. Чаще всего применяется бандаж.
- Обязательно осуществляется подъем ноги (пораженной) над уровнем тела посредством специализированных приспособлений.
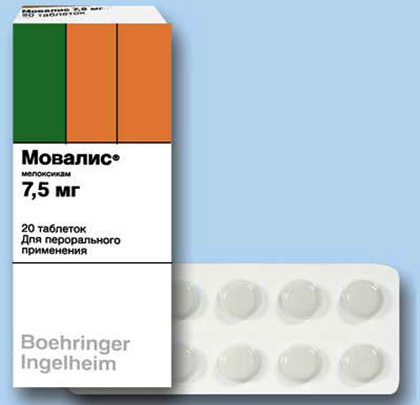
- Назначается прием препаратов противовоспалительного характера (рекомендуется применять нестероидный тип). Чаще всего назначается Аэртал, Мовалис, Ксефокам, Диклоберл.
Применяются различные процедуры физиотерапевтического значения, применяются компрессы с лекарственными травмами, разогревающие мази. Назначается массаж и физкультура лечебного типа.
Срок восстановления не менее полутора месяцев. При этом, срок реабилитации во многом будет зависеть от особенностей организма и возраста.
Хирургическое вмешательство:
Если образуется полный разрыв связок, а специалисты предполагают неэффективность применения стандартного лечения, применяется вариант хирургического вмешательства, которое представляет собой малоинвазивную процедуру. Через небольшие разрезы, посредством специализированной аппаратуры осуществляется сшивание связок. Если возникает необходимость, используют синтетические сухожилия в виде имплантата.
Оперативное вмешательство, как правило, назначается при разрывах третьей степени или же при отрыве связки от кости большеберцового типа. Если после разрыва прошло менее трех недель, то пораженные связки распадаются на волокна, их укрепляют и фиксируют посредством рядом расположенных мышц.
Если после разрыва прошло существенное количество времени, то сблизить концы боковой связки будет практически нереально, тогда и используется синтетический материал для восстановления нужной функции.
Профилактика
- Исключать травматизм.
- Развивать мускулатуру посредством систематических упражнений. При развитой мускулатуре риск возникновения разрыва боковых связок коленного сустава становится минимальным.
- Правильное и рациональное питание. Включение в рацион овощей и фруктов.
- Контроль веса.
- Систематический прием витаминных комплексов.
- При возникновении травмы сразу же обращаться к врачу.
Последствия и осложнения
Чаще всего лечение происходит успешно, но возникают и осложнения. Особенно в том случае, если лечение начинается несвоевременно. Самым распространенным осложнением становится ограниченность подвижности сустава, то есть, человек не может разогнуть ногу полностью. Чтобы исключить такое последствие нужно следовать рекомендациям врачей в послеоперационный или же восстановительный период.
Бывают ситуации, когда не приживается трансплантат, он может вырываться из каналов и даже полностью разорваться, в таком случае используется ревизионная операция.
Источник
