Рентген после узи тазобедренных суставов
Чтобы узнать причину дисфункции тазобедренного сустава, необходима точная функциональная диагностика. Важно понять, насколько поражена хрящевая ткань, есть ли деформация костей, нет ли воспаления соединительной ткани. Грамотный врач должен знать ответы на все эти вопросы. Перед ним встает выбор, какому типу обследования отдать предпочтение.
Рентген как стандарт диагностики
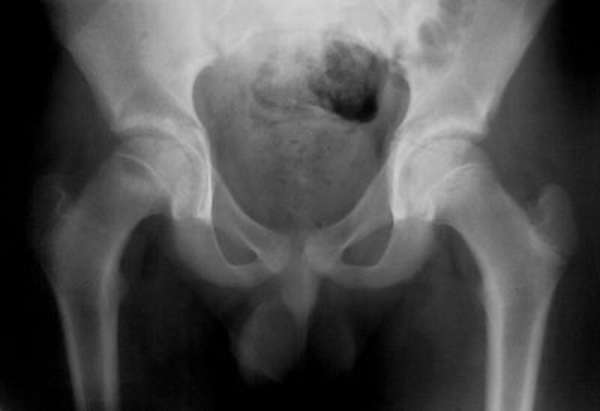
Рентгенография была изобретена еще в конце 19 века, и этим открытием пользуются до сих пор. Его суть в прохождении гамма-лучей через участки тела с дальнейшим формированием снимка скелета человека. Снимок это результат теней тканей человека. Из-за того, что ткани с легкостью пропускают лучи, а кости их поглощают, можно увидеть точные границы скелета человека.
Рентген широко распространен в травматологии и исследованиях грудной клетки на предмет выявления туберкулеза. Для травматолога этот метод ценен как быстрый и точный способ оценки целостности костей. Пациентам с жалобами на боль и затрудненное движение в тазобедренном суставе рентгенография делается обязательно.
Рентген тазобедренного сустава начинается с подготовки. Для этого больному необходимо лечь на стол, прикрыть жизненно важные органы свинцовыми пластинами. Снимок делается в двух проекциях: прямой и боковой. Обычно процедура занимает не более пяти минут, а результат готов уже через четверть часа. Его предварительный результат может озвучить рентгенолог, однако необходимо дождаться точного диагноза врача-травматолога.

Рентгеновский снимок поможет определить:
- перелом сустава,
- вывих,
- коксартроз, артроз или артрит,
- врожденные дефекты сустава,
- опухолевые образования.
Минус рентгенографического обследования в негативном влиянии на организм человека гамма-излучения. Не рекомендуется часто делать рентгеновские снимки, так как каждый раз органы подвергаются сильному облучению.
Достижения УЗИ
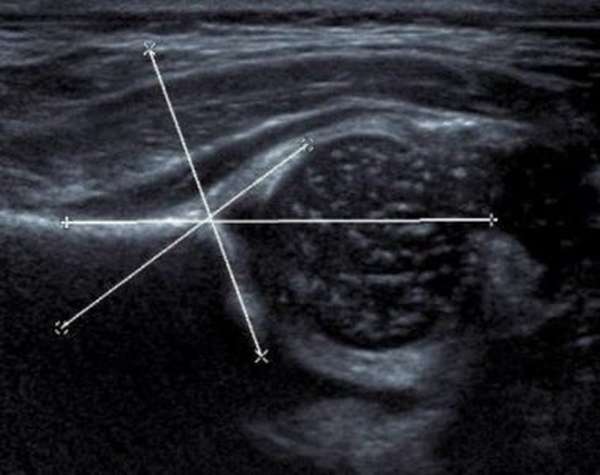
Когда врач подозревает, что болевые симптомы больного связаны с повреждениями в мягких прилегающих тканях, то назначают УЗИ тазобедренных суставов. С помощью ультразвукового исследования можно выявить патологию хрящей, сухожилий, соединительной ткани и сосудов.
История развития УЗИ связана с морскими работами, когда с помощью ультразвуковых колебаний измеряли глубину под водой. В медицине ультразвук стал применяться в конце 40-х годов 20 века. Уже тогда британские и американские врачи начинали обследование органов брюшной полости, мочевого пузыря, сердца. Немецкие ученые предложили использовать УЗИ для обнаружения опухолевых образований. Широкое распространение диагностики пришлось на 50-е годы. Но тогда это были громоздкие аппараты в виде сканеров. Современный комплекс УЗИ состоит из рычага-сканера и монитора, на который выводится изображение. Как и метод гидролокации, исследование УЗИ основано на разной эхогенности тканей. Наши внутренние ткани имеют не одинаковую плотность и звукопоглощение, а изображение, которое визуализируется на экране, позволяет сделать заключение о той или иной патологии.
Показаниями для УЗИ тазобедренного сустава будут являться:
- частичная ограниченность движения в утренние часы,
- отечность сустава,
- повреждения мышц и сухожилий,
- периодические спазмы гладкой мускулатуры,
- контроль после операционного вмешательства.
Для проведения УЗИ тазобедренного сустава больному необходимо лечь на кушетку, освободить от одежды тазобедренный сустав. Врач наносит на кожную поверхность специальный гель и проводит датчиком, наклоняя его под разным углом. Вся процедура занимает немного времени, она безопасна для жизни пациента и относительно недорога. Заключение пишется врачом сразу при обследовании.
Для того, чтобы выявить повреждения головки бедра, пациенту следует лежать на спине, вытянув ноги прямо. Для исследования мышц и суставов необходимо согнуть ногу в колене и отвести ее в сторону от себя. Для обнаружения патологии седалищного нерва больной ложится на бок и притягивает колено к себе. В заключении специалист должен подробно описать внутреннее состояние тазобедренного сустава:
- состояние хрящевой ткани,
- объем суставной жидкости,
- изменение кровотока сосудов,
- патологии нервной системы и мышц,
- внутрисуставные изменения,
- другие изменения или новообразования.
Плюсом данного метода считается отсутствие необходимости долго ждать результат. За расшифровку данных ответственность несет врач, выполняющий обследование. Специалист, выполняющий функциональную диагностику, должен иметь специальное образование. Для получения нужной информации и правильного диагноза необходимо обращаться к опытному врачу.
Что выбрать рентген и УЗИ
Для того, чтобы врачу выбрать какой из методов диагностики применить УЗИ или рентген тазобедренных суставов он должен знать историю развития болезни, жалобы больного. На основании них он делает первоначальное заключение о травме и выбирает, какой метод в данном случае будет целесообразнее. Если необходимо подтвердить диагноз, то достаточно рентгеновского снимка. Но если врач будет мониторить клиническую картину во время лечения, тогда потребуется ультразвуковое обследование.
Важно понимать, что перед тем, как делать УЗИ тазобедренного сустава, необходимо пройти осмотр у врача, который назначит проведение такого типа обследования.
Чаще всего для обследования тазобедренного сустава назначают оба метода. Рентгенограмма тазобедренного сустава дает полную картину разрушения костных и хрящевых тканей, а УЗИ четкую картину патологии.
Достижения МРТ
Годом рождения методики магнитно-резонансной томографии принято считать 1973 год. Именно тогда вышла статья в научном журнале о возможностях магнитного резонанса. Однако основные концепции развития методики были заложены еще в 40-годах 20 века. Двое американских ученых описали явление, при котором ядра клеток, находящиеся в магнитном поле, под воздействием энергии в радиочастотном диапазоне впоследствии переизлучают ее в первоначальное состояние. Но, несмотря на столь долгое развитие, первый аппарат МРТ был создан в 1977 году.
Первый серийный выпуск томографов был запущен компанией Siemens. С тех пор его внешний вид не поменялся, но у него появилось еще больше возможностей. Широкое распространение метод исследования МРТ получил в 90-е годы при исследовании головного мозга.
Современный аппарат МРТ признан безопасным, точным и эффективным в постановке диагноза, поэтому к ней прибегают, когда результаты рентгена и УЗИ будут не целесообразны, либо имеется необходимость в уточнении диагноза. Магнитно-резонансная диагностика настолько информативна, что позволяет выявить малейшие повреждения сустава.
Ее процедура не требует отказа от пищи или принятия лекарств. Больной может во время обследования находиться в одежде. Подготовка к МРТ тазобедренных суставов потребует соблюдения нескольких несложных правил:
- на обследуемом не должны находиться металлические предметы,
- если имеется клаустрофобия, то по возможности проводить обследование на аппарате открытого типа,
- предупредить врача о возможной беременности,
- если больной имеет невроз, то потребуется дополнительное крепление ремнями его тела к столу, так как любое движение исказит результат.
Почему диагностика с помощью МРТ необходима
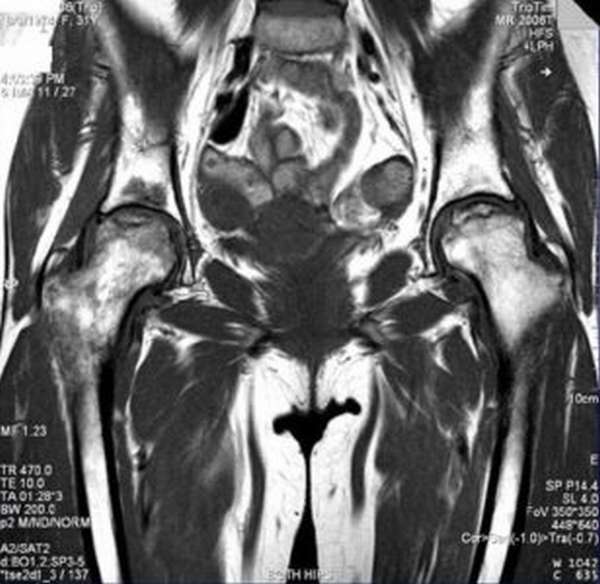
Важно знать, как делают МРТ тазобедренного сустава. Обследуемого укладывают на стол и надевают наушники. Они защищают его от шума при работе аппарата МРТ. Пациент должен лежать спокойно, без движений. Все это время у него будет иметься связь с врачом. Сама процедура занимает не более 20 минут. Результат готовится в течение часа.
У магнитно-резонансной томографии имеются противопоказания:
- встроенные металлические имплантаты или кардиостимулятор,
- первые 3 месяца беременности,
- клаустрофобия это относится к аппаратам закрытого типа,
- татуировки на теле с применением ферросодержащих красок.
Более современные титановые имплантаты не влияют на работу МРТ, поэтому при их наличии возможна диагностика на аппарате.
Магнитно-резонансная томография считается безопасным методом диагностики. Она не оказывает никакого влияния на организм человека. И вместе с тем, считается самым высокоинформативным методом диагностики на сегодняшний день. Еще на этапе сбора первичного анамнеза больного врач должен решить, к какой диагностике ему прибегнуть. Если у больного нет явных симптомов, указывающих на травму или повреждение связок и сухожилий, то потребуется информация от МРТ. Именно она сможет рассмотреть малейшие трещины, капилляры и сосуды вокруг сустава.
Магнитно-резонансная томография незаменима при обследовании новообразований. У тазобедренного сустава может быть 2 вида опухолей: костная и тканевая. Она сопровождается повышением температуры, резкой болью, общие симптомы выглядят, как воспалительный процесс. Но только томограф сможет распознать чужеродную ткань и определить глубину поражения сустава. Кроме этого, он расскажет, как близко находится новообразование от сосудов, нервных окончаний и внутренних органов. По трехмерным снимкам хирург сможет представить будущую операцию и оценить ее результат.
Единственный минус диагностики МРТ в ее высокой цене. Врачам необходимо серьезное обоснование для ее проведения.
Источник
- Клиникам
- Врачам
- Примеры заключений
- Полезные материалы
- Врачи
- Отзывы
- Соглашение
Дисплазия тазобедренного сустава – патология, которая встречается часто, но не всегда рационально назначение рентгенографии для постановки диагноза. На протяжении первых 3 месяцев после рождения УЗИ показывает смещение головки бедренной кости относительно крыши вертлужной впадины. Верхняя часть бедра выполнена из хрящевой ткани, которая хорошо изучается с помощью ультразвукового сканирования.

Фото УЗИ тазобедренного сустава
Рентген при дисплазии у детей нельзя назначать необоснованно, так как процедура сопровождается радиационным облучением. Есть много исследований, доказывающих негативное влияние радиации на быстро делящиеся клетки.
Под влиянием ионизирующих лучей возникают мутации, генетические аномалии, повышается опасность ракового перерождения клеток. Атипичные ткани не подвергаются контролю со стороны иммунитета, самостоятельно живут и размножаются, что приводит к росту раковой опухоли. Чтобы не допускать такую вероятность ограничивается доза и количество рентгенограмм у детей.
Для снижения негативного влияния диагностических методов на здоровье ребенка разработаны специальные УЗИ-аппараты, позволяющие оптимально изучить состояние головки бедренной кости, крыши вертлужной впадины. Для постановки диагноза требуется анализ не только суставных поверхностей, но и угла впадения головки бедра в суставную поверхность подвздошной кости.
Приобрести УЗИ-аппаратуру для диагностики диспластических изменений может позволить не каждое медицинское заведение. Стоимость его доступна, но не всегда наберется достаточное количество грудничков новорожденных. Не у каждого ребенка возникает нестабильность после рождения. После 3 месяцев жизни верхняя часть бедренной кости «зарастает» солями кальция. Через костную ткань не проходит ультразвук, поэтому исследование не характеризуется высокой четкостью. У детей в возрасте от 4-ех месяцев более эффективными считаются рентген снимки.
Серьезные осложнения создает невозможность неподвижного расположения ребенка на диагностическом столе рентгеновского аппарата, поэтому при расшифровке рентгенограмм с подозрением на дисплазию требуется поправка на неправильное положение нижних конечностей.
На самом деле УЗИ тазобедренных суставов – это не новый метод. Развитие исследования началось в 1989 году, когда впервые процедура была применена для визуализации области бедра у детей. После процедуры чаще всего назначаются дополнительные методы, но не сразу. После динамического наблюдения за малышом с предположительными диспластическими изменениями применяются следующие методы:
1. МРТ тазобедренного сустава;
2. Артрография;
3. Компьютерная томография;
4. Внутрисуставная пункция.
Назначение данных способов должно соответствовать требованиям Всемирной Организации Здравоохранения. Принцип нормирования рентгеновского излучения обязателен к соблюдению при рентгенодиагностике любых детских заболеваний. УЗИ не сопровождается побочным эффектом, поэтому рациональнее рентгенография тазобедренного сустава.
Детская дисплазия: УЗИ или рентген – что делать
Информативность ультразвукового сканирования максимальна в течение первых трех месяцев жизни новорожденного. Показания для направления на диагностику тазобедренных суставов:
1. Ассиметричность ягодичных складок;
2. Нарушение разведения коленей;
3. Несоответствие величины нижних конечностей с обеих сторон.
На практике педиатры должны назначать УЗИ ребенку при обнаружении несимметричности кожных складок, ограничении разведения коленных суставов.
Подход правильный, так как тяжелые формы заболевания обнаруживаются только в 0,5% случаев. В остальных ситуациях заболевание протекает в легкой форме. Малейшие искажения при ультразвуковом сканировании тазобедренных суставов позволяет выявить ультразвук.

Схема рентгенографии при диагностике дисплазии тазобедренных суставов
Точный диагноз на позднем этапе помогают установить лучевые методы, но не все они безвредные. Если ранее у ребенка на УЗИ наблюдались симптомы незначительной дисплазии, требуется динамическое наблюдение. Рентген назначается согласно принципам нормирования ВОЗ.
Внимание! Нарушение отведения нижних конечностей, асимметрия складок тазобедренных суставов – это неспецифичные признаки. Встречаются в норме и при патологии. Ориентироваться нужно также на сравнительные характеристики обеих конечностей.
Почему требуется рентген при дисплазии суставов бедра
Рентгенография при дисплазии суставов бедра требуется не только для своевременной постановки диагноза. При отсутствии эффекта от лечения состояние в будущем приведет к ряду осложнений:
• Нарушается формирование бедренной кости;
• Возникает вывих бедра;
• Появляется деформация крыши вертлужной впадины.
Некоторые европейские страны провели скрининговое УЗИ-обследование на дисплазию бедра. По результатам программы в Австрии было проведено три операции, а в Германии – осуществлено хирургическое лечение 8-ми грудничкам. Такие результаты стали доступны после внедрения в клиническую практику массового ультразвукового скрининга.
Для определения рациональности использования диагностических методов применяется правило «ножниц». На протяжении первых 5 месяцев жизни малыша рационально ультразвуковое сканирование. После наступления данного срока с одинаковой вероятностью применяется УЗИ и рентген. Затем точки окостенения насыщаются костной тканью и постепенно информативность ультразвукового сканирования снижается.
К шести месяцам только рентгенодиагностика позволяет оптимально определить патологические изменения. По статистике к этому сроку лечить дисплазию становится поздно. Раннее выявление патологии тазобедренного сустава – это основа предотвращения последующих изменений.
К году с помощью рентгенографии врач-рентгенолог с достаточной степенью достоверности определит диспластические изменения, но помочь ребенку уже сложно.
При анализе статистики работы ортопедов-травматологов в России выявлено, что УЗИ часто ошибается. На практике прослеживается большое количество ложноположительных результатов. Уровень подготовки европейских специалистов гораздо выше, чем у отечественных врачей лучевой диагностики.
Зарубежные медики обладают огромным практическим опытом, так как исследование начало применяться в клиниках с 1979 года. Европейская медицина накопила большой багаж знаний. Отечественным специалистам требуется не только практический опыт.

Рентгенограмма: деформация головки правой бедренной кости, уплощение крыши вертлужной впадины справа, как последствие позднего выявления дисплазии
Оборудование для исследования должно быть оснащено специальными датчиками с определенными требованиями, позволяющими провести качественную диагностику состояния тазобедренных суставов. Дополнительная комплектация аппаратов стоит небольших денег, но в базовый состав оборудования дополнительные датчики не входят.
Если врач лучевой диагностики ставит неправильный диагноз дисплазии, то впоследствии будет назначена рентгенография, которая приведет к лучевому облучению ребенка. Гипердиагностика – это основа вреда для ребенка.
Статистика показывает, что в большинстве случаев квалифицированным специалистам приходится снимать диагнозы. Реже устанавливаются диагнозы вывиха и подвывиха. Рентгенодиагностика для верификации диспластических изменений должна проводиться грамотно. Лучше довериться квалифицированному специалисту, чем многократно делать необоснованные рентген снимки.
Наши врачи-рентгенологи помогут прочитать рентгенограммы тазобедренного сустава ребенка, установить правильный диагноз. Альтернативное мнение создано для правильных решений.
Не всегда точность диагностики зависит от оборудования. При ультразвуковом сканировании требуется правильно выставить плоскость исследования, установить диагностические точки. Для постановки диагноза необязательно наличие экспертного оборудования. Верифицировать патологию тазобедренного сустава позволяет добавление специального датчика.
При применении такой аппаратуры снижается цена обследования.
Рентгенодиагностика тазобедренного сустава при дисплазии у ребенка
Рентген снимки при дисплазии тазобедренного сустава не рекомендуется выполнять ребенку до 3 месяцев, так как существует безвредная альтернатива – УЗИ.
После этого срока единственным достоверным способом является рентген. Не всегда его использование рационально, так как чрезмерное облучение грудничка способно вызвать мутации, аномалии генетического аппарата.
Есть практические наблюдения возможных осложнений после радиационного облучения таза в виде аутоиммунных заболеваний, опухолей, болезней крови.
Негативные последствия можно устранить путем нормированного проведения обследования. При выполнении процедуры строго по показаниям уменьшается суммарная экспозиционная доза. В государственных медицинских заведениях установлено оборудование с высоким уровнем радиации. При сравнении с современными цифровыми аппаратами традиционное оборудование характеризуется высокой лучевой нагрузкой на пациента.
Для защиты области таза ребенка при выполнении процедуры рекомендовано использование свинцовых пластинок.
Как правильно сделать рентген при диспластических изменениях тазобедренных суставов:
1. Решение относительно вреда и пользы рентгена в каждом индивидуальном случае;
2. По возможности на раннем этапе провести ультразвуковое сканирование;
3. Делать снимки по направлению специалиста;
4. Проверить показания лечащего врача;
5. Анализ истории болезни пациента;
6. Подбор правильной укладки;
7. Выбор технологических режимов;
8. Определение вида пластины для защиты таза.
Для примера приведем случай некачественной диагностики дисплазии у ребенка. Сразу после родов молодой маме сообщили, что у малыша есть предрасположенность к дисплазии или вывиху на основе клинической картины – асимметрия ягодичных складок.
После выписки из стационара малыш консультирован ортопедом. Специалист дал направление на рентгенографию тазобедренных суставов. Расшифровка результатов показала, что головка шейки бедра смещена.
Из-за небольшого возраста малыша лечение не было проведено, а назначен повторный снимок через месяц.
При таком подходе специалисты выполнили ряд диагностических ошибок:
• Начальная диагностика должна быть проведена с помощью УЗИ;
• До 3 месяцев рентгенография не является показательной;
• Рентген снимки нужно делать на качественном оборудовании для исключения повторных переделок;
• Правильная укладка позволяет точно верифицировать диагноз.
Для детей рациональнее ультразвуковое сканирование. При проведении процедуры ребенок может двигаться. На протяжении сканирования врач получает возможности для выполнения дополнительных проб – приведение, ротация бедра, выявление воспалительных изменений мышечно-связочного аппарата, определение состояния капсулы и хрящей.
Особой подготовки к ультразвуковому обследованию не требуется. Родителям нужно лишь продумать гардероб малыша так, чтобы при рентгенографии было удобно снять одежду с области тазобедренных суставов.
При обследовании ребенок укладывается на кушетке. Врач лучевой диагностики при этом проводит датчиком в паховой области. Одновременно оценивается состояние суставов, мягкие ткани, прилегающие хрящи. Некоторые аппараты оснащены допплерометрией. Эффект позволяет оценить состояние кровотока, предположить участки нарушения развития костной ткани.
Для каждого возраста разработаны собственные режимы, схемы обследования. В любом случае малыш не будет чувствовать боль, дискомфорт.
Нельзя запускать дисплазию, так как ребенок растет, а побочные эффекты прогрессируют.
Другие статьи из раздела «Рентген суставов»
Проконсультируем бесплатно в мессенджерах
Источник
