Рентген коленного сустава ребенка норма

Возрастные сроки начала окостенения надколенника и головки малоберцовой кости. Центры оссификации
обоих названных анатомических образований появляются практически одновременно в интервале от З 1/2 до 4 1/2 лет.
Окостенение надколенника происходит из множественных центров оссификации, головки малоберцовой кости — за
счет единственного центра. В течение данного возрастного периода происходит также еще одно изменение соотноше-
ний темпов окостенения медиального и латерального мыщелков бедренной кости. Заключается оно в более быстром
увеличении вертикального размера костной части латерального мыщелка по сравнению с увеличением этого размера
костной части медиального мыщелка.
Рис. 48. Рентгенограммы коленно-
го сустава в стандартных проекциях ребенка 4 лет (объяснение в тексте).
Рентгеноанатомическая картина. Рентгенограмма в задней проекции (рис. 48,
а). Форма метафизов бедренной и большебер-цовой костей остается прежней. Мыщелки бедренной кости выражены отчетливо, так же
как межмыщелковое углубление. Высота ла-терального мыщелка больше высоты меди-ального. Сказанное относится только к кост-
ной части мыщелков. Представленная на рис. 48, а пневмоартрограмма коленного
сустава свидетельствует о типичности анатомической формы хрящевой модели
э
пифиза бедренной кости, характеризующейся преобладанием высоты медиаль-ного мыщелка. Медиальная поверхность медиального мыщелка бедренной кости имеет волнистые очертания, что объясняется активизацией ростковой зоны перед появлением дополнительных цен-
тров оссификации краевых отделов эпифиза. В центральном отделе эпифиза бедренной кости может прослеживаться участок неравномерного склероза, являющийся результатом проекционного наслоения точек окостенения надколен-
ника. Условная рентгеновская суставная щель неправильной формы, высота ее медиального отдела почти в 1,5 раза больше высоты латерального. Отношение высоты центрального отдела рентгеновской суставной щели к величине межметафизарного расстояния такое же, как у детей предыдущей возрастной группы (1:7). У верхней поверхности проксимального метафиза малоберцовой кости видна точка окостенения ее головки. Эпифиз большеберцовой кости сохраняет форму конуса с закругленной вершиной, бугорки межмыщелкового возвышения не выражены.Рентгенограмма в боковой проекции (см. рис. 48, б). Изображение коленного сустава отличается от описанно-
го в п е-
редыдущем разделе наличием множественных, частично слившихся, частично изолированных центров окост
нения н
аколенника и наличием точки окостенения головки малоберцовой кости. Показатели анатомического строения коленного сустава, доступные для анализа, в принципе те же са-мые, что и на рентгенограммах детей предыдущей возрастной группы. Нормой соотношения пространственных поло-жений бедра и голени является увеличенное по сравнению с нормой у взрослых вальгусное отклонение последней. Угол, образующийся при пересечении продольных осей бедренной и большеберцовой костей, открыт в латеральную
сторону, среднестатистические его значения 165 — 170°. Показателем соответствия костного возраста паспортному возрасту ребенка является наличие центров осси-фикации центрального отдела надколенника и головки малоберцовой кости. Дифференциальная диагностика рентгеноанатомической нормы и симптомов патологических состоя-
ний. Волнистость контура медиальной поверхности эпифиза бедренной кости может симулировать проявления дест-
руктивного процесса. Отличительным признаком возрастной нормы названного контура является именно волнистый,
а не зазубренный («изъеденный») его характер, а также сохранность замыкающей пластинки.
Проекционное наслоение на центральные отделы эпифиза бедренной кости множественных центров оссифи-кации надколенника может создать впечатление патологических изменений структуры эпифиза. Опорными пунктами
дифференциальной диагностики является, во-первых, отсутствие сходного участка склероза в структуре эпифиза на рентгенограмме в боковой проекции, а во-вторых, отсутствие реактивного остеопороза или остеосклероза.
Источник
Так как тазобедренный сустав ребенка до года состоит в основном из мягкого хряща, добиться четкой визуализации снимка сложно. Только специалист высшей классификации способен правильно расшифровать результаты. Чтобы исследование на дисплазию боле наиболее показательным предварительно назначают УЗИ.

Что такое дисплазия тазобедренного сустава и ее проявления
Дисплазия тазобедренного сустава (синоним – врожденный вывих бедра) – это врожденная патология, которая характеризуется его неполноценностью. Причина заболевания – нарушение формирования сустава во время внутриутробного развития плода. Большую роль также играют факторы, влияющие на течение болезни после рождения – тугое пеленание ребенка и рахит.
Из-за неполноценности всех компонентов сустава, головка бедренной кости иногда может выходить за пределы вертлужной впадины (отсюда берется второе название – «вывих»). Поэтому и появляются симптомы, по которым врач может заподозрить заболевание:
- асимметрия кожных складок на ягодицах;
- укорочение бедра;
- мышечный гипертонус конечности;
- ограничение отведения бедра;
- характерный «щелчок» при отведении ноги в сторону (симптом Маркса-Ортолани).
Рентген при дисплазии тазобедренных суставов проводится для подтверждения патологии. Показанием для рентгенологического исследования является наличие одного или нескольких факторов риска: тазовое предлежание, крупный плод, деформация стоп, наличие дисплазии у одного из родителей, токсикоз во время беременности.
Стоит также упомянуть, что врожденный вывих бедра в подавляющем большинстве случаев (более 80 %) встречается у девочек.
Благодаря вовремя проведенной рентгенографии тазобедренных суставов у доктора есть возможность не только установить наличие и степень дисплазии, но и начать подходящую коррекцию патологии.

Как делают рентген тазобедренного сустава у маленьких детей?
Рентгенографию тазобедренного сустава грудным детям делают в лежачем положении. При этом ножки ребёнка выпрямляют и вытягивают вдоль. Недопустимо, чтобы они были согнуты в коленях или тазобедренных суставах.
Рентгенография новорождённых детей отличается тем, что ножки приводятся к телу и слегка сдвигаются внутрь.
При плотно прижатом тазе к кассете движения малыша не мешают во время съёмки. Область половых органов закрывают свинцовым фартуком для предотвращения нарушения репродуктивной функции. Чтобы гарантировать качество снимка, в идеале малыша следует усыпить перед сеансом.
Как делают рентген тазобедренного сустава у маленьких детей?
Рентгенографию тазобедренного сустава грудным детям делают в лежачем положении. При этом ножки ребёнка выпрямляют и вытягивают вдоль. Недопустимо, чтобы они были согнуты в коленях или тазобедренных суставах.
Рентгенография новорождённых детей отличается тем, что ножки приводятся к телу и слегка сдвигаются внутрь.
При плотно прижатом тазе к кассете движения малыша не мешают во время съёмки. Область половых органов закрывают свинцовым фартуком для предотвращения нарушения репродуктивной функции. Чтобы гарантировать качество снимка, в идеале малыша следует усыпить перед сеансом.
Рентгенограмма тазобедренного сустава ребёнка в норме и при дисплазии
В норме на снимке врач визуализирует головку бедренной кости, которая находится в специальной выемке – вертлужной впадине. Головка бедра в центре прикрепляется круглой связкой к вертлужной впадине и удерживается капсулой. Вверху головке не даёт сместиться хрящевая пластина – лимбус. Конструкция сустава поддерживается мышцами бедра.

При дисплазии тазобедренного сустава наблюдается задержка развития точек окостенения. При этом ядра окостенения отличаются меньшей величиной и замедленным ростом. На рентгенограмме при подвывихе или вывихе визуализируют вертикальное и латеральное смещение ядер окостенения. У детей в норме точки окостенения у девочек появляются в 4 месяца, а у мальчиков – в 6-месячном возрасте.
Вывих или подвывих происходит и во время родов. Объясняется это тем, что большая часть сустава состоит из хрящевых тканей, которые не обеспечивают полное соответствие суставных поверхностей друг другу. Большая головка бедренной кости не соответствует размерам впадины. Поэтому во время родов происходит смещение головки в вертлужной впадине. В некоторых случаях вывих приводит к разрыву тканей бедра.
Противопоказания для проведения рентгенографии у детей
Рентгенодиагностика дисплазии тазобедренных суставов у детей разрешена с трехмесячного возраста. До этого в организме малыша протекают активные процессы адаптации, в первую очередь – кроветворения и развития нервной системы. К тому же, ядро окостенения головки бедренной кости формируется в период 2-5 месяцев у девочек и в 3-6 месяцев у мальчиков. Рентгеновская доза облучения может угнетать эти процессы, поэтому любое рентгенологическое исследование до указанного возраста проводят только в случае крайней необходимости.
Кроме этого ограничения, противопоказаниями являются следующие состояния:
- иммунодефицитные заболеванаия;
- ювенильный идеопатический остеопороз.
Расшифровка рентгенограммы при дисплазии тазобедренного сустава
На рентгенограмме у грудничка большая часть тканей сустава не видна, потому что состоит из хрящевой ткани. Поэтому для облегчения расшифровки применяют схему Хильгенрейнера. Она получила практическое применение благодаря достоверности интерпретации снимка.
Для этого на рентгенограмме делают разметку из нескольких линий:
- Вертикальную черту проводят через середину крестца.
- Горизонтальная черта Хильгенрейнера проходит по нижним краям подвздошных костей, которые хорошо визуализируются на рентгеновском снимке. Эти крупные кости образуют впадины для тазобедренных суставов.
- Через верхненаружные края подвздошной кости опускают перпендикуляр – черту Перкина.
- Вдоль краёв вертлужной впадины до горизонтальной черты проводят касательную линию. Образовавшийся угол называют ацетабулярным, или углом наклона крыши вертлужной впадины. По некоторым авторам он носит название угла альфа. В норме у новорождённых угол (α) наклона крыши вертлужной впадины 25–29°.
Возрастная норма угла при рентгене тазобедренных суставов у детей:
- 1 год жизни – у девочек 20°, мальчиков 18,4°;
- в 5-летнем возрасте – < 15°.
Увеличение угла наклона свидетельствует об отставании окостенения, а это означает степень суставной дисплазии.
В диагностике дисплазии тазобедренного сустава имеет значение показатель h – это расстояние от горизонтальной черты до середины бедра. В норме h=9–12 mm. Уменьшение величины указывает на дисплазию. Кроме того, определяют величину d – расстояние от дна вертлужной впадины до h. На нормальном снимке она 15 мм. Расшифровку снимка делает врач ортопед или рентгенолог.

Рентгенограмма тазобедренного сустава ребенка в норме и при дисплазии
Рассмотрением и описанием рентгеновского снимка должен заниматься квалифицированный специалист – рентгенолог либо ортопед. Определение нормы и патологии по результатам рентгена сложное задание и требует немало опыта и знаний.
Для оценки снимка тазобедренных суставов доктор измеряет определенные углы и линии, которые «чертит» на рентгенограмме. Для начала проводят вертикальную линию через середину крестца. Далее – горизонтальную прямую через нижние точки подвздошной кости (линия Хильгенрейнера). Перпендикулярно ей, по верхнебоковому краю вертлюжной впадины рисуют вертикальную линию (линия Перкина). Далее через края вертлужной впадины проводят касательную линию до пересечения с линией Хильгенрейнера. Полученный угол называется «ацетабулярным» и его оценка важна для выявления дисплазии. У новорожденных его величина около 25 градусов и уменьшается с возрастом. В пять лет он составляет около 15 градусов.
Важную роль играют ядра окостенения головки бедренной кости, которые в норме появляются в среднем в 4-6 месяцев, в зависимости от пола ребенка. В норме они расположены ниже линии Хильгенрейнера и медиальнее линии Перкина.
Еще два важных параметра – величины “h” и “d”. Величина “h” показывает вертикальное смещение головки бедра – от линии Хильгенрейнера до середины головки. В норме она составляет 9-12 мм.
Величина “d” – это смещение латерального края головки бедренной кости относительно вертлужной впадины. Расстояние измеряется от дна впадины до середины величины “h”. В норме она составляет 15 мм.

Рентгенологические признаки дисплазии тазобедренного сустава
Рентгеновский снимок дисплазии тазобедренных суставов у детей позволяет определить отличия по всем вышеперечисленным параметрам. Величина ацетабулярного угла при заболевании больше средних возрастных норм. Непосредственно сам угол оценить не всегда удается, потому что при дисплазии часть вертлюжной впадины не удается определить, в виду ее несформированности. В таком случае рентгенологу приходится «строить» угол по дополнительным линиям.
Кроме этого, дисплазия на рентгене определяется более поздним появлением ядер окостенения. Даже если они на рентгене присутствуют, то меньше нормы и смещены выше и латеральнее. Величина “h” при дисплазии уменьшается, а “d” – увеличивается.
Существует множество дополнительных и еще более сложных параметров, которые могут оценить только опытные врачи.
Альтернативное обследование на дисплазию
Щадящий метод диагностики тазобедренного сустава у детей – это УЗИ. Ультразвуковая скрининговая диагностика всех новорождённых в роддоме для выявления дисплазии активно внедряется по всему миру. С 1992 года она начала распространяться в Европе, а с 2007 года она проводится в России. Если скрининговая диагностика не была проведена в роддоме, то рекомендуется сделать это в возрасте 1 месяца жизни для выявления дисплазии. Необходимость УЗИ в этом возрасте диктуют факторы риска – тазовое предлежание ребёнка или перенесённые заболевания матери.
Подытоживая тему, напомним, для выявления распространённого заболевания дисплазии делают рентген тазобедренного сустава. По российским стандартам в медицине рентген можно делать в 3х-месячном возрасте. Однако для исхода заболевания важна ранняя диагностика до 1-месячного возраста жизни. Поэтому при имеющихся факторах риска рекомендуется делать новорождённым УЗИ сустава. В других ситуациях детям с трёхмесячного возраста делают рентген для выявления дисплазии.
ИСТОЧНИКИ:
https://prorentgen.ru/kosti/tazobedrennyx-sustavov-u-detej.html
https://diagnostinfo.ru/rentgenografiya/kosti-i-sustavy/rentgen-tazobedrennyih-sustavov-u-detej.html
Источник
Рентген колена является незаменимой процедурой при повреждении коленного сустава. Назначается диагностика и при дегенеративно-дистрофических процессах, протекающих в сочленении. Коленный сустав один из крупных, поэтому часто травмируется и страдает от различных заболеваний. При помощи рентгена можно установить диагноз и контролировать лечение заболевания.
Что покажет исследование
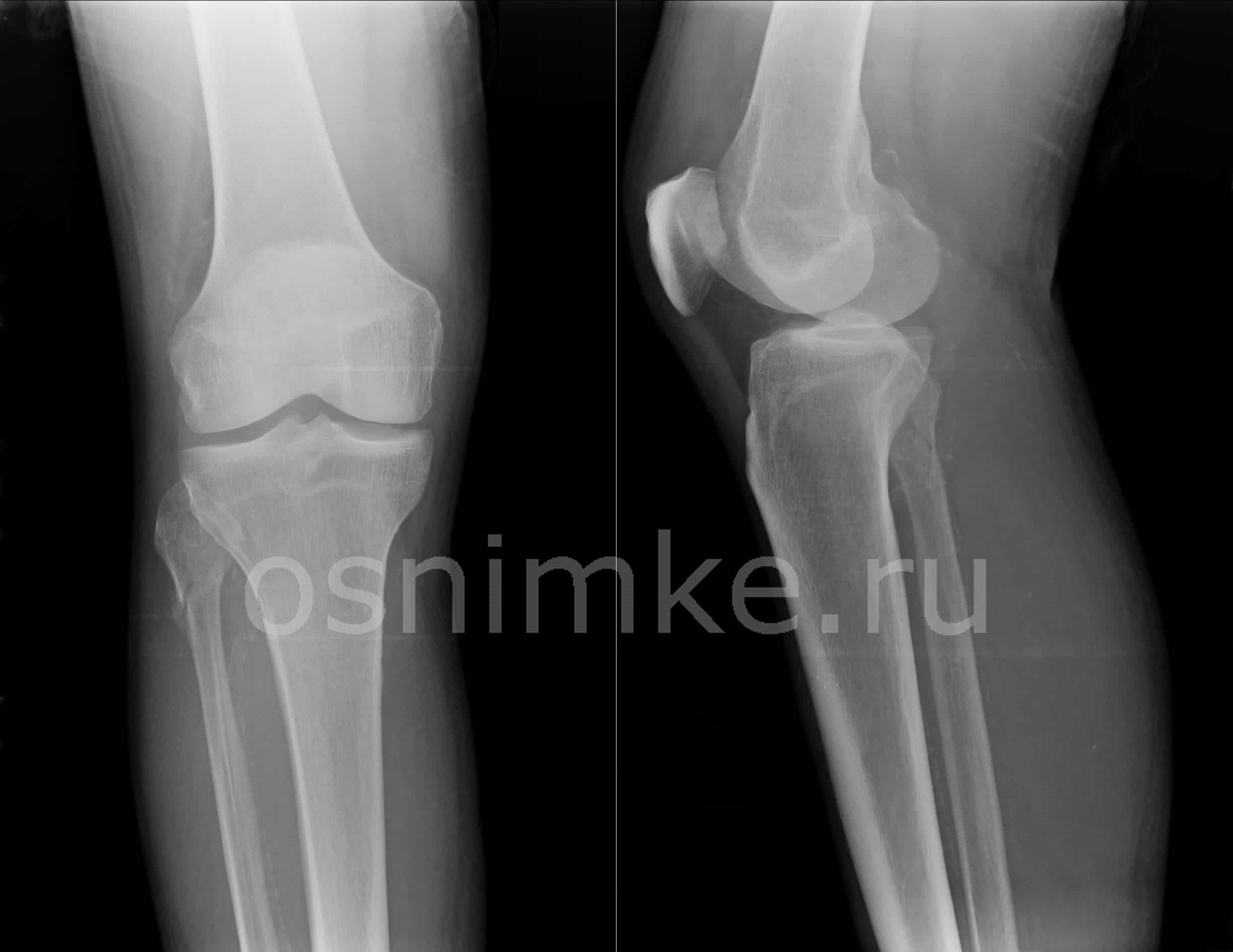 Снимок коленного сустава в двух проекциях
Снимок коленного сустава в двух проекциях
Обследование такой области захватывает не только само сочленение, но и соседние элементы. На снимке доктор видит бедренную и большеберцовую кости, образующие сустав. В зону снимка попадает малоберцовая кость и надколенник. Поскольку повреждения коленного сустава серьёзные и при погрешностях диагностики могут привести даже к инвалидности, то врачи предпочитают делать рентген нижней конечности в двух проекциях.
При рассмотрении рентгеновского снимка врачи могут обнаружить следующие патологии:
- нарушение целостности кости — к таким повреждениям относятся трещины костной ткани, вдавления и переломы. Если есть перелом костей, входящих в коленный сустав или перелом проходит сквозь него, то на рентгене коленного сустава в двух проекциях это будет отчётливо видно. Гораздо сложнее увидеть небольшие трещины, которые случились недавно, поэтому врачи делают снимки через небольшое количество времени;
- вывих — повреждение характеризуется смещением элементов друг относительно друга;
- разрыв или растяжение связочного аппарата — травмы подобного рода случаются часто, на рентгеновском снимке при дефектах связок будет заметно увеличена межкостная щель;
- повреждение надколенника — в большинстве случаев травма связана с травмами связок, удерживающих надколенник, из-за чего он смещается в одну из сторон;
- артроз колена — заболевание характеризуется истончением хрящевой ткани, а по краям можно заметить патологическое разрастание костной ткани (остеофиты), при тяжёлой стадии на рентгене диагностируется анкилоз;
- артрит — рентген не является основным методом диагностики, но он иллюстрирует заболевание расширение щели, что происходит из-за появления выпота при артрите;
- опухолевые образования — на рентгеновском снимке можно увидеть как первичные, так и метастатические опухоли. Частой находкой врачей становится синовиома, остеосаркома;
- кистозное образование — на рентгене визуализируется как светлое пятно округлой формы, рядом с кистой часто встречаются остеофиты — костные разрастания в результате артроза;
- остеопороз — заметить на рентгене трудно и удаётся это врачам с большим практическим опытом. При потере кальция костная ткань изменяет свою плотность, а поэтому выглядит светлой;
- остеомиелит — патология на рентгене определяется участками разрушения костной ткани, признаками остеопороза и секвестрации, вокруг отдельных участков на кости могут визуализироваться наслоения;
- присутствие инородных тел — таковыми могут быть отломки кости или другие элементы, чётко визуализируемые на снимке;
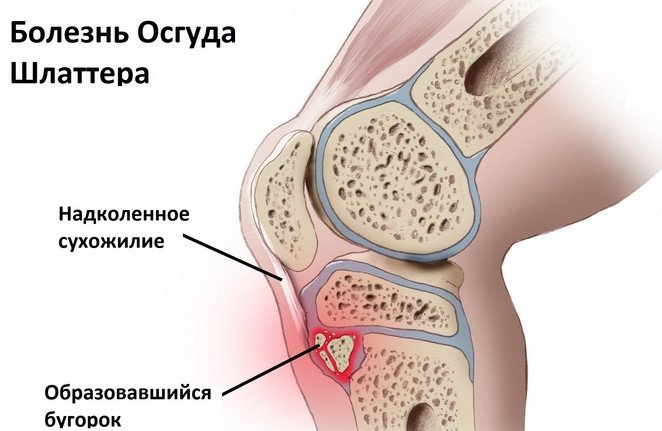
- остеохондропатии — к ним относятся патологии суставных элементов, например, болезнь Кёнига, Болезнь Осгуда-Шлаттера.
Показания к проведению
 Эндопротезирование колена
Эндопротезирование колена
Рентгеновское исследование требуется проходить пациентам, которые перенесли травму в этом сочленении. Колено является крупным сочленением, которое активно участвует в двигательной активности, переносит основную массу тела и правильно распределяет её на голеностоп. Если с человеком случается какая-либо неприятность — падение с высоты, ДТП, подскальзывание на льду, то велика вероятность того, что колено может получить существенную травму.
Даже если симптомы на данный момент не ощущаются либо слабо выражены, это не значит, что больному стоит отказываться от рентгенографии — вполне возможно, что повреждение колена скрыто другими травмами, например, разрывами мягких тканей, сильными ссадинами, кровотечением. Как только эти устрашающие признаки пройдут, боль в колене даст о себе знать.
Помимо травматических повреждений, рентген назначают при следующих симптомах:
- припухлость колена, покраснение и местная гипертермия;
- жалобы на боли;
- проблемы с движениями;
- деформация суставных элементов;
- подозрение на смещение.
Рентгеновское исследование колена будет информативным, если врачи подозревают патологическое новообразование, остеопороз, наличие остеофитов, инородных тел.
Проекции
В зависимости от поставленной цели, что именно хочет увидеть доктор, выбираются проекции для проведения рентгеновской диагностики:
- при прямой проекции снимка врач отчётливо увидит перелом кости;
- тангенциальная проекция хорошо визуализирует хронические патологии;
- чтобы оценить состояние синовиальных сумок, проводится рентгеновское исследование в боковой проекции;
- чрезмыщелковую проекцию выбирают в том случае, если есть подозрение на разрыв связок, остеоартроз, некроз суставных элементов.
С проекционным снимком врачу работать намного проще, ведь показывается конкретная область в нужном положении, где доктор предполагал патологию.
Порядок проведения процедуры
Рентгенография выполняется чрезвычайно просто — нет необходимости отдельно готовиться к прохождению рентгена. Достаточно прийти в клинику в назначенное время, освободить ногу от одежды и других предметов, которые могут повлиять на результаты снимка. Сама процедура длится 1-2 минуты, после чего пациент одевается и может быть свободным.
Снимок выдаётся больному на руки либо передаётся лечащему врачу. Результаты готовы на второй день. Снимок здорового коленного сустава покажет суставные элементы правильной формы, расположенные без патологий друг относительно друга. Если есть отклонения, то доктор будет внимательно изучать повреждение, о чём он потом даст соответствующее заключение.
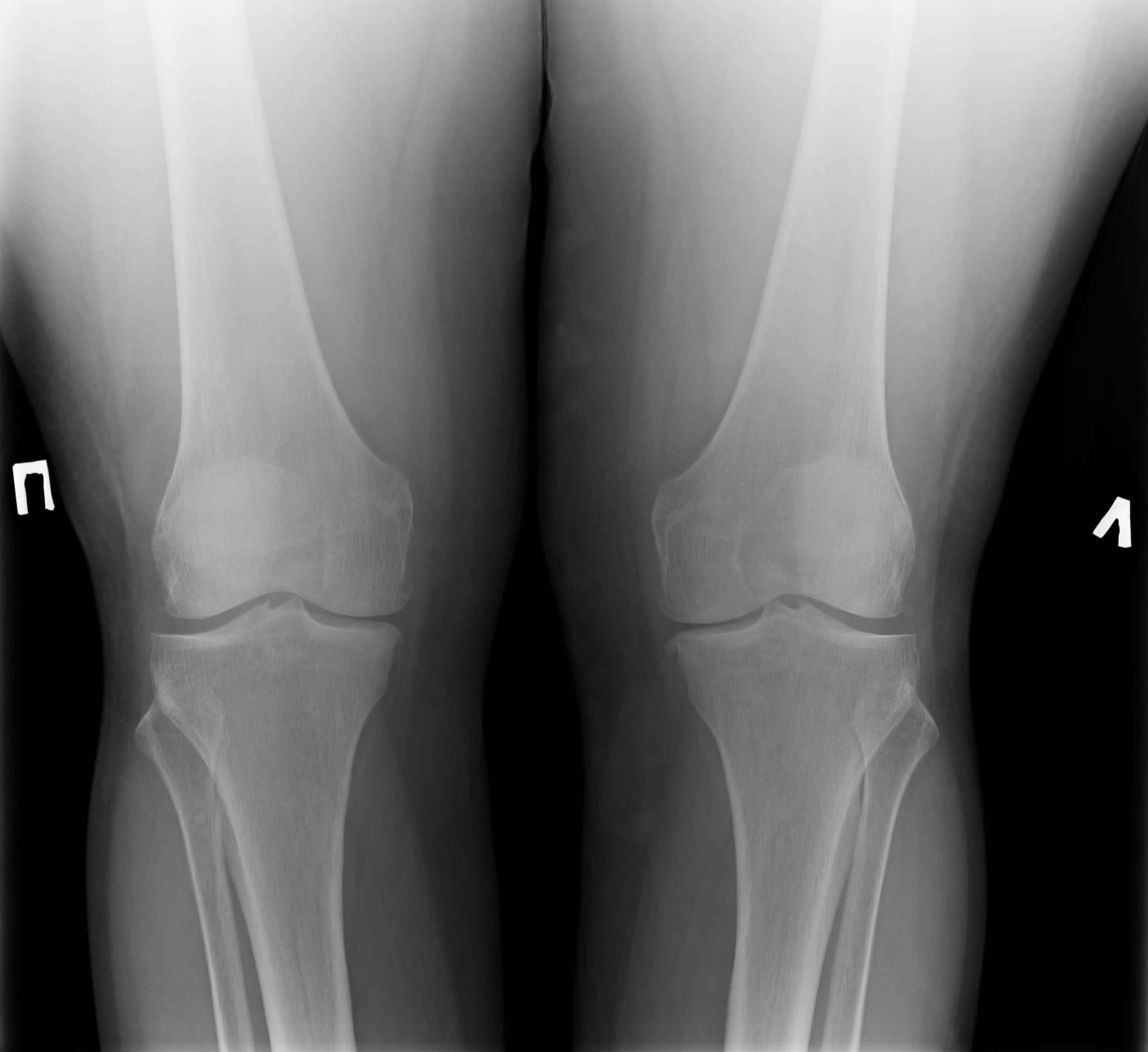 Здоровый сустав
Здоровый сустав
Новейшие технологии рентгенографии
Современные клиники всё больше оснащаются цифровыми рентгеновскими установками. Патологии, что показывает рентген коленного сустава цифровым способом, не отличаются от обычного снимочного результата. Но из-за того, что снимки выводятся на экран монитора, отдельные участки можно приближать или удалять, что говорит о лучших диагностических возможностях цифровых аппаратов.
Преимущества
Преимущества рентгена неоспоримы. Эта методика помогает в кратчайшие сроки определить наличие повреждения или заболевания. Проведение рентгеновской диагностики помогает врачам дифференцировать диагноз, если имелись схожие признаки.
Врачи имеют возможность контролировать этапы лечения, например, установку специальных конструкций, сращение переломов, правильное положение сустава после вывиха. Рентгеновская диагностика даёт возможность определить повреждения мениска, что определить другими способами бывает трудно.
Если делать рентгеновское исследование через некоторое время после получения травмы, диагностика поможет установить отдалённые последствия перенесённого повреждения. Например, у некоторых пациентов появляется болезнь Раубера, когда в суставе образуются шипы.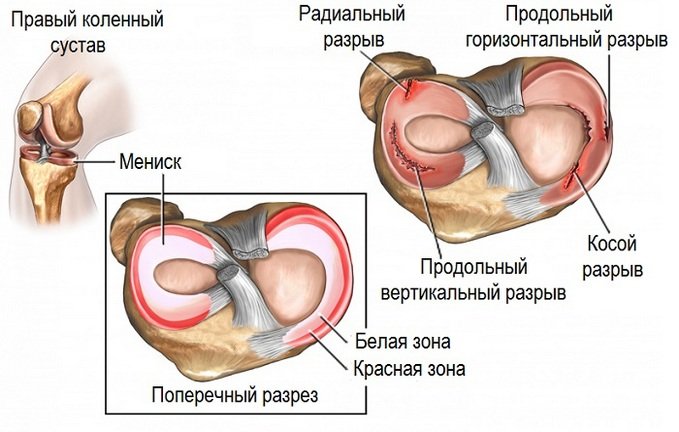
Возможные риски при исследовании
 Рентгеновское облучение долгое время считалось опасной процедурой, поэтому к нему старались прибегать крайне редко. На сегодняшний день риск после облучения минимален, поскольку на практике применяются аппараты с малодозовым облучением, которые дают не худшую картинку, нежели высокодозовые установки.
Рентгеновское облучение долгое время считалось опасной процедурой, поэтому к нему старались прибегать крайне редко. На сегодняшний день риск после облучения минимален, поскольку на практике применяются аппараты с малодозовым облучением, которые дают не худшую картинку, нежели высокодозовые установки.
При проведении исследования необходимо понимать, что человек получает мизерные дозы облучения, они безопасны и даже близко не приближаются к годовым нормам лучевой нагрузки. Поэтому снимок колена делают при необходимости несколько раз в год.
Не стоит переживать, что рентген проводится и в прямой проекции, и в боковой. Даже при двойном облучении пациенты получают немного излучения, чтобы говорить о вреде рентгена. А вот своевременная диагностика травмы или патологии — это огромный плюс по сравнению с возможными неблагоприятными последствиями рентгена. Поэтому рентген однозначно воспринимается как положительная процедура, чрезвычайно важна при диагностике патологий.
Стоимость
Рентгенография коленного сустава — недорогая процедура. В среднем её проводят за одну тысячу рублей, но в Москве есть клиники, которые делают рентген за полторы тысячи рублей и выше. Некоторым категориям пациентов делается бесплатно, но такая услуга доступна преимущественно в государственных клиниках.
Исследование имеет огромное значение для диагностики травм и других патологий в сочленении. Если рентген сделан качественно, то замечают даже незначительные отклонения от нормы. Своевременная диагностика — залог успешной терапии болезней коленного сустава. Альтернативные методики МРТ и КТ.
Видео
Источник
