Реактивный выпот в коленном суставе что это такое

Для нормальной деятельности сустава необходима жидкость, уменьшающая трение во время движения и обеспечивающая сустав движением. Она всегда имеется в суставной сумке в небольшом количестве. Но при чрезмерном ее накоплении образуется выпот в суставе, причиняющий дискомфорт человеку.
Причины образования
Коленный сустав представляет собой шарнир, работающий на сгибание и разгибание, а также на движение вокруг оси. В него входит большое число элементов:
- связки;
- мышцы;
- большая берцовая кость;
- бедренная кость;
- надколенник.
Для того чтобы выдерживать постоянные нагрузки вся система должна действовать слаженно, а при нарушении функционирования одного из элементов происходит сбой, снижающий подвижность сустава и часто сопровождающийся сильными болями. Выпот в полости сустава может сформироваться в результате механического повреждения, аутоиммунного заболевания, нарушения обмена веществ в организме.
Наиболее распространенной является первая группа, которая проявляется в виде переломов костей, повреждения мениска, разрыва или растяжения связок, нарушения целостности суставной капсулы. Подобные травмы часто встречаются у профессиональных спортсменов и танцовщиков, переносящих большие физические нагрузки. При этом если образуется открытая рана, то во внутрисуставную жидкость могут попасть бактерии, что приведет к развитию инфекционного поражения и гнойного воспаления: бурсита или гонита.
Некоторые хронические заболевания приводят к изменению метаболизма в организме, что влияет и на состояние суставов. Выпот может появиться как следствие:
- болезни Бехтерева;
- подагры;
- дерматомиозита;
- ревматизма;
- ревматоидного артрита;
- красной волчанки;
- остеоартрита;
- аллергии.

Одной из наиболее распространенных причин возникновения выпота являются травмы
Виды выпота
В зависимости от причины и степени поражения выпот может подразделяться на несколько групп. Так по источнику возникновения различают: инфекционный, вследствие травмы мениска, вследствие травмы связок, аллергический. Соответственно, и жидкость является геморрагической, фибринозной, серозной, гнойной. Различают также острый выпот и хронический, который может сопровождаться периодическими рецидивами.
В зависимости от места локализации выпота он может быть:
- коленным;
- плечевым;
- тазобедренным;
- локтевым;
- голеностопным.
Наиболее распространенным является коленный, поскольку на этот сустав приходится максимальная ежедневная нагрузка и травмы с ним происходят чаще.
Симптомы и диагностика заболевания
Патологии суставов не могут быть бессимптомными, как правило, они хорошо заметны и сопровождаются болезненными ощущениями. При всех формах выпота появляются отек, видимый невооруженным глазом, часто он сопровождается покраснением кожи и повышением температуры в этом месте, нарушение движения, нога движется с трудом, ее тяжело разогнуть, боль, любое движение вызывает болезненность, особенно попытка встать на ногу.
Кроме того, отдельные формы могут иметь дополнительные признаки. Например, при гнойном поражении сочленения появляются повышенная температура тела, боль и ломота в мышцах, общая слабость, боль в лобной доле головы. Изменения в суставе при таком выпоте очень хорошо заметны. Хронический выпот в коленном суставе хоть и встречается редко, имеет немного отличные симптомы.
При нем деформация сустава незначительна, ее может быть не видно. Однако, появляются и общая слабость, и боль ноющего характера, и усталость, особенно во время ходьбы. Диагностированием заболевания должен заниматься врач-ортопед или травматолог. Он осматривает пораженный участок и собирает анамнез пациента. При необходимости назначает дополнительные методы диагностики: УЗ-обследование, рентген, МРТ.
Выбор зависит от сложности заболевания и возможностей клиники. Кроме того, могут использоваться такие методики, как клинический анализ крови, показывающий наличие инфекции в организме, исследование содержимого супрапателлярной сумки через пункцию для забора незначительного количества жидкости, которая в дальнейшем анализируется и оценивается на наличие микроорганизмов и другие. После уточнения причины и типа нарушения в суставе назначается лечение.

Забор синовиальной жидкости – один из методов диагностики
Лечение выпота сустава
Терапия, применяемая специалистом, назначается согласно источнику проблемы и ее сложности. Различают консервативное лечение и оперативное. Первое, предполагает использование лекарственных средств, физиотерапии и прочих методов. Вторая, подразумевает хирургическое вмешательство для восстановления нормального состояния сустава. Консервативное лечение включает в себя:
- фиксирование сустава, для снятия нагрузки с него на несколько недель, за которые будет происходить восстановление;
- обезболивание пораженного участка с помощью анальгетиков;
- устранение причины накопления жидкости. Если она состоит в инфицировании – назначаются антибиотики и прочие вещества, устраняющие микробов. При воспалительных процессах в суставе могут использоваться нестероидные препараты и гормональные средства. При разрушении самого сустава применяются хондропротекторы. Если же причина внешняя – необходимо устранить ее;
- восстановление кровоснабжения тканей.
Оперативные вмешательство применяется в тяжелых случаях, когда традиционные способы не помогают. Оно может проводиться одним из трех способов:
- Артроскопией, ее проводят, если нет кровоизлияния в суставную сумку и скопления в ней гноя. Проводится вмешательство с помощью двух–трех небольших надрезов, через которые вводятся инструменты хирурга и камера. Благодаря камере специалист видит состояние внутренних поверхностей и может изменить их;
- Артроцентезом, при котором часть жидкости откачивается из полости, что снижает возможность образования воспаления и инфицирования;
- Протезированием, применяемым когда часть структуры сильно повреждена и требует замены. При этом устанавливается имплантат разрушенного кусочка.
При любом способе лечения обязательная реабилитация, которая заключается в восстановлении подвижности и функционирования сустава различными способами. В первую очередь, это физиопроцедуры, ускоряющие процесс выздоровления: массаж, электрофорез, магнитотерапия, ультразвук, грязелечение, лечебная физкультура. Стоит помнить, что проводить такие процедуры можно только в специализированных учреждениях, где сотрудники имеют соответствующие знания и квалификацию.
Обязательным моментом реабилитации является ограничение нагрузки на пораженный сустав, что позволит ему восстановиться.

Массаж помогает быстрее восстановить работу сустава
Народные методы лечения
Использование народных методов лечения плечевого или коленного сустава допустимо только с разрешения врача. Они могут применяться совместно с общей терапией. Народные способы включают:
- использование отваров трав: чабреца, эвкалипта, омелы, зверобоя, чистотела, толокнянки, душицы, аира и алтея, взятых в равных пропорциях. Столовую ложку этой смеси заливают стаканом кипятка, настаивают около 20 минут, процеживают и пьют по половине стакана два раза в день;
- можно приготовить отвар и на основе ржаных зерен, полстакана которых заливается литром воды и кипятится в течение 15–20 минут, затем остужается и процеживается. Принимается средство 2–3 раза в день по половине стакана;
- мазь для втирания на основе свиного жира, в 200 грамм которого добавляется стакан измельченного окопника, все тщательно перемешивается. Мазь наносится на пораженный сустав несколько раз в день.

Еще одна мазь готовится из стакана растительного масла и двух столовых ложек листьев лавра, настаивается смесь в течение недели, а затем используется для натирания сустава. Маску для реактивного восстановления тканей на основе взбитого яйца и двух столовых ложек поваренной соли. Массу накладывают на сустав, накрывают плотной тканью и оставляют минут на 30, после чего смывают теплой водой. Используется средство ежедневно в течение 2–3 недель.
Последствия и профилактика
Быстрое и грамотное лечение позволяет полностью устранить патологию и предупредить ее появление в дальнейшем. Наиболее сложно ситуация складывается с хроническим выпотом, диагноз которого не всегда ставится вовремя, а лечение запаздывает. В результате возникают изменения, избавиться от которых гораздо тяжелее.
Если ситуацию с выпотом не лечить, то запущенное заболевание может развиваться дальше, приводя к патологическим поражениям сустава и близ расположенных элементов, что в дальнейшем приведет к развитию более тяжелых заболеваний и снижению подвижности сустава, вплоть до невозможности им двигать.
При этом профилактика заболевания довольно проста, она включает элементарные правила:
- грамотное питание, содержащее все необходимые вещества, особенно кальций и витамин Д;
- контроль массы тела и недопущение ее сильного увеличения;
- умеренная физическая нагрузка, укрепляющая мышцы и связки;
- недопущение переохлаждения;
- использование разминок перед тренировками или активной физической работой;
- правильный подъем тяжестей и соблюдение требований техники безопасности.
При соблюдении этих простых рекомендаций вероятность образования выпота в суставе сводится к минимуму, а значит, его работоспособность сохранится на долгие годы, обеспечивая комфортное движение.
Источник
Человек может ходить, бегать и прыгать исключительно благодаря коленным суставам. Именно колени берут на себя основную нагрузку во время двигательной активности. По той же причине эта часть человеческого тела может «выходить из строя» и воспаляться. При этом внутри сустава образуется большое количество воспалительной жидкости – выпота.
Что это
Плавность соприкосновения костной ткани колена и прилегающего хряща зависит от состояния синовиальной жидкости. Это вещество обеспечивает нормальное питание коленного сустава. Любое отклонение объема содержимого синовиальной сумки от нормы, говорит о развитии патологии. Нестабильность коленного сустава может быть вызвана как недостатком синовиального наполнения, так и его избыточным количеством – выпотом.
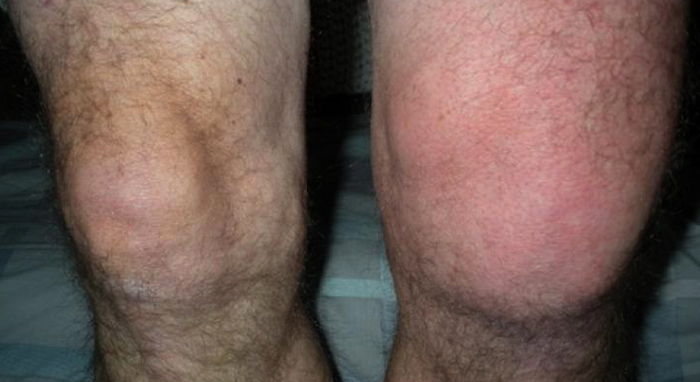
Заболевание сопровождается сильным болевым синдромом и двигательным расстройством пораженного сустава. При этом общее самочувствие человека ухудшается. При отсутствии квалифицированного лечения, болезнь может дать серьезные осложнения вплоть до инвалидности.
Причины
Образоваться выпот может по самым разнообразным причинам. Наиболее часто воспалительная жидкость накапливается при наличии следующих факторов:
- Травма колена.
- Лишний вес.
- Подагра.
- Ревматизм, артрит.
- Аутоиммунные заболевания.
- Бурсит.
- Дерматомиозит.
- Болезнь Бехтерева.
По статистике наиболее частая причина появления выпота в колене – травма. Это может быть повреждение мениска, перелом, сильный ушиб и т.д.
Чем это опасно
Если выпот в коленном суставе игнорировать или заниматься самолечением, вполне можно «добиться» тяжелых осложнений. Особенно опасны выпоты со скоплением гнойного экссудата. При отсутствии оперативного лечения, больной может погибнуть от острого заражения крови.
Иные формы выпота могут привести к вывихам и деформациям коленного сустава.
Симптомы
Симптоматика у данного заболевания, несмотря на разные причины возникновения, всегда примерно одинакова. Начинается все с сильной болезненности. При этом боль не отпускает ни на минуту, а ее выраженность не зависит, в движении находится человек, или в состоянии покоя.
Если выпот содержит гнойную жидкость, то есть пульсирующая боль.
Также наблюдается отечность. На начальной стадии болезни она может быть незначительной и время от времени исчезать, однако потом она нарастает. Из-за отека колени становятся асимметричными.
Следующий признак – покраснение и шелушение кожи на месте пораженного сустава. Кроме того, человека может беспокоить зуд в указанном месте.
Характерная черта выпота в коленном суставе – невозможность нормально согнуть и разогнуть сустав. При движении появляется ощущение, будто что-то инородное находится внутри колена. Иногда может подниматься как локальная, так и общая температура тела.
Диагностика
Своевременная диагностика болезни – это практически половина успеха в лечении. Так, при первых же признаках недомогания, нужно обратиться к врачу. Диагностирование всегда начинается с осмотра и опроса пациента. Далее врач может назначить следующие виды обследований:
- Артроскопия.
- КТ.
- МРТ.
- УЗИ.
- Биопсия и пункция (кроме гнойных выпотов).
Также обязательно проводятся лабораторные анализы самой синовиальной жидкости для определения ее состава и исследование мочи и крови.
Только после получения результатов всех диагностических мероприятий, врач может поставить точный диагноз и назначить лечение.
Лечение
Бороться с описываемой болезнью можно только при комплексном лечении. Основных направлений воздействия на больное колено четыре:
- Пункция.
- Медикаментозная терапия.
- Иммобилизация колена.
- Операция.
Пункция производится почти сразу после постановки диагноза. В ходе этой процедуры врач специальным инструментом откачивает жидкость из колена. Одновременно часть этой жидкости отправляют на лабораторное обследование.
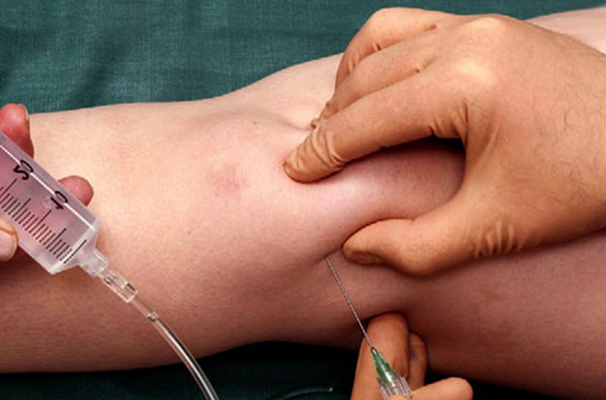
Медикаментозное лечение производится с участием следующих лекарств:
- Нестероидные противовоспалительные препараты: Индометацин, Диклофенак, Кетопрофен и т.д.
- Инъекции стероидными средствами: Гидрокортизон, Бетаметазон, Преднизалон, Дипроспен.
- Мази и гели: Дип Релиф, Диклофенак-гель, Вольтарен-гель и т.д.
Иногда прописываются компрессы с Ихтиолом или Димексидом. Выполняют их дважды в день по 40-60 минут.
В некоторых случаях назначается прием противоаллергических препаратов: Супрастин, Тавегил, Зодак.
Лечение выпота коленного сустава всегда подразумевает и иммобилизацию сустава. Врач прописывает пациенту покой, отказ от физических нагрузок. В некоторых случаях колено закрепляют при помощи эластичного бинта или лонгета.
На поздних стадиях заболевания врач может назначить проведение хирургической операции, в ходе которой из колена будет устраняться гнойная жидкость. При этом одновременно хирург будет вводить препарат из «семейства» глюкокортикоидов и необходимые антибиотики. Делается это для профилактики сепсиса.
На протяжении лечения больной должен соблюдать особый режим питания. В меню должно быть добавлено как можно больше свежих овощей, фруктов, а также продуктов, богатых кальцием и витамином D.
Профилактика
Избежать скопления воспалительной жидкости в коленном суставе можно, если выполнять следующие рекомендации:
- Не переохлаждать колени.
- Следить за своим весом.
- Отказаться от вредных привычек.
- Заниматься спортом только после того, как все мышцы будут «разогреты».
- Укреплять свой опорно-двигательный аппарат, выполняя ежедневные упражнения.
Источник
Коленный сустав является сложным по своему анатомическому строению. Так же на него приходится большая нагрузка — именно он позволяет людям совершать самые разнообразные движения. Система связок, мышц, костей (большеберцовая, бедренная, малоберцовая, надколенник и коленная чашечка) и нервов обеспечивают нормальную работу конечностей.
Кроме того, внутренняя поверхность коленного сустава покрыта синовиальной оболочкой, продуцирующей особую жидкость, которая позволяет суставу получать питательные вещества.
Благодаря совокупности данных факторов сустав осуществляет свои функции. Но случаются такие ситуации (например, травмы), когда работа нарушается, нога отекает, болит и приходится задуматься о лечении выпота в коленном суставе.
Общая информация
Если спросить доктора о том, что такое выпот в коленном суставе, то дается следующее определение: патологическое состояние, характеризующееся избыточной выработкой и накоплением свободной жидкости.
Выпот в полости сустава — это нормальный ответ на раздражение синовиальной оболочки. При воспалении жидкость в колене становится вязкой, поэтому снижается эффект амортизации, защиты нервных окончаний, смазки и трофики сустава.
Развитие патологии
Многие люди интересуются, каковы причины выпота в коленном суставе. Внутрисуставной выпот встречается при следующих ситуациях и факторах риска:
- возраст старше 50 лет (в этот период происходят обычные физиологические изменения, приводящие к разрушению суставной поверхности и образованию синовиального выпота);
- травматическое повреждение – ушибы, переломы костей сустава, растяжение или разрыв связок колена, разрыв мениска или суставной капсулы (в ответ на травму вырабатывается большое количество жидкости);
- хронические заболевания коленных суставов (киста сустава или опухоль, ревматизм, подагра, гонартроз, красная волчанка, ревматоидный артрит, дерматомиозит – все они могут привести к появлению выпота в верхнем завороте коленного сустава);
- аллергические процессы, связанные с хрящевой тканью;
- перенесенные ранее инфекции и поражение сустава на их фоне (реактивный хламидийный артрит, гонококковый воспалительный процесс сустава, последствие сепсиса и другие);
- истончение хряща, появление эрозий и язв.
Любая причина приводит к развитию воспалительной реакции и признаков воспаления, которые обуславливают образование избыточного количества внутрисуставной жидкости.
Виды выпота
Для того чтобы определить вид патологического процесса, необходимо выполнить диагностическую пункцию сустава. В зависимости от содержимого, заболевания делят на:
- гнойные (самое грозное состояние, свидетельствует о наличии бактериальной инфекции, жидкость на вид желтовато-зеленого цвета, вязкая);
- геморрагические (кровянистые выделения из сустава могут говорить о том, что была получена серьезная травма с вовлечением кровеносных сосудов или других анатомических структур суставного сочленения);
- Синовиты — прозрачная в большом количестве жидкость (встречается при травматических поражениях колена или вирусной инфекции, указывает на поражения хрящевой ткани).
Каждое из перечисленных состояний необходимо своевременно диагностировать, поэтому требуется своевременное обращение за медицинской помощью в травматологический пункт.
Клинические проявления
Симптоматика повреждения колена сопровождается типичными признаками воспаления:
- покраснение в месте развития патологического процесса;
- сильная отечность колена и изменение его формы (сглаженность контуров, внешняя деформация);
- коленное сочленение увеличено в размере;
- болевой синдром при пальпации, попытке совершить движение и в покое;
- звук хруста при движении;
- снижение подвижности.
При появлении таких симптомов после травмы или любого другого патологического воздействия, следует заподозрить наличие выпота и направиться к врачу. Самолечение или отсутствие терапии негативно скажется на общем состоянии здоровья и может привести к инвалидизации и потере трудоспособности.
Диагностические мероприятия
В диагностике заболевания главное внимание уделяется поиску причины, которая привела к развитию патологии. Назначать и интерпретировать данные исследований должен только специалист, обладающий медицинским образованием. Диагностический поиск включают в себя:
- сбор жалоб и анамнеза заболевания (очень важно знать, когда именно появились симптомы и после какого события, как долго они продолжаются и чем лечился пациент);
- объективный осмотр коленного сустава (поможет определить все признаки воспаления);
- лабораторные анализы крови (клинический и биохимический) используются для оценки воспалительного процесса в организме;
- рентгенологическая диагностика для исключения перелома костей сустава;
- ультразвуковое исследование оценивает количество жидкости внутри, ее возможный характер, состояние синовиальной оболочки;
- компьютерная и магнитно-резонансная томография используются для подробного исследования области коленного сустава со всеми его структурами;
- диагностическая пункция выполняется для уточнения характера скопившейся жидкости, ее количества, для посева на питательные среды;
- диагностическая артроскопия применяется при наличии противопоказаний для других методов исследования.
При помощи всех данных исследований становится возможным поставить клинический диагноз и подобрать индивидуальное лечение конкретному больному.
Терапия
В лечении выпота коленного сустава используются различные методы — от антибиотикотерапии до хирургического протезирования сустава. Врачи-травматологи выделяют следующие подходы к терапии:
- лекарственная терапия направлена на устранение причины заболевания. Медикаментозное лечение включает в себя применение антибиотиков (цефалоспоринов третьего поколения, защищенных пенициллинов, макролидов или фторхинолонов – все зависит от возбудителя и его чувствительности к лекарствам). Воздействуя на ферменты клеточной стенки или генетического аппарата бактерий, антибиотики не дают размножаться микроорганизмам и они погибают. Поэтому воспалительная реакция прекращается, и функция сустава со временем восстанавливается. Нестероидные противовоспалительные препараты в таблетках или гелях (Кеторол, Ибупрофен) останавливают воспалительную реакцию, уменьшают отечность и снимают болевой синдром;
- хирургическое вмешательство происходит при тяжелых повреждениях сустава и неэффективности стандартного лечения;
- лечебная пункция (когда в полости сустава постоянно скапливается жидкость или кровь, их необходимо аспирировать для предотвращения развития осложнений);
- физиотерапевтическое лечение используют в послеоперационном периоде или в процессе реабилитации (магнитотерапия, лазеролечение, светолечение, кинезиотерапия, лечение грязями, электрофорез);
- лечебная гимнастика и массаж помогают быстрее восстановить двигательную активность в суставном сочленении;
- народная медицина используется как дополнительное лечение в период ремиссии, не может применяться в качестве монотерапии. Используют рожь, барбарис, лавровые листья, мед, траву окопника в виде отваров, компрессов и настоек;
- полноценное питание с достаточным количеством витаминов и минеральных веществ. Выполняя такие нехитрые правила лечения, удается достигнуть успешного выздоровления и предупредить рецидивы патологии в будущем.
Заключение
Выпот в колене является признаком развития серьезного заболевания опорно- двигательной системы. При возникновении первых симптомов патологии, необходимо сразу обратиться за профессиональной помощью в лечебное учреждение.
Неадекватная терапия или отсутствие приверженности к лечению у пациента, могут привести к развитию опасных последствий, которые приведут к потере трудоспособности и снижению качества жизни.
Ортопед. Стаж: 4 года.
Образование: Диплом по специальности «Лечебное дело (Лечебно-профилактическое дело) «, Ижевская государственная медицинская академия (2015 г.)
Курсы повышения квалификации: «Ортопедия», Ижевская государственная медицинская академия (2019 г.)
Источник
