Реактивный полиартрит коленного сустава

Основная нагрузка при ходьбе припадает на нижние конечности. Основную ее часть берут на себя коленные суставы. Полиартрит коленного сустава (ПКС) представляет собой хронический воспалительный процесс коленного сустава (КС). Поздняя диагностика и неправильно назначенная терапия является следствием разрушения и необратимой деформации КС. Чтобы предотвратить необратимые изменения в пораженной области необходимо рассказать подробнее о таком заболевании, как полиартрит коленного сустава, симптомы и лечение.
Механизм и причины образования полиартрита коленных суставов
Полиартрит – это болезнь, при которой очаг воспаления поражает сразу несколько суставов, чаще всего они поражаются симметрично. При ПКС костные соединения воспаляются поочередно или одновременно. Начало воспалительного процесса локализуется в суставной полости. В виду обилия в тканях КС кровеносных, лимфатических сосудов и нервных окончаний, очаг постепенно затрагивает все части КС.
Полиартрит колена могут вызвать:
- травмы КС;
- осложнения после хирургического вмешательства при лечении КС;
- инфекционные и вирусные заболевания в анамнезе;
- нарушения обмена веществ;
- аутоиммунные заболевания;
- онкозаболевания;
- генетическая предрасположенность.
 Полиартрит коленного сустава представляет собою воспалительный процесс не менее двух суставов
Полиартрит коленного сустава представляет собою воспалительный процесс не менее двух суставов
Перечисленные факторы риска не являются достаточными, для возникновения болезни. Особенно важно знать, что спусковым механизмом может послужить стресс или резкое переохлаждение организма.
Особенности протекания и виды патологии
Артрит коленного сустава представляет собой заболевание, при котором поражаются симметричные суставы, в данном случае коленные. Оно сопровождается припуханием партикулярных мягких тканей, распространяющимся на лимфатические узлы. В дальнейшем течение болезни связано с фиброзным и костным анкилозами пораженных суставов, остеопорозом и разрушением.
Классификация недуга опирается на различные причины, вызвавшие его развитие:
- Посттравматический. Развивается как последующее осложнение перенесенной травмы.
- Инфекционный. Получает возможность развития под воздействием бактерий и вирусов (грипп, туберкулез, сифилис и другие), переносимых посредством движения крови к КС.
- Кристаллический. Вызван нарушениями обменных процессов, в частности процентным содержанием в крови мочевой кислоты и ее выведением из организма.
- Ревматоидный. Наиболее распространенный и опасный вид. Получает развитие на фоне аутоиммунных заболеваний. Опасен способностью поражать помимо КС, жизненно важные органы.
- Реактивный. Стремительно развивается под воздействием ответа иммунной системы на инфекционных возбудителей (герпес, кишечная инфекция).
- Псориатический. Является осложнением псориаза. Развивается стремительно, КС поражаются, как симметрично, так и асимметрично.
 В зависимости от провоцирующих факторов различают несколько видов заболевания
В зависимости от провоцирующих факторов различают несколько видов заболевания
Симптомы полиартрита
Симптомы полиартрита коленного сустава тесно связаны с причинами возникновения болезни. Общими симптомами являются припухлость области КС, повышение температуры и тяжело переносимая боль.
Проявления ревматоидного полиартрита. Изменения в костном соединении развиваются быстро.
Характерными признаками считаются:
- более быстрая, чем обычно утомляемость;
- суставные и мышечные боли;
- усиление болевых ощущений при смене погодных условий;
- припухлость и гиперемия области КС;
- повышение температуры тела до 38 градусов Цельсия;
- повышенная потливость;
- не часто со стороны сердца наблюдается перикардит.
Признаки кристаллического полиартрита. Возникает при нарушении обменных процессов, сопровождающихся отложением кристаллов соли мочевой кислоты в КС.
Приступы возникают периодически, в сопровождении следующих симптомов:
- болезненность области поражения;
- отечность мягких тканей;
- краснота кожных покровов и местное повышение температуры;
- ограничение подвижности КС.
Приступы длятся несколько дней, после чего стихают полностью до следующего приступа. При отсутствии лечения их частота и длительность стремительно растет.
 Симптомы полиартрита коленного сустава проявляются в зависимости от вида, причин развития болезни
Симптомы полиартрита коленного сустава проявляются в зависимости от вида, причин развития болезни
Проявления инфекционного специфического ПА. Реакция на проникновение в КС патогенной флоры способствует развитию гнойного процесса. Пунктат КС имеет серозный характер, иногда слегка мутноватый. Клиническая картина более острая.
Полиартрит гнойный развивается в следствии проникновения инфекции в синовиальную полость из очагов воспаления гематогенным путем и характеризуется:
- повышением температуры тела;
- припухлостью КС;
- спонтанными болями, усиливающимися при пальпации, поколачивании;
- пункция обнаруживает серозно-фиброзный выпот на ранних стадиях, позднее гной;
При прогрессировании гнойного процесса инфекция охватывает партикулярные ткани, образуя флегмоны и абсцессы, которые могут прорваться наружу.
Диагностика полиартрита коленных суставов
Чтобы определить вид ПА, его стадию и метод лечения необходимо определить, какой врач лечит полиартрит. Обычно патологией КС занимаются:
- Терапевт или семейный врач, который направит на диагностические исследования.
- Ортопед после объективного осмотра и необходимых анализов занимается выявлением проблемы.
- Хирург, чья помощь понадобится при необходимости оперативного вмешательства.
Своевременные, правильные методы диагностирования имеют большое значения для благоприятного исхода назначенного лечения. После внешнего выявления характерных признаков, врач рекомендует провести диагностику с целью подтверждения диагноза и выбора терапии.
 Диагностика полиартрита коленного сустава заключается в комплексном проведении обследования больного
Диагностика полиартрита коленного сустава заключается в комплексном проведении обследования больного
Вот основные виды диагностических анализов:
- общий, развернутый анализ крови с лейкоцитарной формулой;
- анализ крови соэ;
- биохимия крови;
- проба на С-реактивный белок (ревмофактор);
- общий анализ мочи;
- пункция синовиальной жидкости КС;
- определение АСТ, АЛТ;
- рентгенографическое исследование;
- проба Манту (при подозрении на туберкулезную форму);
- гистология тканей КС;
- УЗИ, МРТ, КТ;
- артроскопия КС.
Лечебные мероприятия
При диагнозе – полиартрит коленного сустава, лечение направлено на купирование очага воспаления, снижения болезненности и восстановления функций КС. Первостепенной задачей стоит устранение причины, спровоцировавшей развитие болезни.
Для успешной терапии проводят комплексную проверку больных ревматоидным артритом и включают комплекс мер:
- Медикаментозное лечение.
- Физиотерапевтическая терапия.
- ЛФК.
- Применение антибактериальных препаратов.
- Соблюдение правил питания, при ПКС.
Важным моментом является строгая диета при терапии ПА.
 По результатам обследования назначается курс лечение, которое направлено на устранения симптоматики, дальнейшего развития заболевания
По результатам обследования назначается курс лечение, которое направлено на устранения симптоматики, дальнейшего развития заболевания
Питание во время лечения
Следуя несложным правилам питания можно ускорить процесс восстановления. Для этого необходимо снизить употребление:
- соли и сахара;
- специй и пряностей;
- солений и копченостей;
- алкогольных напитков;
- сладких газированных напитков;
- крепкого чая, кофе, какао;
- цитрусовых;
- жирного мяса.
Желательны к употреблению следующие продукты:
- диетическое мясо (курица, индейка, телятина, крольчатина);
- молочная продукция небольшой жирности;
- субпродукты, богатые железом (печень);
- холодец, кисель;
- рыба и морепродукты.
Диета подразумевает использование в приготовлении блюд свежих овощей и фруктов. Значительную пользу приносит при ее систематическом, длительном соблюдении.
 При нарушении обменных процессов в организме необходимо строго соблюдать рекомендации врача по питанию
При нарушении обменных процессов в организме необходимо строго соблюдать рекомендации врача по питанию
Медикаментозная терапия
Лечение полиартрита коленного сустава заключается в устранении причины, симптомов и дальнейшего развития недуга. Для проведения терапии используют:
- НПВП («Нимид», «Ибупрофен», «Мелоксикам»).
- Глюкокортикостероиды («Депо-медрол», «Кеналог»).
- Антибиотики (назначают после определения резистентности).
- Препараты, основным направлением которых является стимуляция работы иммунной системы («Тактивин»).
- Хондропротекторы («Терафлекс»).
- Витаминно-минеральные добавки.
- Препараты местного действия (гели, мази, кремы, которые помогают облегчить протекание болезни в пик ее проявления).
Любое лекарство от полиартрита должно применяться в комплексе мер, направленных на улучшение состояния пациента и на основании рекомендаций врача.
Физиотерапия
Снять болевой синдром и предупредить переход болезни из острой в хроническую форму можно с помощью физиотерапевтических процедур. Такие процедуры улучшают кровообращение на разных стадиях заболевания, нормализуют процессы метаболизма, стимулируют регенерацию поврежденной хрящевой ткани.
 Высокой эффективностью характеризируются физиолечение
Высокой эффективностью характеризируются физиолечение
Список процедур, обладающих высокой эффективностью:
- массаж (в период ремиссии);
- криотерапия (лечение холодом);
- УВЧ;
- воздействие лазером;
- кинезиотерапия (лечение движением);
- озокеритовые ванны;
- воздействие статическим магнитным полем;
- аппликации парафином;
Физиотерапия противопоказана в период обострения недуга.
Лечебные упражнения
Лечебная гимнастика при лечении ПАК необходима для:
- Восстановления двигательных функций пораженных КС.
- Улучшения крово- и лимфотока, стимуляции атрофированных суставных мышечных волокон.
- Возобновления нормальной работы связочного аппарата.
- Снижения болезненности, путем адаптации пораженных костных соединений к нагрузкам.
Комплекс упражнений составляет специалист, исходя из индивидуальных особенностей пациента. Рекомендовано все упражнения начинать выполнять в положении лежа или сидя, в щадящем режиме и воздержаться от большой нагрузки на колено. Если предусмотрены упражнения на больную конечность допускается помощь рук. Упражнения физической нагрузки должны чередоваться с разрабатывающими подвижность КС.
Хирургическое лечение
Хирургическое вмешательство проводят в стационарах, при отсутствии положительной динамики после медикаментозной терапии. Методы оперативного вмешательства:
- Артроскопия лечебная. Применяется при гнойном ПАК для удаления гнойного экссудата с помощью эндоскопа через микроскопический разрез.
- Артроскопическая синовэктомия. Удаление синовиальной оболочки при невозможности купировать очаг воспаления. Показана на ранних стадиях болезни.
- Эндопротезирование. Замена разрушенного КС новым, при неэффективности консервативного лечения.
После оперативного вмешательства необходим длительный период реабилитации.
Заключение
Синовиальные формы лучше и быстрее поддаются лечению, чем деструктивные. Позднее диагностирование, неправильная терапия затягивают процесс выздоровления на много лет, приводит к течению патологии. В запущенных случаях хронический воспалительный процесс способствует разрушению КС, потере двигательной способности и инвалидности. Для сохранения функций опорно-двигательного аппарата необходимо снизить стрессовую нагрузку, избегать переохлаждений, быть физически активным, правильно организовать рацион питания.
Источник
Даже легко перенесенная инфекция мочеполового или желудочно-кишечного тракта может оставить тяжелый след в организме. В результате развития иммунного ответа на внедрение и размножение микроорганизмов, вызывающих воспалительные заболевания уретры или кишечника, в крови появляются комплексы антител. Они агрессивны по отношению к тканям сустава, что вызывает асептические воспалительные изменения. Возникает реактивный артрит – серьезное поражение крупных суставов, которое надолго резко ухудшает качество жизни молодых людей.

Причины, провоцирующие факторы и механизм развития
Важно знать! Врачи в шоке: «Эффективное и доступное средство от АРТРИТА существует…» Читать далее…
Болезнь представляет собой острое воспаление крупных суставов с типичной клинической симптоматикой, возникающее после перенесенных инфекций. Микроорганизмы, вызывающие первичную реакцию иммунной системы, не способны проникать в сочленение. Они персистируют, а иногда только способствуют воспалению, поражают слизистую оболочку толстой кишки или нижних отделов мочеиспускательного тракта. Доказаны редкие случаи возникновения реактивных артритов после простуды. Риск возникновения реактивного полиартрита у мужчин — примерно 4% после каждого перенесенного инфекционного эпизода, а у женщин — до 1%.
Вызвать реакцию иммунной системы с формированием антигенных комплексов могут:
- бактерии – наиболее часто;
- простейшие;
- вирусы;
- очень редко – грибы.
Смешанных микст-артритов реактивной природы практически не бывает. Общее количество видов микробов, способных вызвать реактивное воспаление сустава, велико – более 200. Но наиболее часто болезнь формируется после перенесенной инфекции, вызванной следующими возбудителями:
- иерсинии;
- хламидии;
- трихомонады;
- микоплазмы;
- клебсиеллы;
- токсоплазмы;
- сальмонеллы.
Большинство возбудителей паразитирует в желудочно-кишечном или мочевыделительном тракте.

Воспалительный процесс в суставе – это вторичная реакция на формирование иммунных комплексов в организме, связанных с длительным персистированием микроба. Однако уже современной наукой в начале XXI века было доказано, что артрит чаще не бывает стерильным. Это означает, что не только иммунные комплексы вызывают повреждение синовиальной оболочки, но и сами микроорганизмы способны попадать в полость сустава. Это открытие наложило существенный отпечаток на лечебные мероприятия при патологии.
Типичные проявления
Клиническая картина обычно развивается спустя несколько недель после острого заболевания, вызванного одним из бактериальных возбудителей. Человек уже полностью выздоровел после инфекции, трудоспособность восстановилась. Однако существуют продромальные факторы, которые сохраняются на протяжении всего инкубационного периода реактивного полиартрита. Эти проявления не сильно влияют на активность больного, но создают повод для беспокойства в плане поражения суставов.
К продромальным признакам, которые остаются после острой инфекции относятся:
- небольшой субфебрилитет;
- вялость и раздражительность без объективных причин;
- периодические артралгии, но очень быстро проходящие;
- длительное сохранение специфического симптома перенесенной болезни – небольших выделений из половых путей, неустойчивого стула;
- изменения в анализах – немотивированный подъем СОЭ или активности острофазового белка.
Продромальные симптомы реактивного полиартрита неспецифические, они могут свидетельствовать не о начале процесса развития патологии в суставах, а лишь говорить об индивидуальных особенностях организма. Однако при сохранении подобных проявлений риск иммунного воспаления в синовиальной оболочке резко возрастает.
Типичные симптомы реактивного полиартрита включают изменения сразу в нескольких органах человека. Воспаление затрагивает суставы, что проявляется следующим образом:
- процесс возникает только в крупных суставах;
- строго с одной стороны – симметричность отсутствует;
- при полиартрите поражаются несколько групп суставов;
- боль всегда сильная, а ограничение функции – умеренное;
- нет деформации;
- очень редко воспаление касается больше 4 суставов одновременно.
Боль в суставе возникает остро, утром. Пациент просыпается, а встать с постели не может из-за резкого отека, боли и ограничения функции в пораженном суставе. Наиболее типично воспаление в следующих сочленениях:
- колено – более 70%;
- голеностоп;
- тазобедренный сустав;
- крестцово-подвздошный сегмент;
- суставы пальцев ноги.
Реже в процесс вовлекаются сочленения верхних конечностей, а шейный отдел позвоночника практически всегда интактен. Воспаление сопровождается умеренной лихорадкой, небольшим покраснением кожи над сочленением, общей слабостью и утомляемостью.
Помимо суставного синдрома, очень характерно поражение других частей опорно-двигательного аппарата и придатков кожных покровов. Ниже рассмотрены внесуставные типичные симптомы реактивного полиартрита.
- дактилит. Воспаление сухожилий проявляется их утолщением, что ведет к характерному виду пальцев рук;
- рецидив инфекционного процесса слизистых оболочек. Проявляется нарушением мочеиспускания, слезотечением или диареей;
- патология кожных покровов. Типично их утолщение в виде отдельных элементов в области ладонно-подошвенной зоны — кератодермия;
- разрушение ногтей. Возникает желтоватое окрашивание, а затем очаги шелушения и слоистости, захватывающие все зоны ногтевой пластинки;
- лимфаденопатия – увеличение лимфоузлов в подмышечной и паховой области.
Внесуставные проявления могут возникать не остро, но на фоне прогрессирования реактивного артрита появляются практически всегда.
Синдром Рейтера
Один из типичных видов реактивного полиартрита – синдром Рейтера. Он возникает вследствие персистирования в мочеполовом тракте микроорганизмов – хламидий. Эта инфекция передается через половой контакт и распространена в человеческой популяции. Подвержены иммунно-воспалительному процессу в суставе люди, имеющие наследственную предрасположенность (ген HLA-B27) и страдающие поливалентной аллергией.
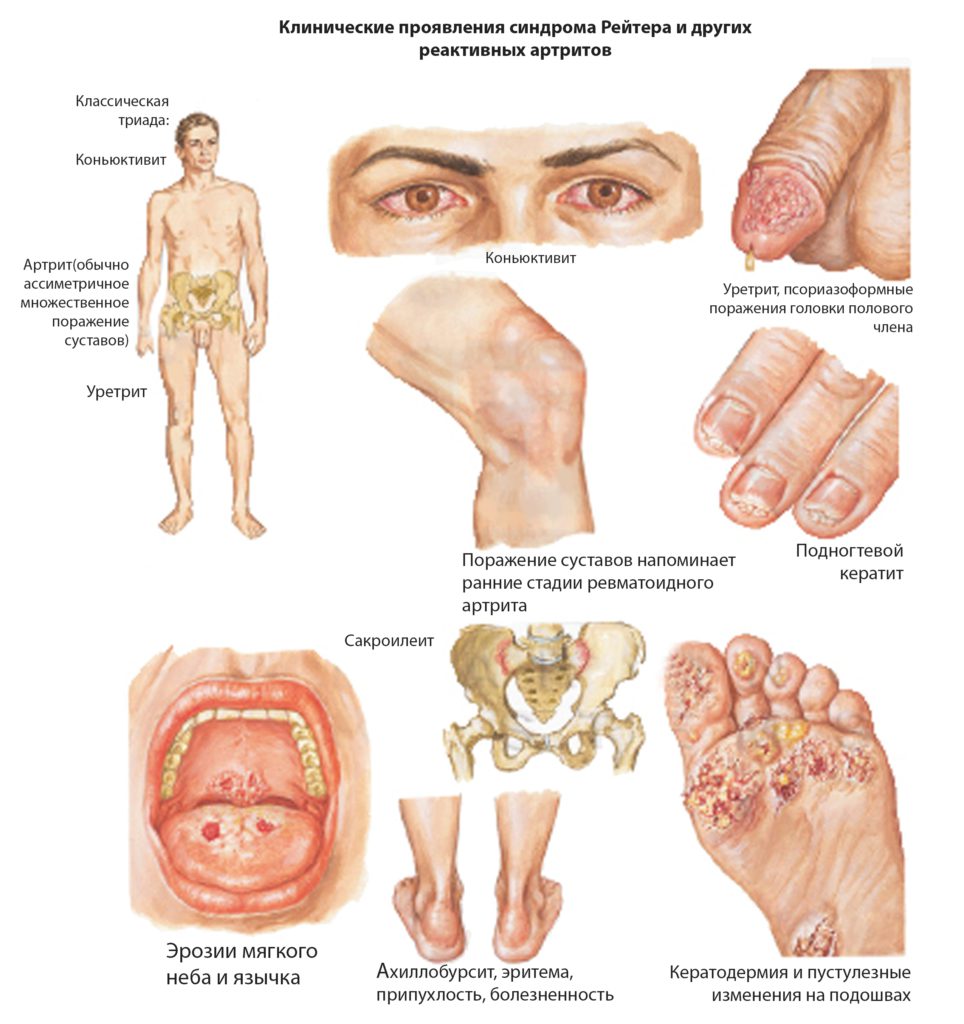
Для синдрома Рейтера типичны следующие проявления:
- острое начало спустя 4 недели после инфицирования слизистых;
- конъюнктивит до суставного синдрома;
- воспалительные дизурические проявления;
- поражение крупных суставов – обычно коленных или тазобедренных;
- олигоартрит – более 2-3 сочленений в процесс не вовлекаются;
- грубые кератодермические очаги на подошвах стоп;
- болеют лица до 30 лет, имеющие много половых партнеров.
Изначальное воспаление в слизистых оболочках ввиду молодого возраста пациентов часто проходит незаметно. Небольшое слезотечение или рези при мочеиспускании списываются на простудные проявления, а необходимая диагностика и лечение хламидийной инфекции не проводится. Это создает благоприятные условия для появления иммунных комплексов, поражающих коленные или другие крупные суставы.
Болевой синдром при реактивном полиартрите Рейтера резко выражен. Сустав отечен, функция ограничена. Однако острые проявления нивелируются спустя 7-10 дней, и болезнь протекает хронически с периодическими обострениями.
Лабораторные тесты и клинические критерии
Основа выявления заболевания – сочетание типичной симптоматики с характерными изменениями в анализах. Кроме непосредственного наблюдения за пациентом требуются следующие виды обследований:
- анализ крови – при реактивном полиартрите резко повышены острофазовые показатели;
- полимеразно-цепная реакция на хламидии, иерсинии, как наиболее частых возбудителей;
- рентгенография сустава;
- КТ или МРТ сочленения, можно предварительно с ультразвуковым сканированием;
- УЗИ сердца.
Важная лабораторная особенность – очень высокие показатели реактивного воспаления при полностью отрицательном ревматоидном факторе. В неясных и сомнительных случаях необходима консультация ревматолога.
Диагностические критерии:
- предварительные указания в анамнезе на перенесенную инфекцию;
- признаки конъюнктивита, уретрита или кишечной инфекции за 1 месяц до появления воспаления в суставах;
- олигоартрит – не более 3-4 несимметричных сочленений вовлечены в болезненное состояние;
- наличие антигена к HLA-B27;
- лабораторные тесты с обязательным отсутствием ревматоидного фактора.
Для дифференциации с другими заболеваниями необходима расширенная ревматологическая панель, позволяющая отличить классический реактивный полиартрит от системной суставной патологии.
Реактивный полиартрит – симптомы и лечение
Лечебные мероприятия обязательны. При отсутствии должной терапии воспалительный процесс прогрессирует, что приводит к необратимой деформации и резкому ухудшению качества жизни человека. Общие принципы лечения включают:
- дезинтоксикацию;
- антибактериальную терапию;
- патогенетическое лечение;
- симптоматическую терапию;
- восстановление сустава физическими методами – ЛФК, массаж, физиопроцедуры.
Количество циркулируемых иммунных комплексов в крови зависит от объема жидкости, который получает больной. При хорошей работе мочевыделительного тракта объем питья практически не ограничен, так как эта рекомендация помогает справиться с нарастающей интоксикацией. В тяжелых случаях в стационарных условиях проводится внутривенная инфузионная терапия плазмозамещающими растворами.
Было доказано, что отнюдь не всегда сустав стерилен, поэтому антибактериальная терапия обязательна. Этот вид помощи входит во все международные рекомендации по лечению реактивного полиартрита. Однако выбор антибиотика и курс лечения неоднозначен, так как необходимо выявить микроорганизм, приведший к развитию реактивного воспаления.
Ниже в таблице рассмотрены основные виды антибиотиков, используемых при различных видах микроорганизмов.
| Антибиотик/микроорганизм | Иерсиния | Хламидия | Смешанные инфекции или возбудитель неизвестен |
| Азитромицин | Не применяется | 500 мг в стуки 5 дней | Только в сочетании с другими антибиотиками |
| Амоксициллин с клавулановой кислотой | 1000 мг 3 раза в сутки 10 дней в сочетании с другими антибиотиками | 1000 мг 3 раза в сутки | Не используется |
| Цефтриаксон | 4 грамма в сутки парентерально | 2 грамма в сутки 10 дней | 4-6 граммов в сутки в сочетании с аминогликозидами |
| Амикацин | Не применяется | Не применяется | 1.5 грамма в сутки вместе с другими антибиотиками для усиления эффекта |
| Ципрофлоксацин | 1000 мг в сутки внутрь 10 дней | Не применяется | Не применяется |
| Хлорамфеникол | До 3 граммов в сутки в три введения, очень токсичен | Не используется | Применятся только при отсутствии альтернативы до 3 граммов в сутки, курсом до до 14 дней |
Хламидии и даже микст-инфекции легче подвергаются влиянию антибактериальной терапии, чем иерсинии. В последнем случае еще находит применение один из токсичных антибиотиков 20 века – хлорамфеникол. Однако его пероральное, а тем более парентеральное введение осуществляется строго в стационарных условиях с наличием круглосуточного врачебного дежурного поста.
Терапия патогенетическими препаратами
Воспалительный процесс в суставе только антибиотиками остановить не удастся. Несмотря на активное влияние на возбудителя, антибактериальные средства не оказывают действие в отношении иммунного воспаления. Для этого используются гормональные препараты – глюкокортикостероиды и цитостатики. К первым относятся:
- Преднизолон;
- Дексаметазон;
- Триамцинолон;
- Целестон;
- Метилпреднизолон.
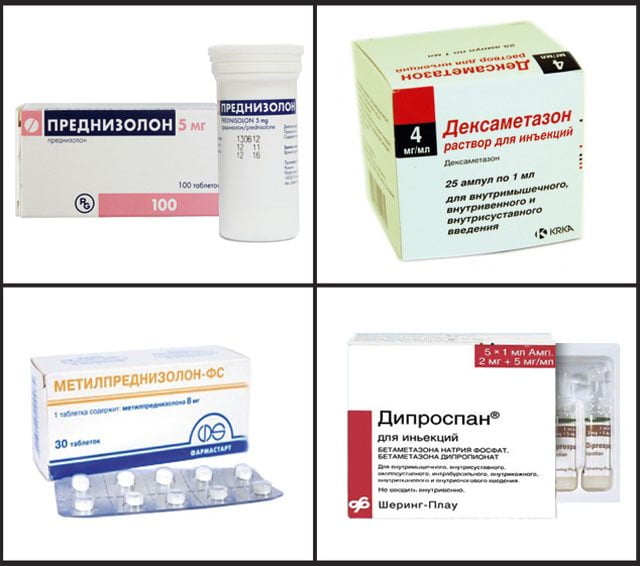
Обычно для быстрого снятия симптомов реактивного полиартрита они используются парентерально, чаще внутривенно. Затем назначаются внутрь с последующим медленным снижением дозы.
Цитостатики, из которых чаще всего используется Метотрексат или Циклофосфан, назначаются строго в стационаре из-за обилия побочных эффектов. Однако в сочетании с глюкокортикостероидами они дают больному облегчение от страданий уже в первые несколько дней. Дополнительно для уменьшения воспалительной активности и снижения болевой чувствительности применяются НПВС. Обычно назначаются лекарства средней эффективности – Лорноксикам, Ацеклофенак или Напроксен. Для защиты от прямого влияния препарата на слизистую желудка НПВС рекомендованы в свечах.
Профилактика и прогноз
Болезнь относится к тем заболеваниям, которых можно избежать. Иерсинии попадают в организм посредством фекально-орального пути, т. е. через грязные руки. Поэтому, активно следуя правилам личной гигиены и кулинарной обработки продуктов, можно постараться избежать заражения. Другие способы профилактики:
- исключение незащищенных половых контактов, особенно случайных;
- тщательная личная гигиена;
- активное лечение любых, даже малозначительных расстройств мочеиспускания или дефекации;
- исключение самолечения – при первых симптомах неблагополучия немедленно обращаться к врачу;
- присутствие на санитарно-просветительских лекциях для молодежи.
Если заражения избежать не удалось, что привело к появлению реактивного полиартрита, необходимо скорейшая диагностика и лечение под наблюдением ревматолога. Современный уровень медицинских знаний позволяет контролировать течение болезни, надежно защищая от последующих обострений патологии. Прогноз обычно благоприятный, он становится серьезным при длительной персистенции возбудителя и сниженной иммунологической защите. Однако реактивный полиартрит – это болезнь с доброкачественным течением, что в отличие от системных заболеваний позволяет надолго добиться стойкой ремиссии.
Похожие статьи
Как забыть о болях в суставах и артрите?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от АРТРИТА существует! Читать далее >>>
загрузка…
Источник
