Реактивный артрит тазобедренного сустава у детей на фоне орви

Реактивный артрит у детей после ОРВИ – распространённое осложнение, встречающееся у детей разного возраста. Мальчики подвержены заболеванию больше по сравнению с девочками.
Описание заболевания
Реактивный артрит негнойный – воспалительный процесс, поражающий крупные и мелкие суставы.
Часто артрит развивается после перенесённого гриппа, ангины, ОРВИ. Провоцирующий фактор – нарушение иммунной защиты, вызывающее ревматоидный артрит или туберкулёзный процесс.
Реактивный артрит, развивающийся в детском возрасте, начинается остро. Частой локализацией суставных поражений являются пяточная область, голеностопный или коленный суставы. Редко артрит поражает суставы рук.
Реактивный артрит не считается опасным состоянием, таким как ревматоидный или туберкулёзный процессы. Но не следует запускать патологическое состояние, чтобы не развивались осложнения. Суставы, поражаемые после ОРВИ, без лечения утрачивают нормальную форму, нарушается их правильное функционирование, возможна полная обездвиженность в области сустава.
Детский артрит
У детей развиваются серьёзные проблемы после вирусного заболевания – эндокардит или миокардит. Реактивный артрит после ОРВИ – вторичная патология.
Механизм развития
Реактивный артрит в детском возрасте развивается на фоне разных нарушений иммунной системы. Немаловажна роль в развитии болезни наследственной предрасположенности.
Провоцирующий фактор – травма сустава (растяжение, вывих или ушиб).
Основная причина – перенесённый инфекционный процесс вирусного или бактериального происхождения.
Помимо ОРВИ реактивный артрит может быть вызван вирусом гриппа, быть осложнением ангины. Нарушению иммунного ответа способствуют частые простуды.
Факторы, способствующие развитию заболевания:
- Неудовлетворительные бытовые условия (постоянное нахождение в плохо проветриваемом помещении, сырость)
- Частые простуды и переохлаждения.
- Хронические психоэмоциональные стрессы.
- Плохое, несбалансированное питание, бедное витаминами и белками.
- Иммунная недостаточность.
- Перенесённый туберкулёзный процесс.
Туберкулёз у ребёнка
Течение заболевания
Клиническая картина видна спустя 7 -10 дней после окончания острой респираторной инфекции вирусного происхождения или стрептококковой ангины.
По клинике реактивный артрит иногда напоминает ревматоидный.
Ребёнок предъявляет жалобы на сильную боль в голеностопных суставах. Развиваются симптомы общей интоксикации — утомляемость, нарушение аппетита. Температура тела поднимается до фебрильных цифр. Поражённый сустав отекает, краснеет, становится горячим на ощупь. Увеличены лимфоузлы в паховой области.
Особенности симптомов обусловлены фактом, какой возбудитель послужил причиной развития заболевания.
Если артрит вызван урогенитальной инфекцией, клинические проявления бывают стёртыми. Помимо перечисленных жалоб ребёнок часто трёт глаза и жалуется на зуд и жжение.
Туберкулёзный процесс в средних и крупных суставах развивается медленно и имеет более стёртое течение.
Методы диагностики
Появление жалоб на выраженную боль в суставах, повышение температуры должны заставить родителей насторожиться.
Приём у педиатра
Педиатр или детский ревматолог осматривает ребёнка, выясняет у родителей анамнез, назначает ряд анализов.
Лабораторно-клиническая диагностика включает следующие анализы:
- Общий анализ крови.
- Биохимическое исследование крови из вены.
- Анализ крови на ревматоидный фактор
- Анализы мочи.
- Иммунологическое исследование сыворотки крови на наличие антител к некоторым возбудителям
- При особо тяжёлых формах реактивного артрита назначается биопсия ткани поражённого сустава и рентгенологическое исследование суставов.
В общем анализе крови наблюдаются неспецифические признаки воспаления — повышение количества лейкоцитов, сдвиг в левую сторону лейкоцитарного ряда, появление большего количества молодых незрелых элементов крови, повышается скорость оседания в крови эритроцитов.
Повышение количества лейкоцитов больше, чем 9 млн в 1 мл крови свидетельствует о наличии острого воспалительного процесса. При реактивном артрите лейкоциты повышаются не слишком сильно – не более 12 млн.
Повышение скорости оседания красных кровяных телец (СОЭ) – признак наличия воспалительного процесса. Нормальная скорость оседания не должна превышать 10 – 15 мм в час.
Отмечается незначительное снижение уровня гемоглобина крови и количества эритроцитов. Цветовой показатель сохраняется нормальным.
Анализ крови
При воспалительных процессах в суставах обнаруживают в крови биохимический показатель – С реактивный белок. Его содержание в сыворотке крови находится в прямой зависимости от интенсивности воспалительного процесса. Другие биохимические маркеры воспалительного процесса – серомукоид и сиаловые кислоты.
В клиническом анализе мочи наблюдаются признаки неспецифического воспаления — появления следов белка, кетоновых тел, как симптомов интоксикационного воздействия. Возможны изменения, вызванные действием возбудителя на почечную ткань.
Ревматоидный фактор
Ревматоидный фактор — неспецифический показатель воспалительного процесса в крови.
Исследования крови на этот маркер позволяют выявлять в крови неспецифические иммуноглобулины. Антитела вырабатываются организмом против собственных тканей в результате иммунных «поломок». Определение это показателя в крови поможет провести дифференциальную диагностику с серьёзным заболеванием – ювенильный ревматоидный артрит. Анализ на ревматоидный фактор не специфичен и сигнализирует о наличии ряда аутоиммунных нарушений.
Лечение
Терапия реактивного артрита после ОРВИ у детей и подростков включает три направления:
- Противовоспалительное лечение — назначение нестероидных противовоспалительных средств.
- Борьба с возбудителем, послужившим основной причиной развития патологического процесса.
- Патогенетическое лечение болезненных изменений в суставах, вызванных основным состоянием.
При выраженном болевом синдроме назначаются нестероидные противовоспалительные средства – Мелоксикам, Диклофенак, Напроксен. Средства применяются внутрь и в виде гелей и бальзамов для наружного применения.
Интенсивные боли и выраженный воспалительный процесс в крупном суставе служит показанием для введения в полость сустава гормональных противовоспалительных препаратов из разряда глюкокортикоидов – метилпреднизолон, бетаметазон.
Препараты дают противовоспалительный и противоаллергический эффект. Применять их допустимо не чаще одного раза в месяц. Условие – полное отсутствие в синовиальной жидкости возбудителей. Противопоказанием к применению глюкокортикоидных препаратов служит острый туберкулёзный процесс.
Для избавления от возбудителя назначаются антибактериальные и противовирусные препараты, способствующие устранению реактивного артрита.
Терапия антибактериальными и противовирусными препаратами эффективна в острой стадии заболевания.
Патогенетические методы лечения направлены на устранение всех болезненных процессов, запущенных в организме вирусами. Такие меры необходимы, когда заболевание приобретает затяжной хронический характер. Это препараты, обладающие иммуномодулирующим действием.
Если терапия назначена вовремя и подобраны соответствующие средства, выздоровление незамедлительно. Чтобы избежать затяжного течения, необходимо обратиться на приём к детскому специалисту при первых признаках заболевания.
Появление припухлости, покраснения сустава, жалоб на боли в ногах и повышения температуры должно заставить родителей обратиться за медицинской помощью.
Период ремиссии
Терапия реактивного артрита заключает комплекс мер. Обязательно нахождение ребёнка в специализированном стационаре во время острого периода.
В период стихания клинических проявлений назначаются курсы физиотерапевтических процедур, массаж, комплексы лечебной физкультуры.
Предупреждение появления артрита
Первоочередная мера по предупреждению реактивного артрита – лечение основной инфекции. Не пытайтесь справиться с проблемой своими силами. Лечение инфекции всегда должно проводиться под контролем педиатра. Во избежание гриппа или простуды дети должны находиться в чистом, проветренном помещении, избегать переохлаждения, сквозняков, долгого нахождения в сырой одежде или обуви.
Рекомендуется с профилактической целью делать прививки против гриппа в преддверии наступления холодного сезона.
Источник

Дата публикации: 04.03.2019
Дата проверки статьи: 05.12.2019
Артрит — воспалительное поражение костно-суставного аппарата. Это мультифакторное заболевание, может начаться самостоятельно или на фоне сопутствующих метаболических, аутоиммунных нарушений, инфекции. При выяснении причин возникновения болезни часто выявляют предшествующие артриту ОРВИ, грипп. В таком случае диагностируют реактивный артрит. Что это за болезнь, почему и при каких условиях развивается, можно ли предупредить проблему, особенности лечения у взрослых и детей, на эти вопросы ответим в статье ниже.
Артрит как осложнение острых инфекционных заболеваний
Под реактивным артритом понимают воспалительный процесс в суставе, возникший одновременно или вслед за перенесенной внесуставной инфекцией. Начало болезни связано с попаданием инфекционных агентов из органов дыхания в сустав по лимфатическим путям, и последующим развитием вторичного воспаления. Вероятность осложнений при ОРВИ в виде артрита возрастает, если ребенок/взрослый проживает в неблагоприятной бытовой обстановке, в условиях частого переохлаждения, постоянных стрессов, при отсутствии сбалансированного питания.
Симптомы обычно появляются спустя 2-4 недели после клиники ОРВИ. Начало болезни острое, с суставной болью высокой интенсивности, лихорадкой, отеком, припухлостью и покраснением кожи над пораженным суставом, локальной гипертермией, нарушением двигательных функций. Ребенок становится вялым, капризным, отказывается от еды, плохо спит. Наиболее часто страдают суставы нижних конечностей: межфаланговые, плюснефаланговые, голеностопные, коленные, реже — суставы рук. Симптомы сохраняются от трех месяцев до года, далее происходит обратное течение болезни.
При отказе от лечения существует высокая вероятность новых рецидивов болезни, хронизации воспаления с последующим поражением других суставов. У 13 % больных развивается деформация стопы. В запущенных случаях возможна частичная тугоподвижность суставов и позвоночника, в худшем случае наступает инвалидность.
Как предупредить осложнение
Попадание инфекции в сустав из органов дыхания не всегда приводит к асептическому воспалению. Исход зависит от выраженности иммунной реакции на патогенные микроорганизмы. Из-за сходства антигенов суставных тканей и вирусных возбудителей, поражающих дыхательные пути, иммунная реакция обращена не только на инфекцию, но и аутоткани. Вследствие сложных иммунохимических процессов у лиц с гиперреакцией иммунной системы начинается вторичное негнойное воспаление в суставах.
Можно ли каким-то образом повлиять на течение ОРВИ, и не допустить возникновения осложнений в виде артрита? Наиболее эффективное средство профилактики острых респираторных заболеваний и их неблагоприятного развития — вакцинация. Если болезнь уже началась, для благоприятного исхода важно своевременно начатое лечение и грамотно подобранная терапия. Назначение антибиотиков или противовирусных препаратов с учетом степени чувствительности возбудителя в правильно подобранной дозировке и оптимальным курсом уменьшает риск развития нежелательных последствий.
Что делать при артрите после ОРВИ?
Категорически запрещено заниматься самолечением, так как запущенные формы болезни угрожают здоровью и жизни больного. При ухудшении общего самочувствия, изменении поведения ребенка, жалоб на боль, которая усиливается при движениях рукой или ногой, локальную и общую температуру тела необходимо обратиться к педиатру. Если болезнь развивается остро, вызывайте бригаду скорой помощи. При высокой температуре до приезда врача разрешается принять жаропонижающее.
К какому врачу обратиться
С жалобами на боль в суставах, утреннюю скованность, субфебрилитет, ограничение подвижности необходимо обращаться к ревматологу. В рамках физикального обследования врач проводит осмотр пораженных суставов, чаще это нижние конечности, оценивает положение и форму стопы, анализирует походку, определяет объем активных и пассивных движений. Из разговора с пациентом или его близкими уточняет время и условия возникновения симптомов, динамику развития, изучает историю болезни.
Диагноз реактивный артрит, как у взрослого, так и ребенка, может быть установлен при наличии антигена HLA 27 в крови, обнаружении повышенной скорости оседания эритроцитов, ревматоидного фактора, С-реактивного белка. Чтобы установить причину артрита и определить степень чувствительности инфекционных микроорганизмов назначают лабораторное исследование биоматериалов: крови, кала, мочи, суставной жидкости. В отношении реактивного артрита рентгенография сустава не имеет решающего значения в постановке диагноза, однако позволяет выявить наличие пяточных шпор, симптомы псориатической артропатии, воспаление надкостницы стопы.
Особенности лечения реактивного артрита после ОРВИ
У взрослых
Главная задача в терапии реактивного артрита — устранить первичных очаг инфекции. С учетом резистентности возбудителя назначают противомикробную терапию. Дозировку подбирает врач в случае конкретного пациента. Курс лечения в среднем составляет четыре недели. Наиболее часто используют фторхинолоны, макролиды, тетрациклины, обладающие выраженной противомикробной активностью. В случае отсутствия эффекта от проведенного антимикробного курса, назначают антибиотики другой группы.
Чтобы остановить воспалительный процесс, облегчить боль используют нестероидные противовоспалительные средства. Лечение начинают с пероральных форм в минимально эффективных дозах. Если действие НПВП в таблетках недостаточное или необходимо максимально быстро купировать боль выполняют внутримышечное введение. После облегчения состояния переходят на перроральную или местную терапию.
При тяжёлом течении артрита назначают внутрисуставные и периартикулярные инъекции с глюкокортикостероидами по типу, “Преднизолон”, “Метилпреднизолон”. При неэффективности препаратов и других методов лечения в состав комбинированной терапии при реактивном артрите включают иммунодепрессанты: “Инфликсимаб”, “Ремикейд”, “Хумиру”. Под их действием уменьшается воспаление, и вызванные им проявления — боль, скованность, припухлость.
При образовании выпота полость вскрывают, производят удаление воспалительной жидкости, обеззараживают. Местно используют мази и гели с противовоспалительным действием, компрессы с “Димексидом”. Из физиотерапевтических методов предпочтение получает фонофорез “Гидрокортизоном”, амплипульстерапия, лечебная физкультура. Для восстановления двигательных функций сустава после купирования острого воспаления рекомендуют минеральные, хвойные, травяные ванны, грязелечение, парафин.
У детей
При низкой активности артрит у детей лечат дома, в случае тяжёлого течения — направляют в стационар. Тактика терапии и назначение лекарственных препаратов зависит от тяжести симптомов. Ребенку с лихорадкой показан постельный режим, жаропонижающие, чтобы сбить температуру до нормальной, много жидкости, белковая пища, витамины.
В зависимости от клиники артрита детям назначают:
- нестероидные противовоспалительные препараты, чтобы избавиться от боли и воспаления;
- антибиотики: макролиды, тетрациклины, фторхинолоны — помогают уничтожить инфекцию, не допустить её распространение в организме;
- иммуномодулирующие средства — принимают участие в формировании механизмов противомикробного иммунитета, способствуют активной выработке специфических антител;
- глюкокортикостероиды — оказывают противовоспалительное, противоаллергическое и обезболивающее действие;
- болезнь-модифицирующие антиревматические лекарства — принимают при высокой активности артрита. Они уменьшают воспаление суставов, тормозят деструкцию кости, облегчают боль.
В восстановительном периоде показаны магнитотерапия, парафин, грязевые аппликации, лечебные ванны, диадинамические токи, ЛФК, массаж.
Отзывы пациентов
Точность диагностики и качественное обслуживание — главные приоритеты нашей работы. Мы ценим каждый отзыв, который оставляют нам наши пациенты.
Источник
Реактивный артрит у детей – это воспалительное заболевание суставов, которое развивается на фоне ранее перенесенной внесуставной инфекции. Среди всех ревматических поражений данная болезнь встречается в 40-50% случаев. Реактивный артрит для младенцев опасен осложнениями.
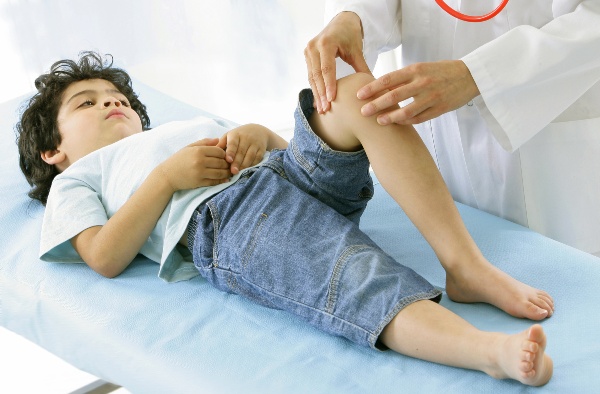
Причины
Важную роль в появлении реактивного артрита играет наследственность. В группу риска входят дети, в генотипе которых есть ген HLA B27. Данная информация важна при обследовании ребенка.
Основной причиной появления реактивного артрита у детей является ранее перенесенное инфекционно-воспалительное заболевание. Возбудителями являются:
- мочеполовые инфекции – микоплазма, хламидии, уреаплазма;
- кишечные – сальмонеллы, шигеллы, иерсинии и другие.
Болезнь часто возникает на фоне вирусных заболеваний, поэтому не редкость артрит после ОРВИ у детей. Патогенные микроорганизмы воспринимаются иммунной системой малыша как чужие, поэтому возникает патологическая реакция, запускающая реактивное воспаление суставных сочленений.
Инфекции могут передаваться бытовым, воздушно-капельным путем, через грязные руки, воду или продукты питания. Не исключено заражение во время прохождения малыша по родовым путям матери.
Симптомы
Реактивный артрит после ОРВИ появляется не сразу. Он возникает через 1-3 недели после острой респираторной или кишечной инфекции. Для болезни характерна симптоматика уретрита, артрита и конъюнктивита.
Особенностью реактивного воспаления является то, что поражается не более четырех суставных сочленений, в основном один или два.
Наиболее подвержены суставы ног, рук и стоп. Для болезни характерна асимметричность поражения. Редко в патологический процесс вовлекаются, например, оба коленных сустава.
Реактивный артрит у детей проявляется следующими симптомами:
- воспаление крайней плоти и фимоз у мальчиков, вульвит, цистит и вульвовагинит у девочек;
- конъюнктивит, иерсиниоз, иридоциклит, потеря зрения;
- лихорадка;
- слабость;
- потеря аппетита;
- отечность суставов, покраснение кожи вокруг, повышение местной температуры;
- деформация большого пальца, по форме он напоминает сосиску, возможно изменение цвета кожного покрова на синюшный;
- хромота (при поражении нижних конечностей);
- болезненные ощущения в местах прикрепления связок.
Если поражены суставы рук, ребенок постоянно держит больную конечность в здоровой.
Первыми появляются симптомы уретрита, они слабо выражены. Затем проявляются признаки конъюнктивита и воспаления суставов.
Симптоматика артрита возникает внезапно и остро.
В некоторых случаях возможна кожная сыпь, напоминающая псориаз, кератодермия, эрозии на слизистой, воспаление периферических нервов. Могут увеличиваться лимфатические узлы, поражаться внутренние органы, а именно сердце, печень, селезенка.
Для реактивного артрита у ребенка характерны периоды обострения и ремиссии. У подростков высока вероятность ювенильного анкилозирующего спондилоартрита.
Если реактивный артрит у детей длится более 6 месяцев или приобретает хроническое течение, поражается позвоночник. Ребенок ощущает скованность в шейном или поясничном отделе.
Какой врач лечит реактивный артрит у детей?
При подозрении на реактивный артрит необходимо показать ребенка ревматологу.
Диагностика
Диагностика затруднена, особенно если на первый план выходят симптомы уретрита и поражения глаз. Обследование включает такие методики:
- визуальный осмотр;
- сбор анамнеза;
- анализ крови и мочи (возможно повышение лейкоцитов);
- ревмопробы для выявления ревматоидного фактора;
- мазки со слизистых для выявления возбудителя;
- анализ кала;
- иммуноферментный анализ;
- исследование суставной жидкости;
- рентгенография;
- артроскопия;
- УЗИ;
- КТ или МРТ.
Очень важно дифференцировать реактивный артрит с артритами инфекционного происхождения, ювенильным ревматоидным видом, ювенильным анкилозирующим спондилоартритом и другими ортопедическими заболеваниями.
Лечение
Реактивный полиартрит у детей может длиться от нескольких дней до недель. Без лечения болезнь может приобретать хронический характер, тогда избавиться от нее будет тяжело.
Основу составляет антибактериальная терапия. Выбор антибиотика зависит от вида инфекции, которая спровоцировала развитие болезни. Антибактериальное лечение реактивного артрита у детей выглядит так:
- макролиды – Азитромицин, Джозамицин, Кларитромицин;
- фторхинолы – Офлоксацин;
- аминогликозиды – Амикацин или Гентамицин.
Курс лечения не более 10 дней.
Для уменьшения боли и воспаления применяются нестероидные противовоспалительные средства, например, Диклофенак или Мелоксикам. Детям в возрасте до 5 лет разрешен Ибупрофен и Парацетамол.
При обострении или развитии синовита назначаются гормональные препараты внутрисуставно. Если заболевание приобрело хроническое течение, не обойтись без иммуномодуляторов. Используется Тактивин и Ликопид. Иногда применяются препараты для подавления иммунного ответа – это Сульфасалазин.
В период ремиссии показаны физиотерапевтические процедуры. Эффективен электрофорез с лекарственными препаратами, лазеротерапия, магнитотерапия и ультрафиолетовое облучение. Для восстановления подвижности сустава назначается ЛФК.
Профилактика
Для профилактики реактивного артрита важно укрепить иммунитет ребенка, а также обеспечить крохе благоприятную среду обитания.
Здоровье ребенка во многом зависит от матери. До беременности женщина должна вылечить все инфекционные заболевания, обследоваться на урогенитальные инфекции.
Нужно подобрать для крохи сбалансированный рацион, чтобы он получал достаточное количество витаминов и микроэлементов. Важно закалять ребенка, приучить его к личной гигиене и наладить режим дня. Подростков нужно приобщать к здоровому образу жизни.
Все члены семьи должны своевременно лечить ОРВИ и хронические инфекции, чтобы не допустить заболевания детей.
Реактивный артрит хорошо поддается лечению, если вовремя показать ребенка врачу. При выраженном болевом синдроме, лихорадке и покраснении в области сустава необходимо срочно обратиться в больницу, так как последствия могут быть тяжелыми.
Автор: Оксана Белокур, врач,
специально для Ortopediya.pro
Полезное видео про реактивный артрит
Источник
