Разрыв связок плечевого сустава рентген
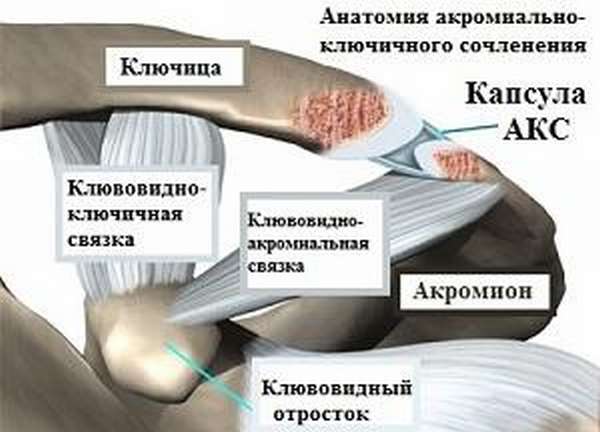
Акромиально-ключичный сустав располагается в верхнем отделе туловища над плечевым сочленением, состоит из двух костей, бурсы и связок, считается малоподвижным. Движение в данном сочленении возможны только при высокоамплитудных взмахах руками, в остальных случаях АКС служит амортизатором плечевого сустава, поддерживает лопатку и координирует баланс верхней части туловища.
Несмотря на малоподвижность, разрыв связок акромиально-ключичного сочленения встречается часто. Травмирование чаще всего происходит в результате падения и перенапряжения. Различают три степени травмы: частичный или полный разрыв, растяжение. Рассмотрим подробнее причины и лечение повреждения АКС.
Характеристика повреждения
Разрыв АКС плечевого сустава —, это частичное или полное травмирование связочного аппарата, фиксирующего акромиально-ключичное сочленение.
При этом остальные сочленения плечевого сустава (грудинно-ключичное, лопаточно-реберное) остаются целыми, но функционировать полноценно не в состоянии, так как отечность тканей и боль в пораженной области ограничивают движение всего плеча.
Повреждению сопутствуют метаболические нарушения, удары, падения, чрезмерная нагрузка.
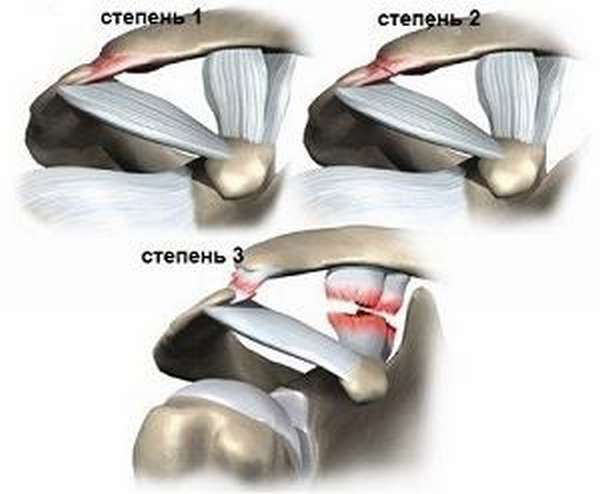
Травмы АКС классифицируют по степени повреждения:
- частичный разрыв АКС плечевого сустава (незначительное увеличение длины связок, сопровождается умеренной болью),
- разрыв одной связки ключицы (рентген диагностирует выпирание ключины, суставная щель увеличивается),
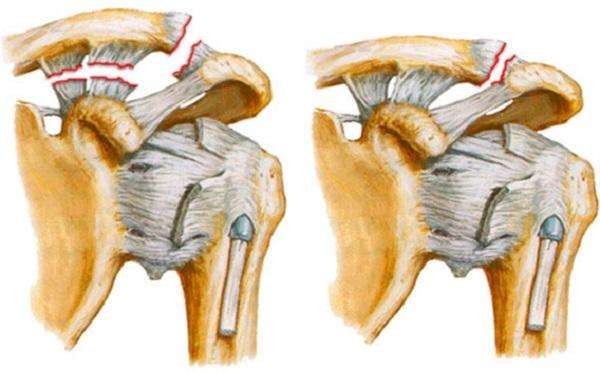
- более серьезное повреждение обеих связок АКС сопровождается сильной болью в плече, отечностью и ограничением подвижности сустава (на рентгене заметно существенное смещение ключицы по отношению к акромиону и увелечение расстояния между ними),
- травма 4 степени характеризуется вывихом плеча с одновременным выпадением акромиона и ключичной мышцы (полностью отсутствует двигательная способность руки, присутствует гематома, увеличение бурсы, сильная боль, рентген и УЗИ подтверждают полный разрыв связок).
Причины
Основные причины возникновения травмы акромиально-ключичного соединения заключаются в следующем:
- тяжелые или сверхинтенсивная физические нагрузки (в особенности плавание, пауэрлифтинг, кроссфит, тяжелая атлетика, волейбол и баскетбол),
- нарушения кровообращения в результате возрастных изменений,
- разрастание костных тканей, видоизменяющее сустав,
- постоянные микротравмы волокон во время физических упражнений (характерно для атлетов),
- более ранние травмы других сочленений плеча,
- ослабление мышц и связок в результате приема стероидных препаратов,
- гормональные отклонения,
- неполноценное восстановление после физической активности (недостаток сна, питательных элементов),
- курение, употребление наркотиков.
Акромиально-ключичная связка подвергается постепенному изнашиванию в результате чрезмерных физических нагрузок и недостатка ресурсов для восстановления тканей и волокон. Так происходит постепенное формирование предрасположенности к травмированию плеча.
Также вероятны внезапные травмы при падениях и ударах во время аварий на дороге, драк, обрушений конструкций и других происшествиях.
Симптомы
Клинические проявления разрыва АКС зависят от степени травмы и времени ее диагностирования.
В первые часы после частичного или полного надрыва связок наблюдается деформация ключицы, удлинение поврежденной конечности.
Через несколько часов после разрыва формируется гематома и отек, сопровождающиеся интенсивными болями в плечевом поясе. Для перелома и заднего вывиха характерно существенное ограничение подвижности руки в малых и высоких амплитудах.
При легком вывихе и надрыве болевой синдром возникает только при пальпации и попытке выполнить движение руки, задействующее акромиально-ключичное сочленение.
Диагностика
Симптоматика разрыва АКС схожа с проявлением вывихов и переломов иных суставов в плечевом поясе. Самостоятельно классифицировать симптомы и назначить лечение разрыва связок ключицы пациент не в состоянии.
При возникновении резкой боли, хруста, отека и кровоизлияния в области плеча следует немедленно обратиться за помощью к хирургу или травматологу.
Для подтверждения первичного диагноза, установленного после осмотра и опроса пострадавшего, специалистом проводятся исследования рентгенографии, УЗИ, МРТ и артроскопии (пункция). После постановки диагноза пострадавшему назначают эффективную терапию.
Методы лечения
При возникновении разрыва связок АКС в первую очередь пострадавшему оказывают первую помощь. Для этого руку фиксируют при помощи повязки или бандажа в неподвижном положении, к месту локализации боли прикладывают холодовой компресс.
При сильной болезненности разрешен прием симптоматических средств —, анальгина, парацетамола.
При умеренно выраженной травме успеха достигает консервативная терапия:
- пациенту назначается длительная иммобилизация плечевого пояса, рука фиксируется поддерживающей повязкой (при сильном вывихе накладывают гипс) в неизменном положении более чем на три недели,
- ограничение нагрузок рекомендуют продлить до полного восстановления связок,
- холодовые компрессы накладывают каждые три часа и держат на протяжении получаса,
- прием противовоспалительных и анальгезирующих лекарств (диклофенак, ибупрофен, кеторол) способствует более быстрому заживлению волокон и снятию болевого синдрома.
ВАЖНО! Недостаток консервативного лечения разрыва связок состоит в том, что за время иммобилизации в пораженных тканях образуется рубцевая ткань, снижается мышечный тонус и нарушается кровообращение. Последствия терапии устраняют во время реабилитации пациента.
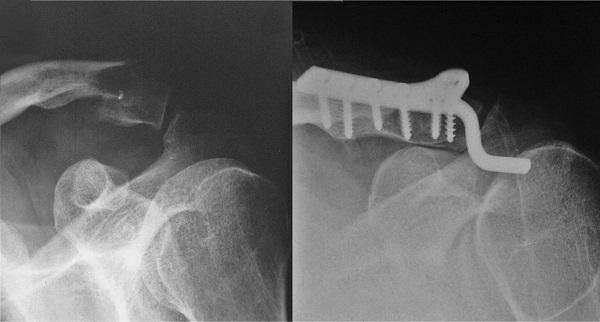
Лечение разрыва АКС плечевого сустава операцией может потребоваться при полном вывихе и разрыве, а также при неэффективности консервативного метода.

Операция позволяет купировать болевой синдром, устранить повреждение связок и закрепить в анатомически верном положении ключицу.
Существует два способа операции при повреждениях АКС: малоинвазивная реконструкция и фиксация сустава специальным устройством. Во втором случае проводится повторная операция спустя 12 недель для удаления фиксатора.
Послеоперационный период длится 3 недели. В это время пациенту рекомендуется обездвижить конечность при помощи бандажа и ограничить физическую активность.
Реабилитация
Длительное ограничение подвижности акромиально-ключичного сочленения в терапевтических целях чревато возникновением мышечной дистрофии и рубцевания.
Для устранения подобных последствий и восстановления двигательной способности АКС во время реабилитации (спустя месяц после лечения) пациенту назначают физиопроцедуры, лечебную гимнастику под присмотром врача, прием мультивитаминов и хондропротекторов.
Увеличивать физическую активность следует постепенно, избегая резких и травмоопасных движений.
К профессиональному спорту удастся вернуться не ранее, чем через три месяца после окончания терапии. Нагрузки увеличивают постепенно.
Как укрепить свой плечевой пояс после травм смотрите в видео ниже.
Заключение
Самые частые травмы опорно-двигательного аппарата приходятся на суставы верхних и нижних конечностей в связи с особенностью их строения. Вывихи и растяжения в плечевом поясе нередко сопровождаются разрывом связок АКС различной степени. При возникновении резкой боли в плече и ключице во время занятия спортом или падения следует срочно обратиться за советом к врачу.
Для предотвращения повреждений суставно-мышечного аппарата рекомендуется регулярно заниматься умеренными физическими упражнениями, питаться полноценно и отказаться от вредных привычек.
Источник
Анатомические особенности и варианты
Плече-лопаточный связочно-хрящевой комплекс (плече-лопаточные связки с хрящевой губой) в некоторой степени являются пассивным
стабилизирующим аппаратом плечевого сустава. Хотя суставная губа и увеличивает углубление суставной впадины лопатки, ее роль как механического барьера, препятствующего подвывиху, важна в гораздо меньшей степени, чем роль субстрата для прикрепления плече-лопаточных связок. Из-за того, что и губа и связки состоят из плотных переплетающихся между собой коллагеновых волокон, вероятность повреждения соединения губы с костью (отрыв губы) превышает вероятность разрыва где-либо в связочно-хрящевом комплексе.

Рис. Плече-лопаточные связки. А — схематический вид сустава спереди. Б — вид связок на аксиальных срезах, В — схематический вид сустава сбоку. LHBT — сухожилие длинной головки бицепса, CHL — клювовидно-плечевая связка, SGHL — верхняя плече-лопаточная связка, MGHL — средняя плече-лопаточная связка. IGHL — нижняя плече-лопаточная связка.
Другие варианты развития касаются передне-верхних отделов губы, где наблюдается отделение губы от лопатки (подгубнос отверстие) или врожденное отсутствие губы (комплекс Буфорда).

Рис. Варианты развития передних отделов фиброзной губы.
Разрывы сухожилий, дегенерация и вывих
Дегенерации и частичные разрывы сухожилии.
По Т1 наблюдается локальное или диффузное повышение интенсивности сигнала.
На Т2 дегенерация имеет сигнал ближе по своей интенсивности к сигналу нормальной мышцы.
Если сигнал от сухожилия ближе по интенсивности к воде, то следует думать уже о частичном повреждении. Бывают случаи, когда действительно трудно провести границу между разрывом и дегенерацией. В этих случаях изменения в сухожилии описываются
термином тендиноз или тендинопатия.
Изменения носят скорее локальный, а не диффузный характер и имеют специфичную локализацию (в 1 см проксимальнее прикрепления сухожилия надостной мышцы к большому бугорку).
Чаще всего частичному разрыву подвергается нижняя поверхность дистальной порции сухожилия надостной мышцы.
Раннее выявления патологических изменений в сухожилии на стадии предшествующей полному разрыву сухожилия имеет большое клиническое значение, поскольку в этом случае лечение носит консервативный характер или ограничивается хирургической обработкой или декомпрессией.
При полном разрыве сухожилия к болевому синдрому добавляется офаничение объема движений, что требует уже более радикального хирургическою лечения.
Полный разрыв сухожилия
Прямым критерием полного разрыва сухожилия является нарушение непрерывности структуры сухожилия высоко интенсивным сигналом от жидкости,выполняющей промежуток между концами поврежденного сухожилия.
Вторичные признаки полного разрыва сухожилия:
- медиальное смешение мышечно-сухожильного перехода, которое в норме располагается на 12 часах головки плеча или кнаружи от щели;
- акромиально-ключичного сустава;
- локальное истончение, неровность и нечеткость краев сухожилия;
- атрофия надостной мышцы с жировой дегенерацией;
- появление жидкости в подакромиально-поддельтовидном пространстве.
Длинная головка бицепса
Полный разрыв длинной головки бицепса встречается примерно у 7% пациентов с разрывом надостной мышцы, а у одной трети больных наблюдаются дегенерация или частичные разрывы.
При полном разрыве сухожилия, которому в большей степени подвержена проксимальная критическая зона, дистальный обрывок сухожилия может уходить из костного углубления вследствие тяги мышц, что хорошо заметно на аксиальных срезах. Такие разрывы чаще встречаются у пожилых лиц.
У молодых же лиц полные разрывы сухожилия длинной головки бицепса наблюдается дистальнее костного углубления, где-то на уровне мышечно-сухожильного соединения.
Острая травма также может провоцировать отрыв, подвывих, или вывих сухожилия, требующие реконструктивного вмешательства. Обязательным условием для вывиха или подвывиха сухожилия является разрыв поперечной связки плеча, натянутой
между большим и малым бугорком и удерживающей сухожилие длинной головки бицепса в костном углублении.
При вывихе сухожилие уходит кпереди и кнутри. Если сухожилие не определяется в костном углублении, это уже указывает на наличие патологии. Как правило, сухожилие смещается кпереди и кнутри от костного углубления на различное расстояние под или над
сухожилием подлопаточной мышцы.
Подостная мышца
Разрыв сухожилия подостной мышцы вследствие острой травмы бывает изолированным или в сочетании с разрывом надостной мышцы. Также причиной разрыва может являться ущемление плеча в задне-верхних отделах. Последнее состояние касается
ущемления главным образом сухожилия подостной мышцы между головкой плеча и задним краем суставной губы при отведении руки за голову с наружной ротацией (например, при бросании).
Кроме сухожилия подостной мышцы подвергаются изменениям задне-верхние отделы фиброзной суставной губы, а также головка плеча в
точке вдавления в нее указанного края суставной губы.
Клиническими проявлениями являются боль в задних отделах плеча, а иногда и передний подвывих.
Морфология:
- дегенеративные кисты в заднем отделе головки рядом с прикреплением сухожилия подостной мышцы;
- разволокнение, частичный или полный разрыв сухожилий подостной и/или надостной мышц;
- разволокнение или разрыв задней фиброзной суставной губы.
Подлопаточная мышца
Разрыв сухожилия подлопаточной мышцы — относительно частое явление. Он может наблюдаться вследствие падения на приведенную руку в состоянии гиперэкстензии или вследствие наружной ротации, также может сопровождать передний вывих плеча, значительные повреждения манжеты вращателей и вывих сухожилия бицепса, или являться следствием подклювовидного ущемления.
Последнее состояние сопровождается сужением пространства между кончиком клювовидного отростка и головкой плеча, как врожденного характера, так и в результате перелома клювовидного отростка или оперативного вмешательства.
Разрыв можно распознать по прерванности хода сухожилия, диффузному повышению сигнала от его структуры, изменению толщины сухожилия и его положения, затеканию контрастного вещества между поврежденными волокнами.
Дополнительный критерий: атрофия подлопаточной мышцы с ее жировой дистрофией.
Множественные повреждении вращательпой манжеты
Множественные разрывы манжеты вращателей обычно наблюдаются у пожилых пациентов с выраженными дегенеративными изменениями в сухожилиях и предрасполагающими факторами в виде артрита, диабета или длительной гормональной терапии.
Как правило, всегда имеет место полный разрыв сухожилий со смещением мышечно-сухожильного перехода и атрофией. Также типично наличие объемных сообщений между полостью сустава и подакромиальной синовиальной сумкой. Иногда формируются довольно крупные синовиальные кисты, выпячивающие под кожу.
В остром периоде можно обнаружить кровь в полости сустава, в отдаленные сроки — фиброз и обызвествления. К довольно характерным костным изменениям можно отнести смещение головки плеча кверху с образованием неоартроза головкой плеча и нижней поверхностью акромиального отростка, а также дегенеративные изменения в самой головке плеча с субкортикальными кистами и краевыми остеофитами.
Интервал вращателей
Интервал вращателей — это пространство треугольной формы между сухожилиями надостной и подлопаточной мышц. Основанием этого треугольника является клювовидный отросток, верхней и нижней сторонами, соответственно сухожилия надостной и подлопаточной мышц, вершиной — поперечная связка плеча, формирующая крышу для бицепитальной борозды. В этом пространстве проходит сухожилие длинной головки бицепса. Это пространство считается наиболее благоприятным местом входа в сустав при выполнении артроскопии.
Нарушения этого интервала могут быть следствием переднего вывиха сустава или врожденной нестабильности, а также являться следствием хирургического вмешательства.
Нестабильность
Нестабильность — вывих или подвывих плеча, который происходит как вследствие травмы, так и без нее.
После синдрома ущемления нестабильность плечевого сустава самая частая разновидность патологии, с которой приходится
сталкиваться. Эти два состояния часто сосуществуют.
Это очень болезненное состояние бывает трудно диагностировать при отсутствии указаний на острый эпизод.
Стабильность плечевого сустава зависит от целого комплекса костных и мягкотканных структур, окружающих сустав.
Факторами, предрасполагающими к нестабильности сустава, являются:
- аномалии суставной губы,
- ослабление или разрыв капсулы сустава,
- слабость или повреждения плече-лопаточпых связок,
- плоская суставная впадина лопатки или другая ее аномалия развития,
- переломы Хил-Сакса или Банкарта при предыдущем вывихе.
Клинически нестабильность плечевого сустава можно разделить на 2 вида:
- функциональная нестабильность — сустав остается стабильным при физикальном исследовании, но пациент отмечает пощелкивание, боль, преходящее блокирование и субъективное чувство нестабильности. У таких пациентов часто обнаруживаются повреждения суставной губы, которые вызывают боль при отсутствии клинических подтверждений нестабильности.
- анатомическая нестабильность — рецидивирующие вывихи или подвывихи и при физикальном обследовании у них обнаруживаются признаки нестабильности.
В зависимости от направления смещения выделяют 4 типа вывиха: передний (95%), задний и смешанный.
Еще одной разновидностью смешенного вывиха называют верхнее смещение головки плеча, сопровождающееся
синдромом ущемления и неоартрозом в подакромиальном суставе.
Вторичные изменения вывиха:
- гипертрофии большого бугорка,
- формирование субакромиалыюго экзостоза,
- утолщение клювовидно-акромиальной связки
- формирование экзостоза в плече-лопаточном суставе.
У части пациентов нестабильность развивается вследствие распознанного ранее травматического вывиха, у других — факта травмы не находят. Развивается повышенная эластичность передних поддерживающих элементов сустава. К этому может добавляться врожденная аномалия.
Предрасполагающими факторами являются:
- недостаточная глубина и радиус кривизны суставной впадины лопатки или необычный угол ее положения;
- врожденная повышенная эластичность капсулы и связок,
- недостаточное развитие или полное отсутствие плече-лопаточных связок,
- третий тип (медиальный) прикрепления капсулы сустава.
Поражения элементов сустава, при вывихе
Поражения губы, капсулы, плече-лопаточных связок и костей. Возможны различные комбинации поражений этих структур.
Третий тип прикрепления капсулы, ее дефекты, неровность, а также отрыв от края лопатки указывают на переднюю нестабильность сустава.
Травматические передние вывихи плеча также могут сопровождаться разрывом сухожилия подлопаточной мышцы с расширением
подлопаточного кармана. Аналогичные изменениям подвергается задний листок капсулы при заднем вывихе сустава.
К распространенным повреждениям капсулы сустава относят поражение Беннета, которое представляет собой не связанное с полостью сустава повреждение заднего листка капсулы и задней губы. Как правило, наблюдается в бейсболе у подающих игроков. Биомеханика это повреждения обусловлена перерастяжением заднего пучка нижней плече-лопаточной связки в конечную — тормозную фазу броска.
Своевременно не выявленный разрыв приводит сначала к функциональной, а затем и к анатомической нестабильности сустава.
Самым простым МРТ-проявлением нестабильности сустава является разрыв, утолщение или отсутствие какой либо из плече-лопаточных связок. Чаще всего при вывихе наблюдается повреждение нижней плече-лопаточной связки — основного стабилизатора плечевого сустава. Оно может произойти в любом месте связки. Самым распространенным повреждением, сопровождающим вывих плеча, является отрыв связки в области ее прикрепления к плечу, который часто сопряжен с разрывом сухожилия подлопаточной мышцы. Обычно он проявляется повышением интенсивности сигнала от связки в Т2, прерванностью ее структуры в области прикрепления к анатомической шейке, волнистостью контуров обрывка, и смешением его вниз.
Костные изменения
Сопровождающие нестабильность костные изменения могут быть как приобретенного, так и дизонтогенетического происхождения. Врожденный наклон, поворот или плоская форма суставной впадины лопатки предрасполагают к развитию нестабильности.
Перелом Хил-Сакса — передний вывих приводит к приобретенной костной деформации от вдавленного перелома задне-латерального отдела головки. Данный перелом можно визуализировать в виде вдавления поверхности кости.
Следует помнить, что головка плеча на срезах краниальнее клювовидного отростка всегда должна быть округлой. Ниже этого уровня уплощение головки допустимо.
Перелом Банкарта — переломом передне-нижнего края суставной впадины — передний вывих головки плеча также может сопровождаться им.
Задний вывих плеча может привести к компрессионному перелому переднее-внутреннего отдела головки и заднего отдела суставной впадины и заднего края суставной впадины — обратным переломом Банкарта.
Губа
Различают множество вариантов повреждения фиброзной хрящевой губы: разрывы на полную и неполную толщину, отрыв от края суставной впадины, размозжение и раздавливание.
Различают 2 вида повреждения губы сопровождающие нестабильность сустава:
- повреждение Банкарта
- передний поднадкостничный отрыв лигаментно-хрящевого комплекса (ALPSA).
После переднего вывиха плеча, повреждение Банкарта — наиболее частое повреждение плечевого сустава. Оно состоит в отделении передней нижней губы (с разрывом ее или без) от суставной впадины лопатки с разрывом надкостницы лопатки. Это повреждение также может сопровождаться переломом передне-нижнего отдела суставной впадины.
Разновидностью повреждения Банкарта является поднадкостничный отрыв передней губы. Он характеризуется отрывом хрящевой губы вместе с отслойкой надкостницы без повреждения последней.
При этом отслоившаяся вместе с надкостницей губа может заворачиваться под шейку лопатки и заживать в таком положении, что чревато развитием хронической нестабильности.
Таким образом, эти два повреждения отличаются только состоянием надкостницы. В случае Банкарта она рвется, в альтернативном варианте — отслаивается.

Рис. Повреждения губы. Схема аксиального сечепия нормальной хрящевой губы, а также ключевые особенности повреждения Банкарта, переднего поднадкостничного отрыва фиброзно-хрящевого комплекса (ALPSA) и глено-лабрального разрыва(GLAD)
Для заживления более благоприятным вариантом считается последний. Клинический подход к ведению больных отличается, поэтому важно пытаться дифференцировать эти два повреждения по МРТ.
Обратное повреждение Банкарта возникает в результате заднего вывиха в ответ на повторяющееся отведение и внутреннюю ротацию. При этом происходит отделение задне-нижнего края суставной губы с переломом заднего края суставной впадины или без него.
Критерием для диагностики повреждения губы служит линейная гиперинтеисивность сигнала (интенсивнее, чем от гиалинового хряща) в толще суставной губы, выходящая на ее поверхность. При размозжении губы сигнал от нее диффузно повышается. Отсутствующая или
несоизмеримо маленькая губа также должна наводить на мысль о повреждении. И наконец отделение и смещение губы за край суставной впадины не должно вызывать никаких сомнений о повреждении.
Повреждение губы, не связанные с нестабильностью сустава
К таким повреждениям относятся повреждения передней, верхней и задней губы, кисты губы, глено-лабральные разрывы.
SLAP обозначают любые разрывы верхней губы ближе к переднему или заднему краю. Эти повреждение затрагивают место прикрепления длинной головки бицепса к верхней губе. Механизм повреждения заключается в компрессии при движении руки за голову, при котором губа оказывается зажатой между головкой и краем суставной впадины, или в тяге со стороны длинной головки бицепса, приводящей к
отрыву верхней губы. Пациенты жалуются на боль, блокирование движения, щелканье и ощущение нестабильности, хотя при осмотре сустав остается стабильным.
Первоначально повреждения типа SLAP подразделялись на 4 типа:
- 1 тип — разволокнение свободного края верхней губы;
- 2 тип — отделение верхней суставной губы от края впадины;
- 3 тип — разрыв по типу ручки лейки верхней губы с распространением на сухожилие длинной головки бицепса;
- 4 тип — разрыв по типу ручки лейки с распространением на сухожилие длинной головки бицепса.

Рис. Передние и задние разрывы верхней губы.
Клиническое значение такой классификации также можно поставить под сомнение, так как в основном тактика лечения зависит от наличия или отсутствия разрыва сухожилия длинной головки бицепса. Таким образом, наиболее важным для специалиста МРТ представляется возможность дать описание состоянию губы и сухожилия длинной головки бицепса, а не пытаться четко классифицировать SLAP повреждение.

Разволокнение губы проявляется неровностью краев и диффузным повышением сигнала от верхней губы.
Отрыв верхней губы имеет вид гиперинтенсивного сигнала линейной формы, отделяющего губу от суставного края лопатки.
Этот дефект распространяется кпереди и кзади от места прикрепления сухожилия длинной головки бицепса в отличие от подгубного отверстия.
При отрыве губа полностью отделяется от кости гииеринтенсивной полосой жидкости тянущейся за область прикрепления сухожилия бицепса.
Полоса разрыва SLAP распространяются от вещества верхней губы в кранио-каудальном направлении до ее нижней поверхности или охватывают всю губу, разделяя ее на латеральный медиальный фрагменты. В последнем случае разрыв называется по типу «ручки лейки».
Перелом ключицы и разрыв акромиально-ключичного сочленения

Рис.1
Перелом большого бугорка плечевой кости

Рис.2
Вколоченный перелом хирургической шейки плечевой кости

Рис.3
Источник
