Разгибательная поверхность коленного сустава
Некоторые вопросы хирургической анатомии и биомеханики разгибательного аппарата коленного сустава.
К разгибательному аппарату (РА) коленного сустава (КС) относятся: сухожилие четырехглавой мышцы бедра (ЧГМ), надколенник (Н) с поддерживающими его связками и связка надколенника (СН). Наибольшую роль в разгибании голени играет прямая головка ЧГМ. Эта двусуставная мышца начинается от верхне-нижней ости подвздошной кости и верхнего края губы суставной впадины; наружная и внутренняя головки (наружная и внутренние широкие мышцы бедра) начинаются от lin. aspera бедра, а промежуточная головка (широкая промежуточная мышца) от межвертельной линии. Все они в составе единого и мощного сухожильного растяжения прикрепляются к верхнему полюсу надколенника.
Сухожильное растяжение представляется единым, но имеет различные точки прикрепления. Так, сухожилие прямой головки (кроме тонкой передней пластинки, идущей кпереди от Н и образующей его собственное сухожильное растяжение), прикрепляется к передней кромке верхнего полюса, а части сухожилия боковых головок вплетаются в углубление между передней и задней кромкой Н. Остальные части сухожилия наружной и внутренней головок ЧГМ непосредственно переходят в связки, окружающие и поддерживающие надколенник. По передней поверхности КС от retinaculum patellae под углом отходят две пателло-большеберцовые связки. Рис 1. Так же как и retinaculum patella они особого влияния на функцию разгибания в коленном суставе не оказывают.
Доказательством этому факту может служить полное восстановление разгибательной функции после прочного остеосинтеза перелома надколенника без восстановления разорванных поддерживающих связок. Основным стабилизатором надколенника, предохраняющим его от наружного смещения, считается lig. patello-femoralis medialis, которая нередко разрывается или отрывается при вывихе Н.
Каждая мышца, помимо общего сухожильного растяжения, имеет собственное сухожилие, самое короткое у внутренней головки и самое длинное у промежуточной. Длина сухожилия имеет значение для определения степени растяжимости (т.е. эластичности) мышц, и чем короче сухожилие, (а значит длиннее брюшко мышцы), тем растяжимость мышцы больше.
В норме широкие внутренняя и наружные мышцы подходят к Н под углом 55-60° и обеспечивают его равновесие. Внутренняя головка состоит из двух частей: vastus medialis longus (обеспечивает натяжение надколенника под углом около 15°) и vastus medialis obliquus (мышечные волокна идут более горизонтально, в среднем под углом 55°). Главная задача косой порции противостоять сокращению наиболее мощной наружной головки. Поэтому широкая внутренняя косая мышца является важнейшим динамическим стабилизатором надколенника.
По мнению С. Stanitski [2003], “работа” РАКС напоминает работу ворота в качестве подъемного механизма. Рис 2. В зависимости от положения сустава (сгибание – разгибание) из-за изменения плеча рычага меняется сила сокращения ЧГМ и связки надколенника.
Все головки ЧГМ принимают участие в разгибании в различной степени. Так, прямая головка одна обеспечивает разгибание до угла около 160-165°, и только затем в процесс включаются обе боковые головки. Промежуточная головка, располагаясь наиболее глубоко кзади, участвует в самой заключительной фазе разгибания. Сама по себе она не может даже сместить Н вверх. На кости располагается еще одна тонкая суставная мышца колена (m. articularis genus), состоящая из плоских продольных мышечных пучков, натягивающих суставную капсулу, но участия в разгибании голени она не принимает.
Такое трехслойное строение сухожильного растяжения ЧГМ объясняет его высокую механическую прочность и поэтому даже при закрытых переломах дистального конца бедра повреждение сухожилия практически никогда не происходит. Кроме того, такое строение с разделением мест прикреплений объясняет тот факт, что в практике встречаются случаи разрыва не всех слоев сухожильного растяжения, а только прямой головки или прямой и одной из боковых головок.
ЧГМ относительно хорошо кровоснабжается за счет огибающей глубокой и наружной артерии бедра; иннервируется ветвями бедренного нерва.
При разгибании в коленном суставе происходит скольжение и перемещение всех элементов РАКС в отношении друг друга и бедренной кости, при полном разгибании смещение Н вверх достигает в среднем 8 см. Такому мягкому и плавному скольжению в норме способствуют слизистые сумки и синовиальная оболочка, (особенно верхний заворот). Рис. 3.
Помимо функции разгибания РАКС выполняет еще одну важную роль активного динамического синергиста задней крестообразной связки, и при сгибании сустава ЧГМ препятствует заднему смещению голени. Недостаточно изучена роль ЧГМ в активной ротации голени. Между центральной осью бедра и направлением связки надколенника существует угол Q (угол quadriceps), в норме составляющий 15-20°. На величину этого угла ЧГМ может осуществить ротацию голени. Рис. 4.
При этом обе широкие боковые мышцы выступают в роли антагонистов ротаторов. Так, например, наружная головка, подтягивая надколенник к наружному мыщелку бедра, противодействует дальнейшей внутренней ротации голени.
По данным Cadilchak et al. [1978], в разных головках отмечено различное качественное представительство мышечных волокон. В наружной – лучше представлены волокна 1 типа, обеспечивающие выносливость в статическом положении, а в медиальной – больше волокон 2 типа для взрывных, быстро меняющихся фазовых сокращений.
Надколенник – самая крупная сесамовидная кость, имеет форму треугольника, с вершиной, направленной дистально. По данным Grelsamer et al. [1994], основанных на исследовании 564 больных, длина надколенника колеблется от 47 до 58 мм, а ширина – от 51 до 57 мм. Была обнаружена особая форма надколенника с очень длинным, не участвующим в артикуляции, нижним полюсом, она была названа “Сирано”, в честь длинного носа знаменитого литературного персонажа.
Суставная поверхность Н имеет 7 фасеток, а продольный бугорок делит ее на две неравные части (меньшую медиальную и большую латеральную), каждую состоящую из 3 фасеток, седьмая – срединная – узкая продольная фасетка на медиальной стороне кости. Степень контакта каждой из фасеток зависит от угла сгибания в суставе. Рис 5.
При разогнутом суставе с бедром контактируют только две нижние фасетки, проксимальные фасетки плотно прижимаются к мыщелкам бедра только при полном сгибании, причем, основная нагрузка падает на внутреннюю фасетку из-за большего размера внутреннего мыщелка. В норме в артикуляции не участвует почти 25% длины надколенника, (эти данные будут иметь особое значение при обосновании показаний к резекции надколенника при оскольчатых и многооскольчатых переломах нижнего полюса).
Важнейшее значение для стабильности надколенника имеют поддерживающие связки и его сухожильное растяжение. Наружные и внутренние retinaculum cостоят из продольных волокон апоневроза наружной и внутренней широких мышц, вместе с широкой фасцией и двумя пателло-тибиальными связками они вплетаются в надколенник и в верхний бордюр большеберцового плато, препятствуя боковым смещениям Н.
Внутренняя широкая мышца более тонкая и слабая. Она не поддерживается таким мощным образованием как илио-тибиальный тракт, который прикрепляется снаружи к бугорку Gerdy. Во многом эти анатомические особенности объясняют преобладание наружных вывихов Н, хотя основной причиной привычного вывиха считается дисплазия наружного мыщелка бедра и вальгусная деформация сустава.
Theut и Fulkerson [2003] показали, что косая порция внутренней головки ЧГМ (VMO — vastus medialis obliquus) в состоянии противодействовать 60% сил, смещающих Н кнаружи. Еще 22% защиты обеспечивают медиальный retinaculum и медиальная мениско-пателлярная связка. Таким образом, функция VMO больше заключается в ограничении латерального смещения надколенника, чем в разгибании голени.
Кровоснабжение Н неравномерно и осуществляется, в основном, за счет ветвей a. genucularis и a. genus. По данным Scapinelli [1967], лучше кровоснабжается нижний полюс и средняя часть кости, чем, возможно, и объясняются случаи асептического некроза верхнего полюса Н и более частое развитие артрозных изменений в верхней части пателло-феморального сустава (ПФС).
В литературе мы нашли описание 41 случая асептического некроза проксимального фрагмента после перелома Н [Scapinelli R., 1967]. Нарушения кровообращения в нем рентгенологически выявлялись уже через 1-2 месяца после травмы, в большинстве случаев протекали бессимптомно и заканчивались спонтанной реваскуляризацией. Мы в своей практике также встречались с подобными осложнениями, но можно предположить, что в большинстве случаев они просматриваются.
Связка надколенника (СН) мощная и прочная. Ее длина, в среднем, составляет 4,5 см, ширина до 3 –3,2 см, а толщина до 1 см. В норме отношение длины связки (расстояние от нижнего полюса Н до верхушки бугристости большеберцовой кости) к длине надколенника, измеренной по боковой рентгенограмме, не превышает 1,2. Рис. 6.
Точное соотношение этих размеров необходимо соблюдать, например, при резекциях дистальной части надколенника, кроме того, низкое положение Н (patella baja) c короткой, широкой связкой делает невозможным использовать ее в качестве пластического материала при реконструкции передней крестообразной связки.
Связка начинается от нижнего полюса Н и прикрепляется к бугристости большеберцовой кости, по задней поверхности она интимно связана с капсулой сустава, и поэтому при ее разрыве или отрыве всегда имеется сопутствующий разрыв суставной капсулы. В верхней части (у самого нижнего полюса) под связкой располагается жировая подушка, которая во многом обеспечивает кровоснабжение всей СН. Об этом необходимо помнить, например, при чрезсвязочном доступе к суставу по Daniel et al. [1990], чтобы не нарушить питание уже ослабленной иссечением трансплантата связки.
Жировое тело состоит из множества жировых долек, каждая из которых покрыта синовией. Оно не только участвует в кровоснабжении связки, но и обеспечивает амортизацию и регулирует движение суставной жидкости.
В дистальном отделе связки кзади, почти у места прикрепления к кости, располагается крупная слизистая cумка – b. infrapatellaris prof., спереди связка покрыта прочной фасцией, которая может быть использована для закрытия дефекта после взятия трансплантата. Между связкой и илиотибиальным трактом (ИТТ) имеется пространство, куда легко проникнуть при передне-наружном доступе по Kentch-Muller.
Снутри к дистальной трети СН подходит сухожильное растяжение — “гусиной лапки”, включающее сухожилия портняжной, нежной и полусухожильной мышц. Это сухожильное образование может быть использовано при операции Slocum-Larsen для коррекции ротационной нестабильности сустава, а отдельные ее элементы для замещения крестообразных и большеберцовой коллатеральной связок (операции Lindemann, Ellison, Cho и др.), при привычном вывихе надколенника (операция Galeazzi).
Место дистального прикрепления к бугристости широкое и прочное, что объясняет преобладание отрывных переломов, а не отрывов самой связки у подростков с незакрытой зоной роста. В дальнейшем, обусловленное таким переломом преждевременное закрытие вторичного центра окостенения, может привести к деформации – genu recurvatum.
Роль надколенника в функции разгибания неоднозначна. Наиболее распространена точка зрения, что он защищает суставной хрящ мыщелков бедра от повреждений, передает усилия ЧГМ и, за счет изменений внутрисуставного давления при движениях, улучшает процессы диффузии, участвуя, таким образом, в питании суставного хряща.
Хорошо известно, что питание хряща Н осуществляется как за счет подхрящевых сосудов (Рис 8), так и за счет диффузии синовиальной жидкости, зависящей от переменного давления при сгибании/разгибании в суставе. Эти две составляющих обеспечивают обмен хрящевых клеток на глубину до 3мм, т.е. глубину, превышающую толщину гиалинового хряща Н. Без перемены в давлении обмен возможен лишь на глубину до 1,7 мм [154].
Существует и другая точка зрения о функциональной значимости Н. Еще в 1937 г. Brooke, (он первый назвал Н сесамовидной костью), отрицал значение его в передаче разгибающих усилий ЧГМ и даже настаивал на том, что разгибательный механизм более эффективен без надколенника. Аналогичные предположения встречаем и в ряде других, более поздних работ [Уотсон-Джонс Р., 1972].
Тем не менее, большинство ортопедов считают, что Н играет важную роль в разгибании, т.к. без него резко укорачивается плечо рычага, что ведет к снижению силы разгибания. Рис. 7.
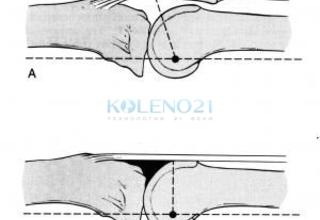 Рис.7. Механическая роль надколенника. a – надколенник увеличивает момент плеча РАКС (т.е. длину вектора направления силы к центру ротации), в — после удаления надколенника плечо укорачивается, и сила разгибания достоверно снижается.
Рис.7. Механическая роль надколенника. a – надколенник увеличивает момент плеча РАКС (т.е. длину вектора направления силы к центру ротации), в — после удаления надколенника плечо укорачивается, и сила разгибания достоверно снижается.Источник
РАКС – разгибательный аппарат коленного сустава. К РАКС относятся: сухожилие четырехглавой мышцы (ЧГМ) бедра, надколенник (Н) с поддерживающими его связками и связка надколенника (СН).

По мнению C. Stanitski, «работа» разгибательного аппарата коленного сустава напоминает работу ворота в качестве подъёмного механизма.
Помимо функции разгибания РАКС выполняет ещё одну важную роль – активного динамического синергиста задней крестообразной связки, и при сгибании сустава ЧГМ препятствует заднем смещению голени.
Роль надколенника в функции разгибания неоднозначна. Тем не менее большинство ортопедов считают, что надколенник играет важную роль в разгибании, т.к. без него резко укорачивается плечо рычага, что ведёт к снижению силы разгибания.
Статистика
- Переломы надколенника составляют до 2,5% всех переломов скелета.
- Повреждения сухожилия ЧГМ и СН занимают третье место (6,7%) после разрывов ахиллова сухожилия и длинной головки двуглавой мышцы.
В целом, эти повреждения относятся к числу достаточно редких.
Механизм повреждения разгибательного аппарата коленного сустава.
Он практически идентичен при повреждениях ЧГМ и СН. Наиболее частой причиной их повреждений является прямой удар выше или ниже надколенника в момент разгибания голени.
Падение на согнутый сустав чаще приводит к разрыву ЧГМ. При этом СН редко разрывается даже при прямой травме. Повреждения СН чаще происходят при спортивных травмах в момент отталкивания от взрывного действия сократившейся ЧГМ при уже закрывшейся зоне роста.
У взрослых чаще описываются отрывы СН от дистального полюса надколенника.
Существует предположение, что отрыву ЧГМ или связки надколенника во многих случаях предшествуют дегенеративные изменения соответственно в сухожилии или связки надколенника, характерные для тендиноза.
Переломы надколенника:
- Прямой перелом надколенника – чаще возникают оскольчатые переломы без значительного смещения фрагментов, т.к. неразорванное сухожильное растяжение и уцелевшие боковые поддерживающие связки удерживают костные отломки в относительном контакте. Классический пример перелома от прямой травмы – звездчатый перелом. Кроме того, также от прямого воздействия происходят вертикальные и краевые переломы надколенника.
- Непрямой перелом надколенника – возникает от резкого неконтролируемого сокращения РА. Типичным примером перелома от непрямой травмы является поперечный перелом с разрывом всех стабилизаторов надколенника и расхождением костных фрагментов.
Следует выделить ещё одну группу – остеохондральные переломы. Они возникают при вывихах голени, в том числе и при несостоявшихся или спонтанно вправившихся. Наиболее частой причиной их возникновения является наружные вывихи надколенника. Остеохондральные переломы часто просматриваются, и больной обращается к ортопеду в поздние сроки уже по поводу блокад сустава и свободного суставного тела.
Классификация повреждений разгибательного аппарата коленного сустава.
Повреждения ЧГМ:
- По механизму травмы – травматические и спонтанные
- По характеру – полные, неполные, острые перерастяжения.
- По локализации – разрыв на протяжении, отрыв от верхнего полюса надколенника, отрывной перелом верхнего полюса надколенника.
Повреждения СН:
- По механизму травмы – травматические и спонтанные
- По характеру – полные, частичные отрывы (разрывы), острые перерастяжения.
- По локализации – отрыв от мест прикреплений, отрывные переломы, разрыв на протяжении связки.
Стандартное разделение повреждений по механизму возникновения на травматические и спонтанные носит предположительный (условный) характер.
Классификация переломов надколенника
| Вид перелома | Закрытый | Открытый |
| Нарушение функции разгибания | Да | Нет |
| Характер перелома | Поперечный, оскольчатый, многооскольчатый, краевой, остеохондральный | |
| Смещение фрагментов | Да | Нет |
Диагностика повреждений разгибательного аппарата коленного сустава.
Диагностика повреждений ЧГМ и СН:
Человек в момент разрыва отмечают резкую боль, описывая её как «удар палкой по колену». Важный диагностический признак – ощущение «хруста» или «треска» в области повреждений.
Следующий по важности клинический симптом – нарушение активного разгибания голени. При полных разрывах все пострадавшие отмечают невозможность разгибания, нога «подкашивается», «подламывается», при попытке встать пострадавшие нередко падают вновь.
Бросается в глаза вынужденное положение конечности: она согнута до угла 150-160°. Больные, сидя, легко устраняют дефицит разгибания здоровой ногой. Поднять разогнутую ногу пациенты не могут, так же как и удержать ее, когда она поднята врачом.
В остром периоде травмы гемартроз наблюдается почти у всех пострадавших. Отсутствие гемартроза в некоторых случаях объясняется дренированием крови в периартикулярные ткани.
Пальпация дефекта выше надколенника и ниже его в остром периоде травмы всегда ведет к усилению боли. Если усиления боли не происходит – необходимо усомниться в наличии повреждения.
Важный диагностический признак отрыва ЧГМ – отсутствие передачи сокращения мышцы на надколенник.
Симптом патологической подвижности надколенника:
В случаях острых разрывов ЧГМ:
- Боковая подвижность – 86%
- Вертикальная подвижность – 65%
При отрывах СН:
- Вертикальная подвижность – 82%
- Боковая подвижность – 38%
Обследование больного завершается рентгенологическим исследованием в двух стандартных проекциях.
В последние годы становятся доступными такие методы, как УЗИ и МРТ. Следует отметить, что УЗИ обладает высокой информативностью как в остром периоде травмы, так и в случаях застарелых разрывов ЧГМ, что за счет большей доступности и дешевизны метода делает это исследование предпочтительным.
Лечение
Показаниями к операции считаются полные и частичные разрывы, сопровождающиеся нарушением функции разгибания голени. Отказ от операции сразу после установления диагноза может быть обоснован только наличием противопоказаний, к которым относятся: тяжёлое общее состояние пострадавшего, обострение хронических заболеваний. После операции накладывается гипсовая повязка на 6-8 недель.
Источник
