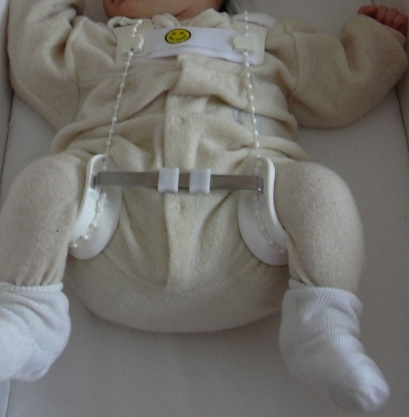
Пункция тазобедренного сустава у новорожденного
Пункция тазобедренного сустава – процедура, при которой врач извлекает синовиальную жидкость или гнойную массу из пораженного сустава. Процедура типичная, как и пункция коленного сустава, но из-за присутствия мышечного перекрытия и глубины, на которой расположен сустав, врач может нуждаться в помощи дополнительного медицинского оборудования, такого как: ультразвуковая диагностика, флюороскопическая диагностика.
Артроцентез – (греческий: артроз – сустав + центезис – прокол) является клинической процедурой использования шприца для сбора синовиальной жидкости из суставной капсулы. Он также известен как пункция сустава. Артроцентез используется в диагностике подагры, артрита и синовиальных инфекций, таких как септический артрит.
Анатомия образования
Тазобедренный сустав представляет собой шаровидное синовиальное соединение: в его структуру входят бедренная головка и вертлужная впадина. Тазобедренный сустав – это сочленение таза с бедренной костью, которое соединяет осевой скелет с нижней конечностью. У взрослых тазобедренная кость образуются путем слияния нескольких других костей, что происходит к концу подросткового возраста. 2 кости бедренной кости образуют костный таз вместе с крестцом и копчиком и объединены спереди лобковым симфизом. Тазобедренный сустав представляет собой синовиальное соединение между бедренной головкой и вертлужной впадиной таза.
Вертикальная головка образована тремя костями таза. Между ними находится Y-образная хрящевая пластинка роста (хрящ), которая обычно сливается в возрасте 14-16 лет для высокой степени подвижности. Вертлужная губа увеличивает глубину сустава, тем самым повышая устойчивость сустава, но вызывает уменьшение движения в суставе. По сравнению с плечевым суставом он допускает меньший радиус движения из-за увеличенной глубины и площади контакта, но демонстрирует гораздо большую стабильность.
Сустав окружен волокнистой капсулой, которая прикрепляется к вертлужной впадине, а затем прикрепляется к проксимальному участку бедренной кости. Отростки этой капсулы составляют илеофеморальные, ишеофеморальные и пубофеморальные связки.
Показания к применению
Существует много различных показаний к проведению данной манипуляции, их можно разделить на две категории – диагностические и лечебные.
После того как жидкость начинает течь в шприц – врачу нужно следить за ней. Ему нужно обратить внимание на консистенцию, цвет, наличие крови или гноя. Иногда для этого используется новокаин, который обладает свойством изменения цвета и вязкости при контакте с чужими биологическими жидкостями. Биохимический анализ жидкости позволяет выявить патологии в метаболических процессах, происходящих в капсуле. В дополнение к механическому, она выполняет питательную функцию: с ее помощью доставляются необходимые питательные вещества к аваскулярному хрящу.
Для диагностических целей:
- биохимический анализ жидкости, а также исследование на наличие примесей (кровь при травмах, или гной при воспалительных процессах);
- используя рентген и препараты, которые способствуют задерживанию рентгеновских лучей, с их помощью получают очень точную информацию об поражениях мениска, в этом случае препарат вводится непосредственно в сустав;
- большая часть информации может быть получена не из лабораторного анализа, а непосредственно во время операции.
Терапевтические операции выполняются для выкачивание экссудата, гноя, примесей крови из полости суставного мешка, которые проявляются при острых воспалительных процессах. Кроме того, через процедуру происходит введение различных лекарств, например, местной анестезии во время операции и болезненных манипуляций.
При воспалении через пункцию вводятся антибиотики, кортикостероидные препараты. Когда гемартроз возникает в полости сустава, гематомы, которые препятствуют двигательной функции и способствуют развитию инфекции, выполняется устранение данного патологического состояния.
Существует еще одно показание – для введения кислорода в суставной мешок. Он используется при дегенеративно-дистрофических поражениях костно-мышечной системы, суставном артрозе или в качестве средства предотвращения посттравматического артроза. Этот метод имеет только одно строгое противопоказание – наличие острого гнойно-воспалительного процесса на месте пункции. Используется медицинский кислород и специальный инструмент, хотя иногда используется и другое оборудование.
Суть операции
Прокол суставов осуществляется шприцем на 10-20 г с иглой 5-6 см в длину и толщиной 1-2 мм. Тонкие иглы используются для инъекции лекарств в сустав, когда нет необходимости принимать жидкость изнутри, что позволяет значительно снизить травматизацию.
Для накачки используются иглы 2 мм, и риск их засорения твердыми частицами уменьшается.
От врача требуется выполнение исключительно точных движений. Таким образом, игла не должна входить в суставной мешок более 1-1,5 см, и малейшее колебание наконечника, когда оно проходит через синовиальную мембрану, сильно повреждает его. Существует методика, которая предотвращает заражение и утечку содержимого сустава через отверстие: кожа должна быть отведена назад, чем достигается кривизна пробивной полости. Чтобы уменьшить риск развития патологий, плотная повязка наносится на ногу после прокола или иммобилизуется с помощью шины.
Для профилактики осложнений врач внимательно следит за заживлением и восстановлением, хотя иногда возможно и амбулаторное лечение и наблюдение пациента. Он может выполняется спереди или сбоку.
В первом методе точка прокола находится посредине линии, оттянутой от верхнего края большого вертела до точки между средней и внутренней третьей паховой связкой. Игла вставлена спереди, проходит перпендикулярно к верхнему краю головки бедренной кости, на краю вертлужной впадины. Во втором способе игла вводится снаружи, над верхом большого вертела, и продвигается во фронтальной плоскости к соответствующей точке на противоположной стороне.
Подготовка пациентов
Пациент должен располагаться на боку, таз параллельно столу. Тазобедренный сустав должен быть слегка оттянут, а бедро повернуто медиально. Большой вертел бедренной кости служит ориентиром. Оборудование:
- Стерильный лоток для процедуры.
- Стерильные перчатки.
- Стерильная плотная драпировка.
- Шприцы.
- Иглы.
- Марля, пропитанная раствором бетадина.
- Стерильная повязка.
Техника процедуры
Накопление патологических жидкостей в полости тазобедренного сустава требует прокола. Существует два метода, которые обычно применяются для прокола тазобедренных суставов: передний и боковой подход.
Боковой подход – чаще используется для прокола тазобедренного сустава. Этот метод обычно выполняется, когда пациента помещают в положение на спине. Затем игла вводится в передне-заднем направлении от точки средней линии на кончике большого вертела бедренной кости до точки между медиальной и срединной третью паховой связки.
Игла вытягивается из точки пульсации в бедренной артерии до медиального края портняжной мышцы.
Передний подход – игла вставлена над большим вертелом тазобедренного сустава и направлена над головкой бедренной кости и при достижении головки бедренной кости направление иглы к капсуле тазобедренного сустава.
Передний подход:
- бедренную артерию можно пальпировать в бедренном треугольнике, и ее можно использовать в качестве ориентира при пункции тазобедренного сустава;
- затем нужно прощупать бедренный пульс так же, как он выходит из паховой связки;
- точка входа на 2-3 см сбоку от артерии (у паховой связки) и на 2-3 см ниже паховой связки;
- движение латерально на 2-3 см также сделает входной участок приблизительно на 2-3 см ниже связки;
- ввод иглы затем прямо вниз в боковую половину полости сустава.
Во время тяжелых случаев гнойной инфекции выполняется резекция головки бедренной кости.
Осложнения процедуры
В зависимости от точек пункции и индивидуальных особенностей телосложения пациента, возможно возникновение различных осложнений. Если хирург не находится в капсуле, когда контрастный краситель вводится, то контрастный материал будет препятствовать визуализации иглы. У пациентов с большими бедрами игла может быть недостаточно длинной, чтобы достичь необходимой глубины. Следует проявлять осторожность, чтобы не повредить седалищный нерв, который проходит вблизи этих анатомических структур.
Синовиальная мембрана, которая образует стенки суставного мешка, представляет собой нежную ткань, повреждения которой будут восстанавливаться в течение длительного времени и может вызвать развитие патологических процессов. Она также очень сильно уязвима для микробов, поэтому применяются строгие антисептические правила. Таким образом, поверхность сустава дезинфицируется двумя способами: дважды с йодом, за которым следует обработка области спиртом. Здесь необходимо быть осторожным: йод, проникающий в кончик иглы в рану, может вызвать химический ожог синовиальной оболочки. Инструменты обязательно стерилизуются химическими и термическими методами.
Если суставная пункция выполняется на непораженном суставе, и целью является забор жидкости – это уменьшает и без того небольшое количество синовиальной жидкости.
Огромное количество взятой жидкости может привести к возникновению воспалительных процессов внутри сустава и также к разрушению хряща. Кроме того, из-за отрицательного давления в капсуле осмос из воды и других чужеродных примесей в синовиальной жидкости происходит через ее стенки, и, впоследствии, уменьшение количества этой жидкости может отрицательно повлиять на этот процесс.
Осложнения пункции: развитие инфекции в суставе (при перемещении иглы через ткани не касаются пальцами, а поддерживаются пинцетом); разрыв капсулы; после введения кислорода может развиться: синовит, подкожная эмфизема, эмболия сосудов головного мозга.
Невозможность прокола сустава может быть объяснена наличием полной синовиальной перегородки в суставе (двухкамерный сустав), гипертрофическими складками синовиальной мембраны, наличием большого толстого тела в суставе.
Пункция тазобедренного сустава – это манипуляция, которую выполняет хирург, или травматолог, при которой врач вставляет иглу в суставную сумку. Она проводится с диагностической, или с лечебной целью, чтобы уменьшить количество синовиальной жидкости в капсуле. В некоторых случаях данная операция является жизненно необходимой и помогает облегчить жизнь многих людей.
Методика операции отличается для разных суставов из-за их структуры, врач должен четко понимать, как и где находятся определенные ткани, связки, кости и многие другие анатомические образования, чтобы правильно проложить путь между ними, не задевая ничего лишнего или не сталкиваясь с костью.
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru
Источник
Тазобедренные суставы соединяют самые большие фрагменты скелета человека. Они должны быть подвижными и выдерживать большие нагрузки. Дисплазия тазобедренного сустава у новорожденных нарушает развитие опорно-двигательного аппарата из-за неправильного положения головки бедра. Раннее обнаружение патологии и правильно подобранное лечение приведет к абсолютному выздоровлению ребёнка.
Что может спровоцировать развитие недуга?

Патология регистрируется в среднем у 3 процентов детишек. Редко встречается недуг в южных странах, где младенцев не принято туго пеленать. Так, в Японии отказались от искусственного ограничения подвижности новорожденных, и число детишек с дисплазией снизилось в десять раз.
Дисплазия тазобедренных суставов у новорожденных в 4 раза чаще поражает девочек.
Более половины больных детей страдают от порока одного сустава – левого. В остальных случаях ослаблен правый либо оба сустава.
К причинам развития дисплазии тазобедренных суставов у новорожденных относят наследственную предрасположенность – недуг может передаться по материнской линии.
Помимо генетики, есть иные факторы риска:
- Ограничение подвижности в мамином животе или у младенца при помощи пеленок;
- Избыток прогестерона на последнем триместре вынашивания плода;
- Сильнейший токсикоз в начале беременности и тонус матки на всем ее протяжении;
- Интоксикация, в том числе и алкоголем, наркотиками, фармпрепаратами;
- Неправильное положение плода (чаще – ягодичное предлежание) или его большой размер;
- Дефицит ценных элементов (особенно кальция, фосфора, витамина Е);
- Врожденный дефект вертлужной впадины;
- Болезни будущей мамы – хронические или инфекционные.
Считается, что суставные проблемы могут возникнуть вследствие неблагополучной экологической обстановки в месте рождения.
Какие виды и степени заболевания существуют?
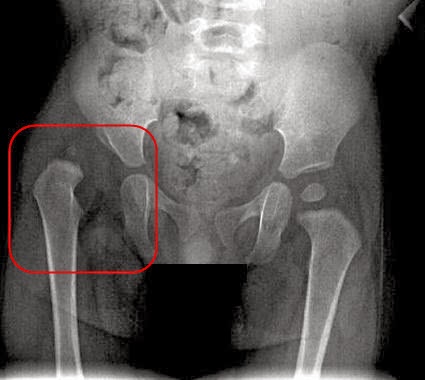 У грудничка связки излишне эластичны и не всегда способны удержать головку бедра в суставной впадине. При неблагоприятных обстоятельствах она принимает неестественное положение. В зависимости от этого определяют четыре основных типа тазобедренных суставов у ребенка с несколькими подтипами:
У грудничка связки излишне эластичны и не всегда способны удержать головку бедра в суставной впадине. При неблагоприятных обстоятельствах она принимает неестественное положение. В зависимости от этого определяют четыре основных типа тазобедренных суставов у ребенка с несколькими подтипами:
- Нормальный сустав
- Имеются незначительные нарушения.
- Подвывих бедра.
- Сильный вывих.
У большинства малышей регистрируют тип 2а. Это легкая степень недуга, предвывих. Мышцы и связки еще не изменены, но если не начать лечение, болезнь перейдет в более серьезные стадии. При подвывихе связки потеряют напряженность, и головка начинает двигаться вверх. Вывих приведет к тому, что она выйдет из впадины, и лечение окажется длительным, возможно даже хирургическим.
На терапевтический курс влияет и форма недуга:
- Ацетабулярная, когда вследствие неправильного строения ветлужной впадины происходит заворот сустава, хрящевое окостенение и смещение бедренной головки.
- Эпифизарная, характеризующаяся плохой подвижностью суставов и сильной болью;
- Ротационная – с неверным размещением костей в плоскости, приводящая к косолапости.
Каждая форма может проявиться на любом из суставов либо на обоих.
Как обнаружить патологические изменения?
Симптомы заболевания могут быть замечены еще в родильном доме, в первые дни жизни малыша. Неонатолог осматривает кроху, учитывая факторы риска и тяжесть протекания беременности. Особенно тщательному осмотру должны подвергаться девочки и крупные мальчуганы. Но чаще дисплазия тазобедренного сустава у детей выявляется ортопедом, который проводит первое обследование.
Симптомы дисплазии тазобедренных суставов у новорожденного
Главные признаки недуга, которые несложно обнаружить родителям:
- Невозможно развести согнутые в коленках ноги сильнее, чем на 60 градусов.
- При измерении по коленным чашечкам одна нога короче.
- Ребенок достиг трехмесячного возраста, а складочки над и под коленками, чуть ниже ягодиц различаются. У здорового малыша они к этому возрасту выравниваются, становятся симметричны по расположению и глубине на обеих ножках. Но такой признак не способен указать на патологию обоих тазобедренных суставов.
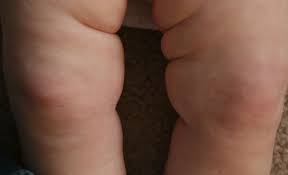
Несимметричные складки на ногах при дисплазии
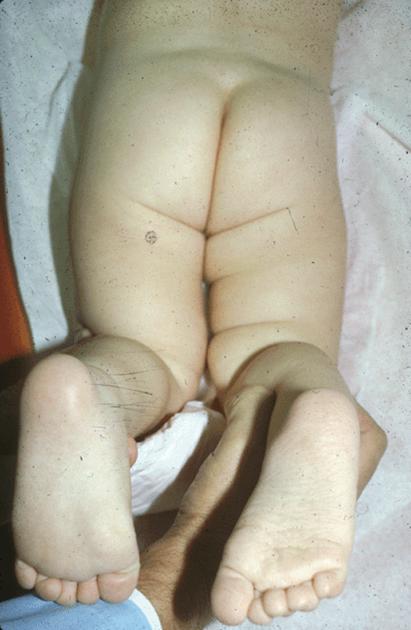
Несимметричные складки на ногах при дисплазии
- «Щелкающий» симптом – при разведении либо сведении ног слышен щелчок из-за соскальзывания бедренной головки. Этот признак подтвердит недуг лишь у детей младше месяца.
Дополнительными признаками считаются расстройство поискового и сосательного рефлекса, неправильный пульс и вялые мышцы в зоне бедер и таза, кривошея. У деток постарше на болезнь может указывать позднее вставание на ножки, «утиная» походка, проблемы с координацией движений. При появлении подобных симптомов следует записаться на прием к ортопеду.
Аппаратные исследования
На основе внешнего осмотра и пальпации диагноз никогда не ставят. При подозрении на заболевание необходимо проведение аппаратных исследований.
К наиболее эффективным диагностическим методикам относятся:
- Ультразвуковая диагностика. Позволяет выявить патологические изменения у деток первых месяцев жизни.
- Рентгенограмма. Также дает точный результат: на рентгеновских фото видны отклонения от нормы. Но детям 1 года жизни такая процедура не рекомендована из-за вредного облучения.
- Компьютерная и магнитно-резонансная томография. Проводят при необходимости операции, чтобы получить полную картину состояния суставов в нескольких проекциях.
Артрография и артроскопия позволяют судить о состоянии костных поверхностей, связок, хрящей. Из-за сложности проведения их используют только в самых непонятных случаях.
Очень важна дифференциальная диагностика, ведь существуют болезни со схожими симптомами, но требующие иных терапевтических приемов. К ним относятся паралитический вывих бедра, артрогрипоз, рахит, метафизарный перелом, эпифизарная остеодисплазия.
Методы лечения при диагнозе дисплазия тазобедренного сустава у грудничка
Даже если дефект сустава не слишком значительный, терапию нужно начинать безотлагательно. Предвывих способен перейти в вывих.
Кроме того, лечение малыша до полугода будет быстрым и эффективным, самым маленьким достаточно проходить терапию два месяца. Недуг у ребятишек после года лечится гораздо дольше.
Терапия
Терапевтическая методика зависит от степени запущенности диспластического процесса.
К методам излечения дисплазии на первом году жизни относятся:
| Способ терапии | Как проводится? | В каком возрасте эффективен? |
| Широкое пеленание | Между ножек, согнутых под углом в 90 градусов, укладывают сложенную пеленку 16–21 см шириной. | От рождения до трех месяцев. |
| Подушка (перинка) Фрейка | Особый валик, закрепленный на теле крохи лямочками, фиксирует бедра в разведенном состоянии. Как и предыдущий метод, помогает лишь в самых лёгких случаях. | От рождения до трех месяцев. |
| Штаны Беккера | Трусики с войлочной или металлической вставкой в ластовице не дают сводить ножки вместе. Бывают разных размеров. | От одного до девяти месяцев. |
| Стремена Павлика | Бандаж из мягкой ткани, также закрепленный лямочками, обеспечивает терапевтическое воздействие на проблемную зону, не ограничивая при этом движений крохи. | Со второго месяца до года. |
| Слинг и эргорюкзак | Дают возможность малышу находиться в правильной и удобной для него позе. | Слинг – с рождения, эргорюкзак – с пяти месяцев. |
В серьезных случаях применяются фиксирующие шины-распорки. Это могут быть эластичные шины Виленского и Волкова либо гипсовые аналоги с дистракционной системой. Такая терапия рассчитана на детей до 3 лет. Индивидуальные варианты применяют и для ребятишек постарше, но обычно в виде подстраховки после операции.
Закрытое вправление вывиха в тазовом суставе проводят в сложных случаях деткам до 6 лет. Тем, что старше, такая терапия только навредит. Скелетное вытяжение способно помочь при тяжелых патологиях дошколятам до 7 лет.
Самые запущенные варианты, при невозможности решить проблему терапевтическими методами, лечатся хирургически.
Хирургическое лечение

Операция может быть открытой или эндоскопической – это зависит от тяжести недуга. Обычно, если лечение дисплазии начать вовремя, удается обойтись консервативными методами.
Риски , связанные с хирургическим вмешательством (кровотечения, инфекции, и те риски, которые связаны с анестезией) — минимальны. Однако, о время проведения операции у детей, ортопеды действительно должны проявлять особую осторожность, чтобы избежать состояния под названием асептический некроз, при котором головка бедренной кости (мяч тазобедренного сустава) не получает достаточного количества крови, состояние , которое может привести к неправильному росту костей.
Физиопроцедуры, упражнения при дисплазии тазобедренных суставов, массаж
 Гимнастика при дисплазии тазобедренных суставов направлена на сгибание-разгибание, сведение-разведение ножек. Упражнения можно выполнять и дома, но ЛФК должен порекомендовать ортопед, ориентируясь на возраст и тяжесть патологии.
Гимнастика при дисплазии тазобедренных суставов направлена на сгибание-разгибание, сведение-разведение ножек. Упражнения можно выполнять и дома, но ЛФК должен порекомендовать ортопед, ориентируясь на возраст и тяжесть патологии.
Физиотерапия снизит воспаление и боль, улучшит регенерацию клеток в тканях. К наиболее эффективным процедурам такого рода относятся:
- Электрофорез;
- Парафиновые аппликации;
- Амплипульстерапия;
- Ультразвук;
- Магнитотерапия;
- Гипербарическая оксигенация;
- Иглотерапия;
- Грязелечение.
Укрепит мышцы и суставные сумки массаж при дисплазии тазобедренных суставов у новорожденных. Делать его необходимо регулярно шесть раз в сутки перед кормлением. Новорождённый лежит на спинке, а взрослый максимально разводит согнутые в коленках ножки и попеременно выпрямляет и сгибает их восемь раз.
Каков прогноз на выздоровление?
При своевременном начале ортопедической терапии полное выздоровление абсолютно реально. Но если игнорировать проблему, заболевание приводит к тяжелейшим осложнениям и инвалидности.
Без лечения эти дети сталкиваются с высоким риском развития остеоартрита во взрослом возрасте, с соответствующими дегенеративными изменениями, которые вызывают хронические и прогрессирующие боль и жесткость в суставах.
Хотя цифры трудно определить, некоторые члены медицинского сообщества считают, что до 50% взрослых людей, состояние здоровья которых, в конечном счете, требуют замены тазобедренного сустава из-за остеоартрита, получили заболевание в результате не диагностированной в детском возрасте, проблемы с тазобедренным суставом. В большинстве случаев, у взрослых пациентов, при обследовании, также диагностируется дисплазия тазобедренного сустава.
Последствия дисплазии тазобедренного сустава у новорожденных:
- Диспластический коксартроз;
- Неоартроз;
- Опорно-двигательные дисфункции;
- Проблемы с осанкой;
- Сколиоз;
- Плоскостопие;
- Остеохондроз;
- Некротические изменения в головке бедра.
Чтобы этого не случилось, недуг нужно начинать лечить насколько возможно раньше. А еще лучше – предусмотреть, чтобы малыш родился здоровым. Будущей маме следует избегать негативных влияний на плод, правильно питаться. Пеленать кроху нужно свободно, так, чтобы ничего не мешало движению, а подгузники не давили на тазовую область.

Как уже отмечалось, чем раньше диагностировано заболевание и началось лечение, тем выше шансы успешного исхода: полное вправление вывиха бедра, которое подтверждается на рентгеновских снимках и при физическом осмотре. Дети, которые прошли лечение дисплазии тазобедренного сустава, должны осматриваться ортопедом на регулярной основе (периодичность определяет врач, но чаще всего — один раз в 3-6 месяцев), пока скелет полностью не окрепнет (до момента окончания роста ребенка), чтобы гарантировать, что нормальное развитие тазобедренного сустава продолжается. В некоторых случаях, вывих бедра, который был успешно устранен, еще может развиваться в дисплазии в последующие годы, что потребует дополнительного лечения.
Выявить проблему на ранних сроках поможет детский ортопед, который должен обследовать малыша до трех месяцев. Он посоветует, что делать при любых суставных проблемах.
Также рекомендуем прочитать статьи:
- Семь важных вопросов о вальгусной деформации стопы у детей
- Как исправить плоскостопие у детей и избежать осложнений
- Как быстро справиться с пупочной грыжей у детей
Помните, что поставить правильный диагноз может только врач, не занимайтесь самолечением без консультации и постановки диагноза квалифицированным врачом. Будьте здоровы!
Источник