Prp при гонартрозе коленного сустава

»
PRP терапия коленного сустава лечение в Москве
6 Января 2020
Сиденков А.Ю.
2194
Сегодня Prp-терапия коленного сустава один из самых безопасных и эффективных способов лечения дегенеративных заболеваний. Она эффективна при артрозе, хондромаляции, воспалительных заболеваниях, разрушении суставного хряща. PRP работает там где нужна регенерация тканей. Плазмотерапия эффективно снимает воспаление, убирает дискомфорт и восстанавливает структуру хрящевой ткани, сухожилий, связок, мышц.
/
15 летний опыт лечения заболеваний суставов и позвоночника
Всё за 1 день — диагностика, консультация и начнём лечение
Прием врача 0 руб! до 15 июня!
при лечении у нас
15 летний опыт лечения заболеваний суставов и позвоночника
Всё за 1 день — диагностика, консультация и начнём лечение
Прием врача 0 руб! до 15 июня! при лечении у нас
Prp-плазмотерапия коленного сустава – что это такое?
Это современная лечебная инъекционная процедура, суть которой заключается в инъекциях обогащенной тромбоцитами, собственной плазмы крови пациента. Prp-терапия колена отлично восстанавливает разрушенные ткани сустава:
Суставной хрящ, при наличии дефектов и разрушений;
Мениски, в случаях дегенеративного износа;
Связки (боковые и крестообразные) при частичных разрывах;
Улучшает качество синовиальной жидкости (смазывает сустав).
Особенность prp-терапии коленного сустава состоит в том, что она лечит не воздействием извне (как обычные лекарства), а стимулирует организм пациента на выработку собственных биологически активных веществ. Наилучший результат заметен именно при внутрисуставном введении препарата. По некоторым показаниям допускается и околосуставное введение плазмы.
Эффекты от применения метода
Активизация обменных процессов, за счет действия факторов роста, содержащихся в тромбоцитах;
Улучшение питания тканей колена (связок, сухожилий, хрящей, костей), в концентрированной плазме содержится большое количество витаминов, аминокислот, стимуляторов регенерации;
Снятия болевого синдрома, вызвано уменьшением воспалительной реакции;
Устранение дискомфорта при движениях колена, за счет стимулирования выработки суставной смазки;
Ускорение заживления поврежденных связок, сухожилий, мышц, окружающих коленный сустав;
Купирование воспалительных процессов;
Ускорение реабилитации после бытовых и спортивных травм;
Позволяет добиться стойкой, длительной ремиссии при хронических вялотекущих заболеваниях.
Какие результаты стоит ждать пациенту
Увеличение свободы передвижений – снижение дискомфорта и боли при ходьбе, уменьшается хромата;
Становиться легко сгибать и разгибать колено, проще вставать и садиться, легче одевать обувь;
Повышение качества жизни, снижается потребность в посторонней помощи (или пропадает вовсе);
Уменьшение хруста и щелчков в суставе при движениях;
Снижение воспаления, восстановление поврежденных тканей, как следствие, остановка или регресс болезни;
Улучшение местного иммунитета, внутреннего гомеостаза сустава.
Показания
Артроз – снимает боль и воспаление, останавливает или существенно замедляет дегенерацию и деформацию сустава, кости, хряща (prp-терапия при артрозе коленного сустава является одним из самых действенных способов восстановления хрящевых клеток). Эффективно на 1,2 и 3 стадиях остеоартрита;
Артрит – уменьшает воспаление, повышает подвижность колена, устраняет дискомфорт, восстанавливает поврежденные участки хряща;
Хондромаляция – способствует снятию отека, уменьшает характерный «хруст», убирает неприятные ощущения, способствует активному цитогенезу (росту) новых клеток хряща;
Остеохондрит – способствует восстановлению и регенерации поврежденных хрящей, уменьшает очаг поражения, снимает боль;
Дегенеративные поражения мениска – убирает отек, дискомфорт, помогает при 1,2 и 3 стадиях повреждения мениска;
Частичные разрывы связок – снимает болевой синдром, убирает отек, ускоряет регенерацию коллагеновых и эластиновых волокон связки.
Записаться на лечение
Классическая схема прп-лечения коленного сустава
1 Этап: Забор венозной крови
Для получения необходимого количества плазмы из вены отбирают около 20 мл крови. В зависимости от методики используют вакуумную систему забора с иглой «бабочка» или специальный шприц. Для лучшего кровонаполнения вен, предварительно выше места инъекции накладывают жгут.
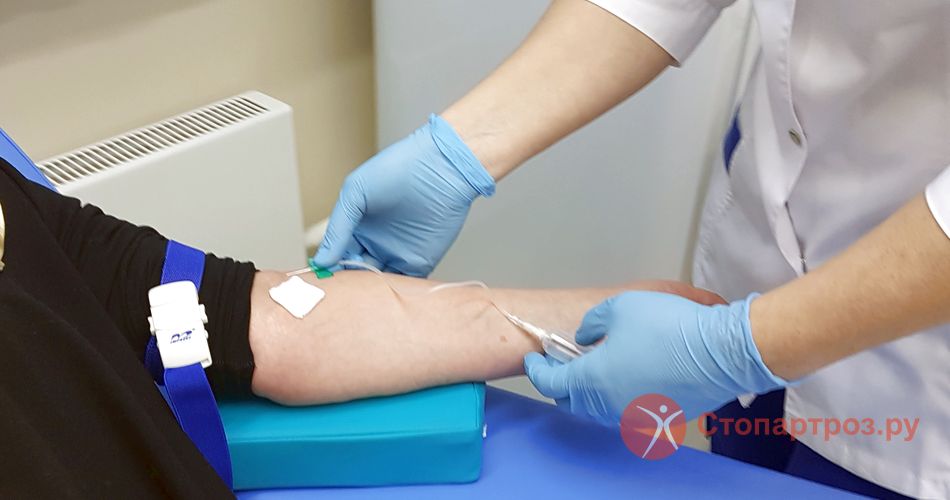
Забор крови из локтевой вены. Используют герметичную систему, чтобы избежать контакта крови с воздухом.
.
2 Этап: Приготовление плазмы
Специальная медицинская центрифуга помогает разделить кровь на фракции, это происходит во время быстрого вращения пробирок. Таким образом плазма скапливается в верхней части, а лейкоциты и эритроциты в нижней части. Весь процесс занимает около 5-10 минут. Общий объем получаемой плазмы не превышает 5-7 мл.

Центрифугирование пробирок с кровью необходимо для выделения обогащенной тромбоцитарной плазмы
3 Этап: Введение обогащенной плазмы в полость сустава
Введение проводят под предварительно выполненной местной анестезией, в положении пациента сидя или лежа. Prp-терапию проводят строго в суставную щель. В трудных случаях применяют УЗИ наведение.
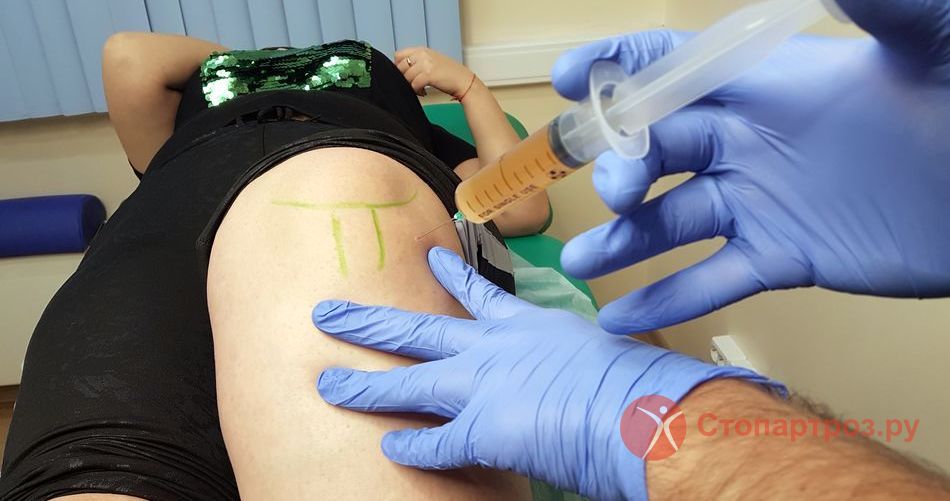 |
| Внутрисуставное введение готового препарата Prp-терапии |
Как это работает?
Тромбоциты большое количество факторов роста – это особые биологически активные белки, мощные стимуляторы синтеза новых клеток и регенерации (именно за счет этого происходит быстрая остановка кровотечения при повреждении).
Какие анализы назначаются перед процедурой
Лабораторные анализы крови для исключения анемии, выявления воспалительных инфекционных процессов;
Определение свертываемости крови;
Дополнительные анализы назначают по показаниям, на усмотрение лечащего врача.
Противопоказания для проведения prp-терапии колена
Низкий уровень тромбоцитов;
Острый инфекционно-воспалительный процесс;
Низкий уровень эритроцитов, гемоглобина;
Тромбофилия, гемофилии, патологии свертываемости крови;
Онкологические заболевания крови и кроветворных органов;
Преимущества проведения плазмотерапии в клинике «Стопартроз»:
Полное оснащение специальной техникой для изготовления препарата.
Квалифицированные врачи с профессиональным медицинским образованием и опытом работы.
Широкая практика применения метода у пациентов разного возраста и состояния здоровья.
Индивидуальный подход – уделяем внимание каждому пациенту, заботимся о комфорте и безопасности.
Записывайтесь к нам на лечение по телефону +7 495 134 03 41 или оставляйте заявку на сайте.
Наши врачи

ЛИТВИНЕНКО Андрей Сергеевич
Травматолог ортопед
Врач спортивной медицины
Стаж: 17 летЗаписаться

СКРЫПОВА Ирина Викторовна
Физиотерапевт
реабилитолог
Стаж: 16 летЗаписаться

СИДЕНКОВ Андрей Юрьевич
Травматолог ортопед
Врач спортивной медицины
Стаж: 10 летЗаписаться

ЖЕЖЕРЯ Эдуард Викторович
Врач-ортопед
вертеброневролог
Стаж: 17 летЗаписаться
Расскажите о нас друзьям
Еще статьи →
Источник
Врачи ортопеды-травматологи Клинического госпиталя на Яузе проводят экспертную диагностику (лучевую, лабораторную), консервативную терапию (медикаментозную, внутрисуставные инъекции, PRP-терапию, клеточные технологии регенеративной медицины и др.) и высокотехнологичное хирургическое лечение гонартроза (артроза коленного сустава) — артроскопию, эндопротезирование, корригирующую остеотомию.
- Гонартроз наблюдается у каждого десятого человека старше 55 лет, каждого четвёртого из этих пациентов он приводит к инвалидности.
- До 80% пациентов с артрозом коленных суставов отмечают снижение качества жизни.
- Длительность функционирования современного эндопротеза коленного сустава спустя 10 лет после операции составляет– 99%, через 15 лет – 95%, через 20 лет – 90%.
Записаться на приём
Почему возникает артроз коленного сустава?
- Чаще всего причиной развития заболевания становятся травмы колена, особенно неоднократные (повреждения менисков, вывихи, переломы, гематомы и др.).
- Аналогично действуют часто повторяющиеся микротравмы сустава на спортивных тренировках, при постоянной работе «на ногах».
- Избыточный вес тела создаёт повышенную осевую нагрузку, разрушает сустав.
- Дегенеративно-дистрофический процесс в суставе может возникать и после перенесенных воспалительных заболеваний (артритов при подагре, псориазе, ревматоидного артрита, спондилоартрита- болезни Бехтерева).
- Эндокринные заболевания, изменения гормонального фона (например, климакс), обменные нарушения усугубляют патологические изменения в суставе.
Основные симптомы ДОА коленного сустава
- При гонартрозе 1 степени — в начальной стадии заболевания возникает периодическая боль в коленном суставе после нагрузки (ходьба, бег, долгое стояние на ногах), которая проходит после отдыха. На этом этапе практически отсутствует деформация сустава, ограничения подвижности.
- Постепенно боли учащаются и усиливаются, особенно при подъеме и спуске по лестнице, а также в начале ходьбы после длительного сидения (стартовые боли)
- При гонартрозе 2 степени боли в колене при нагрузке становятся постоянными, проходят лишь после длительного отдыха, пациент прихрамывает при ходьбе
- При движениях появляется хруст в суставе
- Ограничивается объем движений в коленном суставе (при сгибании «до упора» появляется резкая болезненность)
- При осмотре области сустава можно заметить припухлость, деформацию
- При ДОА коленного сустава 3 степени, что соответствует тяжёлому гонартрозу, боли в суставе беспокоят даже в покое, не дают заснуть, объем движений снижается значительно, больные ходят на полусогнутых ногах, наблюдается выраженная деформация коленного сустава (О-образная или Х-образная форма ног)

Диагностика
- Опрос и осмотр врачом травматологом-ортопедом выявляет типичные признаки дегенеративно-дистрофического заболевания сустава (боли при пальпации, ограничение подвижности, крепитация, деформация, наличие выпота в суставе).
- Проводится рентгенологическое исследование коленного сустава (определяется сужение рентгеновской суставной щели, наличие остеофитов, субхондрального склероза), при необходимости – компьютерная томография сустава.
- Ультразвуковое исследование сустава позволяет обнаружить истончение хряща в суставе, изменения в связках, мышцах, мягких тканях вокруг сустава, воспалительный выпот в полости сустава, изменения менисков.
- Максимально точную информацию даёт магнитно-резонансная томография коленного сустава, выявляющая изменения хрящевой и костной ткани, связок, менисков, синовиальной оболочки, позволяющая дифференцировать посттравматический артроз коленного сустава и артрит, опухолевый процесс.
- Широко используется в диагностике заболеваний сустава диагностическая пункция и артроскопия коленного сустава, а также лабораторное исследование полученной во время процедуры синовиальной жидкости.
Лечение гонартроза
Лечение артроза коленного сустава зависит от стадии заболевания.
Консервативное
На ранних стадиях ДОА возможно успешное комплексное консервативное лечение, направленное на купирование воспаления, восстановление хряща, устранение боли, восстановление функции сустава в полном объёме:
- Лечебно-охранительный режим – необходимо ограничить нагрузку на сустав, обеспечить покой.
- Консервативное лекарственное лечение гонартроза:
- использование анальгетиков, нестероидных противовоспалительных средств, хондропротекторов,
- местное применение лекарств в видей мазей, гелей,
-
 внутрисуставное введение индивидуально подобранной комбинации медикаментов, которая может включать гормональные средства для быстрого купирования воспаления, препараты на основе гиалуроновой кислоты для восполнения синовиальной жидкости и др.
внутрисуставное введение индивидуально подобранной комбинации медикаментов, которая может включать гормональные средства для быстрого купирования воспаления, препараты на основе гиалуроновой кислоты для восполнения синовиальной жидкости и др. - PRP терапия — внутрисуставные инъекции PRP (собственной плазмы, обогащённой тромбоцитами)
- Методики регенеративной медицины — внутрисуставные инъекции аутологичных клеток стромально-васкулярной фракции, клеток – предшественниц хрящевой ткани, полученных из собственной жировой ткани.
- Массаж, физиотерапия, мануальная терапия.
- Обязательное использование лечебной физической культуры с комплексом упражнений, направленных на улучшение кровообращения в суставе, увеличение объема движений.
Хирургическое
 Артроскопия коленного сустава
Артроскопия коленного сустава
При выраженных изменениях в суставе (запущенном остеоартрозе, травматических дефектах) ортопеды-травматологи Клинического госпиталя на Яузе проводят оперативное лечение артроза коленного сустава с использованием артроскопии (операции на мениске, хряще, удаление «суставной мыши», синовэктомию и др.).
Эндопротезирование коленного сустава
При неэффективности иных методов лечения мы проводим эндопротезирование коленного сустава с использованием современных протезов лучших мировых производителей. Это надёжный способ избавить пациента от боли и вернуть ему подвижность и достойное качество жизни.
В наше время нет смысла терпеть боль и неудобства из-за суставной боли. Современные медицинские технологии позволяют помочь при артрозе коленного сустава практически любой стадии. Обратитесь к врачу и воспользуйтесь существующими возможностями.
Стоимость услуг
- Консультации травматолога-ортопеда
Прием (осмотр, консультация) врача-травматолога-ортопеда первичный
3 900 руб.
Прием (осмотр, консультация) врача-травматолога-ортопеда повторный
2 900 руб.
Подробнее цены на услуги Вы можете посмотреть в прайсе или уточнить по телефону, указанному на сайте.
Источник
Деформирующий остеоартроз (ДОА) крупных сустав широко распространен во всем мире, а заболеваемость им составляет 8-12%. Известно, что артроз коленного сустава (гонартроз) чаще всего встречается у людей старше 55 лет. Однако в последние годы наблюдается рост заболеваемости среди лиц средней возрастной группы (40-55 лет). У молодых пациентов с артрозом часто возникает необходимость в артроскопии коленного сустава. Операцию делают для того, чтобы замедлить прогрессирование болезни и перенести эндопротезирование на более поздние сроки.
Деградация внутреннего мыщелка.
Для чего проводится артроскопия
Большинство случаев деформирующего артроза не обходится без хирургического лечения. На 2-3 стадиях болезни медикаментозная терапия становится малоэффективной. Нестероидные противовоспалительные средства (НПВС) и стероидные гормоны перестают справляться с болью и воспалением. А хрящевая ткань продолжает разрушаться несмотря на прием хондропротекторов и внутрисуставные инъекции гиалуроновой кислоты.
В молодом возрасте многие пациенты отказываются от эндопротезирования и ищут всевозможные способы отложить замену коленного сустава.
Сегодня в хирургическом лечении гонартроза используют три операции: артроскопию, корригирующую остеотомию и тотальное эндопротезирование. У ортопедов нет единого мнения насчет выбора того или иного метода.
Доминирующую позицию среди оперативных методик пока что занимает эндопротезирование — полная замена коленного сустава искусственным эндопротезом. Однако специалисты все больше склоняются к органосохраняющим операциям, которые дают возможность сохранить анатомо-функциональную целостность коленного сустава. К таким операциям и относится артроскопия. Она обеспечивает хороший функциональный результат и позволяет отложить эндопротезирование как минимум на несколько лет.
Плюсы и минусы операции
Главный плюс артроскопии в том, что она является органосохраняющей операцией. В отличие от эндопротезирования, она не требует удаления коленного сустава и установки искусственного имплантата.
Артроскопия — это малоинвазивное хирургическое вмешательство, которое проводится без вскрытия суставной полости. Все манипуляции хирург выполняет через маленькие разрезы, под визуальным контролем (для этого в полость сустава вводится специальная камера). Благодаря этому реабилитация после артроскопии длится недолго и протекает относительно легко.
Во время процедуры.
Минусом артроскопии является ее низкая эффективность в пожилом возрасте и у пациентов с гонартрозом 3-4 стадии. В запущенных случаях в ее выполнении нет смысла, поскольку вскоре после этого все равно придется делать эндопротезирование. Однако у молодых пациентов с остеоартрозом 2-3 стадии, у которых сохранена ось нижней конечности, артроскопия позволяет добиться значительного эффекта и дольше сохранять трудоспособность.
Необходимость хирургического вмешательства
Артроскопию делают не ранее, чем на 2-й стадии гонартроза, когда у пациента разрушено 20-25% хрящевой ткани. Показанием для хирургического вмешательства может быть нарушение подвижности сустава, рецидивирующий синовит или хронический болевой синдром, который не поддается консервативному лечению. К хирургическому вмешательству также могут прибегать в тех случаях, когда человек не хочет в больших количествах принимать противовоспалительные препараты. Как известно, регулярный прием НПВС может навредить желудочно-кишечному тракту.
Людям трудоспособного возраста, у которых ограничена подвижность колена, артроскопия помогает вернуться к нормальному образу жизни. А пациентам с постоянной болью — на несколько лет почувствовать облегчение и отказаться от приема обезболивающих средств (полностью или частично).
Как проводится вмешательство
Операция выполняется под спинальной или периферической регионарной анестезией. Во время артроскопии пациент находится в сознании и может наблюдать за всем происходящим на экране.
Перед хирургическим вмешательством кожу в области коленного сустава обрабатывают с соблюдением всех правил антисептики. Затем хирург делает несколько небольших разрезов. Через них он вводит в полость сустава хирургический инструментарий и артроскоп с камерой. Во время операции изображение выводится на экран, чтобы хирург мог выполнять нужные манипуляции под визуальным контролем. За ходом хирургического вмешательства может наблюдать и сам пациент.
Операция при артрозе коленного сустава 3 и 4 стадии
Для пациентов с артрозом 3 и 4 стадии «золотым стандартом» лечения является эндопротезирование. Полная замена коленного сустава позволяет полностью избавиться от хронических болей и восстановить утраченные функции конечности. В отличие от артроскопии, эндопротезирование гарантирует длительный результат. Современные эндопротезы могут успешно служить до 15-20 лет.
Разрушение хрящей при выраженном артрозе, вид через артроскоп.
В запущенных случаях, по особым медицинским и социальным показаниям, пациентам рекомендуют артродез. Это операция отчаяния, которая предусматривает полное обездвиживание сустава. В таком случае сохраняется опороспособность конечности, но ее функции сильно страдают.
Типы операций при гонартрозе
Сегодня существует несколько видов артроскопических вмешательств. Наиболее распространенные из них:
- Артроскопический лаваж и дебридмент — санационная операция, в ходе которой хирург промывает суставную полость и удаляет из нее фрагменты разрушенных хрящей.
- Хондропластика (мозаичная, коблационная, абразивная) — операция, направленная на восстановление разрушенных хрящей. Вместе с выполнением хондропластики хирург может удалять искривленные мениски, менять форму поврежденных связок и капсулы и т.д.
- Плазменная абляция — воздействие холодом на суставной хрящ. Вызывает уплотнение коллагена в хряще и тем самым улучшает его структурное и функциональное состояние.
- Лазерная артроскопия — предусматривает воздействие на хрящи, субхондральную кость, мениски и синовиальную оболочку специальным лазером. Это высокоэффективная методика, которая пока что используется редко, но продолжает активно внедряться в клиническую практику.
Пациентам, у которых нарушены осевые параметры конечности, вместо артроскопии чаще всего делают корригирующую остеотомию. Операция более инвазивна, но дает гораздо лучший эффект. Она позволяет восстановить ось нижней конечности и добиться хороших функциональных результатов.
Осложнения и последствия
Артроскопия — наиболее безопасная из всех операций на коленном суставе. В редких случаях она может сопровождаться интра- и послеоперационными осложнениями: повреждением нервов, растяжением внутренней боковой связки, затеком внутрисуставной жидкости или кровоизлиянием в суставную полость. Очень редко возникает инфицирование и нагноение. Частота развития осложнений при артроскопических вмешательствах составляет не более 1-2%. Для сравнения: после эндопротезирования неблагоприятные исходы операции и осложнения возникают у 4% пациентов.
Эндопротезирование колен в Чехии: гарантии, цены, реабилитация, отзывы и статистика.
Узнать подробнее
Послеоперационная реабилитация
Восстановительный период обычно длится не дольше двух месяцев. А послеоперационные раны заживают в течение 10-14 дней.
В первые дни после артроскопии больному требуется щадить конечность и придавать ей возвышенное положение. Для профилактики тромбоэмболических осложнений ему также необходимо носить компрессионное белье. Лечебную гимнастику пациенту назначают уже на следующий день после операции. Сначала больной занимается в постели, лежа на спине, а затем — в положении стоя.
Подведем итоги
Артроскопические операции эффективны при гонартрозе 2-3 стадии, когда сохранена ось нижней конечности. Они позволяют улучшить функциональное состояние колена и временно избавиться от симптомов артроза. Но скорее всего через несколько лет коленный сустав все равно придется заменить. Поэтому артроскопию следует рассматривать только как временную меру, позволяющую отложить эндопротезирование.
Пациентам с запущенным остеоартрозом следует рассматривать другие варианты хирургического лечения. Наиболее эффективной операцией в этом случае является тотальное эндопротезирование коленного сустава.
Источник
