Протокол описания коленного сустава
(Новости лучевой диагностики 2000 2: 5-7)
Структура и содержание протокола исследования костей и суставов конечностей.
Стандартный протокол состоит из трех частей: заголовка (вводная часть), описания лучевой картины и заключения. В заголовке должны быть указаны метод (методика) лучевого исследования, орган (часть тела, часть конечности), который был объектом изучения, и проекции съемки. Кроме того, в заголовке приводят дату исследования, а в условиях неотложной медицинской помощи и точное время выполнения процедуры (часы и минуты).
Содержание протокола зависит прежде всего от того, выявлены ли патологические изменения. При «нормальной» картине допустимы краткие характеристики, например «на обзорных рентгенограммах правого локтевого сустава патологических изменений не обнаружено».
При наличии отклонений от «нормы» в протоколе описывают проявления патологического состояния, руководствуясь пунктами приведенной выше схемы. Строгая последовательность важна потому, что весьма разнообразны возрастные и индивидуальные особенности величины, формы и структуры костей. При оценке структуры костей приходится постоянно сообразовываться с клиническими данными ввиду зависимости структуры от образа жизни человека, состояния его эндокринной и гемопоэтической систем. Сравнительно небольшие отклонения от привычного положения, величины и формы костей, не сопровождающиеся нарушением функции костно-мышечной системы, следует рассматривать как варианты, не имеющие существенного клинического значения, К аномалиям развития относят более выраженные отклонения, но не ведущие к заметному нарушению функции. Грубые изменения, влекущие за собой резкое нарушение или невозможность выполнения важной функции, принято именовать уродством развития костно-суставного аппарата.
При описании патологических состояний рекомендуется использовать перечисленные ниже термины. Отклонение в расположении осей соединяющихся друг с другом костей называется девиацией. Примером являются варусные и вальгусные положения костей конечностей, косолапость, плоскостопие и др. Характеризуя изменения величины костей, следует различать ее равномерное и неравномерное (локальное) уменьшение или увеличение. Равномерное уменьшение кости наблюдается при ее недоразвитии или при атрофии, неравномерное — главным образом при воспалительном и опухолевом поражении. Удлинение кости наблюдается при частичном гигантизме. Утолщение кости возникает при повышенной нагрузке (рабочая гипертрофия) или в результате избыточного разрастания и окостенения надкостницы с ее ассимиляцией кортикальным слоем (встречается при расстройствах кровообращения, интоксикациях, воспалительных процессах). Деформации кости крайне разнообразны. Удобно выделять деформацию кости с увеличением ее объема, без изменения объема и с уменьшением объема.
Необходимо четко разграничивать выступы на поверхности кости, связанные с нарушениями развития (экзостозы), и выступы, образовавшиеся в результате воспалительного процесса (остеофиты). Описывая контуры кости, целесообразно применять общепонятные термины: резкие, нерезкие, ровные, неровные, выпуклые, вогнутые, пол и циклические (фестончатые). Эти же термины используют при оценке контуров очаговых образований в костях и суставах. Небольшие четкие выемки на внутренней поверхности кортикального слоя называют лакунами.
Центральным пунктом анализа рентгенограмм является в большинстве случаев изучение костной структуры, т.е. взаимоотношения костных балок и трабекул и костномозговых пространств, соотношения компактного и губчатого костного вещества, величины костномозгового канала и т.д. Здесь невозможно изложить сведения о многогранных изменениях костной структуры при повреждениях, воспалительных, дистрофических и опухолевых поражениях и т.п. Ограничиваемся перечислением основных терминов, рекомендуемых при протоколировании результатов рентгенологического исследования костей и суставов.
Можно различать четыре типа перестройки костной структуры: остеопороз, остеосклероз, зона перестройки и периостоз. Остеопороз бывает местным (локальным), регионарным, распространенным (поражает кости целой конечности) и системным (генерализованным). Кроме того, выделяют неравномерный (пятнистый) остеопороз и равномерный (диффузный) остеопороз. Проявлением остеопороза бывает также спонгиозирование кортикального слоя, его расслоение. Остеосклероз может быть локальным (ограниченным), распространенным или системным (генерализованным). Результатом нарушения развития являются внутрикостные очаговые образования, состоящие из компактного вещества. Мелкие очаги правильной формы обычно именуют компактными островками, а более крупные и неправильной формы — эностозами.
Значительные нарушения костной структуры отмечаются при воспалительных и опухолевых процессах. Для обозначения рассасывания костных балок и трабекул применяют термин «остеолиз», а их разрушения — «деструкция». Очаги разрушения могут располагаться в центральном отделе кости или в краевом отделе (тогда указывают на поверхностную или краевую деструкцию). Небольшие краевые дефекты называют узурами. Омертвевший участок кости принято именовать некрозом, а отделившийся от окружающей костной ткани фрагмент — секвестром (при воспалительных процессах). Если в результате деструкции обособилась часть диафиза во всю его толщу, то говорят о тотальном (цилиндрическом) секвестре. Более часты так называемые частичные секвестры. Они могут состоять из компактного костного вещества (кортикальный секвестр) или губчатого вещества (спонгиозный секвестр). Секвестр бывает поверхностным (субпериостальным) и проникающим.
Для описания картины обызвествления надкостницы используют целый ряд терминов. При наличии узкой полоски обызвествленной надкостницы, отделенной от тени кортикального слоя зоной просветления, говорят об отслоенном периостите. В зависимости от структуры тени отслоенной надкостницы различают линейный, слоистый и многослойный периостит. Если периостальные наслоения образуют причудливые очертания, то пишут о бахромчатом или кружевном периостите. Если обызвествление тканей происходит по ходу сосудов, проходящих в фолькмановых каналах, то на рентгенограммах вырисовываются тонкие полоски, перпендикулярные к поверхности кости (например, при опухоли Юинга). Их называют спикулами или, не вполне точно, игольчатым периоститом.
Изменения костной структуры могут быть связаны с появлением полостей и дефектов в кости. Анализируя клинические и рентгенологические данные, врач в большинстве случаев может различить кисты, кистевидные образования, абсцессы, каверны (при туберкулезе), дефекты в результате хирургических вмешательств,
Важным этапом анализа является изучение сустава и суставных концов костей. Нормальные соотношения суставных концов при аномалиях развития и многих травматических, воспалительных и опухолевых поражениях нарушены. У здорового человека формы суставной головки и впадины соответствуют друг другу, контуры их закругленные, резкие, ровные. Щель любого сустава имеет равномерную высоту, дугообразную или лентовидную форму. При подвывихе суставная щель приобретает клиновидную форму. Равномерное сужение рентгеновской суставной щели наблюдается при дистрофических изменениях суставного хряща, неравномерное — главным образом при воспалительных процессах. Изменения замыкающих костных пластинок эпифизов должны быть обязательно отмечены в протоколе. В норме замыкающая пластинка суставной головки более узкая, чем у суставной впадины. При нарушении функции сустава вследствие деформирующего артроза толщина замыкающих пластинок головки и суставной впадины часто уравнивается. Наоборот, атрофия замыкающих костных пластинок указывает на развитие фиброзного анкилоза. Его, конечно, надо отличать от костного анкилоза, при котором костные балки непосредственно переходят из суставной головки в суставную впадину. Попутно отметим необходимость строго отличать анкилоз, т.е. слияние эпифизов двух смежных костей, от физиологического процесса слияния эпифизов и метафизов, апофизов и диафизов, который именуется синостозом. Врожденную же аномалию неразделения костей обозначают термином «конкресценция» (например, врожденное неразделение тел соседних позвонков или неразделение соседних ребер).
При описании состояния замыкающих пластинок употребляют термины «истончение», «утолщение», «склерозирование», «неравномерность толщины», а при оценке субхондрального слоя кости термины «склерозирование (склероз)», «разрежение». Этим не ограничиваются изменения структуры эпифизов. Для здорового эпифиза типична мелкоячеистая костная структура, при остеопорозе она становится крупнопетлистой, при остеосклерозе делается настолько мелкопетлистой, что порой костный рисунок неразличим. В местах прикрепления суставной капсулы и связок к костной части эпифиза могут возникать узуры. Подобные мелкие краевые дефекты в суставных концах костей называют либо очагами деструкции, либо эрозиями. Анализируя состояние сустава у детей и подростков, обращают особое внимание на симметрию появления точек окостенения, время их выявления на рентгенограммах, размеры в миллиметрах, соответствие сроков синостозирования возрасту обследуемого.
Заключительным этапом анализа снимков должно быть изучение мягких тканей, окружающих кость (сустав), с оценкой их положения, объема и конфигурации. В патологических условиях встречаются различные нарушения структуры мягких тканей: появление в них газовых скоплений, флеболитов, обызвествленных паразитов, обызвествлений в бывших кровоизлияниях. Распространенные окостенения наблюдаются при интерстициалъном кальцинозе, при оссифицирующем миозите. При воспалительной инфильтрации теряется четкость изображения мышц и жировых прослоек между ними, затемняется подкожный жировой слой. При отеках можно заметить своеобразную петлистую структуру подкожной жировой клетчатки. Поражение слизистых сумок может привести к отложению извести в их содержимое, что не совсем удачно именуют оссифицирующим бурситом.
Крайне важна скрупулезность при описании характера перелома кости. При этом следует применять четко установленные термины. Различают переломы полные и неполные (надлом, трещина). Повторный перелом называют рефрактурой. По своему характеру перелом может быть компрессионный, торзионный, отрывной, оскольчатый, дырчатый. Обязательно указание на вне- или внутрисуставной тип перелома. Величину продольного или бокового смещения отломков указывают в сантиметрах, а углового и по периферии — в градусах. Для обозначения характера костной мозоли между отломками используют термины «периостальная», «эндостальная», «паростальная», «избыточная».
Протокол завершают заключением. Это диагностический вывод врача. Вывод основывают на анализе рентгенологической картины с учетом анамнеза и данных клинико-лабораторных исследований. В заключении могут содержаться рекомендации для последующих уточняющих исследований.
Примеры протоколов.
1) На рентгенограммах левого лучезапястного сустава определяется внутрисуставной перелом эпиметафиза лучевой кости, отрыв шиловидного отростка локтевой кости и разрыв дистального лучелоктевого соединения. Положение суставной поверхности лучевой кости по отношению к продольной оси этой кости значительно изменено ввиду тыльного смешения периферического отломка и поворота кисти в лучевую сторону. На снимке в боковой проекции суставная поверхность наклонена к тылу (угол равен 111°). На снимке в прямой проекции угол между суставной поверхностью и продольной осью лучевой кости составляет 54°.
2) На рентгенограммах правого голеностопного сустава определяется внутрисуставной перелом внутренней и наружной лодыжек и перелом заднего края эпифиза большеберцовой кости с подвывихом стопы кнаружи и кзади. Разрыв дистального большемалоберцового соединения.
3) На рентгенограммах правого коленного сустава и нижней трети правого бедра в метафизе и прилегающем отделе диафиза бедренной кости определяются множественные деструктивные очаги разной величины округлой и овальной (удлиненной) формы. Очертания очагов нерезкие и неровные. Имеются мелкие секве-стры. Вдоль медиального края кости, отступя от ее поверхности на 1-2 мм, вырисовывается узкая полоска обызвествленной надкостницы (отслоенный периостит).
Заключение: Острый гематогенный остеомиелит правой бедренной кости.
4) На рентгенограммах левого локтевого сустава определяется регионарный остеопороз и неравномерное сужение рентгеновской суставной щели. В местах прикрепления суставной капсулы и связок к мыщелкам плечевой кости отмечаются краевые дефекты (узуры) неправильной формы. В блоке и головчатом возвышении плечевой кости, а также в локтевом отростке локтевой кости имеются крупные деструктивные очаги с неровными и нерезкими контурами, содержащие секвестры.
Заключение: Туберкулез локтевого сустава (фаза разгара болезни).
5) На рентгенограммах левого тазобедренного сустава определяется регионарный остеопороз, сужение рентгеновской суставной щели и углубление вертлужной впадины за счет костных краевых разрастаний вокруг ее наружного края. Небольшие костные разрастания имеются и у внутреннего края вертлужной впадины. Там же вырисовываются мелкие кистевидные просветления.
Заключение: Деформирующий артроз (коксартроз).
6) На рентгенограммах правого коленного сустава определяется значительное сужение рентгеновской суставной щели, главным образом во внутреннем отделе сустава. Замыкающая пластинка эпифизов неравномерно расширена, имеется субхондральный склероз и регионарный остеопороз. Вокруг внутреннего мыщелка бедренной кости и большеберцовой кости — крупные костные краевые разрастания. Небольшие костные краевые разрастания отмечаются и в наружном отделе сустава.
Заключение: Деформирующий артроз коленного сустава.
7) На рентгенограммах левой стопы определяется деформация головки II плюсневой кости и основания основной фаланги второго пальца. Головка и суставная впадина увеличены, особенно в поперечнике, уплощены, по краям их имеются костные разрастания. Суставная щель II плюсне-фалангового сустава неравномерной высоты, с неровными контурами, замыкающие пластинки эпифизов утолщены.
Заключение: Деформирующий остеоартроз плюсне-фалангового сустава II пальца на почве перенесенного асептического некроза (остеохондропатии) головки II плюсневой кости.
8) На рентгенограммах правой голени определяется крупный дефект костной ткани в верхнем метадиафизе большеберцовой кости. Дефект имеет неправильную форму, неровные и нерезкие контуры. Секвестров в области деструкции не отмечается, равно как отслоенного периостита. Кортикальный слой в проксимальной части дефекта разрушен, причем над верхним краем очага поражения образовался выступ обызвествленной надкостницы в форме «козырька».
Заключение: Остеогенная саркома большеберцовой кости.
Источник

MySono-U6
Легкость и удобство в новом объеме.
У постели пациента, в операционной или на спортивной площадке — всегда готов к использованию.
Введение
В современной лучевой диагностике ультрасонографии отводится ведущая роль, причем сфера ее применения постоянно расширяется. Если 15-20 лет назад ультразвуковая диагностика имела распространение лишь в классическом поясе — акушерство и гинекология, уронефрология, органы брюшной полости, то в последнее десятилетие, благодаря совершенствованию аппаратуры, разработке новых методологических приемов, стало возможным применение эхографии в тех областях, которые ранее считались недоступными для ультразвука.
Одно из таких направлений развития ультрасонографии — применение ее в травматологии и ортопедии [1-5], в частности, для обследования коленных суставов.
Методика исследования
Исследование проводится линейными или конвексными датчиками частотой от 5 до 10 МГц. При этом врач ультразвуковой диагностики должен знать не только нормальную и ультразвуковую анатомию обследуемого сустава, но и строго соблюдать предлагаемый протокол ультразвукового сканирования.
Анатомической особенностью строения коленного сустава является наличие менисков — хрящевых пластинок трехгранной формы, расположенных между суставными поверхностями, проникающих на определенное расстояние в суставную полость (рис. 1, 2). Наружный край мениска срастается с суставной сумкой, внутренний заострен в форме клина и обращен в полость сустава.
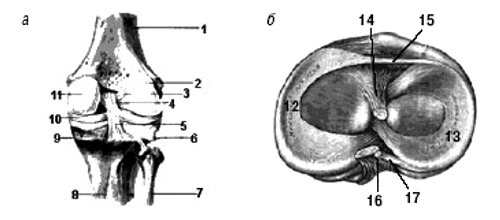
Рис. 1. Коленный сустав: а — вид спереди, б — поперечный срез.
1 — бедро, 2 — латеральный мыщелок бедра, 3 — ant. cruciate lig., 4 — post. meniscofemoral lig., 5 — post. cruciate lig., 6 — capsular lig.; 7 — малоберцовая кость, 8 — большеберцовая кость, 9 — tibial coll. lig., 10 — медиальный мениск, 11 — медиальный мыщелок бедра, 12 — медиальный мениск, 13 — латеральный мениск, 14 — ant. cruciate lig., 15 — trans. lig., 16 — post. meniscofemoral lig., 17 — post. cruciate lig.
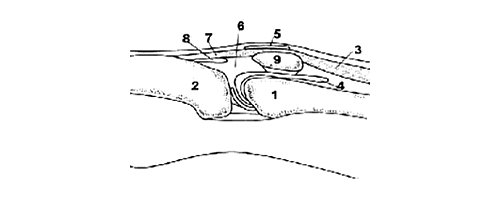
Рис. 2. Коленный сустав: вид сбоку.
1 — бедро, 2 — большеберцовая кость, 3 — сухожилие m.quad riceps, 4 — верхний заворот колена, 5 — бурса передней части надколенника, 6 — жировые тела, 7 — собственная связка надколенника, 8 — глубокая бурса надколенника, 9 — надколенник.
Травматические повреждения и заболевания менисков — одна из наиболее частых причин болей в коленном суставе.
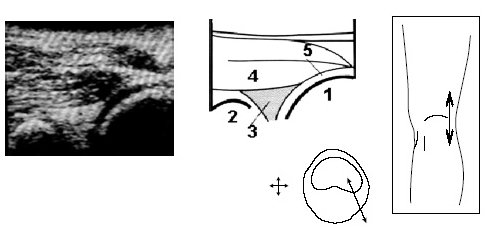
В начале исследования больной находится в положении лежа на животе, ноги слегка согнуты в коленях. Датчик располагается в области подколенной ямки параллельно длинной оси нижней конечности в месте максимальной пульсации артерии, определяемой пальпаторно, и на экране монитора эта позиция служит для определения правильного положения датчика (рис. 3).
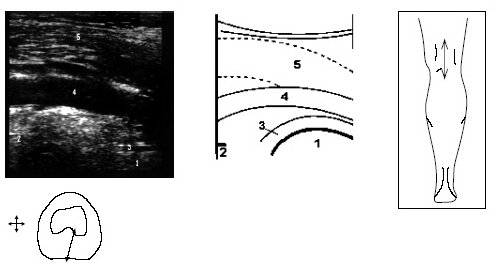
Рис. 3. Ультрасонограмма и схемы заднего отдела коленного сустава.
1 — бедренная кость, 2 — большеберцовая кость, 3 — суставная щель, 4 — подколенная артерия, 5 — медиальная головка m.gastrocnemius.
Под контролем руки исследователя датчик смещается по проекции суставной щели латерально до момента, когда на экране появится клиновидная эхопозитивная структура умеренной интенсивности, соответствующая заднему рогу наружного мениска (рис. 4).

Рис. 4. Ультрасонограмма и схемы проекции заднего рога мениска.
1 — бедренная кость (наружный мыщелок), 2 — большеберцовая кость, 3 — задний рог латерального мениска, 4 — латеральная го ловка m.gastrocnemius, 5 — суставная щель.
При этом до визуализации заднего рога мениска иногда выявляется сeсамоидная косточка (рис. 5).
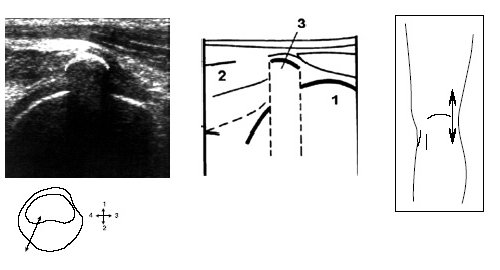
Рис. 5. Ультрасонограмма, схема подколенной области и расположение датчика.
1 — бедренная кость, 2 — латеральная головка m.gastrocnemius, 3 — сесамоидная кость.
Затем больной поворачивается на больную сторону, нога сгибается в колене до 50-60°, датчик располагается в проекции суставной щели над промежуточной частью мениска и постепенно смещается кпереди до момента, когда на экране монитора визуализируется структура переднего рога. Аналогично исследуется медиальный мениск (рис. 6).
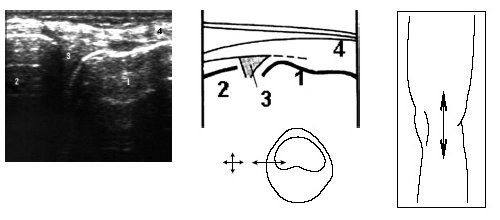
Рис. 6. Ультрасонограмма, схема медиального отдела коленного сустава и расположение датчика.
1 — бедренная кость, 2 — большеберцовая кость, 3 — медиальный мениск (средняя порция), 4 — m.sartorius.
Исследование немного ниже подколенной области коленного сустава под углом в 60° от продольного среза позволяет визуализировать медиальную и латеральную головки m.gastrocnemius (рис. 7).
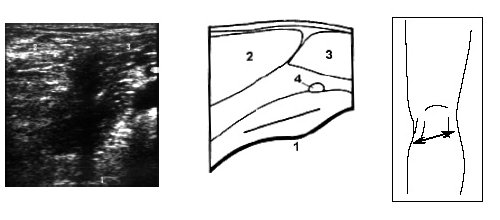
Рис. 7. Ультрасонограмма, схема подколенной области и расположение датчика.
1 — большеберцовая кость, 2 — медиальная головка m.gastrocnemius, 3 — латеральная головка m.gastrocnemius, 4 — подколенная артерия.
Поворот на 90° ультразвукового датчика от продольной оси конечности в проекции бедренной кости дает возможность визуализировать медиальный и латеральный мыщелки бедра, сосуды подколенной области, частично заднюю и переднюю крестообразные связки (рис. 8).
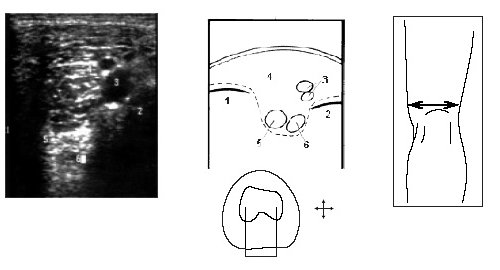
Рис. 8. Ультрасонограмма, схема подколенной области и расположение датчика.
1 — медиальный мыщелок, 2 — латеральный мыщелок, 3 — сосуды подколенной ямки, 4 — жировые тела, 5 — часть задней крестообразной связки, 6 — часть передней крестообразной связки.
Исследование переднего отдела коленного сустава позволяет оценить состояние надколенника, сухожилия m.quadriceps, собственной связки надколенника, жировых тел и верхнего заворота коленного сустава (рис. 9-17).
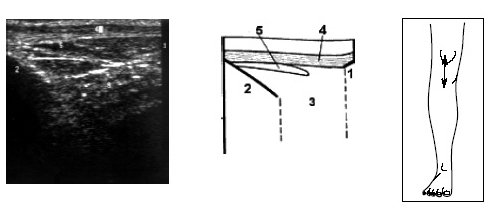
Рис. 9. Ультрасонограмма, схема и расположение датчика при исследовании переднего отдела коленного сустава.
1 — нижний край надколенника, 2 — большеберцовая кость, 3 — жировые тела, 4 — собственная связка надколенника, 5 — глубокая бурса надколенника.
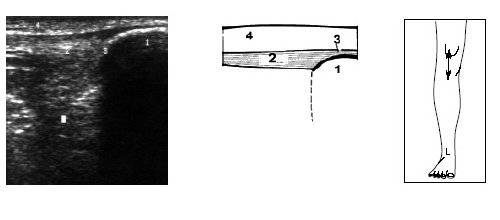
Рис. 10. Ультрасонограмма, схема и расположение датчика при исследовании верхнего отдела коленного сустава.
1 — надколенник, 2 — собственная связка надколенника, 3 — место прикрепления связки, 4 — подкожно-жировая клетчатка.
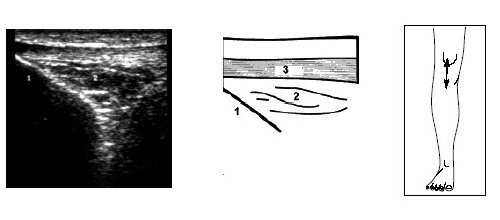
Рис. 11. Ультрасонограмма, схема и расположение датчика при исследовании нижнего отдела коленного сустава.
1 — большеберцовая кость, 2 — жировые тела надколенника, 3 — собственная связка надколенника.
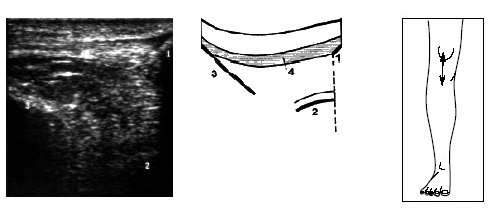
Рис. 12. Ультрасонограмма, схема и расположение датчика при исследовании коленного сустава в покое.
1 — нижний край надколенника, 2 — бедренная кость, 3 — большеберцовая кость, 4 — собственная связка надколенника.
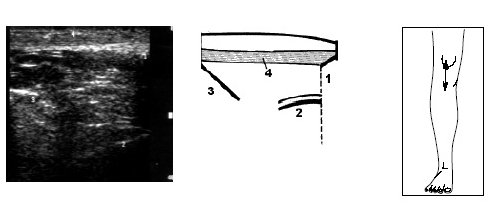
Рис. 13. Ультрасонограмма, схема и расположение датчика при исследовании коленного сустава при напряжении m.quadriceps.
1 — нижний край надколенника, 2 — бедренная кость, 3 — большеберцовая кость, 4 — собственная связка надколенника.
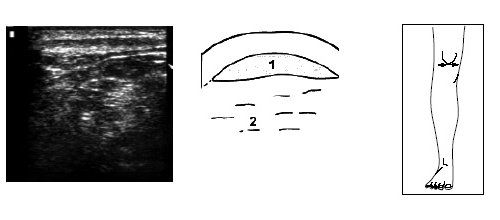
Рис. 14. Ультрасонограмма, схема и расположение датчика при поперечном исследовании верхней части коленного сустава.
1 — собственная связка надколенника, 2 — жировые тела.

Рис. 15. Ультрасонограмма, схема и расположение датчика при исследовании нижнего отдела коленного сустава.
1 — большеберцовая кость, 2 — внутренняя бурса надколенника, 3 — собственная связка надколенника.
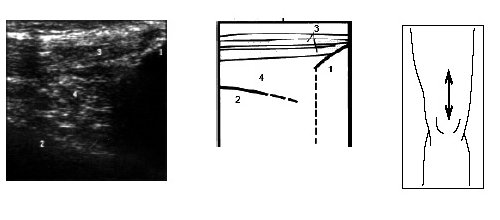
Рис. 16. Ультрасонограмма и схема нижнего отдела бедра и надколенника.
1 — верхний полюс надколенника, 2 — бедренная кость, 3 — сухожилие m.quadriceps, 4 — жировая ткань.
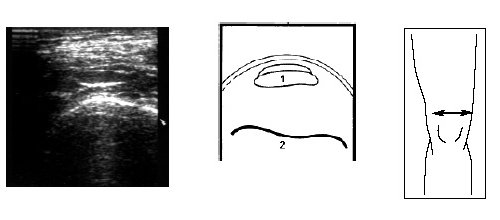
Рис. 17. Ультрасонограмма и схема места прикрепления сухожилия m.quadriceps в поперечном срезе.
1 — m.quadriceps, 2 — бедренная кость.
Протокол УЗИ коленного сустава
В протоколе УЗИ коленного сустава должны быть отражены следующие позиции:
- Наличие выпота в верхнем завороте (есть, нет).
- Эхоструктура жидкости (однородная, неоднородная).
- Наличие инородных тел (есть, нет).
- Сухожилие прямой мышцы бедра (целостность нарушена, не нарушена).
- Надколенник — контуры (ровные, неровные), наличие бурсита (есть, нет).
- Собственная связка — целостность (нарушена, не нарушена), структура (одно родная, неоднородная, пониженной эхогенности), толщина, наличие бурсита (есть, нет).
- Состояние жировых тел (структура изменена, не изменена), гипертрофия (есть, нет).
- Состояние медиопателлярной складки — структура (изменена, не изменена), повреждение (есть, нет).
- Боковые связки — структура (изменена, не изменена), наличие/отсутствие диастаза сухожилий при проведении функционального теста.
- Суставные поверхности бедеренной и большеберцовой костей (ровные, неровные), костные разрастания (есть, нет), наличие дополнительных включений (есть, нет).
- Гиалиновый хрящ — контуры (ровные, неровные), толщина (истончен, в пределах нормы — до 3 мм).
- Мениски: наружный — форма (правильная, неправильная), структура (однородная, неоднородная), контуры (четкие, нечеткие; ровные, неровные), фрагментация (есть, нет), кальцинация (есть, нет), наличие жид костного образования в паракапсулярной зоне (есть, нет); внутренний — аналогичным образом описываются форма, структура, контуры, наличие фрагментации, кальцинации, паракапсулярная зона.
- Наличие кисты Беккера в подколенной области (есть, нет).
Литература
- Миронов С.П., Еськин Н.А., Орлецкий А.К., Цыкунов М.Б. Новый метод тестирования с помощью сонографии при повреждении связок коленного сустава // Тез. докл. VI конгресса Европейского общества спортивной травматологии и артроскопии коленного сустава. — Берлин, 1994. — С.43.
- Еськин Н.А. Комплексная оценка повреждений и заболеваний мягких тканей и суставов /Дисс. …д-ра мед. наук. — М., 2000.
- Fornage B.D. Ultrasonography of Musculs and Tendons // Springer — Verlag. NewYork, 1988. 227 p.
- Petersen L.J.,Rasmunssen O.S. ULscanning som diagnostik metode ved mistanke om menisklaesion i knaeet. Prospektiv blindet undersogelse af 52 patienter // Ugersk Laeger, 1999, 161 (41): 5679 — 5682.
- Yabe M., Suzuki M., Hiraoka N., Nakada K., Tsuda T. A case of intraarticular fracture of the knee joint with three layers within lipohemarthrosis by ultrasonography and computed tomography // Radiat Med., 2000, 18 (5): 319 — 321.

MySono-U6
Легкость и удобство в новом объеме.
У постели пациента, в операционной или на спортивной площадке — всегда готов к использованию.
Источник
