Протезы коленный сустав в алматы
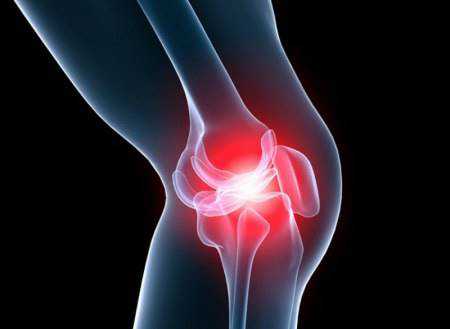
Эндопротезирование колена
Причинами заболеваний коленных суставов является оказываемое на него давление массой тела человека, а также большое количество движений ног. Из-за нагрузки и частых микротравм происходит преждевременное изнашивание хряща, и сустав колена разрушается.
Медикаментозное лечение в таких случаях не дает результатов. Эндопротезирование коленного сустава остается единственным способом лечения, помогающим устранить болезненные симптомы и сохранить двигательные функции.
Во время операции по эндопротезированию, хирург-ортопед заменяет разрушенный сустав на аналогичный по форме и функциям искусственный. Операция помогает полностью восстановить двигательные функции ноги.
В большинстве случае поводом для эндопротезирования становится остеоартрит или остеоартроз коленного сустава. Причины артрита колена различны: это могут быть травмы, инфекционные заболевания, вирусные инфекции и аутоиммунные состояния.
Веским поводом для эндопротезирования могут стать серьезные нарушения функций сустава и значительный болевой синдром, что влечет за собой заметное снижение качества жизни. Операция может быть назначена пациенту любого возраста по показаниям.
Как происходит эндопротезирование коленного сустава?
В первую очередь хирург-ортопед сделает пациенту рентгеновские снимки, чтобы изучить проблему со всех сторон. Снимки помогут оценить степень повреждения и подобрать нужный протез.
Эндопротезы различаются типом фиксации и бывают трёх классов:
- эндопротезы с беcцементной фиксацией
- эндопротезы с цементной фиксацией
- комбинации с цементной и бесцементной фиксацией
Также будет проведено обследование узкими специалистами и лабораторные тесты на выявление сопутствующих заболеваний.
Операция по имплантации коленного сустава длится около двух часов.
Стоимость:
Прием врача травматолога первичный — 6 000 тг.
Прием врача травматолога повторный – 3 500 тг.
Записаться на прием
Посмотреть весь прайс
Благодаря развитию технического прогресса, нам доступны материалы и технологии, способные заменить части человеческого организма, но с сохранением их функции. Одним из современных методов улучшения качества жизни стало эндопротезирование колена.
Эндопротез колена такой же, как и обычный сустав, с единственным отличием — это искусственное приспособление, созданное по его форме и способное заменить его функцию.
Он в точности повторяет элементы человеческого коленного сустава, позволяя осуществлять необходимый размах движений.
Преимуществом перед другими методами лечения является то, что при имплантации искусственного коленного сустава не нужно совершать обширную резекцию кости. К тому же, сохраняется свой собственный связочный аппарат сустава, кроме случаев, когда он не подлежит восстановлению.
Выбор эндопротеза — процесс индивидуальный и имеет особенности для каждого конкретного случая.
Какие показания, чтобы делать эндопротезирование колена?
 Основными факторами выбора являются: неэффективность медикаментозного лечения, ухудшение состояния больного, которое приводит к инвалидизации. Кроме этого, может присутствовать сильная боль. После рентгенографии уже можно сделать вывод о надлежащей операции именно по рентгенологическим признакам.
Основными факторами выбора являются: неэффективность медикаментозного лечения, ухудшение состояния больного, которое приводит к инвалидизации. Кроме этого, может присутствовать сильная боль. После рентгенографии уже можно сделать вывод о надлежащей операции именно по рентгенологическим признакам.
Цель операции – облегчить передвижение, уменьшить или снять боль, вернуть дееспособность и работоспособность, а также, в конечном итоге, улучшить качество жизни.
Пораженные компоненты сустава во время операции заменяют на эндопротез, изготовленный из хромокобальтового сплава, полиэтилена и титана, имеет высокую прочность и не отторгается организмом. Это обуславливает длительность службы (около 15-20 лет), но это значение может достигать более 30 лет. После этого можно заменить изношенные компоненты новыми.
Эндопротезирование колена имеет свои показания к операции. В основном они связаны с невозможностью выполнения функции своим собственным суставом:
- варусная или вальгусная деформация (обращение колен наружу или внутрь: valgus значит стучать коленками, и varus — кривоногий);
- тяжелая деструкция одной или обеих суставных поверхностей костей составляющих сустав, с выраженным болевым синдромом;
- диспластические деформирующие, дегенеративно-дистрофические артрозы и артриты;
- переломы внутри сустава, а также случаи, когда такие переломы неправильно срастаются;
- ложные суставы;
- артрозы, возникшие после травмы;
- нестабильность связочного аппарата;
- анкилозы суставов (отсутствие движений в суставе);
- болезнь Бехтерева (анкилозирующий спондилит);
- асептический некроз головки бедра;
- резкое нарушение опорной и двигательной функции конечности;
Но также следует помнить о противопоказаниях:
Абсолютные:
- незрелость опорно-двигательного аппарата;
- психические или неврологические нарушения;
- инфекционный процесс в области сустава давностью, который длится менее 3-х месяцев или наличие очага гнойной инфекции (включая тонзиллиты, кариозные зубы, отиты, хронические гаймориты и гнойничковые заболевания кожи);
- заболевания в стадии декомпенсации;
- заболевания артерий и вен нижних конечностей (тромбофлебит, тромбоэмболия).
- полиаллергия;
- невозможность передвижения;
- отсутствие костномозгового канала бедренной кости.
Относительные (чрезмерная масса тела, хронические заболевания печени, или других органов, онкозаболевания, гормональная остеопатия).
Осложнения:
Эндопротезирование колена имеет незначительный риск осложнений. Например, бактериальные инфекции, тромбоз нижних конечностей наблюдаются лишь у одного процента прооперированных. Но, несмотря на это, все равно проводится профилактика инфицирования, путем кратковременной терапии антибиотиками и назначаются противотромбозные препараты.
Подготовка к операции:
Эндопротезирование колена требует тщательной подготовки, поскольку операция оказывает нагрузку на организм. Поэтому перед операцией пытаются улучшить показатели всех анализов и результаты инструментальных исследований. Хронические заболевания следует предварительно довести до максимально возможной ремиссии.
Физическая реабилитация
 Для начала в послеоперационном периоде под ногу необходимо что-то подкладывать (например, подушку) для предотвращения отеков. При этом, колени нужно держать максимально прямыми. После удаления дренажа уже можно занимать удобное положение тела для сна.
Для начала в послеоперационном периоде под ногу необходимо что-то подкладывать (например, подушку) для предотвращения отеков. При этом, колени нужно держать максимально прямыми. После удаления дренажа уже можно занимать удобное положение тела для сна.
Сразу же после операции необходимо избегать продолжительного стояния на одном месте. При продолжительном стоянии ногу нужно поставить, например, на табуретку.
Сгибания и разгибания стоп также стимулируют кровообращение и уменьшают отеки нижних конечностей. Можно делать упражнения на сгибание стопы по нескольку раз в день, не реже одного раза в час.
Местное лечение холодом используется для уменьшения боли, а также для предупреждения и лечения отеков.
Необходимо соблюдать оптимальный режим физической активности, чтобы восстановить функцию конечности.
Иммобилизация гипсом не требуется при прочном креплении протеза. Через 2 недели после проведения операции снимают швы и приступают к реабилитации с использованием механотерапии и массажа.
Механотерапия — лечение физическими упражнениями, выполняемыми с помощью специальных аппаратов. Точно направленные и строго дозированные движения, целью которых является восстановление подвижности в суставах и укрепления силы мышц, действуют локально на ткани, усиливают лимфо- и кровообращение, увеличивают эластичность мышц и связок, возвращают суставам свойственную им функцию.
Основы послеоперационного ухода:
- Для начала в послеоперационном периоде под ногу необходимо что-то подкладывать (например, подушку) для предотвращения отеков. При этом, колени нужно держать максимально прямыми. После удаления дренажа уже можно занимать удобное положение тела для сна.
- Сразу же после операции необходимо избегать продолжительного стояния на одном месте. При продолжительном стоянии ногу нужно поставить, например, на табуретку.
- Сгибания и разгибания стоп также стимулируют кровообращение и уменьшают отеки.
- Местное лечение холодом используется для уменьшения боли, а также для предупреждения и лечения отеков.
- Необходимо соблюдать оптимальный режим физической активности, чтобы восстановить функцию конечности.
Ходить с костылями без нагрузки можно начинать приблизительно через месяц после операции. С частичной нагрузкой на оперированную ногу — спустя 1,5 — 2 месяцы, с полной нагрузкой — через 3-4 месяца.
Эндопротезирование колена требует около полугода на полное восстановление. Все зависит от особенностей предоперационной патологии, желания больного и соблюдения режима.
Источник
Операция по эндопротезированию коленного сустава представляет собой замену разрушенного, изношенного или поражённого заболеванием сустава на искусственный, и является не только самым эффективным, но и, зачастую, единственным методом восстановления двигательных функций конечности. Тотальное эндопротезирование коленного сустава применяется при дегенеративно-дистрофических заболеваниях и последствиях травматических повреждений коленного сустава, приведших к значительным изменениям суставных концов костей. Эндопротезирование суставов в его современном виде с успехом применяется с начала 70-х годов ХХ века. За это время медицина накопила колоссальный опыт в данной области. На сегодняшний день тотальное эндопротезирование коленного сустава является стандартизированной операцией.
Ежегодно в мире проводится сотни тысяч подобных хирургических вмешательств.
Коленный сустав
Коленный сустав является одним из наиболее сложных и многофункциональных суставов человеческого организма, выполняет массу сложнейших движений и несёт на себе практически всю нагрузку, связанную с ходьбой, бегом и другими перемещениями тела. В его образовании принимают участие бедренная и большеберцовая кости и надколенник (коленная чашечка). Стабильность сустава обеспечивается крупными связками, прикрепляющимися к бедренной и большеберцовой костям. В силу своего поверхностного расположения и большой нагрузки, коленный сустав подвержен частым травмам и микротравмам. Вследствие этого, заболевания коленного сустава встречаются достаточно часто.
Начальные стадии заболевания возможно приостановить консервативными методами. При более запущенных формах, приводящих к нарушению функции сустава и выраженному болевому синдрому, методом выбора является эндопротезирование сустава.
Наиболее частые показания к проведению эндопротезирования коленного сустава
Наиболее частыми показаниями к проведению эндопротезирования являются остеоартроз или остеоартрит коленного сустава. Термин «остеоартроз» объединяет группу дегенеративно-дистрофических заболеваний различной этиологии, но со сходными клиническими проявлениями и морфологическими изменениями, при которых в патологический процесс вовлекается не только суставной хрящ, но и весь сустав, включая субхондральную кость, связки, капсулу, синовиальную мембрану и периартикулярные мышцы.
Данное заболевание является наиболее распространённой причиной мышечно-суставной боли, приводящей к нетрудоспособности и инвалидизации. При этом поражение коленного сустава (гонартроз) составляет около двух третей всех случаев остеоартроза. Рентгенологически остеоартроз коленных суставов выявляется у 7,7-14,3% лиц в возрастной группе 45-49 лет. Основными клиническими симптомами остеоартроза являются боль и деформация суставов, приводящие к их функциональной недостаточности. Если на начальных стадиях данного заболевания боль механического характера возникает лишь периодически, после значительной физической нагрузки, и достаточно быстро проходит в покое, то по мере прогрессирования остеоартроза её интенсивность увеличивается, она не проходит после отдыха, появляется в ночные часы и часто сочетается с утренней скованностью сустава. Артриты, в свою очередь, представляют собой большую группу заболеваний суставов, в основе которых лежит воспалительный процесс. Наиболее частыми формами артрита являются остеоартрит, ревматоидный артрит и посттравматический артрит.
Остеоартрит обычно развивается у людей старше 50 лет и имеет наследственную предрасположенность. Частыми причинами артрита колена (гонартрита) могут быть травмы, инфекционные заболевания — туберкулёз, бруцеллёз, вирусные инфекции, аутоиммунные состояния (ревматоидный артрит, болезнь Бехтерева).
Как правило, основными причинами, заставляющими на определённом этапе отказаться от консервативного лечения в пользу эндопротезирования, являются значительные нарушения функции сустава и выраженный болевой синдром, ведущие к ограничению ежедневной активности и снижению качества жизни пациента, независимо от их этиологии. Правильно определить показания к эндопротезированию в каждом конкретном случае может только квалифицированный хирург-ортопед. При этом учитываются интенсивность болевого синдрома, степень ограничения подвижности в суставе и общее состояние здоровья пациента. Тотальное эндопротезирование коленного сустава может быть эффективно в любом возрасте: от молодых людей с ювенильным артритом до пожилых людей с деформирующим артрозом.
Техника эндопротезирования коленного сустава и виды эндопротезов.
Перед операцией выполняются несколько рентгеновских снимков коленной области в разных проекциях, позволяющих определить степень повреждения сустава и провести необходимые измерения для подбора протеза. Дополнительно пациент должен пройти полное медицинское обследование, включающее в себя лабораторные исследования и получение консультации узких специалистов. При необходимости ему будет назначено лечение имеющихся хронических или сопутствующих заболеваний.
Операция по имплантации коленного сустава обычно длится около двух-трёх часов. В ходе операции, после вскрытия капсулы коленного сустава и обнажения суставных поверхностей костей, выполняется частичное удаление костной ткани. Удаляется также задняя поверхность надколенника (коленной чашечки). При этом, связочные структуры сустава (боковые и крестовидные связки) остаются незатронутыми.
Далее на подготовленные поверхности костей, образующих коленный сустав, устанавливаются искусственные прокладки. Форма прокладок эндопротеза повторяет форму суставных поверхностей коленного сустава, поэтому объём движений в протезированном суставе примерно такой же, как в нормально функционирующем коленном суставе. В заключение операции, перед наложением швов, в рану устанавливается дренаж, по которому будет происходить отток раневого содержимого (кровь, экссудат).
Источник
Как проходит операция по протезированию сустава?
Еще в 1826 году хирург Джон Бартон провел операцию на поврежденном суставе, чтобы восстановить его подвижность. Это не было протезированием в полном смысле слова: в сустав вводили мягкую ткань самого пациента, которая изолировала костные концы. Если говорить упрощенно, она играла роль «прокладки» между костями, чтобы те могли нормально двигаться.
Первые операции на суставах с использованием протезов (имплантов) начались гораздо позже — в 30-е годы прошлого века. Но в те времена протезы были несовершенными и часто вызывали осложнения. Поэтому такие операции стали массово делать в 50-е, когда появились новые медицинские сплавы. Правда, на территории бывшего СССР эти технологии появились гораздо позже. Но в целом медицина накопила очень большой опыт в этой сфере.
Перед операцией мы делаем снимок суставов. Получив изображение, с помощью специальных шаблонов подбираем тот протез из модельного ряда, который подходит пациенту по размерам, геометрии и т.д. К слову, каждая модель импланта имеет 10-15 размеров, поэтому проблем с подбором не возникает. Чтобы добиться максимального соответствия, мы сравниваем параметры протеза и здорового сустава.
Во время операции мы удаляем поврежденную хрящевую и костную ткань, примеряем протез, выравниваем «геометрию», чтобы нога потом выглядела и двигалась физиологично. Убедившись, что все подобрано правильно, закрепляем протез в костях с помощью специального костного цемента. Это вещество, которые внешне напоминает стоматологический состав для пломбирования зубов, но отличается своими характеристиками. Кроме того, костный цемент содержит антибиотик, чтобы избежать заражения.
Операция по установке тазобедренного импланта длится минут 40. В сложных случаях — порядка часа. Коленный протез мы устанавливаем в среднем минут за 50.
Сразу после операции мы разрешаем пациенту ходить на расстояние 5-10 метров. Он может самостоятельно пользоваться туалетом, минимально обслуживать себя. Для передвижения на бо́льшие расстояния пациентам предлагаются ходунки. Также мы выдаем пациентам брошюру, в которой описано, как вести себя после такой операции, каких правил придерживаться, пока сустав не приживется.
Первые пару недель после операции пациенты находятся на реабилитации в нашем центре. Мы делаем анализы, проводим обследования, назначаем процедуры (в частности, применяем аппарат для пассивной гимнастики суставов). Через два месяца после операции мы приглашаем пациента на повторный курс реабилитации: это физиотерапия, кинезотерапия, лечебная физкультура, массаж и т.д.
К активному образу жизни пациент может вернуться примерно через полгода. Но большие физические нагрузки после такой операции противопоказаны. Условно говоря, заниматься пауэрлифтингом или спринтом мы не советуем. Ведь чем больше нагрузка на протез, тем быстрее он выработает ресурс и потребует замены.
Как скоро человек сможет ходить после операции? Как проходит реабилитация?
Формирование тазобедренного сустава (ТС), относящегося к простым синовиальным, происходит с участием двух сочленяющихся костей – подвздошной и бедренной.
Чашеобразное углубление с наружной стороны тазовой кости (вертлужная впадина) и шарообразная кость головки бедра вместе образуют тазобедренный сустав, который представляет собой некую шарнирную конструкцию.
Головка бедра связана с бедренной костью шейкой, которую в простонародье называют «шейкой бедра». Внутренность вертлужной впадины и сама головка бедра покрыты слоем специального суставного хряща (гиалинового).
Хрящ является упругой и, одновременно, прочной и гладкой прослойкой в суставе. Обеспечивает скольжение при работе сустава, выделяя суставную жидкость, распределяет нагрузку при движении и необходимую амортизацию.
Вокруг головки сустава расположена капсула, состоящая из очень плотной и прочной фиброзноволокнистой ткани.
Крепление сустава происходит с помощью:
- Связок. Внешние крепятся одним концом к бедренной кости, другим – к тазовой. А внутренняя связка головки тазовой кости связывает саму головку с вертлужным углублением тазовой кости.
- Мышц. Они окружают тазобедренный сустав – ягодичные сзади и бедренные спереди. Чем лучше развит мышечный каркас сустава, тем меньше травматических нагрузок на него при беге, неудачных прыжках и перемещениях тяжестей. Еще немаловажно то, что хороший объем крепких работающих мышц доставляет с кровью достаточный объем питательных веществ суставу.
С помощью тазобедренного сустава человеку обеспечены одновременно такие функциональные возможности:
- устойчивость тела (опора, равновесие);
- разнообразие движений.
К очевидным причинам, вызывающим поражение, относятся травмы. Примерами являются перелом шейки бедра, вывих ТС или его подвывих.
К неочевидным – заболевания (инфекционные и нет артриты, остеоартроз, воспалительные процессы в суставе и околосуставных тканях).
Рассмотрим основные:
- воспаление тазового сустава — обычно вызываем артритами различной этиологии, бурситом, синовитом и т.д.;
- патология отклонения сустава – дисплазия;
- омертвение в головке ТС некоторых участков костного мозга – неинфекционный некроз (аваскулярный).
Возникновение боли в тазобедренном суставе – сигнал о том, что следует обратиться к профессионалу для установления ее причин. Для этого на начальной стадии следует пройти рентгенологическое исследование ТС.
Кому показана такая операция?
Показаниями к операции являются, во-первых, патологические изменения во всех отделах сустава: эрозия хрящей, деформации, невозможность нормально сгибать и разгибать конечность и т.д. Часто это сопровождается болью, человек теряет возможность вести привычный образ жизни, обслуживать себя. Во-вторых, об операции идет речь тогда, когда консервативное лечение (т.е. лекарства) уже не помогает. Обычно протезирование рекомендуют пациентам старше пятидесяти лет.
Почему суставы изнашиваются?
Мы, современные люди, долгожители по сравнению с нашими предками. И это неудивительно: растет качество жизни, развивается медицина. Но оказалось, что наши суставы на такое долгожительство не рассчитаны. И в среднем годам к 60-65 они вырабатывают свой ресурс. У одних людей этот процесс идет быстрее, у других — медленнее.
Усугубляет ситуацию избыточный вес: суставы испытывают перегрузки, и их хрящевая поверхность изнашивается быстрее, чем у людей, у которых масса тела не превышает физиологической нормы. Здесь можно провести аналогию с каким-нибудь механизмом: если постоянно давать на него чрезмерную нагрузку, его детали быстрее выйдут из строя.
Вредит суставам и недостаток кальция и витамина D: если в пище не хватает этих элементов, то развивается остеопороз. Кроме того, есть ряд системных заболеваний организма (болезнь Бехтерева, ревматоидный артрит, гемофилия и др.), которые затрагивают и суставы.
Как скоро человек сможет ходить после операции? Как проходит реабилитация?
Да, в некоторых случаях протезирование делают и в молодом возрасте. Например, если человек получает серьезную травму, попадает в автомобильную аварию и т.д. Если сустав нельзя восстановить, то его приходится заменять протезом.
К замене сустава на искусственный приводят и некоторые болезни, передающиеся половым путем. В частности, хламидиозные инфекции могут вызвать некроз в тазобедренных суставах. Такими пациентами опять же являются достаточно молодые люди.
Любая операция, даже самая простая, — это определенный процент риска. Но люди обычно соглашаются на протезирование, потому что болезни суставов часто сопровождаются нестерпимой болью, с которой лекарства уже не справляются. А чтобы избежать возможных проблем, пациенты проходят комплексное обследование перед операцией.
Список очень длинный, поэтому назову лишь основные пункты. Это все виды анализов крови, обследование сердечно-сосудистой системы, консультация кардиолога, обследование желудка, посещение отоларинголога, стоматолога и т.д. Очень важно выявить очаги хронической инфекции. Например, кариес может после операции «выстрелить» в то место, где установлен протез.
Протез — это инородное тело. Почему организм его не отторгает?
Протез сустава — это, по сути, шарнирный механизм. По конструкции он напоминает шаровую опору в автомобиле. Если взять тазобедренный имплант, то он состоит из ножки, которая одним концом крепится в бедренной кости, а на другом имеет круглую головку, и чашечки, которая помещается в тазовую кость. Между головкой и чашечкой находится вкладыш, обеспечивающий скольжение, т.е. подвижность всего протеза. Вкладыши делаются из разных материалов. Например, в нашем центре используются импланты с полимерными вкладышами.
Коленные импланты делятся на несколько видов, но в целом принцип работы таков: это две металлические поверхности, которые крепятся к бедренной и большеберцовой костям, а между ними — полимерная прокладка.
В нашем центре мы работаем с протезами производства США и Германии: эти две страны являются мировыми лидерами в изготовлении коленных и тазобедренных имплантов.
Дело в том, что протезы отливают из специальных медицинских сплавов, которые полностью нейтральны. Импланты не магнитятся, не окисляются — никак не взаимодействуют со средой. Кроме того, они стерильны, поэтому организм не воспринимает протезы суставов как инородные тела.
Если протез отработал 10 лет — это уже считается хорошим результатом. Но в целом у 87,5% пациентов тазобедренные импланты служат до 25 лет. Коленные протезы «живут» несколько меньше — до 20 лет, потому что нагрузка на них выше. Срок службы импланта зависит от двух факторов: во-первых, от правильности установки, во-вторых, от наличия-отсутствия избыточного веса у человека. Чем больше лишних килограмм, тем быстрее протез изнашивается.
Источник
