Протезирование коленных суставов у пожилых
Хирурги-ортопеды Европейской клиники спортивной травматологии и ортопедии (ECSTO) успешно выполняют как плановое, так и экстренное эндопротезирование суставов пожилым пациентам. Буквально на днях наши специалисты провели такие операции двум женщинам — 85-ти и 80-ти лет.
Женщины поступили в клинику почти одновременно: у одной при падении в день обращения была сломана шейка бедра, у другой диагностирован запущенный артроз коленного сустава с выраженным болевым синдромом. По результатам обследования противопоказаний к хирургическому лечению выявлено не было, поэтому в обоих случаях врачи ECSTO приняли решение оперировать пациенток.
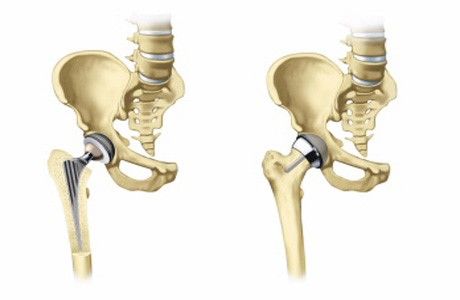
 — В пожилом возрасте при переломе шейки бедра остеосинтез (скрепление сломанных костей металлическими фиксаторами) нецелесообразен, — рассказывает профессор, заместитель главного врача ECSTO Андрей Карданов (Prof. Andrey Kardanov). – Такая операция всегда предполагает длительное (до 6-8 месяцев) ограничение нагрузки на ногу, а ставить 85-летнюю пациентку на костыли в ожидании, пока у нее срастется кость, нельзя, именно поэтому в таких случаях выполняется эндопротезирование тазобедренного сустава. Более того, вероятность сращения перелома шейки бедра у пожилых людей приближается к нулю, тогда как эндопротезирование позволяет вернуться к привычному образу жизни буквально через 2-3 недели. Что касается другой пациентки, то это была уже ее вторая операция. Четыре месяца тому назад я заменил ей один разрушенный коленный сустав, но, поскольку сустав второй ноги тоже был разрушен, на фоне увеличения двигательной активности это вызывало боли, она снова пришла к нам. Обе пациентки были успешно прооперированы и выписаны через неделю.
— В пожилом возрасте при переломе шейки бедра остеосинтез (скрепление сломанных костей металлическими фиксаторами) нецелесообразен, — рассказывает профессор, заместитель главного врача ECSTO Андрей Карданов (Prof. Andrey Kardanov). – Такая операция всегда предполагает длительное (до 6-8 месяцев) ограничение нагрузки на ногу, а ставить 85-летнюю пациентку на костыли в ожидании, пока у нее срастется кость, нельзя, именно поэтому в таких случаях выполняется эндопротезирование тазобедренного сустава. Более того, вероятность сращения перелома шейки бедра у пожилых людей приближается к нулю, тогда как эндопротезирование позволяет вернуться к привычному образу жизни буквально через 2-3 недели. Что касается другой пациентки, то это была уже ее вторая операция. Четыре месяца тому назад я заменил ей один разрушенный коленный сустав, но, поскольку сустав второй ноги тоже был разрушен, на фоне увеличения двигательной активности это вызывало боли, она снова пришла к нам. Обе пациентки были успешно прооперированы и выписаны через неделю.
Во многих больницах хирурги отказываются оперировать пожилых пациентов из-за риска опасных для жизни осложнений, однако, если при разрушении сустава или переломе шейки бедра не сделать операцию, то человек навсегда потеряет способность ходить и может умереть от развивающихся в результате постельного режима или снижения двигательной активности патологий, например, пневмонии или тромбоэмболии. Кроме того, постоянная боль – это источник повышенного артериального давления, стрессовых язв, повышения уровня сахара крови.
В ECSTO пациентов солидного возраста тщательно обследуют и готовят к операции не только анестезиологи и хирурги, но и терапевты, кардиологи и невропатологи. Назначается комплекс мер, который снижает риски негативного воздействия на организм операции и анестезии. Как правило, уже через сутки прооперированных пациентов переводят в обычную палату, а через 7-8 дней они уходят домой на своих ногах.
Заменить можно любой сустав, но в более, чем 90% случаев в замене нуждаются тазобедренный и коленный, особенно, если речь идет о пожилых людях.
В арсенале наших хирургов сегодня есть множество различных модификаций эндопротезов, как тазобедренного, так и коленного суставов. У пожилых пациентов наиболее важными параметрами, определяющими выбор эндопротеза, являются те, которые позволяют человеку после операции вести привычный образ жизни, не вспоминая об искусственном суставе вообще. В частности, для замены тазобедренного сустава используются эндопротезы с большим диаметром головки, что исключает послеоперационный вывих даже при очень слабых мышцах или сопутствующих неврологических заболеваниях. Самый свежий пример от проф. Карданова: «Операция ревизионного эндопротезирования тазобедренного сустава у пациентки 82 лет с повторяющимся вывихом головки эндопротеза, установленного в Германии 6 лет назад. На протяжении 5 лет после операции никаких проблем с имплантированным немецкими коллегами суставом не было, однако в течение последнего года после перенесенных неврологических заболеваний мышцы оперированной ноги стали заметно слабее, что явилось причиной вывихов головки эндопротеза при самых обычных движениях. Каждый вывих требовал вправления под общим наркозом, причем один раз вправлять головку эндопротеза пришлось открыто. Нам не оставалось ничего другого, как заменить два компонента немецкого сустава – чашку и головку. Вновь установленные компоненты исключают саму возможность вывиха, позволяя при этом пользоваться ногой в полном объёме. Конечно, ревизионное протезирование – это более сложная технически и более чреватая осложнениями операция, однако в данном случае всё прошло по максимально благоприятному сценарию».

Обычно применяются эндопротезы с бесцементной фиксацией в кости, однако, если интраоперационно определяется выраженный остеопороз (размягчение костей), хирург делает выбор в пользу цементной фиксации, что, как и в первом случае, позволяет двавать полную нагрузку на ногу уже на следующий день после операции.
При выборе типа эндопротеза для замены коленного сустава важно ориентироваться на состояние связочного аппарата колена. В ситуации, когда имеется выраженный дисбаланс или застарелое повреждение связок коленного сустава, требуется применение стабилизированного эндопротеза. Конструкция такого сустава позволяет совершенно нормально пользоваться ногой даже при полном отсутствии связок. Фиксация коленного эндопротеза к кости всегда с помощью костного цемента, это позволяет начать реабилитацию и ходьбу с нагрузкой в те же сроки, что и после замены тазобедренного сустава.
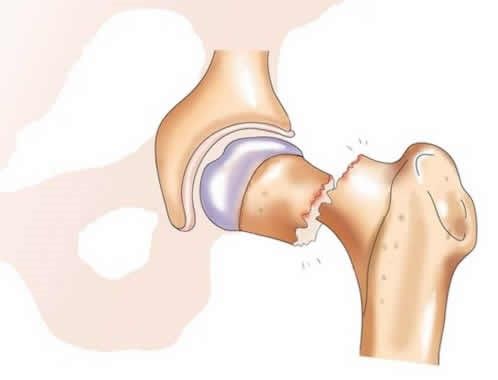
Бытует мнение, что эндопротезирование – это операция, связанная с большой кровопотерей. Однако при правильных действиях хирурга, когда операция длится час-полтора, а разрезы тканей минимальны (7-10 см. для тазобедренного и 12-15 — для коленного), кровопотеря составляет около 200-400 миллилитров. В редких случаях, когда восполнение крови всё же требуется (тяжелые посттравматические артрозы, сложное ревизионное эндопротезирование, протезирование при онкологии), необходимые компоненты крови всегда есть в наличии в реанимационном блоке клиники.
— «Мы возвращаем радость движений», — так звучит девиз нашей клиники, поэтому, следуя ему, мы считаем, что право на активную жизнь имеет каждый человек вне зависимости от возраста. 70, 80, 90 лет – это ведь не предел, — заключает Андрей Карданов. — Люди должны ходить на своих ногах до последнего, и именно поэтому мы стремимся оперировать пожилых пациентов, даём им шанс продолжать нормально жить. Буквально на следующей неделе планируется замена коленного сустава у пациента 86 лет – он не только продолжает работать, но и водит автомобиль, занимается физкультурой в домашнем спортзале. Вовремя выполненная малотравматичная операция, адекватное послеоперационное ведение и реабилитация гарантируют нашим пациентам возможность двигаться без боли, продолжать обслуживать себя, не быть обузой для окружающих.
Источник
Хронические суставные патологии практически не поддаются лечению, более того, они прогрессируют не оставляя человеку права на здоровое существование. Эндопротезирование коленного сустава – операций, суть которой состоит в его замене искусственным имплантом.
Сравнение здорового коленного сустава(слева) и полностью разрушенного(справа).
Хрящ, покрывающий концы суставных костей, невозможно восстановить, если он серьезно разрушен. Внутрисуставные уколы плазмы или гиалурона, бесполезная трата денег, нервов и времени.
Это видит хирург во время операции, обратите внимание на неравномерность, а местами отсутствие хрящевой оболочки.
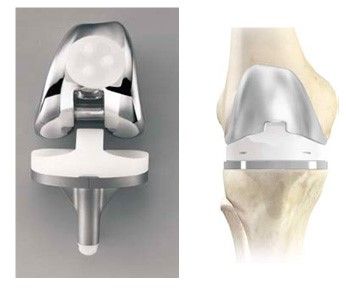
Упрощенная схема установки импланта.
Единственная тактика лечения, которая дает результаты – эндопротезирование. Индустрия выпускает модернизированные имплантаты под требования любого пациента. Искусственные конструкции создаются из биосовместимых материалов, представленных керамикой, инновационными сплавами металлов и высокомолекулярным полиэтиленом, которые не оказывают токсического, аллергического и канцерогенного воздействия на окружающие структуры.
Эндопротезирование колен в Чехии: гарантии, цены, реабилитация, отзывы и статистика.
Узнать подробнее
Вступление
Пораженный сустав обследуют высокоинформативными средствами визуальной диагностики, больного направляют на прохождение лабораторных анализов, осмотр у врачей узкой специализации.Далее принимается решение о:
- способом имплантации (тотальный или частичный);
- из какого материала лучше поставить протез;
- фиксация — цементная, бесцементная или гибридная;
- тип анестезии.
Чаще всего анестезия используется спинальная.
Метод протезирования колена успешно практикуют ведущие клиники эндопротезирования коленного сустава федеральные медцентры России, Украины и других государств постсоветского пространства.
Быстро пройти высокотехнологичную процедуру по квоте не всегда возможно, потребуется еще дождаться своей очереди, а на это может уйти 3-6 месяцев, иногда 12 месяцев.
В РФ и Украине можно воспользоваться платной услугой. Но если учитывать, что она обойдется в районе минимум 210 тыс. рублей (около 100 тыс. грн.) без реабилитации, при этом благоприятный прогноз остается еще под вопросом, многие предпочитают так не рисковать, а отправиться на лечение заграницу, в хорошую ортопедическую клинику мирового уровня. Одним из лидирующих направлений является Чехия, где очень высоко развиты ортопедия и травматология.
В послеоперационный период колено требует больше времени на восстановление в отличие от бедра. Связано это с тем, что операция в техническом плане сложнее. Послеоперационный шов находится как раз в месте сильного растяжения кожи, что так же осложняет процесс восстановления, ведь нужно активно работать на сгибание-разгибание конечности.
Показания к операции
Примерно каждому десятому пациенту, страдающему патологией колена, требуется эндопротезирование. Причиной критических нарушений выступают следующие заболевания:
- артриты ревматоидной этиологии и подагра;
- деформирующий артроз;
- болезнь Бехтерева;
- внутрисуставные или околосуставные инфекции;
- травматические поражения;
- ожирение в тяжелой форме;
- нарушение гормонального фона.
Хирургическая процедура показана, если обнаружены следующие изменения патологического характера:
- яркая болезненная симптоматика и серьезные двигательные расстройства, при которых консервативные способы и малоинвазивная хирургия не помогают или уже не имеют смысла;
- гонартроз в тяжелом проявлении;
- системная артритная болезнь;
- аваскулярный некроз суставных костей;
- локальные новообразования;
- врожденная и приобретенная дисплазия;
- неправильно сросшиеся переломы;
- посттравматические дегенерации.
Динамика болезни на рентгене.
Откладывать хирургию при гонартрозах 3-4 степени чревато деформацией позвоночника. Это происходит из-за хромоты. Дегенеративные процессы артроза глубоко затронут кости, из-за чего они приобретут хрупкость, потеряют плотность и зафиксировать к ним компоненты импланта станет сложно.
Противопоказания
Разрешается проводить даже в преклонном возрасте. Но при наличии любых патологий в стадии декомпенсации, например, сахарного диабета или гипертонии, хирургия будет отменена. Любые инфекционные воспалительные очаги в организме до запланированной процедуры должны быть ликвидированы полностью. Общий список противопоказаний:
- декомпенсированные хронические болезни;
- локальные и общие инфекции, воспалительные процессы;
- анемия 2-3 ст., низкая свертываемость крови;
- тяжелые психические нарушения;
- неконтролируемый диабет;
- туберкулез кости;
- паралич конечности;
- тромбоз глубоких вен ног.
Иногда требуется провести коррекцию веса, если индекс массы тела слишком высок, это опасно травмами и смещением импланта. Инвалидность после лечения не предусмотрена.
Подготовка к операции
Самый распространенный тип импланта коленного сустава.
Диагностика не ограничивается осмотром только лишь больной конечности, обследованию подлежат обе ноги. В этих целях рекомендуется прохождение:
- рентгенографии;
- ультразвукового исследования (УЗИ);
- магниторезонансной томографии (МРТ);
- артроскопии (не всегда).
Платформа импланта прослужившая пациенту 16 лет. Хороший результат.
Осуществляется обход узкоспециализированных врачей (кардиолога, терапевта, иммунолога, анестезиолога, ЛОРа, стоматолога), сдача общеклинических анализов, исследование органов и систем организма. Стандартная диагностика включает:
- общий и биохимический анализы крови;
- коагулограмму;
- общий анализ мочи;
- определение уровня сахара в крови;
- тест на группу крови и резус-фактор;
- ультразвуковую допплерографию вен конечностей (УЗДГ);
- электрокардиограмму (ЭКГ);
- фиброгастродуоденоскопию (ФГДС);
- флюорографию органов дыхания.
Также будет произведен забор крови для переливания.
В клиниках эндопротезирования коленного сустава подготовка начинается примерно за 2 недели до предстоящего сеанса. Обязательно рекомендуется лечебная физкультура. Она поможет подготовить мышечный комплекс к реабилитации, посодействует его укреплению. Особенно при предполагаемой хирургии обоих коленных суставов.
Типы протезов и связанные с ними методики
Вы уже знаете, что бывает полное и частичное эндопротезирование коленного сустава, где в первом случае лечение подразумевает полноценную замену суставных поверхностей, а во втором – имплантацию поврежденного участка одного из мыщелков. Соответственно, протезы классифицируются на тотальные, одномыщелковые и ревизионные для замены импланта.
- После постановки однополюсной системы максимально сохраняется собственный костно-хрящевой сегмент и не затрагиваются связки, кстати, они должны быть в хорошем состоянии.
Одномыщелковая замена сустава на рентгене.
- Если выполнялось тотальное эндопротезирование реабилитация потребует упорной, непрерывно длительной работы над восстановлением. Передовые клиники хирургии и эндопротезирования коленного сустава лечение по такой схеме одобряют куда чаще. Объясняется это тем, что оно позволяет достигнуть нормальной амплитуды движений, дает больше свободы в плане физических нагрузок и имеет достаточно продолжительный эффект.
Сравнение двух типов операций.
- При ревизионном эндопротезировании — замене эндопротеза, в основном применяются конструкции с более длинными ножками, чтобы обеспечить надежную стабильность. Выявленные дефекты бедра и голени устраняются при помощи металлических пластин различной конфигурации, костной крошки, цемента, алло- и аутокостных трансплантатов, клиньев, стержней и др. Необходима при износе импланта, повреждении или изначально некорректно выполненной установке.
С каждой последующей операции статистика успешности ниже. Импланты при этом становятся все более громоздкими.
Одномыщелковое протезирование подразумевает срок службы небиологического устройства максимум 7 лет. Тотальное замещение предусматривает время службы вживленного механизма от 15 лет. Ревизионное переносится сложнее, а риск инфекции и других негативных явлений почти в 2 раза выше, чем после первичной операции.
Жидкое протезирование коленного сустава
Важно еще вкратце дать информацию о жидком протезировании коленных суставов. Это инъекционные препараты гиалуроната натрия, которые служат для восполнения синовиальной жидкости. Жидкое протезирование коленного сустава производится путем введения через шприц раствора гиалуроновой кислоты во внутрисуставное пространство. Подобная лечебная тактика не восстанавливает разрушенный гиалиновый хрящ, но способствуют временному снижению признаков остеоартроза (сокращает тугоподвижность и боль) за счет улучшения смазочных свойств натурального сочленения. Оно применимо в качестве симптоматической терапии при артрозе, но настоящему эндопротезированию не является альтернативой.
Никакие уколы артрозы не лечат!
Описание хирургического процесса
Вид анестезии определяется врачом-анестезиологом. Что значит общий наркоз, думаем, знают все. А по поводу второй разновидности, скорее, не каждый понимает суть и принцип действия обезболивания, внесем ясность.
Эпидуральный наркоз – это один видов регионарной анестезии, смысл которого в подаче в перидуральное пространство позвоночника (в области поясницы) через катетер специального состава, блокирующего передачу импульсов от нервных сплетений спинного мозга. Нижняя часть тела становится нечувствительной. Человек совершенно не ощущает никакой боли, но остается в сознании. Не исключено, что анестезиолог дополнительно подключит внутривенную систему, подающую эффективный седативный препарат, чтобы снять нервное напряжение или погрузить в глубокий медикаментозный сон.
Чем легче наркоз, тем проще всем, пациенту, травматологу и анестезиологу.
Когда анестетик «заработает», начинается тотальное протезирование коленного сустава.
- Доступ к суставу осуществляется с передней стороны колена путем рассечения мягких тканей, обходя надколенник. Разрез небольшой, он равен примерно 12-14 см.
- Аккуратно высвобождается из анатомического пространства.
- Поскольку конструкция для тотального протезирования коленного сустава имеет сложную геометрию, для ее правильной посадки хирург выполняет несколько высокоточных опилов бедренной и большеберцовой костей.
- После ставится «болванка» разных размеров для подборки лучшего.
- Убедившись, что кости подготовлены правильно, специалист приступает к установке постоянных деталей протеза на свое окончательное место.
- В конце проводится промывание антисептической жидкостью площади, в пределах которой выполнялись операционные действия. Потом в рану вставляют временную дренажную систему для оттока раневого отделяемого, разрез ушивается и покрывается стерильной повязкой.
Пациент лежит на операционном столе, нога забинтована, сейчас начнется операция.
После выписки из стационара следует оформиться в лечебно-реабилитационный центр. В таких медучреждениях оказывают высококомпетентную помощь после тотального цементного эндопротезирования коленных суставов или бесцементного, частичного протезирования и ревизионного вмешательства.
Эндопротезирование колен в Чехии: гарантии, цены, реабилитация, отзывы и статистика.
Узнать подробнее
Неблагоприятные реакции
От работы реабилитологов зависит не меньше, чем от работы хирурга.
Больной обязан быть под пристальным наблюдением методистов-реабилитологов в послеоперационный период, исполнять все их требования, касающиеся физических упражнений и посещения физиотерапевтических процедур, а также в установленные сроки приходить на плановый осмотр к основному лечащему врачу. Только в таком случае к концу 3-го месяца можно рассчитывать на благополучный исход.
По состоянию шва можно судить о процессах заживления внутри сустава. Вы видите спокойный, хорошо заживающий шов
Через 6 месяцев он будет выглядеть как на фото
К возможным интраоперационным последствиям относят кровотечение, что происходит в единичных случаях. Значительные кровопотери оперативно восполняются донорским запасом крови, заготовленным еще до операции. Инфицирование и аллергический ответ на анестезию тоже маловероятны, если установка проходит с соблюдением всех норм. В течение первого месяца после состоявшейся артропластики встречаются следующие осложнения (вероятность невелика, но присутствует):
- парапротезная инфекция;
- тромбообразование в венозном русле конечности;
- тромбоэмболия;
- жировая эмболия;
- расхождение швов и открытие раны;
- вывих протеза, смещение надколенника;
- нарушение чувствительности в зоне колена;
- повышение местной и общей температуры вследствие локального воспаления или попадания инфекции.
Патологические реакции, которые развиваются в отдаленный период (по прошествии 4 недель и позже):
- расшатывание, смещение, нестабильность искусственных компонентов;
- перелом протеза или кости, в которую он вставлен;
- образование грубых наростов, рубцов вокруг устройства;
- суставно-мышечная контрактура;
- хронические боли;
- изменение длины конечности.
Травмы опасны для людей перенесших такую операцию, поэтому берегите себя как минимум первое время, пока нога не окрепла достаточно.
Источник
